Жировые включения в суставе при переломе
Летом больше усиливается наш двигательный режим, но на этом фоне повышается и риск травмирования. В частности речь об опасности переломов. При том мало кто знает о риске для жизни, которым сопровождается такое состояние…
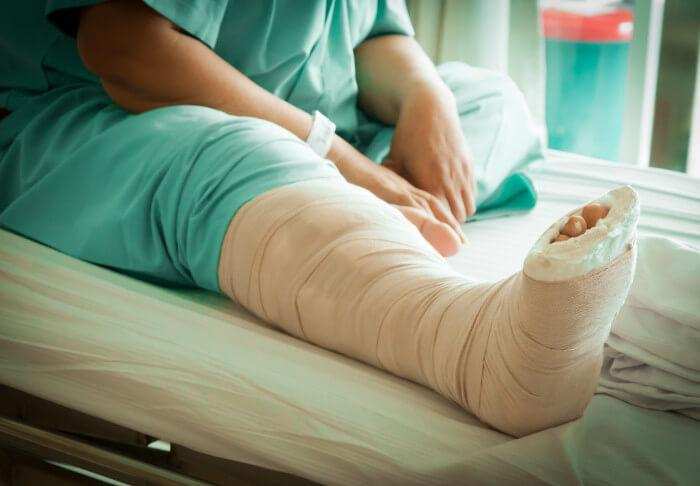
— Опасность составляет жировая эмболия, которая развивается в результате перелома. В переводе «эмбол» означает «часть вещества, которая попадает в кровь» (чего не должно быть). В данном случае речь идет о доли жира, которые оказываются в сосудистом русле, что грозит его закупоркой. Понятно, что через межклеточный объем в кровное русло жир просочиться не может (тогда от жировой эмболии страдал бы каждый), — объясняет Василий Шмелев, врач хирург-реабилитолог. — А происходит такое при нарушении стенки сосудов, основной причиной чего являются травмы.
— Жировые клетки в организме каждого человека, то может к группе риска относятся лица с лишним весом?
— Такая связь могла бы показаться логичной, но есть несколько нюансов. Начнем с того, что много жировых отложений в организме детей, но в этом возрасте сосуды довольно эластичными, поэтому закупорка наименее вероятной. Если говорить о наличии лишнего веса во взрослом возрасте, подкожно-жировая клетчатка крайне редко попадает
в сосудистое русло. в группу риска скорее относятся лица пожилого возраста, ведь организм уже претерпел определенные изменения. Но основную угрозу развития жировой эмболии представляют, как было сказано, травмы.
Видите ли, больше жировых клеток есть внутри трубчатых костей, речь про костный мозг. Поэтому опасность развития жировой эмболии составляют переломы костей голени, бедра и предплечья. В целом речь о переломы крупных костей конечностей, о массивные повреждения костных тканей.
Поэтому жировая эмболия может развиться и в молодом возрасте, состояние здоровья при том не играет никакого значения. А закрытый перелом средней трети обеих костей левой голени со смещением, как произошло в данном случае, представлял угрозу развития жировой эмболии.
— Если речь идет об угрозе развития такого состояния, существует профилактическое лечение, чтобы обезопасить жизнь пациента с тяжелым переломом?
— При подсчете рисков учитывается уровень повреждения костных структур и костного мозга, а также вероятность повреждения сосудистого русла. При необходимости пациенту вводят препараты для уменьшения количества жира в сосудах, к тому же назначают препараты для разжижения крови, чтобы обезопасить от тромбообразования.
Делать это нужно сразу после попадания в больницу, ведь в течение первых двух — шести часов человек находится в состоянии шока и испытывает кровопотери (в это время важно оказать первую помощь, речь о фиксации кости, противошоковую терапию и обезболивание). А жировая эмболия развивается через 5-6 часов после того, как человек получил тяжелый перелом.
Если не прибегнуть к профилактическим мерам, эмбол, двигаясь сосудистым руслом, может попасть в мозг, вследствие чего развивается инсульт. Если эмбол доходит до легких, развивается инфаркт легких, если в сердце — инфаркт. Иными словами, человек становится жертвой мозговой недостаточности. А поскольку речь о поражении органов, ответственных за жизнедеятельность организма, жировая эмболия угрожает жизни человека.
Источник
Ложный сустав — это состояние, при котором нарушается нормальное сращивание костей после перелома, а в месте травмы образуется подвижное подобие сустава. Такое осложнение встречается в 2-3% от всех переломов костей, чаще на большой берцовой, лучевой и локтевой кости, редко — бедренной и плечевой. Ложный сустав обычно носит приобретенный характер, но может быть и врожденным.
Анатомия ложного сустава
Обычно в ходе заживления перелома края отломков становятся рыхлыми, появляется так называемая костная мозоль, которая и обеспечивает сращивание. Однако, в некоторых случаях данный процесс нарушается и края костей покрываются хрящом. Вокруг места перелома образуется полноценная суставная капсула, которая заполняется синовиальной жидкостью. Таким образом, появляется сустав в не характерном месте.
Не стоит путать несрастающийся перелом и ложный сустав. В первом случае состояние называется замедленной консолидацией, и в строении кости никаких изменений не происходит. Такой диагноз можно ставить, если по прошествию удвоенного срока сращивания консолидация костей не произошла.
Это важно! Ложный сустав диагностируется только в случае обрастания отломков кости хрящом и образования подвижного сустава. Костномозговая полость в данном случае замкнута, как у обычной здоровой кости.
Ложный сустав, за неимением связочного аппарата, не выполняет каких-либо полезных функций, зато вызывает патологическую подвижность костей, нарушение двигательной функции и болевой синдром.
Причины возникновения ложного сустава
Состояние может развиться только при нарушении целостности трубчатой кости, однако, далеко не каждый перелом осложняется ложным суставом. Это говорит о том, что в процессе сращивания происходит сбой, который и провоцирует патологический процесс.
Обратите внимание! Основная причина развития ложного сустава — слишком большое расстояние между отломками кости.
Так как регенерационная способность человеческого организма высока, он стремится избавиться от нездорового состояния самым простым способом. В случае, когда осколки кости не соприкасаются, но находятся рядом, они классифицируются организмом как сустав, и запускаются соответствующие процессы для его формирования.
Вероятность возникновения ложного сустава увеличивается, если между отломками попадают мягкие ткани.
Также причинами развития патологии могут быть:
- дефекты и болезни костной системы (рахит, остеопороз),
- эндокринные заболевания,
- беременность,
- различные интоксикации,
- осложненные инфекции,
- нагноение и абсцесс кости,
- онкология.
Общие причины формирования ложного сустава составляют менее 5%, а остальные 95% —
ошибки, допущенные в ходе лечения переломов, или полное отсутствие лечения.
Виды ложных суставов
Ложные суставы классифицируются по способу возникновения: врожденные, посттравматические и патологические. Также различают патологию по локализации: ложный сустав бедра, голени, плечевой кости и так далее.
По наличию осложнений могут быть неосложненными, инфицированными и гнойными. Иногда акцентируют внимание на характере повреждений: огнестрельном или не огнестрельном.
В классификации по клинико-рентгенологической картине выделяют:
- Формирующийся ложный сустав. Диагностируется в период, когда при нормальном течении должна уже произойти консолидация отломков костей. На рентгене диагностируется костная мозоль, однако, сращивание не происходит. Также отчетливо видна щель между частыми кости. Пациент испытывает боль в месте повреждения как при пальпации, так и в спокойном состоянии.
- Фиброзный (щелевидный) ложный сустав. Внешние симптомы сходны с предыдущим вариантом, однако, на рентгене между отломками кости обнаруживается фиброзная ткань.
- Истинный ложный сустав (неоартроз). Представляет собой формирование истинного сустава на месте перелома: концы костных отломков покрываются хрящом, вокруг места травмы образуется псевдосуставная капсула, которая наполняется синовиальной жидкостью. Неоартроз обычно развивается на “одиночных” крупных костях.
- Псевдоартроз костного регенерата. Развивается на большеберцовой кости вследствие неправильной остеотомии (недостаточная фиксация кости, чрезмерное растяжение).
- Некротический ложный сустав. В данном случае ложный сустав формируется в месте некроза костной ткани. Чаще всего встречается при переломах бедра, таранной или ладьевидной костей.
В ходе формирования псевдоартроза встречается:
- нормотрофический вариант (простое запаивание костномозговой полости без каких-либо костных образований),
- гипертрофический (разрастание костной ткани по краям обломков) и атрофический / аваскулярный (с дефицитом кровообращения, остеопорозом и т.д.).
Признаки ложного сустава
Данное состояние обычно развивается после перелома и обнаруживается во время рентген-контроля успешности сращивания костей. Симптоматика довольно яркая и характеризуется следующими проявлениями:
- деформация конечности в месте развития ложного сустава,
- неестественная подвижность кости в месте перелома,
- нагрузка на травмированную конечность вызывает болевые ощущения,
- нарушение силы и двигательной активности мышц конечности,
- изменение подвижности близлежащих суставов,
- отеки ниже места образования ложного перелома,
- нарушение кровоснабжения конечности.
Нередко из-за нарастания ложного сустава происходит укорочение костей и, как следствие, уменьшение длины всей конечности.
 Фото 1. Отек — один из признаков формирования ложного сустава. Источник: Flickr (Dakota Rivero).
Фото 1. Отек — один из признаков формирования ложного сустава. Источник: Flickr (Dakota Rivero).
Методы диагностики ложного сустава
Несмотря на то, что данная патология имеет явные признаки (подвижность в месте, где должна быть сплошная кость, и образование псевдосустава), для окончательной диагностики обязательно необходимо провести рентгенологическое исследование или МРТ.
При обследовании регистрируется явная щель между отломками кости и костной мозолью. При различных видах ложного сустава могут фигурировать включения мягких тканей между частями кости либо фиброзные образования. В случае истинного неоартроза обнаруживается сформировавшийся псевдосустав с суставной сумкой и хрящами на краях костных отломков.
Способы лечения ложных суставов после перелома
Единственный эффективный способ лечения ложного сустава — оперативное вмешательство. В медицинской практике применяют три вида хирургического лечения ложного сустава:
- Компрессионно-дистракционный остеосинтез: деформированные участки кости удаляются и с помощью специального аппарата отломки сближаются и фиксируются. По мере сращивания части кости понемногу отводят друг от друга, чтобы восстановить длину травмированной конечности.
- Устойчивый остеосинтез: место, в котором развивается псевдоартроз, крепко фиксируется пластинами, которые не дают возможность кости разрастаться в неправильном направлении. Такой способ направляет рост костной ткани в обломках в единственное доступное русло — по направлению друг к другу.
- Костная пластика применяется при атрофических и гнойных изменениях кости.
В ходе операции устраняются причины и последствия патологического процесса: в случае расхождения отломков костей производится их сближение и, при необходимости, фиксация (с помощью штифтов, петель, спиц); удаляются костные разрастания (остеофиты), хрящевые наросты, фиброзная ткань.
Консервативные методы лечения являются только вспомогательными, направленными на восполнение витаминно-минерального запаса больного, улучшение кровоснабжения конечности, восстановление двигательной функции. Для этих целей пациенту назначают курсы ЛФК, физиотерапевтических процедур, витаминотерапию, а также препараты, укрепляющие кости и стимулирующие их сращивание.
Прогноз реабилитации после ложного сустава — позитивный. В 72% случаев лечение псевдоартроза оценивается, как успешное, в 25% достигается удовлетворительный результат. Лишь в 3% случаев лечение можно назвать неудовлетворительном, что обычно сопряжено с дефектами костей или нарушениями эндокринной системы.
Профилактика ложного сустава
Самый эффективный способ избежать развития псевдоартроза — обеспечить необходимую степень прилегания костных отломков и жестко зафиксировать место перелома.
 Фото 2. Надежная фиксация конечности — необходимое условие для успешного лечения перелома. Источник: Flickr (Melissa Trachtenberg).
Фото 2. Надежная фиксация конечности — необходимое условие для успешного лечения перелома. Источник: Flickr (Melissa Trachtenberg).
Для профилактики формирования ложного сустава и более быстрого и успешного сращивания костей необходимо принимать:
- препараты кальция в сочетании с витамином D3,
- препараты, улучшающие местное кровоснабжение (трентал, винпоцетин, фраксипарин),
- проводить лечение основного заболевание, которое препятствует нормальному сращиванию костей.
И, конечно, очень важен здоровый образ жизни: отказ от вредных привычек (сигарет, наркотиков), контроль массы тела и регулярные физические нагрузки, которые улучшают кровоснабжение и повышают регенеративные свойства организма в целом.
Источник

При любой травме – падении на колено, ушибе, переломе – начинается кровотечение из поврежденных сосудов.
Кровь попадает в замкнутую полость, затекает в карманы. Так формируется гемартроз. Травмы коленей наблюдаются чаще других из-за их поверхностного расположения.
Что такое гемартроз
Анатомические особенности коленного сустава не позволяют излившейся жидкости выйти наружу. Она заполняет внутренние карманы суставной полости, растягивает капсулу и причиняет боль. Происходит увеличение травмированного коленного сустава в размерах, он становится шаровидной формы.

При легкой степени гемартроза симптомы выражены слабо и существует вероятность, что жидкость рассосется самостоятельно. При массивном кровотечении консервативным лечением не обойтись, приходится прибегать к пункции.
Скопившаяся жидкость сдавливает прилежащие мягкие ткани, что ведет к нарушению кровообращения.
Это становится пусковым механизмом развития артроза коленного сустава. В ряде случаев присоединяется воспаление, развиваются тяжелые осложнения – гнойный синовит, артрит.
Кровоточивость может иметь нетравматическую природу. Это происходит при заболеваниях крови, когда имеется дефицит тех или иных факторов свертывания. В этих ситуациях кровь в коленном суставе появляется спонтанно без предшествующего ушиба либо падения. Иногда травма была настолько незначительна, что пациент о ней не помнит.
Причины
Гемартроз развивается при травмах:
Ушибы
В зависимости от силы удара кровотечение бывает разной степени выраженности – это может быть как небольшой синяк, так и внушительных размеров гематома. Продуктами крови пропитывается сам сустав и окружающие его мягкие ткани.

Это вид повреждения связан с движением в направлении, несвойственном для коленного сустава. Связки подвергаются чрезмерному напряжению, в результате их эластичность нарушается.
Происходит разрыв и последующее кровоизлияние в суставную полость. Повреждение связок более характерно для спортивного травматизма.
Разрыв мениска
Происходит при ротации голени внутрь или наружу, чрезмерном сгибании, разгибании колена.
Внутрисуставные переломы. Кровотечение при этом весьма внушительное, поскольку кровь изливается не только из поврежденных сосудов оболочки и связок, но и из мыщелков кости.
Гемартроз нередко бывает осложнением после оперативного вмешательства на коленном суставе.
Нетравматические причины
- патология свертывающей системы (гемофилия, прием антикоагулянтов);
- патология сосудов (аневризма, врожденная аномалия, васкулит).
Симптомы
Первым признаком, указывающим на гемартроз, является выраженный отек в области колена. Он возникает с первый час после травмы и в дальнейшем увеличивается. Имеются и другие симптомы повреждения:
Боль
Ее интенсивность пропорциональна количеству находящейся в суставе жидкости. При малом кровотечении (менее 15 мл) болевые ощущения минимальные. Массивное кровоизлияние сопровождается острой болезненностью, которая постепенно нарастает. Боль также возникает при надавливании на область коленного сочленения и на кость, находящуюся на 6 см выше или ниже колена.
Ограничение движений
Происходит в основном из-за боли. Человек не в состоянии разогнуть ногу и она находится в полусогнутом положении, это называется сгибательная контрактура (контрактура — ограничение в движении). Ходить и опираться на ногу пациент не может.

В результате скопления жидкости контуры коленного сочленения сглаживаются, сустав приобретает шаровидную форму. Поврежденное колено увеличивается в размерах.
Флюктуация и баллотирование наколенника
Флюктуация, это наличие жидкости, гноя, выпота. При надавливании пальцами на область надколенника он погружается в жидкость, как бы «тонет» в ней. Если убрать руки, он возвращается на прежнее место. Баллотирование надколенника — это патологическое колебание сесамовидной кости, которая входить в коленный сустав.
Степени гемартроза
1 степень
При 1 степени кровотечение незначительное – не более 15 мл. Внешние признаки повреждения не всегда заметны. В других случаях наблюдается небольшой отек либо синяк.
На первый план выступают жалобы пациента, связанные с травмой. Кровь в суставной полости можно обнаружить только во время пункции и на УЗИ. Синовиальная оболочка обладает фибринолитическими свойствами (растворяет тромбы) и препятствует образованию сгустков. Кровь постепенно удаляется через лимфатическую систему.
2 степень
Вторая степень гемартроза характеризуется значительным отеком и кровоизлиянием до 100 мл. Возникает болезненность и сгибательная контрактура, определяется положительный симптом «баллотирующего надколенника».
Сустав приобретает шаровидную форму. При экстренной пункции экссудат прозрачный, содержит примесь крови. Если процедура проведена поздно, в полости сустава формируются сгустки.
3 степень
При 3 степени объем кровоизлияния составляет более 100 мл. Коленный сустав стремительно отекает. Движения в нем невозможны ввиду сильных распирающих болей.
Кожа приобретает синюшную окраску из-за сдавливания кровеносных сосудов. Синовиальная жидкость имеет бурый цвет, содержит сгустки крови и большое количество белковых волокон. Жировые включения в синовии характерны для внутрисуставного перелома.
Диагностика
Осмотр пациента, сбор анамнеза, пальпация колена позволяют врачу поставить диагноз.
Наличие крови в суставе определяют с помощью пункции. Манипуляция проводится под местным обезболиванием. Врач вводит иглу в суставную полость и откачивает оттуда жидкость, в дальнейшем материал отправляется в лабораторию для исследования. Пациент после пункции чувствует облегчение, болевые ощущения и тугоподвижность сустава уменьшаются.
При подозрении на перелом назначается артроскопия. Через маленькое отверстие с помощью прибора осматриваются внутрисуставные структуры, удаляются поврежденные ткани, части хряща, костные осколки.
Рентгенография проводится в передней и боковой проекции и необходима для того, чтобы исключить перелом. Жидкости на снимках не видно, но на гемартроз указывает расширение суставной щели. При необходимости назначаются другие методы исследования: МРТ, томография, УЗИ.
Лечение
Первая помощь
Состояние здоровья пациента о многом зависит от того, насколько своевременно оказана первая помощь. При подозрении на гемартроз нужно принять следующие меры:
Обеспечить иммобилизацию (неподвижность) коленного сустава. В травмпункте с этой целью используют гипсовую лангету и тугую повязку. В домашних условиях под колено помещают валик или небольшую подушечку, а саму ногу укладывают на ровную поверхность.
На область поврежденного сустава накладывают пузырь со льдом, смоченное холодной водой полотенце на 10-15 минут. Процедуру повторяют через 1-2 часа. Такой прием помогает остановить кровотечение, уменьшить боль и остановить развитие отека.
Пациенту не разрешается ходить и сидеть.

После откачивания жидкости полость промывают антисептиками, вводят антибиотики и гидрокортизон. Для удаления скапливающейся жидкости устанавливается дренаж.
Пациенту показан 2-недельный постельный режим, ходьба разрешается только на костылях. В некоторых случаях кровотечение возобновляется, тогда требуется повторная пункция.
Медикаментозное лечение
Включает в себя: прием НПВС для купирования боли (Диклофенак, Мовалис, Найз);
— кровоостанавливающие препараты (Викасол);
— антибиотики при застарелом гемартрозе и гнойном синовите.
Если кровотечение возникло на фоне гемофилии, назначаются препараты крови и антигемофильный глобулин.
Физиолечение
Физиотерапевтические процедуры проводятся не ранее, чем через 3-4 дня после повреждения. Для рассасывания экссудата прибегают к УВЧ, магнитотерапии, лазерному излучению, ультразвуку.
Лечебная физкультура
Гимнастика необходима для того, чтобы улучшить кровообращение, избежать тугоподвижности сустава и атрофии мышц. Лечебная гимнастика помогает восстановить функции ноги, а в некоторых случаях – избежать инвалидности.
После купирования боли и остановки кровотечения назначаются только статические упражнения, направленные на напряжение четырехглавой мышцы, задних мышц бедра и голени. Само коленное сочленение во время занятий остается неподвижным. Приступать к физкультуре можно на 3-4 день после ушиба.
В дальнейшем подключают движения в голеностопном суставе – оттягивание носков на себя, вращения стопами. Рекомендуются упражнения для тазобедренного сустава:
- отведение ноги в сторону;
- поднятие прямой ноги вверх;
- круговые вращения;
- разведение ног в стороны.
После снятия лангеты назначаются более динамичные упражнения:
- сгибание и разгибание коленей в положении лежа и сидя;

- «ножницы»;
- подтягивание коленей к груди;
- «велосипед»;
- запрокидывание правой ноги на левую и наоборот.
Народные методы
Настои, компрессы, растирки назначаются после купирования острого периода и полной остановки кровотечения. Обязательное условие их применения – отсутствие повреждений кожи.
Травяные отвары
Используют траву душицы, крапивы, тысячелистника, смешивают их в равных пропорциях. 3 ст. л. ложки сбора заваривают литром кипятка. Настаивают 1 час. Дают пациенту по ¼ стакана 3 раза в день.
Снять отечность и воспаление помогают кукурузные рыльца, медвежьи ушки. 1 ч. л. сухой травы заливают стаканом кипятка, настаивают. Принимают по ¼ стакана 2-3 раза в день.
Компресс с медом
Для его приготовления необходимо взять 100 г меда, половину ложки нашатырного спирта, 2 ч. л. медицинской желчи. Состав наносят на внутреннюю и наружную часть колена, оставляют на 1 час, затем смывают водой.
Растирка со скипидаром
Ее готовят следующим образом: смешивают 1 ст. л. яблочного уксуса, желток яйца, 1 ч. л. скипидара. Полученную маслянистую жидкость втирают в область колена, укутывают теплым шарфом и оставляют на ночь. Утром кожу обильно промывают водой. Процедуру проводят не чаще, чем 1 раз в 3-4 дня.
✔ Рецепты народной медицины не применяются при наличии переломов и осложнений после травмы.
Лечение спастических болей после гемартроза
Болезненность появляется вследствие формирования сгибательной контрактуры, которая возникает из-за длительного неподвижного положения ноги и отека. Предупредить скованность движения поможет комплекс ЛФК:
— статические упражнения в период постельного режима;
— после снятия лангеты рекомендуется пассивные движения в коленях: потягивание их руками к груди, скольжение стоп без отрыва от поверхности, упражнения с эластичным бинтом;
— в период реабилитации допускаются приседания с опорой на поручни, занятия на велотренажере.
Снять мышечный спазм помогает массаж конечностей, особенно эффективны вибрационные постукивания. Они улучшают лимфодренажную функцию и способствуют рассасыванию жидкости.
Чтобы размягчить контрактуры, рекомендуются процедуры:
- Димексид разводят пополам с водой и прикладывают к больному участку;
- Корень хрена натирают на терке, запаривают кипятком, после чего используют для компресса;
- Ванны с добавлением морской соли.
Чем опасен гемартроз (осложнения и последствия)
При массивном кровотечении образовавшиеся сгустки не рассасываются полностью. Со временем они кальцинируются и вызывают дегенеративно-дистрофические процессы. Суставные поверхности и капсула изнашиваются, формируется артроз – прогрессирующее заболевание коленей, которое приводит инвалидности.
Кровь – отличная питательная среда для многих патогенных микроорганизмов. При наличии раневого отверстия бактерии попадают внутрь сустава и вызывают гнойный артрит.
Узнайте что такое ПСИХОСОМАТИКА АРТРОЗА
Диета после гемартроза
После массивного кровоизлияния пациенту требуется восстановить силы. В этом ему помогут продукты, богатые белком и железом – говядина, баранина, печень.
Обязательно включение в меню жирной рыбы, содержащей омега-кислоты. Капуста, шпинат, фрукты с высоким содержанием витамина С укрепляют стенки кровеносных сосудов и тем самым предупреждают повторное кровотечение.
Профилактика
При занятиях спортом следует защищать область коленного сустава с помощью наколенника. Пациентам с гемофилией лучше соблюдать аккуратность и избегать любого травматизма.
При первых признаках повреждения нужно оказать неотложную помощь и доставить пострадавшего в травматологическое отделение.
При своевременном и правильном лечении гемартроза прогноз для пациента благоприятен. Во многих случаях функции сустава полностью восстанавливаются, последствий травмы не наблюдается.
Источник






