Удалять зубы или нет в линии перелома челюсти
Спасибо всем, кто оставил комментарии и поддержал мою задумку про стоматологический ликбез. Теперь у меня есть, чем заняться в свободное от работы время, и, думаю, первые записи об анатомии зубов появятся уже на следующей неделе.
А пока я хочу вернуться к актуальной теме последнего времени — переломам нижней челюсти. Точнее, к лечению переломов нижней челюсти. В нем существует масса спорных моментов — шинировать-не шинировать, оперировать-не оперировать, удалять-не удалять… И, как показала практика, единого мнения по этим спорным моментам до сих пор нет.
(пример правильного лечения ангулярного перелома нижней челюсти)
Ниже я постараюсь обозначить четкие критерии, исходя из которых выбирается тактика лечения переломов. Если кто-то из моих коллег не согласен с нижесказанным — я жду аргументированные комментарии. Давайте побеседуем об этом.
Спорный момент №1. Нужно ли что-то делать вообще?
Даже в самых простых случаях (односторонний закрытый перелом вне зубного ряда без смещения отломков) необходимо, как минимум провести мероприятия, направленные на профилактику возможных осложнений:
— случайного смещения отломков челюсти
— возможного инфицирования области перелома
— развития воспалительных явлений в окружающих область перелома мягких тканях
— случайной повторной травмы
Для этого нужна временная, на пару недель, иммобилизация нижней челюсти любым доступным способом, проще говоря, зафиксировать ее в прикусе. Это можно сделать с помощью пращевидной повязки, но гораздо удобнее (и надежнее) прибегнуть к лигатурному межчелюстному связыванию (например, по Айви). Имейте ввиду, чем больше связок сделано — тем лучше. Классические две связки по Айви (обычно в области четверок-пятерок) создают большую нагрузку на пародонт зубов и могут привести к их повреждению. Поэтому делать нужно, минимум, четыре.
Если же перелом сложный (со смещением, множественный, двух- или трехсторонний, открытый, в пределах зубного ряда), то лечение нужно обязательно. В противном случае можно остаться инвалидом.
Спорный момент №2. Пращевидная (элластическая) повязка.
Смысл ее — создать видимость» лечения». Даже при лечении травм нижней челюсти без повреждения целостности кости (ушибах и вывихах) польза от нее крайне сомнительная.
Во-первых, вряд ли пациент будет носить ее в том режиме, который рекомендует доктор.
Во-вторых, даже при очень тугом бинтовании существует значительная подвижность нижней челюсти, которая может привести к осложнениям.
В-третьих, пользоваться ей очень неудобно. Она громоздкая и некрасивая.
В-четвертых, эластическая повязка пережимает сосуды лица, что создает дополнительный дискомфорт, не говоря уже о риске развития синдрома длительного сдавливания (СДС).
Насколько мне известно, на курсе хирургической стоматологии в университетах до сих пор заставляют студентов шить эти самые пращевидные повязки. С той же практической пользой можно заставить студентов-юристов учиться современной юриспруденции по законнику великопетровских времен.
Спорный момент №3. Шинировать или нет?
Как я уже отмечал выше, иммобилизация нижней челюсти требуется в любом случае, даже при переломах без смещения. Пусть временная, но требуется. Ибо лечить потом осложнения гораздо неприятнее.
В случае перелома нижней челюсти со смещением полноценное шинирование ОБЯЗАТЕЛЬНО, вне зависимости от локализации перелома.
Иногда шинирование применяют также для лечения травматических вывихов и ушибов нижней челюсти. Я думаю, что это оправдано.
до лечения
после репозиции и иммобилизации отломков шинами Васильева с межчелюстной резиновой тягой
Спорный момент №4. Зачем нужны шины Тигерштедта, если есть межзубное связывание?
Вся прелесть шин Тигерштедта состоит в том, что они равномерно распределяют нагрузку на весь зубной ряд. Поэтому, несмотря на всю их громоздкость, они меньше повреждают зубы, чем, скажем, две лигатурные связки по Айви. Последние часто либо перегружают, либо вытягивают зубы из десны, причем до такой степени, что их потом не спасти.
Переломы челюстей со смещением с помощью лигатурного связывания иммобилизировать нельзя — оно не создает нужной фиксации и может мешать правильной репозиции отломков.
Также в случае с резиновыми тягами пациент чувствует себя более безопасно. В случае каких-то проблем (например, при рвоте или тошноте, иногда сопровождающих черепно-мозговые травмы) резинки можно легко перерезать ножницами и открыть пациенту рот. В случае с проволочными лигатурами сделать это невозможно, что приведет к асфиксии рвотными массами и смерти пациента.
Запомните — пациентам с сочетанной черепно-мозговой травмой жесткое связывание противоказано!
Некоторые локализации переломов требуют вытяжения, которое создает резиновая тяга.
Ну и, последнее — чем меньше у пациента зубов, тем больше показаний для применения шин Тигерштедта.
Спорный момент №5. Шины Васильева или шины Тигерштедта?
Разница следующая: шины Тигерштедта изготавливаются индивидуально, в то время как стандартные шины Васильева выпускаются медицинской промышленностью. Нужно ли говорить, что все индивидуальное работает лучше, нежели стандартное?
Форма шин Васильева (лента с крючками) такова, что под ними часто образуются пролежни, повреждается пародонт и эмаль зубов. В то время как правильно изготовленные индивидуальные шины Тигерштедта наносят зубам гораздо меньший ущерб.
стандартная ленточная шина имени Васильева. Широкая и неудобная.
индивидуальная проволочная шина имени Тигерштедта. Обратите внимание на ее толщину и размеры
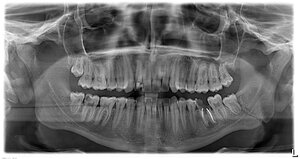
Спорный момент №6. Нужно ли удалять зубы из области перелома?
Чаще да, чем нет. Зубы из области перелома удаляются в следующих случаях:
— если это зуб мудрости. Причем неважно, ретинированный он или нет.
— если это многокорневой зуб и линия перелома проходит между его корней.
— если это зуб с невылеченным периодонтитом или какими-то периапикальными воспалительными процессами (например, кистой или гранулемой).
— если зуб не подлежит лечению или перелечиванию по ортопедическим или терапевтическим показаниям.
— если зуб подвижен, вне зависимости от степени подвижности.
— если зуб мешает правильной репозиции и фиксации отломков челюсти.
— если зуб сильно поврежден (например, низкий перелом коронки с обнажением пульпы). Это условное показание к удалению, иногда такие зубы можно сохранить.
— если зуб вывихнут или вколочен.
Во всех остальных случаях зубки можно сохранить, но они требуют тщательного наблюдения.
ретинированная восьмерка прямо в линии перелома
Одно движение — и нет больше восьмерки.
Спорный момент №7. Делать ли остеосинтез?
Накостный остеосинтез ОБЯЗАТЕЛЕН при любых переломах челюсти со смещением отломков, либо если существует угроза такого смещения.
Он также необходим, если нет возможности надежно иммобилизировать нижнюю челюсть (например, при отсутствии большей части зубов).
Также не стоит забывать, что длительное ношение шин сильно повреждает зубы и пародонт и иногда, после шинирования, пациент вынужден тратить массу времени и денег на восстановление поврежденных зубов и десен. Поэтому, чем меньше пациент носит шины — тем лучше. А остеосинтез позволяет сократить время иммобилизации челюсти буквально до считанных дней (7-14 дней максимум).
К тому же, современные технологии делают подобную операцию очень комфортной и безопасной. Иногда даже не требуется госпитализации.
Спорный момент №8. Остеосинтез минипластинами или чем-то еще?
Если не рассматривать минипластины, то остеосинтез можно сделать спицей Киршнера, скобой с памятью формы или даже внеротовым аппаратом (например, аппарат Рудько или Бернадского).
Но наиболее удобным и безопасным на сегодняшний день является именно остеосинтез минипластинами. Внеротовые аппараты забудьте и никогда больше не вспоминайте.
Спорный момент №9. Операция остеосинтеза делается из полости рта или через разрезы на коже?
Современные технологии (в том числе, эндоскопия) позволяют провести операцию остеосинтеза в любом участке нижней челюсти из полости рта, без кожных разрезов.
вид операционной раны после остеосинтеза
Спорный момент №10. Когда снимать шины Тигерштедта?
Чем пациент старше — тем больший срок требуется для реабилитации.
Если не проводилась операция остеосинтеза, шины можно снять на 30-45 день, в зависимости от локализации и сложности перелома.
После операции остеосинтеза шины можно снять через 5-14 дней, также в зависимости от сложности перелома.
Спорный момент №11. Нужно ли ждать, пока на рентгене исчезнет линия перелома?
Не нужно. Можно спокойно снимать иммобилизационные шины в указанные выше сроки.
Очень часто линию перелома видно в течение полугода после получения травмы или даже дольше. Это не значит, что полгода нужно ходить с шинами.
ортопантомограмма через 4,5 месяцев после операции остеосинтеза
Спорный момент №12. Нужно ли принимать какие-то лекарства после операции остеосинтеза или после шинирования?
Чаще всего нужно. Любой перелом со смещением в пределах зубного ряда является открытым. Это значит, что существует риск инфицирования места перелома (особенно в условиях затруднения гигиены из-за шинирования) и развития травматического остеомиелита. А это травматический остеомиелит — очень-очень страшная штука.
Если перелом без смещения и находится за пределами зубного ряда — от антибактериальной терапии можно отказаться.
Спорный момент №13. Целесообразен ли прием витаминов и препаратов кальция для ускорения заживления перелома?
Да, целесообразен. Особенно нужны витамины группы Д, витамины С и Р, при повреждениях нервов — витамины группы В.
Прием препаратов кальция считаю излишним, поскольку после перелома уровень кальция в крови увеличивается и он просто не усваивается организмом. Об этом я уже писал.
Спорный момент №14. За какое время заживает перелом нижней челюсти.
Сроки заживления переломов очень индивидуальны и зависят от локализации и сложности перелома, возраста пациента и проводимого лечения. Но, в среднем, срок полной реабилитации составляет 45-60 дней.
Спорный момент №15. Справедливо ли мнение, что перелом нижней челюсти возник из-за недостатка кальция в организме?
Нет, это миф. Почему — читайте здесь.
Увы, но чаще всего переломы нижней челюсти случаются по глупости…
Спорный момент №16. Для лечения переломов нижней челюсти нужно обязательно госпитализироваться.
Нет, не обязательно. Шинирование при переломах нижней челюсти можно провести в условиях амбулаторной клиники. Оно, собственно, и должно там проводиться.
Операция остеосинтеза также может быть проведена в обычной стоматологической клинике, за исключением случаев перелома мыщелкового и венечного отростков и высоких переломов ветви нижней челюсти.
ОБЯЗАТЕЛЬНА госпитализация пациентов в случае сочетанной, особенно черепно-мозговой, травмы, при сложных или осложненных переломах нижней челюсти или невозможности провести лечение в амбулаторных условиях.
О том, что можно сделать в обычной стоматологической клинике, читайте здесь>>
Такие дела.
Может быть, есть еще какие-то непонятные Вам моменты в лечении переломов и травм нижней челюсти? Давайте их обсудим!
Спасибо за внимание.
С уважением, Станислав Васильев.
Источник
Так как писем с вопросами по лечению переломов нижней челюсти приходит очень много, я предлагаю вновь вернуться и обсудить эту тему. А конкретнее — поговорить об осложнениях переломов и профилактике этих самых осложнений.
Речь пойдет о травматическом остеомиелите — самом опасном, неприятном и грозном осложнении переломов нижней челюсти. И, поскольку лечение этого заболевания находится в зоне ответственности стационарных челюстно-лицевых хирургов, основную часть статьи мы посвятим его профилактике. Благо, с этим легко может справиться любой врач первого эшелона (тот, кто принимает пациента с переломом первым).
развитие хронического травматического остеомиелита нижней челюсти вследствие некорректной тактики лечения перелома.
Итак, хронический травматический остеомиелит нижней челюсти — гнойно-воспалительное заболевания костной ткани в области перелома. Редко бывает острым (чаще говорят об обострениях), редко проходит самостоятельно, часто требует серьезного лечения, часто приводит к инвалидизации.
Грубо говоря, хронический травматический остеомиелит (ХТО) нижней челюсти развивается:
— из-за инфицирования области перелома
— из-за недостаточной фиксации и стабилизации отломков челюсти
— чаще всего — из-за сочетания вышеперечисленных причин.
— очень-очень-очень-очень редко — из-за чего-то другого.
Другими словами, чтобы не допустить развития ХТО, необходимо выбирать такую тактику лечения, которая не допускала бы ни инфицирования костной раны, ни подвижности отломков, но при этом позволяла бы обеспечить комфортный и удобный для пациента реабилитационный период.
ВАЖНО запомнить два постулата:
1. Любой перелом со смещением в пределах зубного ряда следует рассматривать как открытый, а следовательно — инфицированный. Со всеми вытекающими последствиями — антибактериальной терапией, качественной репозицией и фиксацией отломков, обеспечением хорошей гигиены полости рта.
2. Любое, даже самое незначительное нарушение прикуса, любой диастаз отломков на снимке — признак перелома со смещением. Следовательно, он требует оперативного лечения методом накостного остеосинтеза.
Так вот, друзья, лечение переломов нижней челюсти мы планируем, исходя из этих постулатов. К примеру, если исходная ситуация: односторонний перелом основания мыщелкового отростка без нарушения прикуса и без диастаза отломков на снимке можно рассматривать как не требующий оперативного лечения — можно обойтись шинированием на несколько недель. И наоборот, открытый перелом в области восьмых зубов с нарушением прикуса — однозначно показан остеосинтез.
В общем, если бы два этих постулата соблюдались, не было бы такого осложнения как хронический травматический остеомиелит.
Если перелом находится в пределах зубного ряда, сразу возникает вопрос — а что делать с зубами, попадающими в линию перелома? В 99% случаев ХТО развивается именно при открытых переломах челюсти и в 99,99% случаев причина ему — зубы, попавшие в линию перелома.
Итак, удалению из области перелома подлежат:
— зубы, мешающие нормальной репозиции и фиксации отломков челюсти
— периодонтитные и пародонтитные зубы, имеющие прикорневые воспалительные очаги
— подвижные зубы, если они не имеют прочной фиксации ни к одному из отломков.
— многокорневые зубы, если линия перелома проходит по бифуркации корня.
— зубы с переломами корня
— резорцин-формалиновые зубы
— ретинированные зубы
— ЗУБЫ МУДРОСТИ ИЗ ЛИНИИ ПЕРЕЛОМА УДАЛЯЮТСЯ ВСЕГДА И БЕЗ ИСКЛЮЧЕНИЙ! Специально акцентирую на этом внимание, поскольку неудаление зуба мудрости из линии перелома — одна из самых распространенных ошибок, приводящих к развитию хронического травматического остеомиелита.
Вот пример.
Пациентка, молодая и красивая девушка, получила травму в аварии. Диагноз: ангулярный перелом челюсти со смещением отломков:
Голубая стрелка — линия перелома. Красная — зуб мудрости.
Предельно простой план лечения: удаление зуба мудрости, шинирование, операция накостного остеосинтеза. Срок реабилитации — максимум, 20 дней.
НО! Девушка не захотела удалять зуб, кое как уговорили шинироваться на десятый день, от операции остеосинтеза наотрез отказалась. Пришла «сдаваться» к доктору, когда состояние стало совершенно невыносимым — сильные боли, отек, плохое открывание рта и ухудшение самочувствия.
Картинка после шинирования и удаления зуба мудрости. Респект доктору — сумел уговорить на удаление зуба и шинирование. Нереспект — не смог убедить в необходимости остеосинтеза:
Красная стрелка — линия перелома и лунка удаленного зуба мудрости. Диастаз отломков значительный, требуется остеосинтез.
Фотография через несколько месяцев. Постоянное гноетечение и выход кусочков кости из лунки зуба мудрости. Незаживающая лунка восьмерки, периодически возникающие отеки и боли. Невозможность нормально открыть рот. Неприятный запах изо рта. Это уже хронический травматический остеомиелит:
Синей стрелкой показан формирующийся секвестр — участок омертвевшей костной ткани. Через какое-то время он выйдет вместе с гноем, а процесс омертвения кости продолжится.
* * *
Но всегда ли остеосинтез спасает от ХТО? Да, если все сделано правильно. А если неправильно, то не спасает.
Например, недавно прислали вот какой снимок:
Снимок сделан через несколько недель после операции остеосинтеза.
1. Не удален зуб мудрости. Причем, этот зуб надо удалять по всем показаниям, а не только из-за перелома.
2. Фиксация минипластины на двух винтах. Для надежной стабилизации необходимо, минимум, четыре винта. Геометрию и механику никто не отменял.
Как результат, на снимке появляются признаки деструкции костной ткани (обведены красным контуром), из симптомов — пациент не может нормально открыть рот, не проходит отек в области перелома. Могу пока только предполагать, но это вполне могут быть предвестники хронического травматического остеомиелита.
Такие дела.
Если есть вопросы или замечания — давайте обсудим в комментариях.
Спасибо за внимание.
С уважением, Станислав Васильев.
Источник
Корни зубов, находящихся в щели перелома, являются причиной развития воспалительного процесса, вплоть до травматического остеомиелита. До настоящего времени среди специалистов нег единого мнения о врачебной тактике по отношению к этим зубам. Одни считают, что раннее удаление зубов в щели перелома является основной профилактикой развития различных осложнений. Так, Н.М. Михельсон (1956) отмечал, что если иммобилизация не проводится в первые часы или сутки после травмы, то единственной профилактикой развития травматического остеомиелита является удаление зуба из щели перелома. Другие авторы полагали, что данные зубы необходимо сохранять. Сторонники раннего удаления зуба из щели перелома указывали, чго только зуб в щели
перелома является основной причиной развития травматического остеомиелита.
В то же время экспериментальные исследования на животных (Швырков М Б., 2001) показали, что причина развития осложнений при переломах челюстей может быть запрограммирована на генетическом уровне.
Зуб, находящийся в щели перелома, является проводником микроорганизмов в костную рану. Однако не всякая рана, будучи инфицированной, нагнаивается, поэтому считают, что, если не проводить адекватную терапию, консолидация отломков может осложниться развитием травматического остеомиелита. Имеются наблюдения, что эго осложнение не возникает у ряда больных, независимо от их поведения после травмы, однако причины данного явления изучены ещё недостаточно.
В щели перелома может оказаться как один, так и цва зуба. При этом могут выявляться различные варианты: линия перелома может проходить через весь периодонт или его часть, возможно обнажение в щели перелома только апикальной части зуба, иногда отмечается перелом корня в различных его отделах или в области бифуркации. Зуб в щели перелома может находиться на большем или меньшем отломках. В раннем посттравматическом периоде достоверно говорить о жизнеспосооности пульпы таких зубов не представляется возможным, так как чувствительность, определяемая с помощью электроодонтометрии (ЭОД), всегда значительно снижается и восстанавливается не оанее, чем через 10—14 сут с момента травмы, а иногда и позже. Поэтому показано динамическое проведение ЭОД для решения вопроса о жизнеспособности пульпы.
Некоторые авторы полагают, что если наряду с высокими цифрами ЭОД имеется парестезия нижней губы и подбородка, то динамическое проведение ЭОД не нужно. Достаточно контроля болевой или тактильной чувствительности губы.
Клиническая практика показывает, что зубы с обнаженным корнем, даже с живой пульпой или пломбированные, замедляют процесс консолидации фрагментов кости, так как костные 5а- лочки растут только из одного отломка в другой и с корнем зуба не срастаются. В этом случае имеется абсолютное показание к раннему удалению таких зубов. Доказательством правильности этого утверждения служи? подвижность отломков но истечении обычных сроков, необходимых для консолидации, т.е. через
- 5 нед.
Зубы в щеди перелома с периапи — альными .хроническими очагами всегда потенциально опасны в плане развития воспалительных осложнений, поэтому показано раннее удаление таких зубов.
Особого внимания заслуживают зубы, находящиеся в щели перелома на дистальном отломке, прежде всего нторой и особенно третий моляры. При использовании консервативных методов иммобилизации эти зубы имеют большое значение для предотвращения смешения вверх незакрепленного дистального фрагмента. Следует заметить, что попытка удалить такой зуб на малом отломке в перзые дни после перелома всегда отряжена со значительными техническими трудностями вследствие невозможности прочного удержания этого отломка рукой при вывихивании зуба щипцами. В этом случае происходит трение концов отломков друг
о друга, что является совершенно недопустимым. Дополнительное травмирование нижнего лупочкового нерва иногда приводит к его размозжению и (или) разрыву. Возможно повреждение связочного аппарата височно-нижнечелюстного сустава и даже его вывих. Для предотвращения гнойного воспалительного процесса в области перелома в этом случае на 1—2 нед назначают антибактериальную терапию. Через 12—14 дней после образования первичной костной мозоли и стихания острых воспалительных явлений, вызванных травмой, такие зубы могут быть удалены с меньшими трудностями вследствие развития хронического периодонтита, сопровождающегося снижением прочности отёчных коллагеновых волокон периодонта (колла! сновые волокна в кислой среде разбухают и теряют прочность) и резорбции стенок луночки Но и в этом случае требуется прочная фиксация малого фра] мен га, так как имеется опасность повреждения уже не только нижнего лупочкового нерва, но и разрушение непрочной новообразованной первичной костной мозоли.
Но мнению большинства авторов, абсолютные показания для удаления зуба гз щели перелома следующие:
- наличие зубов в щели перелома с различными патологическими изменениями и состояниями (перелом корня, подвижность зуба, наличие хронических очагов инфекции в периапикаль- ных тканях, широкое обнажение цемента корня, вывихивание зуба из лунки);
- наличие в щели перелома зуба, поддерживающего воспалительные явления, несмотря на проводимую медикаментозную терапию;
- наличие зубов, мешающих сопоставлению отломков.
При выборе лечебной тактики в отношении зуба, находящегося в линии перелома нижней челюсти, А.В Авдеев (1999) предложил использовать следующую формулу вероятности «выживания» зуба в щели перелома: Y=0,23 XI + 0,21 Х2 + 0,30 ХЗ + 0,26 Х4.
При этом значения X будут равны:
- XI = 1, при прохождении щели перелома через корень зуба;
- XI =0, при прохождении щели перелома по апроксималыюй поверхности зуба;
- Х2 — 1, при давности травмы до 3 сут,
- Х2 = 0, при давности травмы свыше 3 сут;
- ХЗ = 1, при степени смещения костных отломков пижпей челюсти до 0,5 см;
- ХЗ = 0, при степени смещения костных отломков нижней челюсти свыше 0,5 см;
- Х4 = 1, при ЭОД зуба до 30 мкА;
- Х4 — 0, при ЭОД зуба свыше 30 мкА.
Значения Y от 0 до 0,5 считаются неблагоприятными для сохранения зуба в шея* перелома, от 0,5 до 1 — благоприятными.
В сомнительных случаям целесообразно решать вопрос в пользу удаления зуба из щели перелома сразу же или при первых признаках развития воспалительного процесса в области отломков челюсти. Оставляя зуб пеудаленпым, врач берет на себя ответственность за возможные последствия (развитие тех или иных осложнений). Такой больной требует особо тщательного наблюдения в период лечения.
Гаким образом, тактика врача по отношению к зубам в щели перелома разнообразна и зависит ог многих причин, которые необходимо учитывать в практической деятельности.
Источник
