У ребенка рахит перелом
Патологические переломы возникают у детей с заболеваниями костей скелета при воздействии незначительной травмирующей силы. Причиной таких переломов могут быть несовершенное костеобразование, фиброзная и хрящевая остеодисплазия, авитаминоз (рахит, цинга), воспалительные заболевания (остеомиелит, туберкулез) и др. Несовершенное костеобразование — врожденная ломкость костей невыясненной этиологии. При этом заболевании переломы возможны при незначительном силовом воздействии: у детей раннего возраста — при пеленании) перекладывании их, у более старших детей — при попытке сесть, встать на ноги — и т. п. Переломы сопровождаются болезненностью, патологической подвижностью и деформацией, припухлостью и крепитацией. Встречаются поднадкостничные переломы и переломы с полным смещением. Чаще бывают переломы нижних конечностей, затем верхних и ребер.
Клинически несовершенное костеобразование проявляется искривлением конечностей вследствие множественных повторяющихся переломов или надломов костей, мышечной гипотрофии, наличием голубых склер, иногда «янтарных зубов» и понижением слуха. При врожденной форме уже у новорожденного обращает на себя внимание искривление конечностей с прогибом костей кнаружи или кпереди. В области переломов нередко пальпируется плотная костная мозоль. Число переломов у таких «стеклянных детей» бывает значительным. Несмотря на хрупкость костей, переломы быстро срастаются, однако в результате мышечной гипотрофии, неполной адаптации костных отломков, «эластичности» костной мозоли возникают деформации костей. Для заболевания характерны мягкость и податливость костей черепа у детей раннего возраста, что является причиной деформации головы у детей старшего возраста (в основном в переднезаднем направлении).
На рентгенограмме кости представляются нежными и тонкими, особенно тонкий кортикальный слой: губчатое вещество прозрачное и имеет едва заметный рисунок. Ясно бывают видны сросшиеся переломы. Вследствие множественных переломов конечности деформированы и укорочены.
При несовершенном костеобразовании лечение переломов сводится в основном к тщательной репозиции, надежной иммобилизации до полной консолидации. Сроки фиксации перелома несколько удлиняются, несмотря на то что образование костной мозоли происходит быстро и в обычные возрастные сроки, но она еще длительное время остается «эластичной», в результате чего сохраняется возможность деформации конечности при сросшемся переломе. Кроме локального лечения перелома, проводят общеукрепляющее лечение: ультразвуковые облучения, поливитамины, эргокальциферол (витамин D), рыбий жир, препараты кальция, соляной кислоты с пепсином. Целесообразно назначение анаболического гормона метандростенолона (неробол), гормона щитовидной железы тиреокальцитонина внутримышечно. Лечение может проводиться и в амбулаторных условиях с соблюдением всех рекомендаций лечащих врачей стационара.
При часто повторяющихся переломах с выраженной и значительной деформацией конечностей рекомендуется оперативное лечение, которое состоит в основном в корригирующей остеотомии, интрамедуллярном остеосинтезе и костной ауто- или аллопластике для стимуляции репаративной регенерации костной ткани. Кроме несовершенного костеобразования, патологические переломы наблюдаются при заболеваниях, нарушающих нормальную анатомическую структуру кости.
Патологический перелом в большинстве случаев является первым симптомом костной кисты и остеобластокластомы. В результате незначительной травмы в области наиболее частой локализации патологического очага: проксимальный метафиз плечевой кости, проксимальный и дистальный метафизы бедренной и проксимальный метафиз болыпеберцовой костей — возникает боль, отмечаются умеренная припухлость и кровоизлияние, деформация. Отмечается потеря функции. Большого смещения костных отломков, как правило, не наблюдается, в связи с этим патологическая подвижность и крепитация нехарактерны для переломов у детей с наличием костной кисты или остеобластокластомы. Диагноз патологического перелома устанавливают после рентгенологического исследования (рис. 14.10).
Формирование кисты кости является по существу дистрофическим процессом. Тип кисты зависит от биомеханических условий в том или ином отделе опорно-двигательного аппарата, от остро возникающих при аневризмальных или растянутых во времени солитарных кист нарушений гемодинамики в кости.

Большинство солитарных кист локализуется в проксимальных отделах трубчатых костей. Чаще поражаются плечевая (56%) и бедренная (23%) кости. Процесс деструкции развивается медленно, бессимптомно и проявляется патологическим переломом. Большинство аневризмальных кист локализуется в губчатых костях с богатым артериальным кровоснабжением (позвонки; кости таза; концы костей, образующих коленный сустав). В анамнезе у всех больных имеется травма. Первыми симптомами являются легкая боль, ощущение неудобства, скованность. Клинико-рентгенологические проявления кист костей требуют проведения дифференциальной диагностики солитарных кист с фиброзной дисплазией, неостеогенной фибромой, гиперпаратиреозом, эозинофильной гранулемой. Аневризмальные кисты необходимо отличать от хондромиксоидной фибромы, остеогенной саркомы. Показания к консервативному или оперативному лечению зависят от фазы патологического процесса, обширности поражения и данных кистографии, ангиографии, радиоизотопного исследования, биопсии и др.
При недостатке витаминов D и С возникает патологическая хрупкость костей. При рахите и цинге у детей младшего возраста наблюдаются переломы. Достаточно незначительной травмы или неловкого движения, чтобы у ребенка, болеющего рахитом, произошел перелом. Такие переломы, как правило, возникают в нижней трети бедренной кости и на костях предплечья. Часто они бывают поднадкостничными. Жалобы на боли незначительны, и перелом нередко просматривается; в таких случаях только при развитии мозоли и искривлении конечности выявляется бывший перелом, что подтверждается рентгенограммой.
Полные рахитические переломы срастаются медленно и требуют наряду с надежной иммобилизацией энергичного противорахитического общего лечения.
Реже встречаются изменения в костях при цинге. При недостатке витамина С во второй половине первого года жизни ребенка, редко после года, могут возникнуть кровоизлияния в области эпифизарной линии, которые распространяются под надкостницу. Обычно кровоизлияния возникают в области верхнего или нижнего конца бедренной кости, верхнего конца болыпеберцовой кости, в ребрах и плечевой кости. На месте кровоизлияния костные балки разрушаются и нарушается целость кости. Клинически отмечаются припухлость в области конечности, резкая болезненность при движениях и ощупывании конечности, утолщение. Иногда удается пальпировать флюктуацию под мышцами. Кожа над местом наиболее болезненной припухлости напряжена и блестяща. Конечность находится в вынужденном положении. На коже — мелкие петехии, десны опухают и приобретают синеватый цвет, при наличии зубов бывает гингивит. На рентгенограмме обнаруживается тень вокруг диафиза, которую дает кровоизлияние, а иногда отделение эпифиза от метафиза. Отделение эпифиза, кроме того, определяют на рентгенограмме по изменению положения ядра окостенения: тень ядра окостенения лежит не по средней линии, а смещается в сторону от оси конечности.
Заболевание цингой с поражением костей встречается при неправильном и неполноценном питании, направильном искусственном вскармливании. Иногда дети с поражением костей, обусловленным авитаминозом С, имеют «упитанный» вид; признаки истощения отсутствуют, так как у детей сохранена масса тела, хотя они получают однообразное неполноценное питание.
Диагностика затруднена, когда еще нет большой гематомы и жалобы ребенка неопределенны. В этот период ухаживающие за ребенком отмечают, что прикосновение к нему и перекладывание вызывает плач. При появлении припухлости, резкой местной болезненности, повышении температуры тела возникает подозрение на воспалительный процесс — эпифизарный остеомиелит, флегмону. Ошибка в диагностике приводит к тому, что больному делают разрез, во время которого обнаруживают только кровоизлияние, а после оперативного вмешательства выявляется истинный характер заболевания.
Общее лечение авитаминоза С, правильное питание, создание покоя выраженной конечности быстро улучшают состояние ребенка. При воспалительных заболеваниях может разрушиться костная ткань, что ведет к патологическому перелому. К таким заболеваниям у детей относятся остеомиелит и туберкулез. Значительная деструкция костной ткани при остеомиелите может сопровождаться патологическим переломом. Они чаще всего наблюдаются в нижнем метафизе бедренной кости и в области шейки ее или в верхней трети плечевой кости. Кость, измененная патологическим процессом, может сломаться под влиянием незначительного насилия, часто почти неуловимого. Поэтому такого характера переломы называют самопроизвольными (спонтанными).
Распознавание патологического перелома при остеомиелите не представляет трудностей. Часто дети начинают жаловаться на усиление боли в конечности. При полных переломах со смещением определяются патологическая подвижность, деформация и укорочение конечности. Часто перелом обнаруживают случайно, во время перевязок. Уточняет диагноз рентгенологическое исследование. Патологические переломы при остеомиелите иногда сопутствуют обострению воспалительного процесса, при недостаточной иммобилизации возникают деформации и укорочение конечности, в редких случаях образуются ложные суставы.
При туберкулезном поражении возможны патологические переломы не только вследствие разрушения кости, но и в результате развития дистрофических процессов в костях всей пораженной конечности — остеопороза и атрофии.
Травматология и ортопедия
Под редакцией члена-корр. РАМН
Ю. Г. Шапошникова
Опубликовал Константин Моканов
Источник
Остеопения и рахит недоношенных новорожденных детей — клиника, диагностика, лечение
Заболевание вызвано сочетанным дефицитом кальция (и фосфора) и витамина D у недоношенных детей. Остеопения недоношенных — это метаболическое заболевание костной ткани, связанное с низкой минерализацией костей скелета. В патогенезе может иметь значение нарушение минерализации зон роста кости, поэтому термины «остеопения недоношенных» и «рахит недоношенных» в литературе часто используют как взаимозаменяемые.
У недоношенных детей после рождения скорость минерализации костей скелета замедлена по сравнению с таковой во внутриутробном периоде, подобно тому как замедляется во внеутробном периоде скорость роста. Наиболее тяжелое осложнение указанной патологии — переломы костей. Чаще всего отмечаются переломы ребер, но переломы длинных трубчатых костей встречаются редко.
Остеопения/рахит отмечается практически у каждого недоношенного ребенка, родившегося с массой тела менее 1500 г. Наиболее тяжелые по состоянию недоношенные дети имеют наиболее выраженную остеопению. Таким образом, частота возникновения рахита (иногда переломов костей) в целом обратно пропорциональна массе тела при рождении. Если тщательно проанализировать результаты рентгенографии, то частота переломов у недоношенных детей колеблется от 20 до 32%. У детей, имеющих массу тела при рождении менее 1000 г, она возрастает до 50-60%.
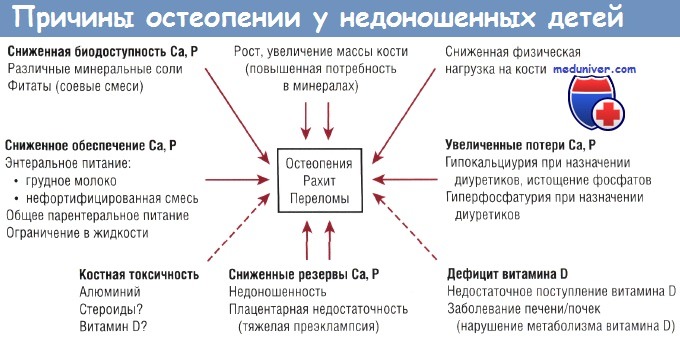
Описания гистологических изменений при данной патологии немногочисленны. Считается, что ее этиология предполагает участие многих факторов. Как уже было указано ранее, наиболее значимым фактором являются ограниченные запасы кальция (и фосфора) в костной ткани при рождении, а также сниженная скорость минерализации кости по сравнению с внутриутробным периодом.
Остеопения отмечается даже в тех случаях, когда недоношенные дети в качестве питания получают специально разработанные для младенцев с ОНМТ смеси с высоким содержанием минералов или фортификаторы грудного молока.
В опубликованных в последнее время обзорах есть доказательства роли сниженной нагрузки на кость в возникновении остеопении недоношенных. У данной категории младенцев нагрузка на кость ограничена выполнением пассивных или активных мышечных движений. Увеличение нагрузки на кость (например, в виде пассивных движений с вовлечением в работу суставов) способствует формированию костной ткани, в то время как снижение нагрузки (уменьшение физической активности) ведет к резорбции кости.
Две линии доказательств указывают на важность нагрузки на кость у недоношенных детей. Во-первых, было выявлено повышение уровня биохимических маркеров резорбции кости у недоношенных детей (гидроксипролина, телопептида коллагена типа 1, щелочной фосфатазы). Во-вторых, исследования показали, что внедрение программ, стимулирующих пассивную физическую нагрузку у недоношенных детей, улучшает параметры минерализации костной ткани. Удивительно, но программы пассивных упражнений показали свою эффективность, даже если применяли кратковременные упражнения (5-10 мин/сут).
С другой стороны, дефицит витамина D не является частой причиной заболевания костной ткани у недоношенных детей в тех группах, где есть «насыщение» по витамину D. Недоношенные дети с остеопенией обычно имеют нормальные уровни 25(OH)D и повышенные уровни l,25(OH)2D. Пероральный прием витамина D в дозе 2000 ME/ сут в течение 6 нед не влияет на частоту возникновения остеопении у недоношенных детей, что позволяет говорить об адекватности дозы 200-400 МЕ/сут. Другие составляющие патогенеза остеопении недоношенных показаны на рисунке.
Диагноз «остеопения» ставят на основании результатов рентгенологического и лабораторного обследования. Физикальное обследование не столь значимо для выявления заболевания, за исключением тех стадий его развития, когда можно обнаружить крепитацию и припухлость в местах переломов длинных костей. В более старшем возрасте можно выявить рахитические четки в зонах костно-хрящевого соединения и краниотабес.
Поскольку опора на ноги в этом возрасте не столь значима, те очевидные симптомы рахита, которые проявляются искривлением нижних конечностей у детей старшего возраста, не имеют клинического значения.
В большинстве случаев остеопению диагностируют при проведении рутинной рентгенографии, когда выявляют выраженную гипо-минерализацию или признаки произошедших ранее переломов ребер. В случае более тяжелых форм заболевания на стандартных рентгенограммах костей запястья и коленей могут быть видны классические признаки рахита, но обычно они не заметны до двухмесячного возраста ребенка.
Следует указать, что стандартная рентгенография не способна выявить сниженную минерализацию костной ткани до того момента, пока не произойдет потеря 30-40% минерального состава костной ткани. Для проведения в исследовательских целях диагностики костных изменений у недоношенных детей более подходящими считают технологии, обладающие специфической чувствительностью, такие как одиночная фотонная абсорбциометрия, двойная энергетическая рентген-абсорбциометрия, количественная компьютерная томография и трансмиссионная ультразвуковая диагностика.
Для диагностики остеопении недоношенных применяют ряд биохимических маркеров сыворотки крови. Они включают кальций, фосфор, щелочную фосфатазу, паратиреоидный гормон, 25(OH)D, l,25(OH)2D и остеокальцин. Исследуя мочу, можно оценить фракционную экскрецию кальция и тубулярную реабсорбцию фосфата, а также отношение кальций/креатинин. Низкую концентрацию фосфора в сыворотке (менее 45 мг/л) можно считать наилучшим индикатором дефицита минералов у данной категории детей.
Согласно рекомендациям Комитета по питанию Американской академии педиатрии (American Academy of Pediatrics Committee on Nutrition) и некоторых других организаций, в США и Канаде младенцам с ОНМТ, имеющим остеопению, не рекомендуют назначение суточной дозы витамина D более 200-400 ME.
Высокие концентрации l,25(OH)2D и нормальные уровни 25(OH)D практически у всех детей, имеющих указанную патологию, подтверждают правильность упомянутых рекомендаций; детям с ОНМТ не следует назначать в качестве питания продукты, содержащие неадекватное количество кальция и фосфора, например нефортифицированное грудное молоко. Увеличение суточной дозы витамина D до 960 ME и выше не подтвердило эффективности. Потребности в витамине D при парентеральном его введении еще менее ясны.
Впрочем, при использовании современных мультивитаминных препаратов для парентерального введения сложно превысить суточную дозу витамина D 400 ME, не вызывая одновременно передозировки других витаминов-компонентов комплексного препарата. Тем не менее недоношенные дети, длительно получающие полное парентеральное питание, имеют адекватный статус по витамину D даже при получении его в дозе 30-35 МЕ/кг/сут.
Несмотря на то что получены доказательства пользы физической нагрузки (при выполнении пассивных мышечных движений), наиболее важным компонентом профилактики и лечения остается адекватное обеспечение ребенка кальцием и фосфором, без которого любые физические нагрузки на кость будут неэффективными. Вполне логично, что при расчете необходимой дозы минералов преследуют цель достижения скорости минерализации кости, характерной для таковой у плода.
Для этого ребенку необходимо получать энтеральным путем кальций в дозе примерно 200 мг/кг/сут и фосфор в дозе 90 мг/кг/сут, принимая во внимание, что усваивается только 65% кальция (в лучшем случае) и 80% фосфора.
Существуют специальные смеси для детей с ОНМТ, которые позволяют удовлетворить указанные потребности в минералах. Можно также использовать готовые фортификаторы грудного молока, содержащие определенное количество кальция и фосфора. Как уже было сказано ранее, у детей с ОНМТ в первые 8 нед жизни довольно сложно добиться скорости минерализации кости, соответствующей таковой во внутриутробном периоде.
Однако при назначении ребенку кальция и фосфора в указанных ранее дозах можно предотвратить развитие тяжелого рахита и остеопении с переломами костей. Следует отметить, что «наверстывание» минерализации кости будет происходить у этих младенцев еще в течение многих месяцев после выписки из стационара.
Как уже было сказано, профилактика и/или лечение остеопении у детей с ОНМТ, получающих полное парентеральное питание, служит основанием для более пристального внимания к введению некоторых внутривенных растворов. Концентрации кальция и фосфора в них не позволяют достигнуть внутриутробной скорости минерализации кости.
Однако используемые для парентерального питания препараты все же позволяют предупредить переломы костей и развитие рахита. Применение внутривенных препаратов, содержащих 15 ммоль (60 мг/дл) кальция и 15 ммоль (46 мг/дл) фосфора, может способствовать достижению желаемых показателей минерального гомеостаза (как биохимических маркеров, так и уровня кальциотропных гормонов).

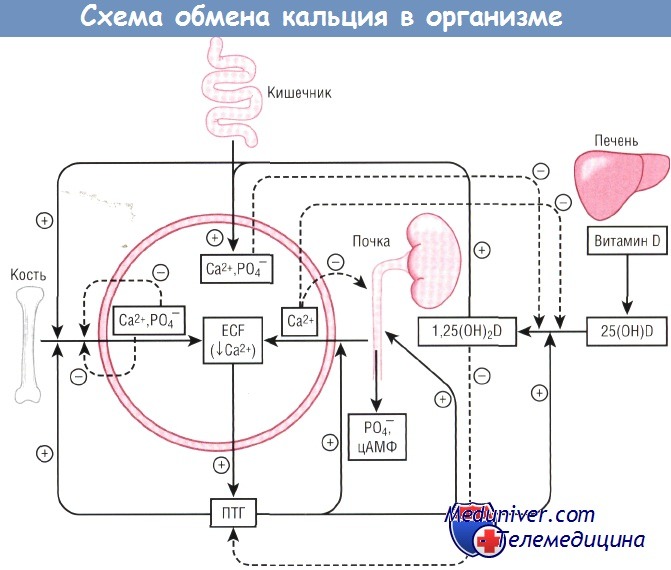
Схема гомеостаза кальция, демонстрирующая взаимодействия между кальцием, кальциотропными гормонами и системой органов.
1,25(OH)2D—1,25-дигидроксивитамин D;
25(OH)D—25-гидроксивитамин D;
ECF — эргокальциферол;
ПТГ — паратиреоидный гормон;
цАМФ — циклический аденозинмонофосфат.
Рахит, обусловленный дефицитом витамина D
В США встречаются случаи рахита у детей ранней возрастной группы, связанные с неадекватным поступлением в организм витамина D и дефицитом солнечного света. Обычно причиной служит выраженный гиповитаминоз D.
Большинство указанных случаев заболевания относились к детям, находящимся исключительно на грудном вскармливании без дополнительного введения витамина D. Следует отметить, что содержание витамина D в грудном молоке минимально. Анализируя случаи рахита у детей, можно отметить, что у этих младенцев часто наблюдалась повышенная пигментация кожи, а также они редко находились под воздействием солнечного света.
Вместе с тем на многих территориях США в зимние месяцы воздействие солнечного света не может считаться достаточно эффективным для синтеза витамина D в коже. Рекомендации по профилактике гиповитаминоза D заключаются в обеспечении всех детей, находящихся на грудном вскармливании, витамином D в дозе 200-400 МЕ/сут до тех пор, пока они не смогут получать адекватное количество витамина D из витамин D-фортифицированных смесей или другой пищи.
— Также рекомендуем «Потребность в витамине А у новорожденных детей»
Оглавление темы «Потребности в витаминах у детей»:
- Потребности в кальции и витамине Д у новорожденных детей
- Ранняя гипокальциемия недоношенных новорожденных детей — клиника, диагностика, лечение
- Остеопения и рахит недоношенных новорожденных детей — клиника, диагностика, лечение
- Потребность в витамине А у новорожденных детей
- Дефицит витамина А и его токсичность у новорожденных детей
- Влияние больших доз витамина А на недоношенных новорожденных детей
- Физиология обмена витамина Е и его эффекты
- Потребность в витамине Е у новорожденных детей
- Дефицит витамина Е у новорожденных детей — клиника, диагностика
- Влияние больших доз витамина Е на недоношенных новорожденных детей
Источник
