Субкапитальный перелом мкб 10
Содержание
- Описание
- Дополнительные факты
- Анатомия и патанатомия
- Классификация
- Симптомы
- Возможные осложнения
- Лечение
Названия
Название: S72,0 Перелом шейки бедра.
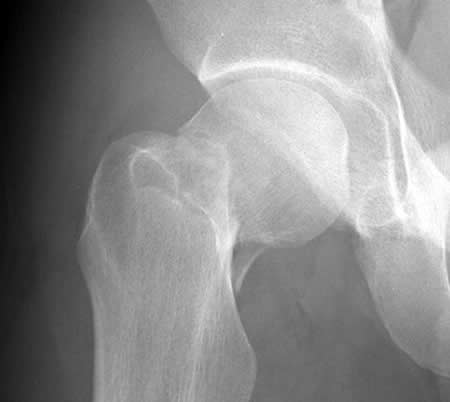
Перелом шейки бедра
Описание
Перелом шейки бедра. Нарушение целостности верхней части бедренной кости в зоне чуть ниже тазобедренного сустава, между головкой бедра и большим вертелом. Является достаточно распространенной травмой, чаще возникает в быту и выявляется у пожилых людей, страдающих остеопорозом. Проявляется умеренной болью, ограничением опоры и движений, а также нерезко выраженным укорочением конечности. Диагноз выставляется на основании симптомов и результатов рентгенографии. При таких травмах очень высок риск несращения, для восстановления функции конечности обычно требуется операция.
Дополнительные факты
Перелом шейки бедра – повреждение верхней части бедренной кости. Составляет около 6% от общего количества переломов, при этом в 90% случаев страдают люди преклонного возраста. У женщин переломы шейки бедра выявляются вдвое чаще, чем у мужчин. В 20% случаев такие травмы становятся причиной летального исхода. У пожилых пациентов с остеопорозом данное повреждение может возникать даже при незначительном травматическом воздействии, например, падении на бок, толчке или даже обычном наклоне туловища.
Поскольку явная травма в анамнезе отсутствует, а клинические проявления выражены слабо или умеренно, часть пациентов даже не предполагают у себя серьезных повреждений и не сразу обращаются к врачам. Иногда больные с переломами шейки бедра (особенно вколоченными) долго самостоятельно лечатся от остеохондроза, ишиалгии или артроза тазобедренного сустава. Между тем, отсутствие квалифицированной помощи может негативно влиять как на состояние проксимального отломка, так и на общее состояние пациента, поэтому при возникновении характерных симптомов следует сразу обращаться к травматологу.

Перелом шейки бедра на рентгенограмме
Анатомия и патанатомия
Тазобедренный сустав – один из самых крупных суставов. Он выполняет опорную функцию и несет значительную нагрузку при беге и ходьбе. Сустав состоит из шаровидной головки бедра и глубокой округлой вертлужной впадины, окруженных капсулой и мощными связками. Еще одна крупная связка располагается прямо в центре сустава и соединяет дно вертлужной впадины с головкой бедра. В своей периферической части головка переходит в шейку, а шейка – в тело бедренной кости. Шейка расположена под углом к основной части кости, в области угла располагаются большой и малый вертелы.
Кровоснабжение головки осуществляется тремя путями. Первый – через сосуды, расположенные в капсуле сустава, второй – через артерии, проходящие внутри кости, и третий – через сосуд, расположенный внутри связки между головкой бедра и вертлужной впадиной. С возрастом кровоснабжение головки бедра ухудшается, сосуды сужаются, а артерия внутри связки полностью закрывается и перестает «работать». При переломах шейки проксимальный отломок лишается питания из внутрикостных сосудов. Артерий в капсуле оказывается недостаточно для адекватного снабжения кости кровью, поэтому проксимальный костный фрагмент не прирастает к дистальному, а в некоторых случаях и вовсе рассасывается. Такое состояние называется аваскулярным некрозом или остеонекрозом шейки и головки бедра.
Классификация
Все принятые в травматологии классификации данных переломов носят клинический характер, отражают особенности течения заболевания и помогают подобрать оптимальный метод лечения с учетом конкретных обстоятельств. Одним из существенных критериев является расположение излома по отношению к головке бедра. Чем выше эта линия, тем хуже кровоснабжение проксимального отломка и тем больше вероятность развития аваскулярного некроза или несращения перелома. С учетом этого критерия переломы шейки бедра делятся на:
• Базисцервикальные. Линия излома проходит у основания шейки, чуть выше вертелов.
• Трансцервикальные. Линия излома располагается в центре или близко к центру шейки бедра.
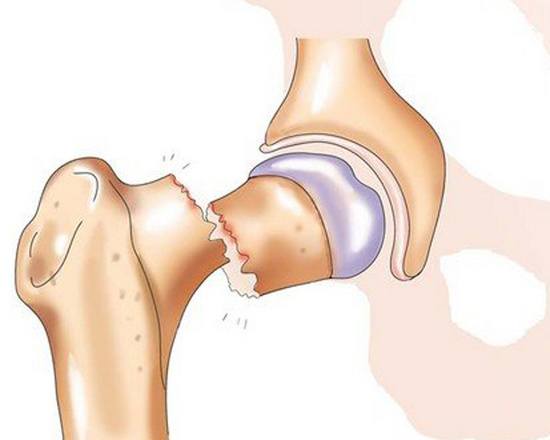
• Субкапитальные. Линия излома проходит недалеко от головки бедра.
Еще одним важным показателем является угол, под которым располагается линия перелома. Чем более вертикально она проходит, тем выше вероятность смещения и меньше шансы на нормальное сращение. Для описания данного признака используют классификацию Пауэлса:
• 1 степень. Угол менее 30 градусов.
• 2 степень. Угол 30 — 50 градусов.
• 3 степень. Угол более 50 градусов.
И, наконец, ряд травматологов для примерной оценки жизнеспособности шейки бедра и выбора тактики лечения используют классификацию Гардена (в рамках данной классификации рассматриваются только субкапитальные повреждения):
• 1 стадия (1 тип). Неполный или незавершенный перелом. Нижняя часть кости ломается по типу «зеленой ветки», верхняя немного поворачивается, что на рентгеновских снимках создает иллюзию образования вколоченного перелома. Без лечения может перейти в полный перелом.
• 2 стадия (2 тип). Полный или завершенный перелом без смещения. Целостность кости полностью нарушается, однако связки удерживают проксимальный отломок в нормальном или практически нормальном положении.
• 3 стадия (3 тип). Завершенный перелом с частичным смещением. Фрагменты частично удерживаются задним связочным креплением, головка «уходит» в положение абдукции и разворачивается кнутри.
• 4 стадия (4 тип). Завершенный перелом с полным смещением. Отломки полностью разобщены.
Симптомы
В анамнезе у пожилых пациентов выявляется ушиб области тазобедренного сустава либо случайное падение. У молодых больных перелому бедра, как правило, предшествует более тяжелая высокоэнергетическая травма – автомобильная авария или падение с высоты. Пострадавшие жалуются на нерезко выраженную боль, усиливающуюся при движениях. Кровоподтеки в области повреждения обычно отсутствуют, отек незначительный. При смещении отломков возможно укорочение конечности (не превышает 4 см, больше заметно в положении лежа на спине с выпрямленными ногами).
В большинстве случаев выявляется симптом «прилипшей пятки» — пациент не может самостоятельно поднять пятку над поверхностью. Стопа развернута и своим наружным краем опирается о постель. При поколачивании по пятке возникает боль в области тазобедренного сустава и иногда в паху. Пальпация зоны повреждения болезненна. Для подтверждения диагноза выполняют рентгенографию тазобедренного сустава. В сомнительных случаях назначают КТ тазобедренного сустава, МРТ тазобедренного сустава или сцинтиграфию.
Возможные осложнения
Большинство осложнений при данной травме обусловлено длительной вынужденной неподвижностью больных в сочетании с их преклонным возрастом. Пожилые пациенты, долгое время находящиеся на постельном режиме, часто страдают от застойной пневмонии, которая может стать причиной развития дыхательной недостаточности и последующего летального исхода. При продолжительном пребывании в постели у больных часто развиваются пролежни в области ягодиц и крестца.
Еще одним тяжелым осложнением данной травмы является тромбоз глубоких вен, также обусловленный продолжительной неподвижностью пациентов. Осложнением такого тромбоза может стать отрыв тромба с последующей тромбоэмболией легочной артерии. Кроме того, у пожилых больных с переломами шейки бедра достаточно часто развиваются психоэмоциональные расстройства – депрессии или психозы. Все это, а также высокая вероятность несращения перелома является серьезнейшим аргументом в пользу оперативного лечения.
Таким образом, в настоящее время хирургическое вмешательство при нарушениях целостности шейки бедра у пожилых пациентов рассматривается как основной метод лечения, применяемый по жизненным показаниям. Молодые больные тоже тяжело переносят длительную неподвижность. Вероятность развития перечисленных выше осложнений у молодых людей ниже, чем у пожилых, однако, продолжительный постельный режим у них способствует развитию атрофии мышц и формированию посттравматических контрактур коленного и тазобедренного сустава. Поэтому современные травматологи рассматривают операцию в качестве основного метода лечения переломов шейки бедра как у пожилых, так и у молодых пациентов.
Лечение
Лечение данной патологии осуществляется в условиях травматологического отделения. Консервативную терапию проводят только в особых обстоятельствах – при наличии серьезных противопоказаний к хирургическому вмешательству (например, при недавно перенесенном инфаркте миокарда). В сомнительных случаях применяют индивидуальный подход, сравнивают риски длительного пребывания на постельном режиме (при консервативном лечении) и наркоза в сочетании с масштабной операцией (при оперативном лечении). Для точной оценки состояния пациента приглашают различных специалистов: реаниматологов, кардиологов, пульмонологов, неврологов.
Если оперативное вмешательство противопоказано, используют скелетное вытяжение или деротационный сапожок. Скелетное вытяжение накладывают достаточно активным больным молодого, среднего и пожилого возраста. Деротационный сапожок является оптимальным вариантом при лечении пациентов старческого возраста (80-85 лет и старше), особенно при наличии старческого слабоумия и других психических отклонений. Эта методика, как правило, не обеспечивает сращения шейки бедра, но позволяет упростить уход за пациентом и дает возможность сохранить хотя бы минимальный уровень физической активности на тот период, пока в области перелома образуется соединительнотканная мозоль.
В остальных случаях применяют хирургическое вмешательство. Выбор метода оперативного лечения осуществляют с учетом возраста пациента и уровня его физической активности до перелома. Активным больным младше 65 лет проводят репозицию и выполняют остеосинтез перелома с использованием различных металлоконструкций. Людям старше 65 лет, при условии, что они до травмы свободно передвигались и выходили на улицу, устанавливают двухполюсные эндопротезы. Пациентам старше 75 лет, которые до перелома ограниченно передвигались в пределах дома или квартиры, проводят однополюсное эндопротезирование цементным эндопротезом.
Для остеосинтеза шейки бедра чаще используют три больших канюлированных (полых) винта. Вначале выполняют открытую репозицию, затем вводят в отломки несколько спиц, делают контрольную рентгенографию, выбирают наиболее удачно проведенные спицы и «надевают» на них винты, используя спицу как направитель. Реже для фиксации фрагментов применяют более массивные компрессионные винты, специальные пластины или трехлопастные гвозди.
В пожилом возрасте, когда увеличивается риск остеонекроза и несращения перелома, а также при значительном смещении отломков оптимальным вариантом становится эндопротезирование тазобедренного сустава. Двухполюсное эндопротезирование подразумевает замену не только шейки и головки бедренной кости, но и вертлужной впадины. Используются бесцементные протезы – специальные пористые конструкции, в которые в последующем прорастает кость. Иногда чашу, замещающую вертлужную впадину, дополнительно фиксируют винтами. Этот метод лучше подходит достаточно молодым пациентам – он обеспечивает надежную фиксацию и более удобен при последующей замене эндопротеза.
Оптимальным вариантом при переломе шейки бедра у пожилых, как правило, становится установка цементного эндопротеза – конструкции, которая не предполагает врастания костной ткани, а фиксируется к кости при помощи специального полимерного цемента. Использование данной методики позволяет обеспечить надежную быструю фиксацию эндопротеза даже при выраженном остеопорозе. Вместе с тем, вид эндопротеза определяется не только возрастом – всем пожилым больным протезы подбирают индивидуально, и при хорошем состоянии костей в преклонном возрасте в ряде случаев устанавливают бесцементные конструкции.
В послеоперационном периоде назначают анальгетики, проводят антибиотикотерапию. При необходимости для профилактики развития тромбоэмболических осложнений применяют антикоагулянты (фондапаринукс, варфарин, далтепарин натрия, эноксапарин натрия ). После нормализации состояния пациента назначают ЛФК и физиотерапию. В восстановительном периоде осуществляют реабилитационные мероприятия. Прогноз при переломах шейки бедра зависит от общего состояния здоровья больного, правильного выбора метода лечения, адекватной подготовки к хирургическому вмешательству, качества восстановительных мероприятий и ряда других параметров.
Источник
Рубрика МКБ-10: S72.0
МКБ-10 / S00-T98 КЛАСС XIX Травмы, отравления и некоторые другие последствия воздействия внешних причин / S70-S79 Травмы области тазобедренного сустава и бедра / S72 Перелом бедренной кости
Определение и общие сведения[править]
Переломы костей тазобедренного сустава
Составляют от 1 до 10,6% всех повреждений костей скелета. Их делят на переломы проксимального отдела, диафизарные и переломы дистального отдела.
Проксимальный отдел бедра находится в особых анатомо-физиологических условиях:
• шейка бедра не покрыта надкостницей; в вертельной области надкостница хорошо выражена;
• капсула тазобедренного сустава прикрепляется к бедру у основания шейки; шейка и головка бедра целиком находятся в полости сустава;
• шейка и головка бедра снабжаются кровью за счет:
а) артерии круглой связки (у пожилых лиц эта артерия, как правило, облитерирована);
б) артерий, проникающих в шейку из места прикрепления капсулы; часть этих сосудов проходит под синовиальной оболочкой непосредственно по шейке бедра и входит в головку у места перехода костной части в хрящевую; в) артерий, проникающих в кость в межвертельной области.
Таким образом, чем проксимальнее от места прикрепления капсулы происходит перелом, тем хуже кровоснабжение головки бедра. Область же вертелов бедра хорошо снабжается кровью за счет артерий, проникающих из мышц.
• Шеечно-диафизарный угол, образованный осями шейки и диафиза бедра, в среднем составляет 127°. Чем меньше этот угол, тем большая нагрузка приходится на шейку бедра и тем легче возникают ее переломы. Уменьшение шеечно-диафизарного угла у пожилых людей является одним из условий, предрасполагающих к перелому шейки бедра.
Этиология и патогенез[править]
Механизм переломов шейки и вертельной области бедра обычно связан с падением больного, ушибом в области вертела и резкой ротацией, обычно в наружную сторону, редко — внутрь. Следует отметить, что переломы шейки наблюдаются преимущественно в пожилом возрасте, а вертельные — в старческом возрасте.
Переломы верхнего отдела бедренной кости подразделяются на:
а) медиальные (внутрисуставные) и
б) латеральные (внесуставные).
а) Медиальный перелом может быть субкапитальным, когда линия перелома проходит вблизи перехода шейки в головку бедра, или проходящим через шейку.
F. Pauwels подразделяет переломы шейки бедра на три типа в зависимости от того, является ли плоскость перелома горизонтальной, косой или вертикальной.
Прогноз лучше для горизонтального перелома (1-й тип), когда силы, действующие на отломки, стремятся сжать их, и хуже для переломов с вертикальной плоскостью, так как силы, действующие на отломки, разъединяют их. К 1-му типу переломов автор относит переломы с углом до 30°, ко 2-му типу — переломы c углом от 30 до 70°, к 3-му типу — с углом более 70°.
Переломы 1-го типа, как правило, оказываются вколоченными в результате абдукционных напряжений, когда силы, действующие на отломки, стремятся сжать их. Опыт показывает (Чернавский В.А., Юмашев Г.С., Силин Л.Л. и др.), что эти так называемые абдукционные переломы могут дать сращение в результате простой иммобилизации. В то же время переломы 2-го и 3-го типа, как правило, являются невколоченными, а первично смещенными в результате действия разъединяющих отломки сил. Эти переломы получили название аддукционных (если плоскость перелома проходит дистальнее прикрепления капсулы сустава к шейке бедра). Все латеральные (вертельные) переломы внесуставные.
б) К латеральным переломам относятся:
• межвертельный (интертрохантерный) — перелом вблизи межвертельной гребешковой линии;
• чрезвертельный (пертрохантерный) — перелом в области массива вертелов.
Эти переломы могут быть без смещения и со смещением отломков, с повреждением и без повреждения малого вертела. Данный вид переломов встречается наиболее часто у пожилых людей. Большая частота вертельных переломов в старшей группе больных связана с тем, что в этом возрасте особенно резко проявляется остеопороз вертелов: в губчатом веществе образуются большие ячейки и пустоты; корковый слой вертелов истончается, становится очень слабым и хрупким.
Клинические проявления[править]
Перелом шейки бедра: Диагностика[править]
Основными характерными клиническими признаками шеечных и вертельных переломов бедренной кости являются:
• Наружная ротация всей нижней конечности, приведение и укорочение ее. Наружная ротация конечности при аддукционных переломах шейки бедра достигает 40-60°. Этот симптом особенно резко выражен при чрезвертельных переломах, при которых стопа всем своим наружным краем лежит на горизонтальной плоскости стола или постели.
• Гематома в паховой (при медиальных переломах) или вертельной области не является ранним признаком, и обычно кровь пропотевает только через несколько дней после травмы.
• Болезненность при осевой нагрузке и нагрузке на большой вертел. Поколачивание по пятке выпрямленной ноги или по области большого вертела вызывает усиление болей. Боли при вертельных переломах более резкие и состояние больных непосредственно после травмы более тяжелое.
• Возможное усиление пульсации бедренной артерии под пупартовой связкой (симптом Гирголава).
• Симптом «прилипшей пятки». Больной не может поднять и удержать поднятую прямую ногу, но сгибает ее в коленном и тазобедренном суставах таким образом, что пятка скользит по плоскости кушетки.
• Линия Розер-Нелатона — эта линия соединяет седалищный бугор с передневерхней остью подвздошной кости. В норме верхушка большого вертела располагается на этой линии. При шеечных и вертельных переломах вследствие смещения бедра кверху большой вертел стоит выше линии Розер-Нелатона.
• Линия Шемакера соединяет верхушку большого вертела с передневерхней остью подвздошной кости. В норме эта линия, пересекая среднюю линию живота, проходит на уровне пупка или выше него. При переломе шейки бедра вследствие смещения большого вертела кверху эта линия проходит ниже пупка.
• Треугольник Бриана определяется при положении больного лежа на спине. Проводят линию от spina iliaca anterior superior к верхушке большого вертела, другую линию проводят также от spina iliaca anterior superior перпендикулярно к проекции оси бедра, проведенной через большой вертел. В норме образуется прямоугольный треугольник с равными катетами. При переломе шейки бедра большой вертел смещается кверху, горизонтальный катет уменьшается и треугольник становится неравнобедренным.
• Линия Ланге — эта линия соединяет верхушки обоих вертелов. В норме она находится на одинаковом расстоянии (7 см) от передневерхних остей подвздошных костей. При переломе шейки бедра и смещении большого вертела кверху это расстояние на стороне перелома будет меньше, чем на здоровой стороне.
• Симптом Алиса. На стороне перелома шейки бедра вследствие высокого стояния вертела уменьшается напряжение пельвиотрохантерных мышц и мышцы, напрягающей широкую фасцию бедра; пальцы врача легко вдавливаются в глубину между крылом подвздошной кости и верхушкой большого вертела.
• Большое значение для диагностики шеечных и вертельных переломов имеет рентгенологическое исследование; оно дает точное представление о локализации перелома, характере его и смещении отломков. Рентгенограммы проводятся в двух взаимно перпендикулярных направлениях: переднезаднем (фасный снимок) и боковом (профильный снимок).
Дифференциальный диагноз[править]
Перелом шейки бедра: Лечение[править]
Переломы шейки бедра чаще наблюдаются у лиц пожилого возраста с пониженной способностью к регенерации костной ткани. Одним из неблагоприятных моментов, обусловливающих замедленное сращение отломков при переломе шейки бедра, образование ложного сустава и некроз головки бедра, является:
• Нарушение кровоснабжения проксимального отломка, наступающее вследствие разрыва питающих его сосудов. При высоких переломах шейки (например, при чресшеечных) уменьшается или почти полностью лишается кровоснабжения головка бедра; поэтому плохая иммобилизация или недостаточная адаптация отломков приводит к некрозу головки и рассасыванию шейки бедра.
Между тем в связи с костным остеопорозом и некоторым уменьшением шеечно-диафизарного угла в пожилом возрасте и увеличением поэтому нагрузки на шейку бедра необходима прочная адаптация отломков для полноценной регенерации в последующем.
Сосудистые повреждения, возникающие в связи с переломом шейки, являются важной (но не единственной) причиной отсутствия сращения или ложных суставов.
• Ход щели перелома и ее отношение к горизонтальной линии. Различают три типа переломов шейки:
1-й тип. Плоскость перелома по отношению к вертикальной линии, соединяющей передние верхние ости подвздошной кости, наклонена под углом 30°;
2-й тип. Угол наклона плоскости перелома по отношению к горизонтальной линии составляет 40-50°;
3-й тип. Угол наклона плоскости перелома превышает 70°.
При переломах 1-го типа условия для образования костной мозоли самые лучшие, так как прижимающие силы в зоне перелома больше, чем разъединяющие. При переломах 2-го типа разъединяющие силы равны прижимающим, а условия заживления менее благоприятны, чем при 1-м типе. При переломах шейки 3-го типа разъединяющие силы значительно превышают прижимающие, что затрудняет сращение отломков и способствует образованию ложных суставов.
Соотношение статико-динамических сил в зоне перелома играет доминирующую роль в патогенезе ложных суставов шейки бедренной кости.
• Неквалифицированная или недостаточная репозиция отломков; преклонный возраст больного, у которого костеобразовательные функции значительно ослаблены; заболевания, протекающие с падением сопротивляемости организма; преждевременная нагрузка пораженной конечности и неправильная иммобилизация зоны перелома.
• Следует также учитывать при построении программы восстановительного лечения анатомо-физиологические особенности проксимального отдела бедра.
Необходимо иметь в виду опасность развития у больных осложнений со стороны органов дыхания (гипостатическая пневмония), расстройств общего и местного кровообращения, развития осложнений со стороны желудочно-кишечного тракта и другого в условиях длительного постельного режима с вынужденным положением лежа на спине с приподнятой пораженной ногой (на стандартной шине).
Медиальные (невколоченные) аддукционные (варусные) переломы шейки бедра, как правило, следует лечить оперативно, так как летальность среди пожилых больных при консервативном лечении достигает 20-30% и более. Условия для консолидации перелома, особенно при субкапитальных переломах, неблагоприятные в связи с анатомическими особенностями и сложностью иммобилизации перелома. В то же время длительный постельный режим приводит у пожилых больных к развитию застойной пневмонии, пролежней, тромбоэмболии, что является основной причиной высокой летальности.
Существует два основных метода оперативного остеосинтеза при медиальных переломах шейки бедра:
а) закрытый метод — без вскрытия тазобедренного сустава (внесуставной) и
б) открытый метод — с широким вскрытием тазобедренного сустава.
Операцию остеосинтеза обычно выполняют через 3-5 дней после поступления больного в стационар. При поступлении больному накладывают скелетное вытяжение за бугристость большеберцовой кости и конечность укладывают на стандартную шину. За это время проводится клинико-лабораторное обследование больного и происходит вправление отломков, положение которых контролируется рентгенограммами.
После закрытого остеосинтеза гипсовую повязку не накладывают, а оперированную ногу фиксируют (по наружной поверхности) мешочками с песком с целью предотвращения наружной ротации. После открытого остеосинтеза до снятия швов (7-10-й день) накладывают заднюю гипсовую лонгетку от XII ребра до пальцев стопы.
С первых дней после операции показано активное ведение больных:
а) повороты в постели;
б) дыхательные упражнения (статического и динамического характера);
в) активные движения в крупных и мелких суставах плечевого пояса и верхних конечностей;
г) изометрические напряжения мышц плечевого пояса и верхних конечностей;
д) подтягивание с поддержкой за балканскую раму (трапецию);
е) активные движения во всех суставах и изометрическое напряжение мышц здоровой нижней конечности;
ж) специальные упражнения (для оперированной конечности) — движения пальцами стопы и стопой, активные движения в коленном суставе (скользя стопой по плоскости постели) — через 10-12 дней.
Через 2-3 нед после операции больным разрешают садиться на постели с опущенными ногами. В этот период назначается массаж мышц оперированной конечности. В течение 3-4 нед больные обучаются передвижению с помощью костылей — вначале в пределах палаты, затем отделения (без нагрузки на оперированную ногу!). Только спустя 3 мес можно рекомендовать дозированную нагрузку на оперированную ногу. Следует помнить, что костное сращение перелома наступает через 4-8 мес. Поэтому с целью профилактики возникновения асептического некроза головки бедра нагрузка на оперированную ногу не разрешается до 5-8 мес после хирургического вмешательства. Полную нагрузку на оперированную ногу можно рекомендовать при условии, если клинически и рентгенологически определяется полная консолидация перелома.
Медиальные (вколоченные) абдукционные (вальгусные) переломы шейки бедра лечат как хирургическим, так и консервативным способом. Эти переломы шейки бедра заживают лучше невколоченных. Расколачивание перелома (нарушение сцепления отломков) считается осложнением и не должно производиться.
Тактика лечения во многом определяется степенью вколочения отломков и направлением плоскости перелома. В зависимости от направления плоскости перелома различают два вида вколоченных переломов:
а) вертикальный вальгусный (абдукционный) перелом, при котором плоскость его проходит вертикально;
б) горизонтальный вальгусный (абдукционный) перелом, при котором линия перелома проходит горизонтально.
При вертикальных абдукционных вколоченных переломах и недостаточном внедрении отломков друг в друга возникает опасность расклинивания их; в этих случаях показано хирургическое лечение. Во избежание расклинивания отломков во время оперативного вмешательства не следует производить сильного вытяжения ноги по длине, а также отводить и ротировать ее внутрь.
При горизонтальных абдукционных вколоченных переломах и глубоком взаимном внедрении отломков можно применять консервативное лечение, при этом главное внимание должно быть направлено на предупреждение возможного нарушения сцепления отломков (расколачивание перелома), что достигается либо гипсовой иммобилизацией, либо постоянным вытяжением (малым грузом).
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Реабилитация в травматологии и ортопедии [Электронный ресурс] / В.А. Епифанов, А.В. Епифанов. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — https://old.rosmedlib.ru/book/ISBN9785970434451.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
