Скобы при переломе нижней челюсти


Основная задача стоматолога-хирурга во время лечения перелома верхней или нижней челюсти – восстановить анатомическое строение сломанной кости и верное соотношение зубных рядов. Достичь этого помогает множество методик, однако эффективность лечения зависит и от того, насколько правильно и быстро была оказана первая помощь.
До госпитализации
Доврачебная помощь пострадавшему включает:
- остановку кровотечения (прижатие или тампонирование раны, прикладывание холода);
- в случае необходимости сердечно-легочную реанимацию;
- обезболивание (анальгин, ревалгин внутримышечно);
- иммобилизацию челюсти с помощью фиксирующих повязок (противопоказано, если пострадавший находится без сознания, поскольку так увеличивается риск удушья от западения языка или попадания рвотных масс в дыхательные пути).
Методы лечения
- Оперативные, или метод остеосинтеза, заключается в скреплении отломков челюсти особыми, чаще металлическими, конструкциями.
- Консервативные, или ортопедические – предполагают использование специальных шин, фиксирующих место перелома.
Остеосинтез
Незаменим при сложных, оскольчатых и множественных переломах со смещением, шатающихся зубах и полном отсутствии зубов, при парадонтозе и других воспалительных заболеваниях десен в области травмы. Также остеосинтез эффективен при переломе мыщелкового отростка, осложненного вывихом суставной головки нижней челюсти.
Скрепляющими материалами могут быть стальные спицы и стержни, штифты, нитрид-тинановая проволока с памятью формы, быстротвердеющие пластмассы, полиамидная нить, специальный клей.
Однако самым удобным и безопасным методом сегодня считается остеосинтез металлическими минипластинами. Они позволяют рассекать кожу и мышцы только с одной стороны, что упрощает саму операцию и сокращает срок восстановления. Еще одно их неоспоримое преимущество – возможность надежно фиксировать отломки в зонах со значительными динамическими нагрузками.

Шинирование челюсти
Это иммобилизация (фиксация) костных отломков при помощи специальной пластмассовой или проволочной конструкции.
Методика, созданная военными врачами еще в начале 20 века, успешно применяется стоматологами и сегодня. Изменились материалы изготовления шины, усовершенствованы методы ее наложения.
Сегодня в арсенале специалиста множество видов шин:
- от стандартных ленточных шин Васильева, самого простого и дешевого метода лечения;
- до алюминиевых шин Тигершдедта, которые выполняются для каждого пациента индивидуально, за счет чего обладают большей эффективностью. Кроме того, они равномерно распределяют нагрузку и минимально травмируют зубы.
Вид шинирования зависит от типа травмы и может быть односторонним (при переломе одной челюсти) или двухсторонним (когда повреждены обе).
Если сохранены зубы, наложить гнутую назубную проволочную шину несложно. Ее изгибают по форме зубной дуги и фиксируют бронзоалюминиевыми проволочными лигатурами, которые, как шпилька, охватывают зуб с обеих сторон. Манипуляции производятся под местной анестезией.
При переломе обеих челюстей устанавливается конструкция с более жесткой основой, кроме проволоки используются также крючки и кольца, которые иммобилизуют нижнюю челюсть.
Можно ли обойтись без шинирования?
Даже если случай не тяжелый – перелом односторонний, закрытый и без смещения, – обязательно нужно провести мероприятия, исключающие развитие таких неприятных осложнений, как:
- случайное смещение отломков,
- повторная травма,
- развитие воспалений мягких тканей,
- инфицирование места перелома.
Для это необходимо обездвижить челюсть любым доступным методом. Это может быть пращевидная повязка, но намного удобнее и эффективнее использовать шину. При осложненном переломе без шинирования вовсе не обойтись, независимо от места травмы.
Что будет с зубом в месте травмы?
Если он подвижен, раздроблен, вывихнут или препятствует вправлению отломков челюсти, его придется удалить. Та же участь ждет зуб при наличии пародонтоза, кисты, гранулемы и других воспалений. В остальных случаях зубы могут быть сохранены, но требуют внимательного наблюдения.
Тактика лечения перелома со смещением
В таких случаях перед наложением шины необходимо сопоставить отломки челюсти, для чего используются вправляющие ортопедические аппараты. Сломанная верхняя челюсть требует вытяжения с помощью особых назубных шин.
Такие травмы весьма опасны тем, что способны стать причиной асфиксии. Но правильно оказанная первая помощь предупредит удушье. Очистите ротовую полость от инородных тел или крови, уложите пострадавшего лицом вниз, подложив по грудь валик, скатанный из одежды, одеяла и пр.

Реабилитация после перелома челюсти
Для успешного лечения перелома челюсти важны также противовоспалительная и общеукрепляющая терапия, физиопроцедуры, механотерапия и особая гигиена полости рта.
- В течение 3-4 дней после травмы для предупреждения воспалений обязательно назначаются антибиотики, которые вводятся непосредственно в область повреждения.
- Общеукрепляющая терапия – это прием витаминов С, Р, D и группы В, препаратов, стимулирующих регенерацию тканей и восстанавливающих уровень лейкоцитов в крови.
- Среди эффективных физиопроцедур отметим УВЧ-терапию, общее УФО, магнитотерапию. Уже после третьей процедуры отечность и болезненность заметно сокращается, спадает опухоль. Для лучшего страстания отломков спустя 2 недели после перелома челюсти проводится электрофорез с использованием двух-пятипроцентного раствора хлорида кальция.
- Механотерапия, или лечебная физкультура, ускоряет восстановление функции челюсти, помогает в случае, если после травмы плохо или совсем не открывается рот. Ей можно заниматься и в домашних условиях, начиная с 4-5 недели после перелома, когда снимут шины и сформируется костная мозоль.
- Специальная гигиена предполагает проведение ирригации не реже 8-10 раз в день. Пострадавшим, находящимся без сознания, минимум дважды в сутки обрабатывают зубы и слизистую специальным раствором.
Как принимать пищу?
Поскольку во время интенсивной терапии и в период восстановления челюсти жестко зафиксированы и о привычном пережевывании пищи не может идти и речи, в этот период необходима коррекция рациона питания.
Пища должна быть консистенции нежирной сметаны. Это бульоны, пюрированные супы, тщательно размельченные овощи и фрукты, молочные напитки, жидкие каши. Специи исключаются, ограничивается употребление соли. Температура блюда должна быть не выше 45-50 °С. Принимать пищу удобнее всего через соломинку.
Переходить к привычному рациону после снятия шины нужно постепенно. Это важно не только для восстановления жевательных функций, но и для профилактики нарушений в работе ЖКТ.

Когда снимают шины, и сколько заживает челюсть?
Чем пациент старше и перелом сложнее, тем больший срок потребуется для реабилитации. Приблизительно он составляет от 45 до 60 дней. Снятие шин проводится на 30-45 день, если лечение не включало остеосинтез, и на 5-14 после его проведения.
Сколько стоит лечение сломанной челюсти?
Цена зависит от характера травмы, от того, проводился ли остеосинтез, какие шины были использованы, посещал ли пациент процедуры физиотерапии. Но скажем точно, что услуга не из дешевых. Один лишь остеосинтез обойдется от 14 000 до 55 000 рублей.
Также необходимо учитывать стоимость последующего стоматологического лечения по восстановлению утраченных зубов или поврежденных после шинирования. Выбрать грамотного специалиста и не потратить впустую свои деньги вам поможет наш сервис. Сравнивайте цены и услуги различных клиник, знакомьтесь с отзывами реальных пациентов.
Источник
Остеосинтез – один из методов лечения перелома челюсти.
Операция может быть проведена различными способами в зависимости от вида и степени тяжести травмы.
Каждый из методов имеет свою технику проведения с использованием различных видов материала.
Общее представление
Остеосинтез челюсти – метод лечения переломов, сопровождающиеся смещением и без него. Проводится открытым или закрытым способом.
Первый выполняется при помощи разреза мягких тканей для обеспечения доступа к сломанной кости. Все манипуляции при этом проводятся на травмированной кости.
Открытый остеосинтез, который проводится на нижней челюсти, позволяет иммобилизовать отломанные кости между жировой и мышечной тканью.
При закрытом остеосинтезе надломанные кости и их осколки совмещают без рассечения мягких тканей. Но чаще всего хирурги используют не один метод, а сразу несколько. Это обусловлено тем, что каждый перелом индивидуален и требует особого подхода.
Показания

Крепление костных фрагментов при помощи специальных приспособлений используется в случаях тяжелых переломов, когда другие методы неэффективны.
Остеосинтез верхней и нижней челюсти назначается в следующих случаях:
- Наличие недостаточного количества устойчивых моляров на отломках.
- Значительный сдвиг осколков. При этом установить их на место и закрепить без хирургического вмешательства невозможно.
- Наличие перелома челюсти в области за зубами. Чаще всего при данной травме наблюдается смещение отдельных частей костной ткани.
- Травма патологического типа. Возникает на фоне развития воспалительных заболеваний, поражающих костную ткань.
- Мелко или крупнооскольчатые переломы нижней челюсти.
- Установление наличия неправильного расположения ветви и тела челюсти. Мыщелковый отросток при этом должен быть сохранен.
- Необходимость выполнения реконструктивных операций или остеопластики.
Остеосинтез проводится, когда другие методы терапии будут безрезультатны. Процедура по закреплению осколков кости позволят восстановить целостность челюсти и вернуть ее функциональность.
Открытый метод
Открытый метод остеосинтеза выполнятся в случае тяжелых переломов, когда требуется совмещение осколков костей.
При этом специалист выполняет разрезы на мягких тканях. Таким образом, врачу легче собрать все фрагменты и закрепить их в нужном положении.
Костный шов
Показанием для выполнения костного шва является перелом скуловой кости, когда выявляется незначительное смещение. Операция не проводится, если наблюдается воспаление в области перелома. Также противопоказаниями к выполнению служит гнойное поражение костной ткани инфекцией.
Костный шов накладывают при помощи специальной металлической проволоки, которую изготавливают из титана или нержавеющей стали.
Также используют капроновую нить. Материалы в исключительных случаях вызывают аллергическую реакцию, что и позволяет широко применять их в стоматологии.
В первую очередь врач делает рассечение кожного покрова в месте травмы. Затем посредством проволоки или нити закрепляет фрагменты кости.
Преимуществом костного шва является не только охранение жевательной функции. Также пациенту можно практически без затруднений осуществлять гигиенические процедуры. Это предотвращает от скопления патологических микроорганизмов в полости рта и развития воспаления.
Использование надкостных мини-пластин
Мини-пластины из металла применяются практически во всех случаях травмы челюсти, характеризующиеся переломом. Противопоказаниями являются лишь оскольчатые виды травм.
Одним из главных преимуществ метода по установлению надкостных пластин является необходимость выполнения разрезов мягких тканей лишь с одной стороны.
Суть процедуры заключается в наложении и фиксировании надкостных пластин на соединенные края сломанной кости. Но на сегодняшний момент большая часть процедур осуществляется без рассечения мягких тканей с помощью подхода через ротовую полость.
Быстротвердеющие пластмассы
Метод применяется только в случае перелома тела нижней челюсти. В первую очередь врач выполняет разрезы мягких тканей. Затем на передней части поверхности сломанной кости высверливает желоб.
В костную выемку выполняется пакование пластмассы, излишки удаляются с помощью специальной фрезы. Рана зашивается.
Применение быстротвердеющей пластмассы позволяет надежно зафиксировать части сломанной челюсти.
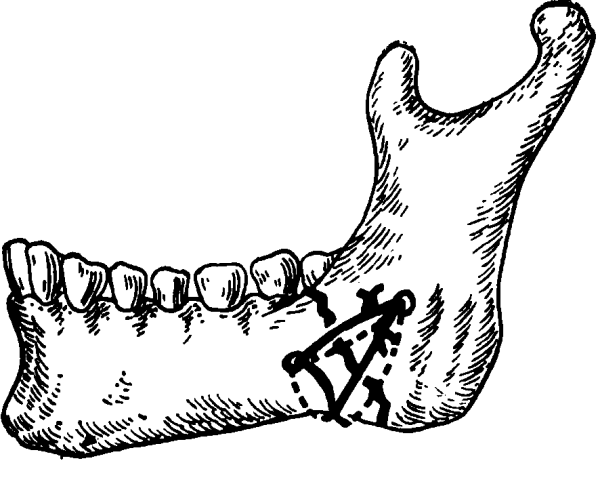
Металлические скобы
Скобы изготавливаются из сплава никеля и титана, благодаря чему они имеют повышенные показатели прочности и позволяют надежно закрепить части между собой.
Но данный материал при низких температурах без затруднений поддается деформации. Но при возвращении комнатной температуры конструкция приобретает первоначальное положение. Именно это свойство и позволило использовать скобы при переломе угла нижней челюсти.
Во время процедуры металлическую скобу, при помощи химических соединений, охлаждают и фиксируют в предварительно сделанные отверстия в костной ткани. После повышения температуры происходит иммобилизация нижней челюсти.
Клей Остеопласт
Клей остеопласт – это эпоксидные смолы с различными наполнителями. В состав входят суперфосфат, сухая плазма крови, порошкообразные металлы другие компоненты.
Материал способен затвердеть за 10 минут при температуре 17—20 градусов.
Клей состоит из базиса и фиксажа. Перед применением они поддаются стерилизации на водяной бане и смешиваются в определенных пропорциях.
При замешивании начинается особая реакция, где температура полученной смеси повышается до 60 градусов. Материал приобретает текучую консистенцию и без затруднений наносится, а поверхность костной ткани.
Перед нанесением врач также выполнят рассечение мягких тканей. На расстоянии 1—1,5 см от края отломанной кости наносятся насечки или желоб. Затем поверхность высушивают при помощи теплого воздуха и обрабатывают специальным раствором.
Клей наносят на костную ткань небольшим слоем. Отломки скрепляют между собой и удерживают на протяжении 10—15 минут.
После затвердения клея, рана ушивается, но окончательное затвердение материала производится, спустя 30—40 минут после нанесения.
При выполнении процедуры важно нанести клей на сухую поверхность. На сегодняшний день, данный метод применяют в редких случаях.
Очаговый способ закрытого типа

Очаговый закрытый остеосинтез используется только в случаях, когда перелом челюсти не сопровождается смещением.
Во время процедуры разрез мягких тканей не выполняется. Операция проводится через полость рта.
Спицы Киршенера
В фрагменты кости специалист вводит специальные спицы из сплавов металлов с помощью хирургической дрели или бормашины. Они проникают в челюсть на 2—3 сантиметра.
Метод относится к малоинвазивным операциям. Недостатком применения спиц является дискомфорт для пациента, так как конструкция создает множество неудобств.
Окружающий шов
Метод окружающего шва применяется в случаях смещения щели перелома в предзаднем направлении. Он проходит через центр каждого осколка кости.
Продолжительность процедуры по восстановлению целостности челюсти при наличии множественных осколков занимает достаточно длительное время.
Но, благодаря надежному соединению, удается провести лечение даже сложных травм.
Ожидаемый результат
В первую очередь остеосинтез проводится для совмещения отломков кости различной величины. Затем они закрепляются при помощи пластин, клея, металлических спиц или скоб. Зубной ряд фиксируется специальными конструкциями.
Процедура позволяет создать все условия для заживления мягких тканей и срастания кости. Таким образом, остеосинтез челюсти помогает восстановить структуру и целостность кости, а также функции челюсти за несколько недель.
Необходимости в операции нет только в случаях, когда результатов можно достичь при помощи консервативных методов.
Игнорировать различные нарушения и изменения костной ткани категорически запрещено. Это приводит не только к развитию болезненных ощущений, но и к утрате жевательных функций.
В видео смотрите процесс проведения остеосинтеза угла нижней челюсти.
Реабилитационный период
Продолжительность реабилитационного периода зависит от времени проведения хирургического вмешательства относительно получения травмы и способа восстановления структуры челюсти. Также важной составляющей является общее состояние пациента.
Риск развития осложнений и сокращение периода восстановления достигается при помощи назначения антибиотиков и общеукрепляющих препаратов.
Для того чтобы сократить период реабилитации врач назначает методы физиотерапевтического воздействия. Они помогают снять отек и воспаление. На второй день после операции проводят УВЧ-терапию. Также назначается магнитотерапия через 4—5 дней после операции.
В период реабилитации пациентам также назначается курс лечебной физкультуры. Упражнения подбирает только специалист на основе состояния пациента и метода операции.
Физкультуры проводят через 4—5 недель после снятия скоб и других конструкций. Упражнения помогают восстановить жевательные функции, речь и мимику.
После остеосинтеза больным также показано соблюдение диеты. Она разрабатывается в зависимости от степени поражения и способа восстановления целостности челюсти. Всю пищу тщательно измельчают до состояния жидкого бульона.
Цена
Стоимость процедуры зависит от степени разрушения челюсти, наличия и количества осколков, а также метода восстановления целостности челюсти.
Клиники предлагают данную услугу, стоимость которой составляет от 30 000 до 80 000 рублей. На окончательную цену влияет множество факторов.
В первую очередь она зависит от профессионализма врача. Полную стоимость процедуры можно узнать только в той клинике, где будет проводиться операция.
Отзывы
Остеосинтез челюсти проводится при наличии одного или множественного перелома. Целью операции является восстановления не только целостности челюсти, но и восстановления ее функций.
Существует несколько методов проведения процедуры, о которых вы можете оставить свой отзыв в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
похожие статьи
Источник
Спасибо всем, кто оставил комментарии и поддержал мою задумку про стоматологический ликбез. Теперь у меня есть, чем заняться в свободное от работы время, и, думаю, первые записи об анатомии зубов появятся уже на следующей неделе.
А пока я хочу вернуться к актуальной теме последнего времени — переломам нижней челюсти. Точнее, к лечению переломов нижней челюсти. В нем существует масса спорных моментов — шинировать-не шинировать, оперировать-не оперировать, удалять-не удалять… И, как показала практика, единого мнения по этим спорным моментам до сих пор нет.
(пример правильного лечения ангулярного перелома нижней челюсти)
Ниже я постараюсь обозначить четкие критерии, исходя из которых выбирается тактика лечения переломов. Если кто-то из моих коллег не согласен с нижесказанным — я жду аргументированные комментарии. Давайте побеседуем об этом.
Спорный момент №1. Нужно ли что-то делать вообще?
Даже в самых простых случаях (односторонний закрытый перелом вне зубного ряда без смещения отломков) необходимо, как минимум провести мероприятия, направленные на профилактику возможных осложнений:
— случайного смещения отломков челюсти
— возможного инфицирования области перелома
— развития воспалительных явлений в окружающих область перелома мягких тканях
— случайной повторной травмы
Для этого нужна временная, на пару недель, иммобилизация нижней челюсти любым доступным способом, проще говоря, зафиксировать ее в прикусе. Это можно сделать с помощью пращевидной повязки, но гораздо удобнее (и надежнее) прибегнуть к лигатурному межчелюстному связыванию (например, по Айви). Имейте ввиду, чем больше связок сделано — тем лучше. Классические две связки по Айви (обычно в области четверок-пятерок) создают большую нагрузку на пародонт зубов и могут привести к их повреждению. Поэтому делать нужно, минимум, четыре.
Если же перелом сложный (со смещением, множественный, двух- или трехсторонний, открытый, в пределах зубного ряда), то лечение нужно обязательно. В противном случае можно остаться инвалидом.
Спорный момент №2. Пращевидная (элластическая) повязка.
Смысл ее — создать видимость» лечения». Даже при лечении травм нижней челюсти без повреждения целостности кости (ушибах и вывихах) польза от нее крайне сомнительная.
Во-первых, вряд ли пациент будет носить ее в том режиме, который рекомендует доктор.
Во-вторых, даже при очень тугом бинтовании существует значительная подвижность нижней челюсти, которая может привести к осложнениям.
В-третьих, пользоваться ей очень неудобно. Она громоздкая и некрасивая.
В-четвертых, эластическая повязка пережимает сосуды лица, что создает дополнительный дискомфорт, не говоря уже о риске развития синдрома длительного сдавливания (СДС).
Насколько мне известно, на курсе хирургической стоматологии в университетах до сих пор заставляют студентов шить эти самые пращевидные повязки. С той же практической пользой можно заставить студентов-юристов учиться современной юриспруденции по законнику великопетровских времен.
Спорный момент №3. Шинировать или нет?
Как я уже отмечал выше, иммобилизация нижней челюсти требуется в любом случае, даже при переломах без смещения. Пусть временная, но требуется. Ибо лечить потом осложнения гораздо неприятнее.
В случае перелома нижней челюсти со смещением полноценное шинирование ОБЯЗАТЕЛЬНО, вне зависимости от локализации перелома.
Иногда шинирование применяют также для лечения травматических вывихов и ушибов нижней челюсти. Я думаю, что это оправдано.
до лечения
после репозиции и иммобилизации отломков шинами Васильева с межчелюстной резиновой тягой
Спорный момент №4. Зачем нужны шины Тигерштедта, если есть межзубное связывание?
Вся прелесть шин Тигерштедта состоит в том, что они равномерно распределяют нагрузку на весь зубной ряд. Поэтому, несмотря на всю их громоздкость, они меньше повреждают зубы, чем, скажем, две лигатурные связки по Айви. Последние часто либо перегружают, либо вытягивают зубы из десны, причем до такой степени, что их потом не спасти.
Переломы челюстей со смещением с помощью лигатурного связывания иммобилизировать нельзя — оно не создает нужной фиксации и может мешать правильной репозиции отломков.
Также в случае с резиновыми тягами пациент чувствует себя более безопасно. В случае каких-то проблем (например, при рвоте или тошноте, иногда сопровождающих черепно-мозговые травмы) резинки можно легко перерезать ножницами и открыть пациенту рот. В случае с проволочными лигатурами сделать это невозможно, что приведет к асфиксии рвотными массами и смерти пациента.
Запомните — пациентам с сочетанной черепно-мозговой травмой жесткое связывание противоказано!
Некоторые локализации переломов требуют вытяжения, которое создает резиновая тяга.
Ну и, последнее — чем меньше у пациента зубов, тем больше показаний для применения шин Тигерштедта.
Спорный момент №5. Шины Васильева или шины Тигерштедта?
Разница следующая: шины Тигерштедта изготавливаются индивидуально, в то время как стандартные шины Васильева выпускаются медицинской промышленностью. Нужно ли говорить, что все индивидуальное работает лучше, нежели стандартное?
Форма шин Васильева (лента с крючками) такова, что под ними часто образуются пролежни, повреждается пародонт и эмаль зубов. В то время как правильно изготовленные индивидуальные шины Тигерштедта наносят зубам гораздо меньший ущерб.
стандартная ленточная шина имени Васильева. Широкая и неудобная.
индивидуальная проволочная шина имени Тигерштедта. Обратите внимание на ее толщину и размеры
Спорный момент №6. Нужно ли удалять зубы из области перелома?
Чаще да, чем нет. Зубы из области перелома удаляются в следующих случаях:
— если это зуб мудрости. Причем неважно, ретинированный он или нет.
— если это многокорневой зуб и линия перелома проходит между его корней.
— если это зуб с невылеченным периодонтитом или какими-то периапикальными воспалительными процессами (например, кистой или гранулемой).
— если зуб не подлежит лечению или перелечиванию по ортопедическим или терапевтическим показаниям.
— если зуб подвижен, вне зависимости от степени подвижности.
— если зуб мешает правильной репозиции и фиксации отломков челюсти.
— если зуб сильно поврежден (например, низкий перелом коронки с обнажением пульпы). Это условное показание к удалению, иногда такие зубы можно сохранить.
— если зуб вывихнут или вколочен.
Во всех остальных случаях зубки можно сохранить, но они требуют тщательного наблюдения.
ретинированная восьмерка прямо в линии перелома
Одно движение — и нет больше восьмерки.
Спорный момент №7. Делать ли остеосинтез?
Накостный остеосинтез ОБЯЗАТЕЛЕН при любых переломах челюсти со смещением отломков, либо если существует угроза такого смещения.
Он также необходим, если нет возможности надежно иммобилизировать нижнюю челюсть (например, при отсутствии большей части зубов).
Также не стоит забывать, что длительное ношение шин сильно повреждает зубы и пародонт и иногда, после шинирования, пациент вынужден тратить массу времени и денег на восстановление поврежденных зубов и десен. Поэтому, чем меньше пациент носит шины — тем лучше. А остеосинтез позволяет сократить время иммобилизации челюсти буквально до считанных дней (7-14 дней максимум).
К тому же, современные технологии делают подобную операцию очень комфортной и безопасной. Иногда даже не требуется госпитализации.
Спорный момент №8. Остеосинтез минипластинами или чем-то еще?
Если не рассматривать минипластины, то остеосинтез можно сделать спицей Киршнера, скобой с памятью формы или даже внеротовым аппаратом (например, аппарат Рудько или Бернадского).
Но наиболее удобным и безопасным на сегодняшний день является именно остеосинтез минипластинами. Внеротовые аппараты забудьте и никогда больше не вспоминайте.
Спорный момент №9. Операция остеосинтеза делается из полости рта или через разрезы на коже?
Современные технологии (в том числе, эндоскопия) позволяют провести операцию остеосинтеза в любом участке нижней челюсти из полости рта, без кожных разрезов.
вид операционной раны после остеосинтеза
Спорный момент №10. Когда снимать шины Тигерштедта?
Чем пациент старше — тем больший срок требуется для реабилитации.
Если не проводилась операция остеосинтеза, шины можно снять на 30-45 день, в зависимости от локализации и сложности перелома.
После операции остеосинтеза шины можно снять через 5-14 дней, также в зависимости от сложности перелома.
Спорный момент №11. Нужно ли ждать, пока на рентгене исчезнет линия перелома?
Не нужно. Можно спокойно снимать иммобилизационные шины в указанные выше сроки.
Очень часто линию перелома видно в течение полугода после получения травмы или даже дольше. Это не значит, что полгода нужно ходить с шинами.
ортопантомограмма через 4,5 месяцев после операции остеосинтеза
Спорный момент №12. Нужно ли принимать какие-то лекарства после операции остеосинтеза или после шинирования?
Чаще всего нужно. Любой перелом со смещением в пределах зубного ряда является открытым. Это значит, что существует риск инфицирования места перелома (особенно в условиях затруднения гигиены из-за шинирования) и развития травматического остеомиелита. А это травматический остеомиелит — очень-очень страшная штука.
Если перелом без смещения и находится за пределами зубного ряда — от антибактериальной терапии можно отказаться.
Спорный момент №13. Целесообразен ли прием витаминов и препаратов кальция для ускорения заживления перелома?
Да, целесообразен. Особенно нужны витамины группы Д, витамины С и Р, при повреждениях нервов — витамины группы В.
Прием препаратов кальция считаю излишним, поскольку после перелома уровень кальция в крови увеличивается и он просто не усваивается организмом. Об этом я уже писал.
Спорный момент №14. За какое время заживает перелом нижней челюсти.
Сроки заживления переломов очень индивидуальны и зависят от локализации и сложности перелома, возраста пациента и проводимого лечения. Но, в среднем, срок полной реабилитации составляет 45-60 дней.
Спорный момент №15. Справедливо ли мнение, что перелом нижней челюсти возник из-за недостатка кальция в организме?
Нет, это миф. Почему — читайте здесь.
Увы, но чаще всего переломы нижней челюсти случаются по глупости…
Спорный момент №16. Для лечения переломов нижней челюсти нужно обязательно госпитализироваться.
Нет, не обязательно. Шинирование при переломах нижней челюсти можно провести в условиях амбулаторной клиники. Оно, собственно, и должно там проводиться.
Операция остеосинтеза также может быть проведена в обычной стоматологической клинике, за исключением случаев перелома мыщелкового и венечного отростков и высоких переломов ветви нижней челюсти.
ОБЯЗАТЕЛЬНА госпитализация пациентов в случае сочетанной, особенно черепно-мозговой, травмы, при сложных или осложненных переломах нижней челюсти или невозможности провести лечение в амбулаторных условиях.
О том, что можно сделать в обычной стоматологической клинике, читайте здесь>>
Такие дела.
Может быть, есть еще какие-то непонятные Вам моменты в лечении переломов и травм нижней челюсти? Давайте их обсудим!
Спасибо за внимание.
С уважением, Станислав Васильев.
Источник
