Шина силина при переломах ребер
При массовом поступлении пострадавших с травмой груди их разделяют на 4 основные группы:
· нуждающиеся в экстренном хирургическом лечении;
· направляемые в противошоковую палату для интенсивной терапии;
· пострадавшие, которым оперативное лечение может быть отсрочено;
· нуждающиеся в консервативном лечении (направляются для лечения в общехирургическое отделение).
Показания к экстренной торакотомии, дренированию плевральной полости (если это не было выполнено ранее) являются такими же, как и при оказании квалифицированной хирургической помощи.
Рассмотрим варианты специализированного лечения при различных повреждениях груди.
Лечение при переломах ребер.При изолированных переломах ребер каркасность грудной клетки сохранена. Поэтому показано лечение не именно перелома, а профилактика легочных осложнений (посттравматической пневмонии). Основой лечения являются адекватное обезболивание (места перелома или проводниковые новокаиновые блокады) и дыхательная гимнастика. Рекомендуется полупостельный режим в течение 4-5 дней. Назначают анальгетики, бронхолитики, отхаркивающие препараты. Ребра срастаются через 3-4 нед.
Приокончатых флотирующих переломах ребер восстановление каркасности грудной клетки возможно двумя путями: фиксацией ребер при окончатых переломах ребер к внешнему фиксатору (шина из пластика, пластмассы и др.) или оперативным методом (остеосинтез ребер).

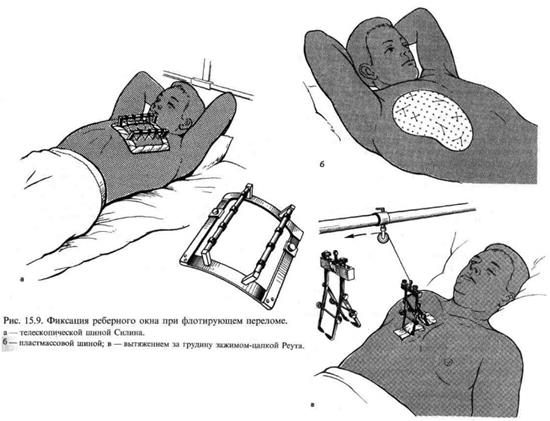
Фиксация ребер при флотирующих переломах может быть выполнена при помощи телескопической шины Л.Л.Силина (рис. 15.9, а). Шина представляет собой раздвижную легко моделируемую металлическую раму, на которой укреплены две раздвижные штанги с надетыми на них кусочками резиновой трубки. Шину раздвигают так, чтобы ее длина превышала протяженность реберного окна. Тщательно обрабатывают кожу в области флотирующего клапана спиртовым раствором йода, этиловым спиртом. Хирургической иглой большого размера проводят лавсановую лигатуру через кожу, подкожную клетчатку к верхнему краю фрагмента сломанного ребра, захватывая межреберные мышцы. При этом стараются не повредить париетальную плевру. Иглу продвигают по межреберному промежутку и выводят на кожу. В местах выхода лигатуры на коже фиксируют марлевые шарики, смоченные спиртом. Таким образом прошивают ткани межреберных промежутков в проекции реберного окна над каждым фрагментом сломанного ребра (или через одно). Затем укладывают шину так, чтобы ее рама вверху и внизу опиралась на неповрежденные ребра, а раздвижные штанги пересекали реберное окно сверху вниз. Концы каждой лавсановой лигатуры подвязывают к противоположным штангам шины. При этом, используя резиновые тяги, фиксируют реберное окно так, чтобы оно не западало в фазу вдоха. Таким образом добиваются того, чтобы реберное окно смещалось при дыхании вместе с шиной, опирающейся на неповрежденные ребра, т.е. синхронно с грудной стенкой. Проведенные описанным выше способом лигатуры можно фиксировать к пластмассовой шине (рис. 15.9, б). Помимо достоинств, этот способ имеет и определенные недостатки. При использовании пластмассовой шины трудно дозировать степень натяжения лигатур. При малейшем их прорезывании выявляется несостоятельность фиксации. Кроме того, пластмассовая шина закрывает доступ к грудной клетке и затрудняет уход за системой вытяжения.
Следует отметить, что шинирование реберного окна может быть применено и при оказании квалифицированной медицинской помощи, а при наличии соответствующего оснащения и условий – в качестве первой врачебной помощи.
Иммобилизация переднего билатерального реберного окна (множественныепереломы ребер по парастернальным линиям с флотацией грудинного комплекса) может быть достигнута скелетным вытяжением за грудину.
Из небольших кожных разрезов под грудину заводят бранши специальной конструкции (рис. 15.9, в) или захватывают грудину с боков щипцами типа пулевок, вывешивая груз на системе блоков в направлении тяги, перпендикулярном плоскости передней грудной стенки.
Из оперативных методов фиксации реберного «окна» наибольшее распространение получил экстраплевральный остеосинтез ребер. Считается достаточным остеосинтез наиболее мобильных фрагментов ребер.
Лечение при переломах грудины.Как правило, применяется консервативное лечение. Производят анестезию области перелома или (при переломах со смещением) загрудинную новокаиновую блокаду.
При переломах без смещения отломков пострадавшего укладывают на кровать со щитом в положении на спине, назначают анальгетики. При переломах со смещением отломков производят репозицию путем переразгибания позвоночника. Для этого между лопатками больного помещают реклинирующий валик. В тех случаях, когда репозиция не удается, показаны открытое вправление отломков и остеосинтез двумя перекрещивающимися спицами Киршнера. При клинической картине ушиба органов переднего средостения, ушиба сердца назначают ингаляцию кислорода, кардиотропные препараты, переливание высокомолекулярных декстранов. Об эффективности лечения в таких случаях судят по динамике ЭКГ, общему состоянию больного.
При сотрясении, сдавлении груди и синдроме травматической асфиксии лечение должно быть направлено на купирование болевого синдрома и сердечно-легочной недостаточности.
Обезболивание – вагосимпатическая блокада, при переломах ребер – проводниковая новокаиновая блокада. По показаниям возможно проведение лечебного наркоза. Назначают ингаляцию кислорода, дыхательные аналептики, сердечно-сосудистые средства, антибиотики. Большое значение придают санации трахеобронхиального дерева, для чего аспирируют слизь и мокроту, искусственно вызывают кашель. В тяжелых случаях проводят бронхоскопию с аспирацией мокроты.
Наиболее частым осложнением является пневмония. Поэтому проводят профилактику данного осложнения.
Лечение при пневмотораксе. При массовых поражениях в ряде случаев ограниченный пневмоторакс не диагностируется. В лечении таких больных, у которых ведущими жалобами являются боли в области перелома, не требуется значительной коррекции функции дыхания. Как правило, специальное лечение, заключающееся при закрытом пневмотораксе прежде всего в пункции или дренировании плевральной полости с целью ранней и полной аспирации воздуха, проводится при среднем, большом или тотальном пневмотораксе. Пункцию плевральной полости производят в типичных точках. Критерием адекватности пункционного лечения является расправление легкого. Проводится интенсивная антибиотикотерапия. Назначают спазмолитики, бронхолитики, отхаркивающие препараты, проводят дыхательную гимнастику. Как правило, с 5-7-го дня состояние больных с закрытым пневмотораксом прогрессивно улучшается. Уменьшаются и исчезают признаки легочно-сердечной недостаточности.
При открытом пневмотораксе основным в лечении является операция герметизации плевральной полости, которая производится при оказании квалифицированной хирургической помощи. Если ранее эта операция не была выполнена (например, пострадавший поступил непосредственно из очага поражения в специализированный стационар), его направляют в операционную в первую очередь по жизненным показаниям.
Очень важным лечебным мероприятием в лечении всех видов пневмоторакса (как при консервативном лечении, так и после торакотомии) является дренирование плевральной полости с активной аспирацией содержимого. Показаниями к дренированию плевральной полости являются напряженный, клапанный пневмоторакс, невозможность расправления легкого при пункциях, развитие нагноения в плевральной полости.
После полного расправления легкого и при отсутствии поступления воздуха по дренажу и, следовательно, в плевральную полость, что свидетельствует о «слипании» краев раны легкого, дренаж удаляют. Торакотомия показана при безуспешности консервативного лечения (расправления легкого) в течение 3-5 дней. В тех случаях, когда имеются обширные повреждения легкого и активный дренаж неэффективен (не удается вообще расправить легкое), торакотомия показана уже в первые часы.
Источник
Флоти́рующие (око́нчатые, ство́рчатые) перело́мы рёбер — группа переломов рёбер, при которых образуется фрагмент рёбер, не связанный костно с позвоночником[1][2]. Таким образом, в грудной клетке образуется патологически подвижный свободный фрагмент — рёберная створка (окно).
Патогенез[править | править код]
Рис. 2. Механизм патологической подвижности и развития парадоксального дыхания при окончатом переломе рёбер: на вдохе происходит западение флотирующего участка грудной клетки (A), на выдохе рёберное «окно» выбухает (B). На рисунке сторона поражения слева.
При флотирующих переломах в результате травмы образуется фрагмент грудной клетки, не участвующий в её движениях и перемещающийся в зависимости от внутригрудного давления. То есть несколько ребер ломаются так, что возникают не соединенные с костным каркасом грудной клетки отрезки ребер, удерживаемые благодаря уцелевшей коже и мягким тканям, — так называемое рёберное окно. Оно западает при вдохе (снижение внутригрудного давления), а выбухает при выдохе (повышение внутригрудного давления).
Это объясняет флотацию рёберного окна — парадоксальное движение, противоположное движению грудной клетки[2] (см. рисунок 2). Нарушение каркасности грудной клетки приводит к неполному расправлению лёгкого на стороне повреждения. Примечательно, что на вдохе из-за западения флотирующего участка внутрилёгочное давление воздуха на стороне повреждения выше, а на выдохе из-за выбухания рёберного окна ниже, чем в лёгком на здоровой стороне. В связи с этим при дыхании происходит частичное перекачивание воздуха из лёгкого на поражённой стороне в лёгкое на здоровой (рисунок 2A), а при выдохе — наоборот (рисунок 2B).
Такое маятникообразное движение воздуха в лёгких приводит к увеличению «мёртвого» пространства и способствует нарастанию гипоксии. Кроме того, разное давление в здоровой и повреждённой половинах грудной клетки, изменяющееся в процессе дыхания, обусловливает смещение органов средостения (в том числе сердца и крупных сосудов) маятникообразного характера, что обусловливает развитие также сердечно-сосудистых нарушений[1].
Классификация по локализации переломов[править | править код]
- Передние двусторонние (передние билатеральные): переломы рёбер локализуются по обеим сторонам от грудины на передней поверхности грудной клетки; с позвоночником теряет связь передний отдел грудной клетки.
- Переднебоковые (антеролатеральные): каждое ребро ломается в двух (или более) местах по одну сторону от грудины по передней и боковой поверхности грудной клетки; с позвоночником утрачивает связь переднебоковой отдел грудной клетки.
- Заднебоковые (дорсолатеральные): каждое ребро ломается в двух (или более) местах по одну сторону от позвоночника по задней и боковой поверхности грудной клетки; с позвоночником утрачивает связь заднебоковой или задний отдел грудной клетки.
- Задние двусторонние (задние билатеральные): переломы рёбер локализуются по обеим сторонам от позвоночника по задней поверхности грудной клетки.
Клиническая картина[править | править код]
Клиническая картина и тяжесть состояния определяется положением и размерами рёберного «окна», а также амплитудой колебаний: чем больше и мобильнее створка, тем тяжелее состояние пострадавшего. Нефиксированные флотирующие участки ребер могут смещаться на 4,0–4,7 см, при этом патологическая подвижность у нижних (6–8-го) ребер больше, чем у верхних (3–5-го) ребер[3]. По локализации наиболее неблагоприятными являются передние двусторонние и левосторонние переднебоковые створчатые переломы, а задние двусторонние и заднебоковые — более благоприятны[4], что обусловлено значительной мышечной массой по задней поверхности грудной клетки и иммобилизирующим действием положения тела пострадавшего лёжа на спине. Усугубляют тяжесть состояния также сопутствующие повреждения органов грудной клетки (гемо- и пневмоторакс, ушиб лёгкого, ушиб сердца и другие).
Уже при осмотре обращает на себя внимание отставание повреждённой половины грудной клетки в акте дыхания, деформация груди, патологическая подвижность рёберного «окна», причём наибольшая подвижность определяется, когда имеется сочетание флотирующих переломов рёбер с переломами ключицы и грудины. Флотация рёберно-грудинной створки при передних двустронних переломах может осуществляться в переднезаднем направлении, по горизонтальной оси грудины по типу качания и по продольной оси грудины[5]. Пальпаторно определяется болезненность в области переломов, а также крепитация отломков[2].
Рентгенологически определяются наличие, локализация и характер переломов, смещение костных отломков, наличие внутриплевральных осложнений.
При спирографии выявляется значительное снижение дыхательного объёма, жизненной ёмкости лёгких[5].
Лечение[править | править код]
- Адекватное обезболивание:
- общее обезболивание (в том числе наркотическими анальгетиками);
- новокаиновые блокады (шейная вагосимпатическая блокада на поражённой стороне по Вишневскому; анестезия мест переломов; паравертебральная блокада).
- Восстановление каркасности грудной клетки (требуется при передних двусторонних и переднебоковых створчатых переломах; при задних и заднебоковых, как правило, не требуется):
- фиксация рёберного «окна» к внешнему фиксатору (телескопическая шина Силина, скелетное вытяжение за грудину и боковую рёберную створку, фиксация специальными скобками к грудине и другие) на срок 2-3 недели;
- остеосинтез рёбер (сшивание отломков рёбер металлическими скрепками при помощи сшивающих аппаратов, сшивание лавсановой нитью, металлостеосинтез пластинами с короткими шурупами, спицами)[1];
- при наличии выраженной дыхательной недостаточности — ИВЛ с повышенным давлением в конце выдоха, что препятствует флотации реберного «окна»[2].
- Лечение осложнений переломов рёбер (устранение гемо- и пневмоторакса, борьба с шоком и тому подобное).
Прогноз[править | править код]
Флотирующие переломы рёбер являются угрожающим для жизни состоянием в связи с развитием тяжёлых осложнений (флотация средостения, дыхательная и сердечно-сосудистая недостаточность, плевропульмональный и травматический шок). Даже при условии своевременного и адекватного лечения летальность может составлять до 39 %[2].
См. также[править | править код]
- Парадоксальное дыхание
- Переломы рёбер
Примечания[править | править код]
- ↑ 1 2 3 Мусалатов Х. А. Хирургия катастроф: Учебник. — М.: Медицина, 1998. — С. 400-403, 420-424. — 592 с. — 5000 экз. — ISBN 5-225-02710-5.
- ↑ 1 2 3 4 5 Вагнер Е. А. Хирургия повреждений груди. — М.: Медицина, 1981. — С. 61-63, 76, 90-91, 129-136. — 288 с. — 20 000 экз.
- ↑ Жестков К. Г., Барский Б. В., Воскресенский О. В. Мини-инвазивная хирургия в лечении флотирующих переломов рёбер (рус.) // Тихоокеанский медицинский журнал. — Владивосток: Государственное образовательное учреждение высшего профессионального образования «Владивостокский государственный медицинский университет», 2006. — № 1 (23). — С. 62-66. — ISSN 1609-1175. (недоступная ссылка)
- ↑ Торакальная хирургия: Руководство для врачей / Под редакцией Бисенкова Л. Н.. — СПб.: ЭЛБИ-СПб, 2004. — С. 226-228. — 928 с. — ISBN 5-93979-103-4.
- ↑ 1 2 Вишневский А. А., Рудаков С. С., Миланов Н. О. Хирургия грудной стенки: Руководство. — М.: Видар, 2005. — С. 125-136. — 312 с. — 1000 экз. — ISBN 5-88429-085-3.
Литература[править | править код]
- Вагнер Е. А. Хирургия повреждений груди. — М.: Медицина, 1981. — С. 61-63, 76, 90-91, 129-136. — 288 с. — 20 000 экз.
- Жестков К. Г., Барский Б. В., Воскресенский О. В. Мини-инвазивная хирургия в лечении флотирующих переломов рёбер (рус.) // Тихоокеанский медицинский журнал. — Владивосток: Государственное образовательное учреждение высшего профессионального образования «Владивостокский государственный медицинский университет», 2006. — № 1 (23). — С. 62-66. — ISSN 1609-1175. (недоступная ссылка)
- Вишневский А. А., Рудаков С. С., Миланов Н. О. Хирургия грудной стенки: Руководство. — М.: Видар, 2005. — С. 125-136. — 312 с. — 1000 экз. — ISBN 5-88429-085-3.
- Мусалатов Х. А. Хирургия катастроф: Учебник. — М.: Медицина, 1998. — С. 400-403, 420-424. — 592 с. — 5000 экз. — ISBN 5-225-02710-5.
- Торакальная хирургия: Руководство для врачей / Под редакцией Бисенкова Л. Н.. — СПб.: ЭЛБИ-СПб, 2004. — С. 226-228. — 928 с. — ISBN 5-93979-103-4.
Источник
При массовом поступлении пострадавших с травмой груди их разделяют на 4 основные группы:
· нуждающиеся в экстренном хирургическом лечении;
· направляемые в противошоковую палату для интенсивной терапии;
· пострадавшие, которым оперативное лечение может быть отсрочено;
· нуждающиеся в консервативном лечении (направляются для лечения в общехирургическое отделение).
Показания к экстренной торакотомии, дренированию плевральной полости (если это не было выполнено ранее) являются такими же, как и при оказании квалифицированной хирургической помощи.
Рассмотрим варианты специализированного лечения при различных повреждениях груди.
Лечение при переломах ребер.При изолированных переломах ребер каркасность грудной клетки сохранена. Поэтому показано лечение не именно перелома, а профилактика легочных осложнений (посттравматической пневмонии). Основой лечения являются адекватное обезболивание (места перелома или проводниковые новокаиновые блокады) и дыхательная гимнастика. Рекомендуется полупостельный режим в течение 4-5 дней. Назначают анальгетики, бронхолитики, отхаркивающие препараты. Ребра срастаются через 3-4 нед.
Приокончатых флотирующих переломах ребер восстановление каркасности грудной клетки возможно двумя путями: фиксацией ребер при окончатых переломах ребер к внешнему фиксатору (шина из пластика, пластмассы и др.) или оперативным методом (остеосинтез ребер).
Фиксация ребер при флотирующих переломах может быть выполнена при помощи телескопической шины Л.Л.Силина (рис. 15.9, а). Шина представляет собой раздвижную легко моделируемую металлическую раму, на которой укреплены две раздвижные штанги с надетыми на них кусочками резиновой трубки. Шину раздвигают так, чтобы ее длина превышала протяженность реберного окна. Тщательно обрабатывают кожу в области флотирующего клапана спиртовым раствором йода, этиловым спиртом. Хирургической иглой большого размера проводят лавсановую лигатуру через кожу, подкожную клетчатку к верхнему краю фрагмента сломанного ребра, захватывая межреберные мышцы. При этом стараются не повредить париетальную плевру. Иглу продвигают по межреберному промежутку и выводят на кожу. В местах выхода лигатуры на коже фиксируют марлевые шарики, смоченные спиртом. Таким образом прошивают ткани межреберных промежутков в проекции реберного окна над каждым фрагментом сломанного ребра (или через одно). Затем укладывают шину так, чтобы ее рама вверху и внизу опиралась на неповрежденные ребра, а раздвижные штанги пересекали реберное окно сверху вниз. Концы каждой лавсановой лигатуры подвязывают к противоположным штангам шины. При этом, используя резиновые тяги, фиксируют реберное окно так, чтобы оно не западало в фазу вдоха. Таким образом добиваются того, чтобы реберное окно смещалось при дыхании вместе с шиной, опирающейся на неповрежденные ребра, т.е. синхронно с грудной стенкой. Проведенные описанным выше способом лигатуры можно фиксировать к пластмассовой шине (рис. 15.9, б). Помимо достоинств, этот способ имеет и определенные недостатки. При использовании пластмассовой шины трудно дозировать степень натяжения лигатур. При малейшем их прорезывании выявляется несостоятельность фиксации. Кроме того, пластмассовая шина закрывает доступ к грудной клетке и затрудняет уход за системой вытяжения.
Следует отметить, что шинирование реберного окна может быть применено и при оказании квалифицированной медицинской помощи, а при наличии соответствующего оснащения и условий – в качестве первой врачебной помощи.
Иммобилизация переднего билатерального реберного окна (множественныепереломы ребер по парастернальным линиям с флотацией грудинного комплекса) может быть достигнута скелетным вытяжением за грудину.
Из небольших кожных разрезов под грудину заводят бранши специальной конструкции (рис. 15.9, в) или захватывают грудину с боков щипцами типа пулевок, вывешивая груз на системе блоков в направлении тяги, перпендикулярном плоскости передней грудной стенки.
Из оперативных методов фиксации реберного «окна» наибольшее распространение получил экстраплевральный остеосинтез ребер. Считается достаточным остеосинтез наиболее мобильных фрагментов ребер.
Лечение при переломах грудины.Как правило, применяется консервативное лечение. Производят анестезию области перелома или (при переломах со смещением) загрудинную новокаиновую блокаду.
При переломах без смещения отломков пострадавшего укладывают на кровать со щитом в положении на спине, назначают анальгетики. При переломах со смещением отломков производят репозицию путем переразгибания позвоночника. Для этого между лопатками больного помещают реклинирующий валик. В тех случаях, когда репозиция не удается, показаны открытое вправление отломков и остеосинтез двумя перекрещивающимися спицами Киршнера. При клинической картине ушиба органов переднего средостения, ушиба сердца назначают ингаляцию кислорода, кардиотропные препараты, переливание высокомолекулярных декстранов. Об эффективности лечения в таких случаях судят по динамике ЭКГ, общему состоянию больного.
При сотрясении, сдавлении груди и синдроме травматической асфиксии лечение должно быть направлено на купирование болевого синдрома и сердечно-легочной недостаточности.
Обезболивание – вагосимпатическая блокада, при переломах ребер – проводниковая новокаиновая блокада. По показаниям возможно проведение лечебного наркоза. Назначают ингаляцию кислорода, дыхательные аналептики, сердечно-сосудистые средства, антибиотики. Большое значение придают санации трахеобронхиального дерева, для чего аспирируют слизь и мокроту, искусственно вызывают кашель. В тяжелых случаях проводят бронхоскопию с аспирацией мокроты.
Наиболее частым осложнением является пневмония. Поэтому проводят профилактику данного осложнения.
Лечение при пневмотораксе. При массовых поражениях в ряде случаев ограниченный пневмоторакс не диагностируется. В лечении таких больных, у которых ведущими жалобами являются боли в области перелома, не требуется значительной коррекции функции дыхания. Как правило, специальное лечение, заключающееся при закрытом пневмотораксе прежде всего в пункции или дренировании плевральной полости с целью ранней и полной аспирации воздуха, проводится при среднем, большом или тотальном пневмотораксе. Пункцию плевральной полости производят в типичных точках. Критерием адекватности пункционного лечения является расправление легкого. Проводится интенсивная антибиотикотерапия. Назначают спазмолитики, бронхолитики, отхаркивающие препараты, проводят дыхательную гимнастику. Как правило, с 5-7-го дня состояние больных с закрытым пневмотораксом прогрессивно улучшается. Уменьшаются и исчезают признаки легочно-сердечной недостаточности.
При открытом пневмотораксе основным в лечении является операция герметизации плевральной полости, которая производится при оказании квалифицированной хирургической помощи. Если ранее эта операция не была выполнена (например, пострадавший поступил непосредственно из очага поражения в специализированный стационар), его направляют в операционную в первую очередь по жизненным показаниям.
Очень важным лечебным мероприятием в лечении всех видов пневмоторакса (как при консервативном лечении, так и после торакотомии) является дренирование плевральной полости с активной аспирацией содержимого. Показаниями к дренированию плевральной полости являются напряженный, клапанный пневмоторакс, невозможность расправления легкого при пункциях, развитие нагноения в плевральной полости.
После полного расправления легкого и при отсутствии поступления воздуха по дренажу и, следовательно, в плевральную полость, что свидетельствует о «слипании» краев раны легкого, дренаж удаляют. Торакотомия показана при безуспешности консервативного лечения (расправления легкого) в течение 3-5 дней. В тех случаях, когда имеются обширные повреждения легкого и активный дренаж неэффективен (не удается вообще расправить легкое), торакотомия показана уже в первые часы.
Источник
