Сгибательный и разгибательный перелом
Удар тупым предметом, имеющим ограниченную контактную поверхность, вызывает локальную деформацию ребра, сопровождающуюся разгибанием контактного участка реберной дуги. Разрушение в этом случае начинается вследствие


Рис. 12.2. Схемы топографии напряжений (а) и механизма образования (б) двойного разгибательного перелома при ударе предметом с ограниченной плоской поверхностью (по Д. Т. Бугуеву)
Рис. 12.3. Схемы топографии напряжений (а) и механизмов образования (б) разгибательного и сгибательных переломов ребра при ударе предметом со сферической поверхностью (по А. Е. Туликову)
разрыва на внутренней поверхности ребра. В результате образуется прямой разги- бательный перелом. В условиях продолжающегося действия ударной нагрузки концы отломков ребер смещаются внутрь, что ведет к их изгибу и образованию непрямых сгибательных переломов.
Удар тупым предметом с несколько большей ударной поверхностью (5—8 см) в область переднебоковых отделов грудной клетки под прямым углом может вызвать в проекции граней травмирующего предмета деформацию двойного изгиба (в сопромате ее рассматривают как поперечный изгиб при действии ограниченно распространенной нагрузки), соответственно, сформировать двойной разгиба- тельный (фрагментарный) перелом ребра (при достаточной энергии удара и двух смежных ребер) с локализацией зон долома на наружной поверхности (рис. 12.2). Длина образованного таким образом фрагмента ребра примерно соответствует параметрам контактной поверхности травмирующего предмета.
Удар таким же предметом, но под острым углом может последовательно приводить сначала к развитию прогибания ребра в месте соударения (при этом образуется типичный контактный перелом), а затем к изгибанию того из отломков, который подвергается сосредоточенной нагрузке из-за продолжающегося действия повреждающего предмета. В результате такой сложной деформации возникают, по сути, два перелома: разгибательный в месте первичного контакта и сгибательный по направлению воздействия. Зоны первичного разрыва и долома, в отличие от ранее рассмотренного, располагаются в этом случае на противоположных поверхностях ребра.
В тех случаях, когда ударяющий предмет имеет закругленную, приближающуюся к сферической травмирующую поверхность (носок ботинка, кулак и т. п.) или слой одежды «сглаживает» ее выступающие участки, обычно возникают два- три перелома: центральный — разгибательный, по периферии — сгибательные (расстояние между последними может соответствовать диаметру или ширине травмирующего предмета). Образованные таким образом костные фрагменты почти всегда имеют продольные трещины, иногда полностью их расслаивающие (рис. 12.3).
Наряду с контактными при ударе тупым предметом с ограниченной травмирующей поверхностью в передний отдел грудной клетки могут возникать также и

Рис. 12.4. Схемы топографии напряжений (а) и механизмов образования (б) сгибательных и разгибательного переломов ребер при ударе широким предметом в переднебоковой отдел грудной клетки (цифрами указана этапность образования переломов)

Рис. 12.5. Схемы топографии напряжений (а) и механизмов образования (б) разгибательного и сгибательных переломов ребер при ударе широким предметом сзади в одну из половин грудной клетки (цифрами указана этапность образования переломов)
конструкционные переломы сгибательного характера как на ребре, непосредственно подвергшемся ударному воздействию, так и на соседних ребрах, расположенных выше и ниже него. Специфичность ориентации траектории переломов на передней поверхности ребер в этих случаях (поперечно длиннику ребра, косо сверху вниз и кнаружи, косо снизу вверх и кнаружи соответственно) позволяет определить место непосредственного воздействия травмирующего предмета.
При воздействии предмета с широкой ударяющей поверхностью локализация и характер разрушения (переломов) в значительной степени определяются областью приложения нагрузки.
Удар в боковой отдел обусловливает локально-конструкционный тип разрушения, при котором разгибательные переломы ребер (образуются первыми) располагаются по средней подмышечной анатомической линии, сгибательные — спереди от передней подмышечной до срединно-ключичной, сзади от задней подмышечной до лопаточной.
При ударе в переднебоковой отдел грудной клетки вначале формируются сгибательные конструкционные переломы ребер в зоне между передней и средней подмышечной линиями, после чего — в переднем отделе на границе кость — хрящ (т. е. на границе двух сред), где они имеют вид вывихов или переломо-вывихов хрящевой части ребра (эпифизиолизы, остеоэпифизиолизы) либо при выраженном окостенении хрящей (пожилой и старческий возраст) — типичных сгибательных переломов. Разгибательные переломы ребер в месте непосредственного контакта формируются во вторую очередь или вообще могут не образовываться (рис. 12.4).
При ударе в задний отдел грудной клетки в проекции лопаточной анатомической линии происходит разгибание реберных дуг, имеющих в этой области максимальный изгиб, и сгибание ребер соответственно подмышечным и околопозво-

Рис. 12.6. Схемы топографии напряжений (а) и механизмов образования (б) сгибательных и разгибательных переломов ребер при ударе широким предметом спереди (цифрами указана этапность образования переломов)

Рис. 12.7. Схемы топографии напряжений (а) и механизмов образования (б) разгибательных и сгибательных переломов ребер и поперечных отростков при ударе широким предметом сзади
ночной анатомической линиям. При этом особенностью переломов, формирующихся по околопозвоночной линии, является их образование вследствие не только сгибания, но и кручения, в связи с чем их можно обозначить как сгибательно-винтообразные переломы (рис. 12.5).
Удар широким предметом спереди (по всей поверхности груди), как правило, приводит к образованию симметричных сгибательных (локализуются обычно в пределах передней или средней подмышечной анатомической линии) и разгибательных (по среднеключичным линиям) переломов ребер. В ряде случаев возможно формирование переломов грудины без повреждений на границе кость — хрящ (рис. 12.6), что отличает эту травму от удара широким предметом спереди в переднебоковой отдел груди.
Сходным по механизму является образование переломов ребер при ударе широким предметом в грудную клетку сзади — сгибательных по подмышечным и разгибательных по лопаточным анатомическим линиям. В отличие от удара широким предметом по одной половине спины, сгибательные переломы ребер по около- позвоночным анатомическим линиям не образуются, вместе с тем позвоночные отломки ребер, погружаясь внутрь, тянут за собой поперечные отростки позвонков, формируя их переломы (рис. 12.7).
В силу анатомических особенностей и расположения I ребра его переломы формируются содружественно с прикрывающими их ключицами либо при ударах в проекции рукоятки грудины или в надлопаточную область.
Удар тупым твердым предметом в область ключицы вызывает после возникновения ее перелома деформацию изгиба 1 ребра в направлении сверху вниз, приводящую к образованию косопоперечного переломы с признаками разрыва костной ткани на нижней, долома — на верхней поверхности ребра (рис. 12.8).
При ударе в надлопаточную область возникновение переломов I ребра (обычно локализуются в заднем его отделе) бывает обусловлено сочетанием деформации

Рис. 12.8. Схемы топографии напряжений (а) и механизма образования (б) перелома I ребра при ударе твердым предметом в ключицу (пунктирными стрелками указано растяжение костной ткани на нижней поверхности ребра)

Рис. 12.9. Схемы топографии напряжений (а) и механизма образования (б) винтообразного перелома I ребра при ударе твердым предметом в надлопаточную область
изгиба и кручения, в связи с чем они, как правило, косые или (чаще) винтообразные и всегда локализуются вблизи шейки с зоной разрыва на верхней поверхности ребра (рис. 12.9).
Образование двусторонних винтообразных переломов первых ребер в результате удара в область рукоятки грудины обусловлено смещением книзу передних концов ребер и развитием кручения в задних после возникновения переломов или вывиха рукоятки грудины.
Переломы XI и XII ребер в зависимости от места приложения нагрузки и направления травматизации могут иметь как локальный, так и конструкционный характер.
Переломы грудины в большинстве случаев являются контактными. Ударное воздействие вызывает ее прогибание с растяжением костной ткани на внутренней поверхности и сжатием — на наружной. Возникающие при этом напряжения имеют продольное направление. Нередко одновременно с изгибом грудины в процесс деформации вовлекаются прилежащие хрящи и ребра (локально-конструкционная деформация).
Наибольший интерес в этом отношении представляют переломы грудины у водителей, возникающие в условиях ДТП из-за вызванного инерционным смещением тела ударного контакта с ободом рулевого колеса.
При симметричном относительно условной срединной линии тела ударе возникающий в этом случае простой симметричный изгиб грудины формирует ее поперечный перелом. Поскольку при таких условиях травмы обод рулевого колеса воздействует под углом (в большинстве случаев сверху вниз), происходит смещение верхнего или нижнего отломка (определяется местом приложения травмирующего воздействия) по ширине и погружение его края внутрь, придающие перелому в профиль «ступенеобразный» вид.
Источник
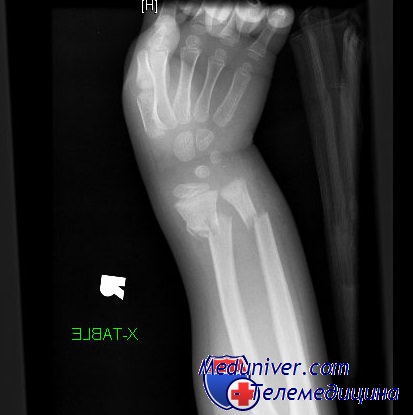
Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
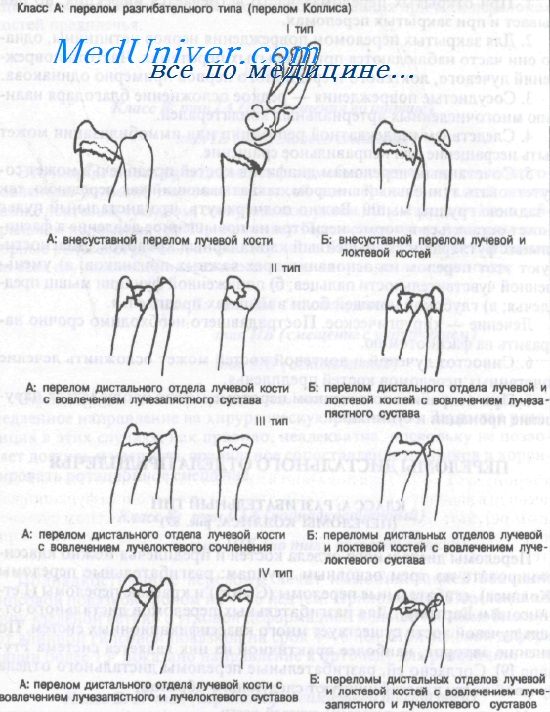
Переломы дистального отдела костей и предплечья можно классифицировать по трем основным группам: разгибательные переломы (Коллиса), сгибательные переломы (Смита) и краевые переломы (Гетчинсона и Бартона). Для разгибательных переломов дистального отдела лучевой кости существует много классификационных систем. По мнению авторов, наиболее практичной из них является система Frynann. Согласно ей, разгибательные переломы дистального отдела лучевой кости классифицируют следующим образом:
тип IA: внесуставные переломы лучевой кости
тип IБ: внесуставные переломы лучевой и локтевой костей
тип IIА: перелом дистального отдела лучевой кости с вовлечением лучезапястно-го сустава
тип IIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава
тип IIIA: перелом дистального отдела лучевой кости с вовлечением лучелоктево-го сустава
тип IIIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучелоктевого сустава
тип IVA: перелом дистального отдела лучевой кости с вовлечением лучезапястного и лучелоктевого суставов
тип IVB: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава и лучелоктевого суставов
Приблизительно 60% разгибательных переломов дистального отдела лучевой кости сопутствуют переломы шиловидного отростка локтевой кости (тип Б), и 60% переломов шиловидного отростка локтевой кости связано с переломами шейки локтевой кости.
Лучезапястный сустав в норме имеет угол, открытый в ладонную сторону, от 1 до 23°. Переломы с угловым смещением в ладонную сторону обычно заживают с хорошим функциональным результатом, в то время как перелому в лучезапястном суставе с образованием угла в дорсальную сторону будут иметь неудовлетворительный функциональный результат, если не была выполнена адекватная репозиция. На рис. 89 показан нормальный угол локтевой кости, который составляет в области лучезапястного сустава 15—30°. Оценка этого угла важна при лечении переломов дистального отдела предплечья, поскольку неудачная или неполная репозиция с потерей этого угла приведет к нарушению движений кисти в локтевую сторону.
Обследование обычно выявляет боль, припухлость и болезненность при пальпации в области дистального отдела предплечья. В типичных случаях смещенный под углом перелом напоминает вилку, как показано на рисунке. Следует подчеркнуть важность документирования неврологического состояния с особым акцентом на срединный нерв. Боль в локтевом суставе может указывать на вывих или подвывих проксимального лучелоктевого сочленения.
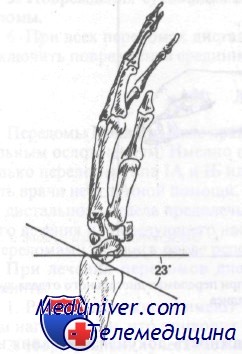
В норме лучезапястный сустав расположен под углом 23 градуса в ладонном направлении, как показано на рисунке (боковая проекция)
Для определения стояния костных фрагментов обычно достаточно прямой и боковой проекций. Оценивая эти переломы, врач должен ответить на следующие вопросы:
1. Имеется ли сопутствующий перелом шиловидного отростка локтевой кости (встречается в 60% случаев) или перелом шейки локтевой кости?
2. Вовлечен ли в перелом лучелоктевой сустав?
3. Вовлечен ли в перелом лучезапястный сустав?
Следует провести оценку боковой рентгенограммы, чтобы исключить подвывих в дистальном лучелоктевом суставе. Кроме того, надлежит оценить лучезапястный и лучелоктевой углы перед репозицией, чтобы убедиться в полном восстановлении функции.

Деформация по типу вилки, описанная при переломах дистального отдела лучевой кости Коллиса
Сопутствующие повреждения разгибательным переломам костей предплечья Коллиса
Разгибательным переломам дистального отдела лучевой кости часто сопутствуют несколько значительных повреждений.
1. Переломами шиловидного отростка локтевой кости сопровождаются 60% разгибательных переломов дистального отдела лучевой кости.
2. Иногда разгибательному перелому лучевой кости сопутствует перелом шейки локтевой кости.
3. Этим переломам часто сопутствуют переломы костей запястья.
4. Разгибательному перелому дистального отдела лучевой кости может сопутствовать подвывих в дистальном лучелоктевом суставе.
5. Повреждения сухожилия сгибателя могут сопровождать эти переломы.
6. При всех переломах дистального отдела предплечья необходимо исключить повреждения срединного или локтевого нерва.
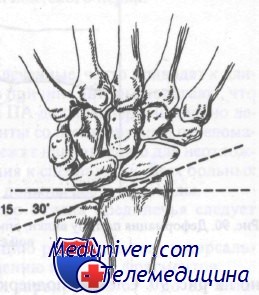
В норме угол, образованный локтевой костью и лучезапястным суставом, равен 15—30 градусам
Лечение разгибательных переломов костей предплечья Коллиса
Переломы Коллиса, даже правильно леченные, часто приводят к длительным осложнениям. Именно по этой причине авторы полагают, что только переломы типа IA и IБ или типа IIА должны первоначально лечить врачи неотложной помощи. Пациенты со всеми другими переломами дистального отдела предплечья подлежат направлению для неотложного лечения и последующего наблюдения к специалисту. Всех больных с переломами Коллиса после репозиции должны вести ортопеды.
При лечении переломов дистального отдела предплечья следует помнить:
1. Разгибатели кисти имеют тенденцию развивать тягу в дорсальном направлении, что приводит к смещению костных фрагментов.
2. Нормальный лучезапястный угол варьируется от 1 до 23° в ладонном направлении. Угол в дорсальную сторону приемлем.
3. Нормальный лучелоктевой угол равен 15—30°. Этот угол легко достичь при репозиции, но нелегко удержать в фазе консолидации, если только он не сопоставлен должным образом.
Если больного невозможно срочно направить к ортопеду, можно выполнить репозицию следующим способом:
1. Оптимальный метод анестезии — регионарная блокада. Менее эффективно, но приемлемо, отсасывание гематомы из области перелома с инъекцией 5—10 мл лидокаина (ксилокаин).
2. Рекомендуемый метод репозиции — тракция с последующей манипуляцией. Пальцы больного должны быть помещены в аппарат для вытяжения, локоть поднят в положении сгибания под углом 90°. Затем к плечу возле локтевого сустава подвешивают груз весом 3,5—4,5 кг на 5—10 мин или до расклинивания фрагментов.
3. После расклинивания и при продолжающейся тракции к дистальному фрагменту врач большими пальцами прилагает давление в ладонном направлении, а к проксимальному сегменту остальными пальцами в тыльном направлении. По достижении правильного положения отломков груз удаляют.
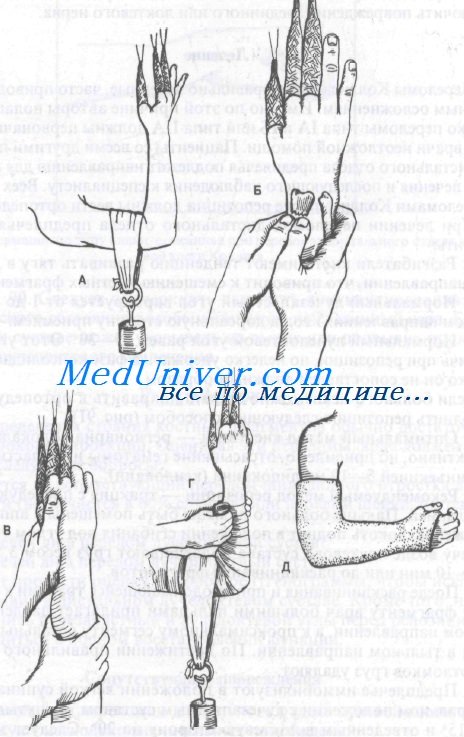
Репозиция перелома Коллиса
4. Предплечье иммобилизуют в положении легкой супинации или нейтральном положении с лучезапястным суставом, согнутым под углом 15° и отведенным в локтевую сторону на 20°. Следует заметить, что многие хирурги-ортопеды предпочитают проводить иммобилизацию в положении пронации. О положении предплечья в гипсовой повязке единого мнения нет; перед лечением рекомендуется консультация ортопеда, который будет вести больного.
5. Предплечье следует обернуть одним слоем мягкой ткани, поверх которой накладывают большие переднюю и заднюю лонгеты. Укороченные лонгеты можно использовать при вколоченных переломах, где репозиции не требуется, или при переломе у пожилого больного, который не будет заниматься физическими упражнениями для конечности.
6. Для контроля правильности положения отломков после репозиции делают снимки и документируют функцию срединного нерва.
7. После репозиции руку следует оставить поднятой на 72 ч, чтобы не допустить развития отека. Немедленно нужно начинать движения пальцами и плечевого сустава. Для документирования правильности стояния отломков на третий день и через 2 нед после травмы необходимо сделать снимки. Переломы без смещения должны быть иммобилизованы в течение 4—6 нед, в то время как переломы со смещением требуют 6—12 нед иммобилизации.
Осложнения разгибательных переломов костей предплечья Коллиса
Ранняя адекватная репозиция перелома является наиболее важной мерой предупреждения осложнений. Помимо этого, следует подчеркнуть важность принципа раннего начала (активных) упражнений для профилактики вторичной скованности суставов. Возможно два вида часто встречающихся осложнений — ранние и поздние.
Ранние осложнения разгибательных переломов костей предплечья Коллиса:
1. Больной со сдавлением срединного нерва обычно жалуется на боль и парестезии по ходу срединного нерва. Если конечность в гипсовой повязке, последнюю нужно рассечь (так же как и мягкую ткань) и руку поднять на 48—72 ч. Если симптомы сохраняются, следует заподозрить туннельный запястный синдром, в этом случае показана фасциотомия. Предостережение: функцию срединного нерва в дистальном отделе предплечья всегда нужно документировать. Постоянные боли должны рассматриваться как вторичные, обусловленные сдавлением срединного нерва, если не доказано обратное.
2. Вторичное повреждение сухожилия может осложнить лечение этих переломов.
3. Ушиб или сдавление локтевого нерва следует диагностировать как можно раньше.
4. После репозиции переломы дистального отдела предплечья могут осложняться отеком с развитием вторичного синдрома сдавления.
5. При последующей рентгенографии может быть выявлено смещение фрагментов кости с нарушением репозиции.
Поздние осложнения разгибательных переломов костей предплечья Коллиса:
1. Переломы дистального отдела предплечья могут привести к тугоподвижности суставов пальцев, плечевого или лучезапястного суставов.
2. Переломы дистального отдела предплечья могут привести к развитию синдрома Зудека.
3. Переломы дистального отдела предплечья со смещением могут оставлять косметические дефекты.
4. После переломов дистального отдела лучевой кости возможен разрыв длинного разгибателя большого пальца.
5. Сращение в порочном положении или несращение обычно является следствием неадекватной иммобилизации или репозиции.
6. Рубцово-спаечный процесс сухожилия сгибателя может сопровождаться нарушением его функции.
7. Последствием этих переломов может быть хроническая боль в лучезапястном суставе при супинации.
— Также рекомендуем «Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
