Рентгенодиагностика переломов позвоночника
Лучевая диагностика компрессионного перелома позвонка с передней компрессией
а) Терминология:
1. Синонимы:
• Клиновидный компрессионный перелом
2. Определения:
• Перелом тела позвонка, характеризующийся компрессией передней колонны с сохранением средней и задней колонн
б) Визуализация:
1. Общие характеристики компрессионного перелома позвонка с передней компрессией:
• Наиболее значимый диагностический признак:
о Клиновидная деформация тела позвонка
• Локализация:
о Могут наблюдаться на нескольких смежных или не смежных уровнях
о Наиболее частая локализация — средне- и нижнегрудной отдел позвоночника
2. Рентгенологические данные:
• Увеличение объема паравертебральных мягких тканей за счет гематомы на рентгенограмме в прямой проекции
• Клиновидная деформация тела позвонка:
о Снижение высоты переднего отдела тела относительно заднего
о У пациентов с нормальной плотностью костной ткани снижение высоты тела позвонка не превышает 40-50%:
— Если снижение высоты выражено в большей степени, возможно у пациента имеет место перелом Шанса
• Нарушение целостности замыкательной пластинки:
о Наиболее часто повреждению подвергается верхняя замыкательная пластинка
о Могут быть повреждены обе замыкательные пластинки
о Менее, чем в 5% случаев имеет место повреждение нижней замыкательной пластинки
• Вариабельные изменения контура замыкательных пластинок:
о Фокальная, угловая деформация
о Диагональная ориентация
о Округлое вдавление (обычно при компрессионных переломах на фоне остеопороза)
• Редко-фронтально ориентированная плоскость перелома, проходящая через все тело позвонка
• В области передней покровной пластинки формируется угловая деформация или образуется ступенька
• Задняя покровная пластинка всегда интактна
• Средняя и задняя колонны позвоночника также интактны
• У пациентов с остеопорозом может сформироваться плоский позвонок
• Верхнегрудные позвонки поражаются наименее часто:
о На рентгенограммах эти уровни увидеть сложно
о Можно выполнить рентгенографию в проекции «пловца»
3. КТ при компрессионном переломе позвонка с передней компрессией:
• Перелом лучше всего виден на фронтальных и сагиттальных изображениях
• Горизонтальная уплотненная линия перелома:
о Ее формирование связано с импакцией костных трабекул
о Не распространяется на заднюю покровную пластинку тела позвонка
о Нередко оскольчатый характер перелома
• Деформация замыкательных пластинок и/или передней покровной пластинки тела позвонка:
о Угловая деформация или смещение (кортикальная ступенька)
• Переломы задних элементов отсутствуют
• Анатомия задней колонны позвоночника сохранена
• Во многих травматологических центрах на сегодняшний день при травме позвоночника рутинно назначается КТ, минуя рентгенологическое исследование
4. МРТ при компрессионном переломе позвонка с передней компрессией:
• Линия перелома характеризуется низкой интенсивностью сигнала во всех режимах исследования:
о В STIR режиме линия перелома может экранироваться участком отека костного мозга
о Морфология перелома соответствует таковой, описанной в КТ-исследовании
• Участки отека костного мозга в виде тяжей, окружающих линии перелома:
о Низкая или промежуточная интенсивность сигнала в Т1 -режиме
о Высокая интенсивность сигнала в Т2 и STIR режимах
• Гематома паравертебральных тканей, которая может напоминать опухолевое поражение
• Зоны перелома, отека костного мозга и паравертебральной гематомы усиливают сигнал при контрастировании гадолинием
5. Радиоизотопные исследования:
• Сцинтиграфия скелета:
о В острый период положительные результаты исследования во всех трех фазах
о Результаты не позволяют дифференцировать травму с инфекцией, опухолевым поражением, артропатией Шарко, дегенеративной нестабильностью
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Наиболее информативным методом диагностики, позволяющим дифференцировать компрессионные переломы с переломами Шанса и взрывными переломами является КТ
• Протокол исследования:
о Мультидетекторная КТ с тонкими взаимоперекрывающимися спиральными срезами
о Для диагностики связочных повреждений обязательны сагиттальные/фронтальные реконструкции изображений

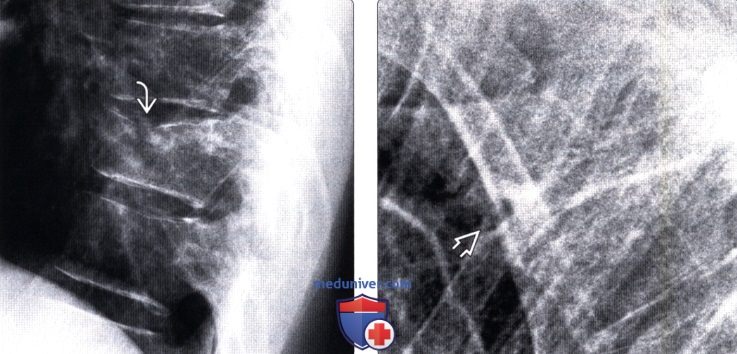
(Слева) Рентгенограмма в боковой проекции: угловая деформация верхней замыкательной пластинки Т10. Отмечается лишь минимальное снижение высоты переднего отдела тела позвонка.
(Справа) На рентгенограмме в боковой проекции определяется компрессионный перелом Т3. Переломы на этом уровне увидеть достаточно нелегко, однако при усилении кифоза их всегда следует подозревать.
в) Дифференциальная диагностика компрессионного перелома позвонка с передней компрессией:
1. Компрессионно-дистракционное повреждение (перелом Шанса):
• Передняя компрессия + дистракция средней и задней колонн
• Горизонтально ориентированная линия перелома задних элементов или
• Разрыв капсулы дугоотростчатых суставов и межостистых связок
• Для подтверждения связочного повреждения задней колонны показана МРТ
2. Взрывной перелом:
• Механизм травмы аналогичен компрессионным переломам (аксиальная нагрузка)
• Повреждение задней покровной пластинки тела позвонка
• ± смещение фрагментов в спинномозговой канал
• На грудном уровне встречается менее часто благодаря стабилизирующему эффекту реберного каркаса
3. Патологический перелом на фоне опухолевого поражения:
• Разрушение кортикальных стенок позвонка
• Разрушение костных трабекул поданным КТ, округлое мягкотканное объемное образование
• Ограниченный или диффузный отек костного мозга по данным МРТ
• Метастазы нередко поражают как тела, так и задние элементы позвонков
• Паравертебральный мягкотканный компонент может быть связан с гематомой (компрессионный перелом) или распространением опухоли
• Нередко можно наблюдать другие очаги опухолевого поражения, отдаленные от уровня перелома
• Диффузионное исследование в направлении фазы и в противоположном направлении характеризуются спорной информативностью в отношении дифференциальной диагностики
4. Грыжа Шморля:
• Округлое вдавление замыкательной пластинки позвонка
• Края вдавления обычно ровные
• Линия перелома может проходить непосредственное через грыжу
• На МР-томограммах может определяться отек костного мозга на фоне перелома или дискогенного происхождения
5. Болезнь Шейерманна:
• Клиновидная деформация > 5° тел трех смежных позвонков
• Грыжи Шморля
• Волнообразная деформация замыкательных пластинок
6. Физиологическая клиновидная деформация тел позвонков:
• Локализация — Т11, Т12 и/или L1
• Минимальное снижение высоты тела
• Обычно вовлечение обеих замыкательных пластинок
• Отсутствие фокальной угловой деформации Limbus vertebra
• Аномалия слияния кольцевого апофиза с телом позвонка
• Образование небольшой треугольной косточки у переднего угла тела позвонка
• Наличие кортикального края позволяет отличить эту патологию от свежего перелома
7. Старый сросшийся перелом:
• Отсутствие гематомы паравертебральных тканей, отека костного мозга по данным МРТ позволяет отличить свежий/несвежий перелом от старой деформации
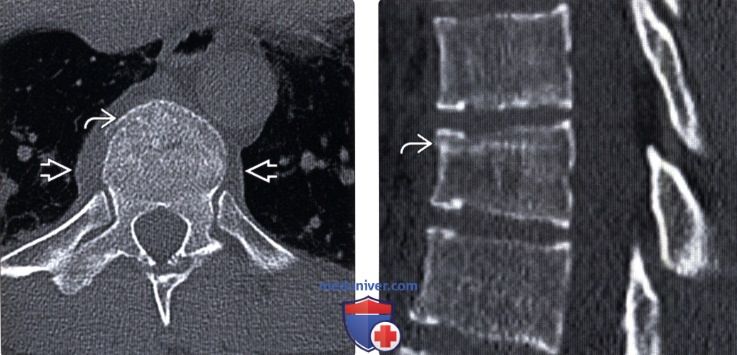
(Слева) КТ, аксиальный срез: компрессионный перелом в области переднего отдела тела позвонка. Дополнительным признаком перелома служит гематома паравертебральных тканей. Для дифференциальной диагностики компрессионных и взрывных переломов эффективны сагиттальные изображения.
(Справа) КТ, сагиттальный срез: компрессионный перелом тела позвонка с минимальным снижением высоты тела. Плотная полоса в толще тела позвонка представляет собой зону импакции трабекулярной кости.
г) Патология. Общие характеристики компрессионного перелома позвонка с передней компрессией:
• Этиология:
о Аксиальная нагрузка ± сгибательный компонент
о Благодаря наличию физиологического кифоза грудного отдела позвоночника аксиальная нагрузка перераспределяется в первую очередь на передние отделы тел позвонков, а не на задние
• Сочетанные повреждения:
о Другие переломы позвонков на смежных и отдаленных уровнях
о Переломы костей таза ± нижних конечностей
д) Клинические особенности:
1. Клиническая картина компрессионного перелома позвонка с передней компрессией:
• Наиболее распространенные симптомы/признаки:
о Эпизод травмы и следующий за ним локальный болевой синдром в области позвоночника
о Внезапное развитие болевого синдрома при минимальной травме либо отсутствии таковой у пациентов старческого возраста
о Другие симптомы/признаки:
— Радикулопатия
— Кифотическая деформация
2. Демография:
• Эпидемиология:
о Наиболее распространенный тип переломов грудных позвонков при закрытых травмах
о Две отдельных категории пациентов: те, кто получил достаточно адекватную по силе травмы, и пациенты с переломами на фоне недостаточности костной ткани
о Пациенты молодого возраста: перелом обычно возникает вследствие падения с относительно значительной высоты
о Пациенты с остеопорозом: усталостные переломы
3. Течение заболевания и прогноз:
• У пациентов с нормальной костной плотностью хорошая консолидация перелома наступает и при консервативном лечении
• Увеличение риска преждевременного дегенеративного поражения межпозвонковых дисков у пациентов относительно молодого возраста
• У пациентов с остеопорозом возможно прогрессирование переломов с формированием стойкого болевого синдрома
• У пациентов с остеопорозом нередко отмечается прогрессирование кифотической деформации
• При развитии первого перелома на фоне остеопороза риск развития следующих переломов возрастает
• Неврологическая симптоматика может развиваться в отсроченном периоде
4. Лечение компрессионного перелома позвонка с передней компрессией:
• Консервативное лечение обычно достаточно эффективно
• При хроническом болевом синдроме, кифотической деформации показана вертебропластика и кифопластика:
о Влияние этих процедур на конечные исходы перелома неоднозначно
о Практические рекомендации Американской Академии Ортопедической хирургии (AAOS, 2011):
— Отказ от вертебропластики при остеопоротических компрессионных переломах у неврологически интактных пациентов:
Эта рекомендация является обязательной
• Назначение бисфосфонатов, кальцитонина позволяет уменьшить выраженность болевого синдрома и снизить риск развития остеопоротических переломов в будущем:
о Согласно рекомендациям AAOS, кальцитонин назначается на 4 недели:
— Другим вариантом лечения, направленным на предотвращение развития новых переломов, является назначение ибандроната и стронция ранелата
о Длительный прием бисфосфонатов увеличивает риск переломов бедра
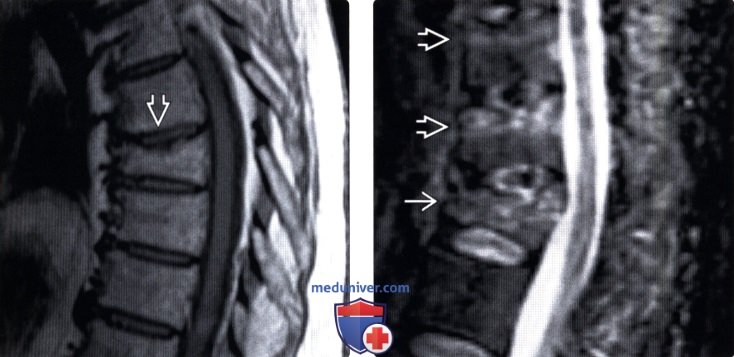
(Слева) На сагиттальном Т1-ВИ определяется чашеобразное вдавление верхней замыкательной пластинки позвонка у пациента с остеопорозом. Линия перелома, характеризующаяся низкой интенсивностью сигнала, расположена сразу же под замыкательной пластинкой. Пациенты с остеопорозом часто отмечают острое начало болевого синдрома после минимальной травмы либо вообще при отсутствии таковой.
(Справа) STIR МР-И: взрывной перелом Т12 и компрессионные переломы Т10 и Т11. При компрессионных переломах задняя покровная пластинка остается интактной.
е) Диагностическая памятка:
1. Следует учесть:
• У пациентов с компрессионными переломами на других уровнях нередко выявляются другие компрессионные, взрывные, переломы Шанса или повреждения вследствие сдвига
2. Советы по интерпретации изображений:
• Компрессионные переломы с повреждением нижней замыкательной пластинки при сохранении целостности верхней замыкательной пластинки наиболее вероятно связаны с патологическим характером перелома
• Расширение тени паравертебральных мягких тканей на рентгенограмме груди в прямой проекции нередко является первым рентгенологическим признаком перелома грудных позвонков
• Усиление грудного кифоза на рентгенограмме груди в боковой проекции часто является первым рентгенологическим признаком остеопоротических компрессионных переломов
• Если имеет место повреждение средней или задней колонн позвоночника, то перелом нельзя отнести к компрессионному
ж) Список использованной литературы:
1. Kroon F et al: Two-year results of a randomized placebo-controlled trial of vertebroplasty for acute osteoporotic vertebral fractures. J Bone Miner Res. 29(6): 1346-55, 2014
2. Rho YJ et al: Risk factors predicting the new symptomatic vertebral compression fractures after percutaneous vertebroplasty or kyphoplasty. Eur Spine J. 21 (5):905-11, 2012
3. Esses SI et al: The treatment of symptomatic osteoporotic spinal compression fractures. J Am Acad OrthopSurg. 19(3): 176-82, 2011
4. Klazen CAet al: Vertebroplasty versus conservative treatment in acute osteoporotic vertebral compression fractures (Vertos II): anopen-label randomised trial. Lancet. 376(9746): 1085-92, 2010
5. Capeci CM et al: Bilateral low-energy simultaneous or sequential femoral fractures in patients on long-term alendronate therapy. J Bone Joint Surg Am. 91(11):2556-61,2009
6. Kallmes DF et al: A randomized trial of vertebroplasty for osteoporotic spinal fractures. N Engl J Med. 361 (6):569-79, 2009
7. Folman Y et al: Late outcome of nonoperative management of thoracolumbar vertebral wedge fractures. J Orthop Trauma. 17(3): 190-2, 2003
8. Haba H et al: Diagnostic accuracy of magnetic resonance imaging for detecting posterior ligamentous complex injury associated with thoracic and lumbar fractures. J Neurosurg. 99(1 Suppl):20-6, 2003
9. Hsu JM et al: Thoracolumbar fracture in blunt trauma patients: guidelines for diagnosis and imaging. Injury. 34(6):426-33, 2003
— Также рекомендуем «Рентгенограмма при компрессионном переломе позвонка с латеральной компрессией»
Редактор: Искандер Милевски. Дата публикации: 4.8.2019
Источник
… инвалидность и смертность при них остается очень высокой.
Травмы шейного отдела позвоночника составляют около 20 % всех травм позвоночника, инвалидность и смертность при них остается очень высокой. Повреждения шейного отдела позвоночника относятся к наиболее тяжелым вариантам травмы, для которых характерны: (1) высокий риск развития тяжелых неврологических осложнений, вплоть до тетраплегии; (2) высокая частота летальности; (3) разнообразный характер костных повреждений, обусловленный своеобразным анатомическим строением шейного отдела позвоночника.
Вывихи и подвывихи шейных позвонков …
Вывих позвонка – полное нарушение взаимоотношений между суставными поверхностями в (1) дугоотростчатых суставах позвоночника и в (2) атлантоаксиальных суставах: в суставе Крювелье и в суставе между зубовидным отростком и поперечной связкой атланта. Полное нарушение взаимоотношений между суставными поверхностями следует называть полным вывихом или просто вывихом. Частичное нарушение взаимоотношений между суставными поверхностями смещенных позвонков называется частичным вывихом или подвывихом. Наиболее частыми вариантами травм атланто-аксиального сочленения являются вывихи и подвывихи атланта. Различные варианты смещений атланта при (1) переломах зубовидного отростка аксиса называют трансдентальными, при (2) разрывах поперечной связки атланта называют транслигаментозными, а (3) выскальзывании зуба из костно-связочного кольца — перидентальными.
Переломы шейных позвонков …
Перелом задней дуги атланта чаще возникает при чрезмерном разгибании с компрессией, передаваемой с затылка через заднюю дугу на остистый отросток осевого позвонка. Перелом обычно локализуется в месте соединения задней дуги с латеральной массой. На рентгенограммах изолированные переломы задней дуги атланта наиболее отчетливо видны в боковой проекции шейного отдела позвоночника. Они представляют собой вертикальные переломы с небольшим смещением или без него. Отек предпозвоночных мягких тканей обычно не наблюдается. В проекции с открытым ртом боковое смещение боковых масс атланта отсутствует.
Многооскольчатый перелом Джефферсона («лопающийся» перелом атланта) чаще всего возникает при воздействии травмирующей силы на череп сверху вниз вдоль вертикальной оси позвоночника. При этом на боковые массы атланта сверху оказывают давление мыщелки затылочной кости, а снизу – суставные поверхности осевого позвонка. (!) В результате такого воздействия они не только сдавливаются, но и раздвигаются, причем возникают переломы передней и задней дуг С1. Характерно наличие обширных пре- и паравертебральных гематом, сопровождающихся болями в шее. Выделяют следующие варианты повреждения: (1) типичный перелом Джефферсона – то есть многооскольчатый взрывной («лопающийся») перелом, или «истинный» перелом Джефферсона, с типичным повреждением передней и задней полудуг атланта. Характерно наличие парных переломов (по два спереди и сзади). Передняя и задняя продольные связки, как правило, остаются интактными, спинной мозг не повреждается. Повреждение может протекать без разрыва поперечных связок и с разрывом их; (2) атипичный перелом Джефферсона – перелом боковых масс атланта, чаще двусторонний, но может быть односторонним. Переломы Джефферсона хорошо отображаются на снимках в прямой проекции, выполненных через открытый рот. Характерные рентгенологические симптомы перелома: (1) асимметричное расположение боковых масс атланта по отношению к оси зуба аксиса и увеличения его поперечника за счет оттеснения боковых масс кнаружи (справа – в среднем на 3,6 мм, слева – на 3,9 мм); (2) уплощение и деформация одной из боковых масс за счет компрессии; (3) наличие линий переломов в области дуг (передней, задней) и боковых масс; (4) неровность и асимметричность суставных щелей латеральных атлантоосевых суставов; (5) увеличение расстояния между зубовидным отростком аксиса и передней дугой атланта за счет его смещения кпереди в связи с разрывом поперечной связки. При переломах Джефферсона предпочтительнее проведение рентгеновской компьютерной томографии (РКТ).
Травматический антелистез осевого позвонка (перелом «палача») (5–10 %) возникает при чрезмерном разгибании с осевой нагрузкой. При этом наблюдаются переломы С2 в области ножек дуги (в зоне между верхними и нижними суставными отростками), а тело позвонка смещается кпереди. В зависимости от степени листеза выделяют три типа повреждения: (1) смещение тела кпереди менее 3 мм без разрыва передней и задней продольных связок; (2) смещение тела кпереди более 3 мм без разрыва передней и задней продольных связок; (3) повреждение с разрывом передней и задней продольных связок (а также межпозвонкового диска) сопровождается истинной нестабильностью позвоночного двигательного сегмента и осложняется травмой спинного мозга, (!) вплоть до его разрыва. Вывих осевого позвонка хорошо отображается на снимках в боковой проекции. Помимо переломов ножек дуги отмечается: (1) выпрямление физиологического шейного лордоза и (2) ступенеобразная деформация позвоночника за счет смещения тела С2 кпереди. Для уточнения состояния области ножек дуги позвонка иногда необходимо произвести снимки в косых проекциях.
Перелом «землекопа» – это отрывной перелом остистых отростков С7, С6, Th1 (позвонки распределены по частоте повреждения при данной травме). Типичный механизм травмы – это резкое сгибание головы и верхнешейных позвонков при напряженных мышцах шеи. Повреждение клинически сопровождается локальной болезненностью над пораженным остистым отростком и ригидностью шеи. На рентгенограммах видны отрывные переломы одного или нескольких остистых отростков С7, С6, Th1.
Травма «ныряльщика» представляет собой взрывной перелом тел шейных позвонков ниже С2, сопровождающийся разрывом (1) передней и задней продольных связок, (2) задних межостных связок и (3) межпозвонкового диска. Типичный механизм травмы – аксиальная нагрузка при резком сгибании головы и шеи. Повреждение механически и неврологически нестабильное. На рентгенограмме в боковой проекции виден шейный отдел позвоночника в согнутом положении. У пораженного позвонка отмечается отлом передненижнего угла треугольной формы – «в форме капли слезы». Сам позвонок смещен и повернут кпереди. Вместе с этим возможен перелом или смещение суставных поверхностей. В дальнейшем (!) спинной мозг повреждается большим фрагментом тела позвонка, смещенным кзади.
Диагностика (по методике, предложенной С.И.Кириленко, А.М.Петренко, М.М.Дятловым; ГУ Гомельский государственный медицинский университет, ГУ Белорусский научно-исследовательский институт травматологии и ортопедии, Минск, Республика Беларусь; 2005) …
При подозрении на повреждение шейного отдела позвоночника обязательно выполняется комплекс нижеследующих диагностических мероприятий. Вначале производится обзорная рентгенография шейного отдела позвоночника в прямой и боковой проекциях; в положении сидя, если у пациента нет неврологических нарушений, либо в положении лежа. Очень важно получить на рентгенограммах четкое изображение всех семи шейных позвонков. Далее по общепринятой методике выполняется рентгенография шейного отдела позвоночника в двух косых проекциях под углом 45° справа и слева в положении сидя в не осложненных случаях, а при наличии неврологических расстройств у пациента в положении лежа по методике McCall. Однако, расположение суставных отростков позвонков относительно дуг, тел может варьироваться и под углом в 45° не всегда возможна достаточная визуализация взаимоотношения суставных отростков позвонков и состояние межпозвонковых отверстий. В такой ситуации для уточнения диагноза при отсутствии неврологических осложнений пациента усаживают на вращающийся стул перед трубкой рентгеноскопа и вращают его до угла, необходимого для получения четкого изображения интересующих анатомических образований. В выбранном положении выполняем обзорную косую рентгенографию либо прицельную увеличенную рентгенографию интересующего нас сегмента. При выявлении на обзорных рентгенограммах признаков повреждения I и II шейных позвонков выполняют прямую рентгенографию через широко открытый рот. Если все-таки полученные данные сомнительны, дополнительно производят рентгенографию через рот с поворотом головы, а так же прямую или боковую зонографию С1-С2 позвонков.
Для уточнения 1 степени сужения позвоночного канала, 2 уровня перелома и 3 направления смещения суставных отростков, дуг позвонков дополнительно выполняют рентгеновскую компьютерную томографию выбранного по данным рентгенограмм сегмента. Важно четко определить задачу для КТ-исследования, так как визуализации различных частей позвонка имеет свои особенности, а беспорядочный поиск приводит к неоправданному увеличению лучевой нагрузки пациента и не всегда к желаемому результату. Для выяснения состояния невральных структур (спинного мозга, нервных корешков), наличия их ушиба, компрессии, повреждения, степени разрушения межпозвонковых дисков, наличия межпозвонковых травматических грыж, и для выявления кровоизлияний в мягкие ткани заднего опорного комплекса, под продольные связки и в полость дурального мешка выполняем магнитно-резонансную томографию (МРТ) шейного отдела позвоночника. После проведения всех вышеуказанных исследований, выносится окончательный диагноз и принимается решение о лечении пациента.
Рентгенография в прямой и боковой проекциях выполняются после каждого оперативного вмешательства или манипуляции, а контрольные исследования для исключения рецидивов деформации и иных осложнений обязательно производят через 1, 3 недели и в дальнейшем при смене гипсовой повязки или иного вида фиксации шейного отдела позвоночника. Повторные РКТ и МРТ исследования выполняют в случаях отрицательной динамики у пациента или выявлении осложнений на рентгенограммах в ходе лечения. У пациентов с осложненной спинальной травмой контрольное МРТ исследование выполняется после устранения деформации позвоночника, через 3 и 6 месяцев после начала лечения с целью слежения за динамикой состояния невральных структур. Для контроля: после окончания срока иммобилизации и при наличии признаков спондилодеза поврежденного сегмента на рентгенограммах выполняются боковые спондилограммы в положении (1) максимального сгибания и (2) разгибания головы и шеи для подтверждения стабильности синостоза (который сформировался в ходе лечения — иммобилизации), что является показанием для прекращения иммобилизации.
Запомните …
При травме позвоночника рентгеновская компьютерная томография позволяет выявить: перелом тела позвонка; перелом дуг позвонка; перелом отростков позвонка; сдавление спинного мозга костным фрагментом; гематому спинного мозга; гематому и отек паравертебральных мягких тканей. (!) Основными КТ-признаками перелома позвонка являются: (1) линейные и оскольчатые дефекты тел, дуг и отростков позвонков с четкими контурами, без и со смещением самих позвонков, их фрагментов, костных отломков и механических инородных тел с учетом расстояния, на которое они смещаются в сторону спинномозгового канала; (2) ушиб спинного мозга в виде зоны сниженной плотности (по отношению к значениям плотности спинного мозга) неправильной формы, с неровными нечеткими контурами, однородной структуры; (3) гематома спинного мозга в виде зоны повышения плотности (по отношению к значениям плотности спинного мозга) неправильной формы, с неровными нечеткими контурами, однородной структуры.
Необходимо отметить: рентгенография уступает рентгеновской компьютерной томографии по эффективности диагностики костных повреждений, но относительно низкая стоимость и бόльшая доступность способствуют раннему и всеобщему ее применению при травмах позвоночника; также спондилография обладает меньшей, чем рентгеновская компьютерная томографиия, лучевой нагрузкой.
При травме позвоночника магнитно-резонансная томография позволяет обнаруживать: травматические грыжи межпозвонковых дисков и эпи- и субдуральные гематомы, вызывающие компрессию спинного мозга или корешков; определить отношение костных фрагментов и смещенных позвонков к спинному мозгу – благодаря этому уточняются показания к хирургическому лечению; распознать повреждения спинного мозга; лучше, чем РКТ, визуализировать повреждения межпозвонковых дисков и связок; выявить последствия спинальной травмы – миеломаляцию и сирингомиелию.
Источник
