При переломе трубчатых костей
Основными мероприятиями первой помощи при переломах костей являются: 1) создание неподвижности когтей в области перелома; 2) проведение мер, направленных на борьбу или предупреждение развития шока; 3) организация быстрейшей доставки пострадавшего в лечебное учреждение. Быстрое создание неподвижности костей в области перелома — иммобилизация — уменьшает боль и является главным моментом в предупреждении развития шока.
Правильно проведенная иммобилизация конечности предупреждает смещение отломков, уменьшает угрозу возможного ранения магистральных сосудов, нервов и мышц острыми краями кости и исключает возможность повреждения кожи отломками (перевод закрытого перелома в открытый) во время перекладывания и транспортировки больного. Иммобилизация достигается наложением транспортных шин или шинированием конечности при помощи импровизированных шин из подручного твердого материала.
Наложение шины нужно проводить непосредственно на месте происшествия, и только после этого можно транспортировать больного. Шины необходимо накладывать осторожно, чтобы не сместить отломки и не вызвать у пострадавшего боль. Какие-либо исправления, сопоставления отломков проводить не рекомендуется. Исключением являются случаи, когда имеется угроза повреждения кожи торчащим острым концом кости. Переносить больного нужно очень осторожно, конечность и туловище следует поднимать одновременно, все время, удерживая на одном уровне.
Иммобилизацию нижней конечности удобнее всего осуществлять с помощью транспортной шины Дитерихса, верхней — лестничной шины Крамера (смотри следующий вопрос).
Если транспортных шин нет, то иммобилизацию следует проводить при помощи любых подручных материалов (доски, лыжи, ружья, палки, прутья, пучки камыша, соломы, картон и т. д.) — импровизированных шин.
Для прочной иммобилизации костей применяют две шины, которые прикладывают к конечности с противоположных сторон. При отсутствии какого-либо подсобного материала иммобилизацию следует провести путем прибинтовывания поврежденной конечности к здоровой части тела: верхней конечности — к туловищу при помощи бинта или косынки, нижней — к здоровой ноге.
При проведении транспортной иммобилизации необходимо выполнять следующие правила: 1) шины, используемые для иммобилизации, должны быть надежно закреплены и хорошо фиксированы в области перелома; 2) шину нельзя накладывать непосредственно на обнаженную конечность, последняя предварительно должна быть обложена ватой или какой-либо тканью; 3) создавая неподвижность в зоне перелома, необходимо произвести фиксацию двух суставов выше и ниже перелома (например, при переломе голени фиксируют голеностопный и коленный суставы) в положении, удобном для больного и для транспортировки; 4) при переломах бедра следует фиксировать все суставы нижней конечности (коленный, голеностопный, тазобедренный).
При открытом переломе перед иммобилизацией конечности рану необходимо обработать настойкой йода или другим антисептиком и наложить асептическую повязку. При отсутствии стерильного материала рана должна быть закрыта любой чистой хлопчатобумажной тканью. Не следует пытаться удалять или вправлять в рану торчащие костные отломки — это может вызвать кровотечение и дополнительное инфицирование кости и мягких тканей. При кровотечении из раны должны быть применены способы временной остановки кровотечения (давящая повязка, наложение жгута, закрутки или резинового бинта).
Источник
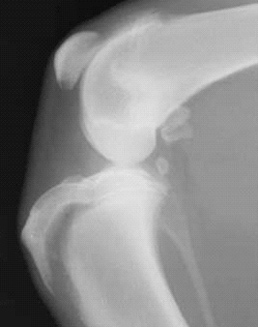
Переломы – нарушение целостности кости с нарушением её анатомической формы, повреждением окружающих мягких тканей и утратой функции конечностей. Перелом образуется, когда сила травматического воздействия превышает эластичность костной ткани.
Чаще всего переломы возникают при непосредственном повреждении в результате ДТП, огнестрельных ранений или падений с высоты. Перелом происходит на месте или около точки воздействия, может возникать при непрямом воздействии сил (отрыв шероховатости большеберцовой кости, локтевого отростка и др.). К перелому может привести чрезмерное сокращение мышц или некоординируемое движение, снижение механической прочности кости в результате поражения её опухолью; болезнью, вызванной нарушением гормонального состояния организма или нарушением диеты.
Из-за таких нарушений даже незначительная травма может привести к перелому – патологические переломы.
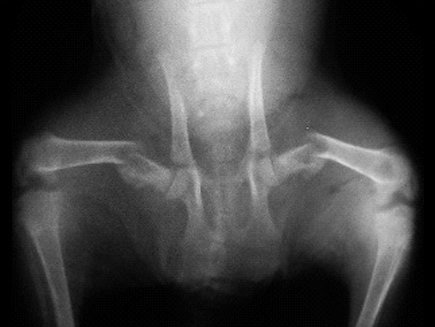
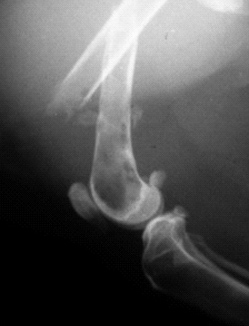
Рис. 1. Остеопения. Рис. 2. Неоплазия.
Предрасполагающими факторами являются форма и положение кости, поэтому длинные трубчатые, относительно незащищённые кости (лучевая, локтевая, большеберцовая), более подвержены переломам по сравнению с короткими компактными костями запястья, заплюсны.
Классификация переломов
1.1 относительно анатомической локализации:
1.1.1. переломы проксимальной части
- суставные (требуют раннего оперативного вмешательства)
- эпифизарные
- в области ростковой зоны (метафизарные)
1.1.2. переломы диафиза
1.1.3. переломы дистальной части (аналогично проксимальной)
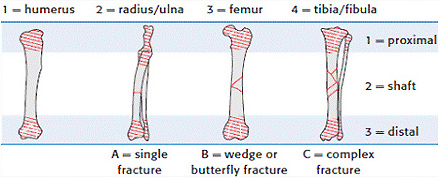
1.2 наличие внешней раны:
1.2.1. закрытые переломы, при которых поверхностные слои кожи остаются неповреждёнными
1.2.2. открытые переломы (три степени) — имеется связь между участком перелома и раной кожи
1.3 относительно степени повреждения кости:
1.3.1. полный перелом — целостность кости полностью нарушена; часто со смещением отломков
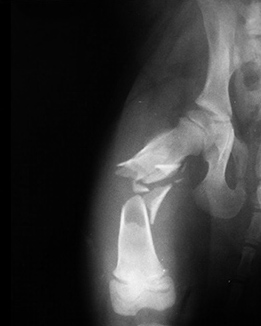
1.3.2. неполный перелом — целостность кости частично сохранена (например, перелом по типу «зелёной ветки» у молодых животных или трещины кости у взрослых)
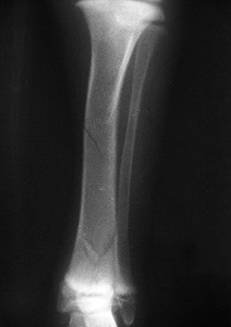
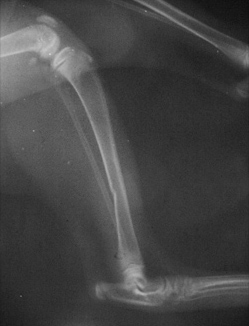
1.4 относительно плоскости перелома:
1.4.1. поперечный
1.4.2. косой
1.4.3. спиральный
1.4.4. оскольчатый
1.4.5. двойной (множественный)
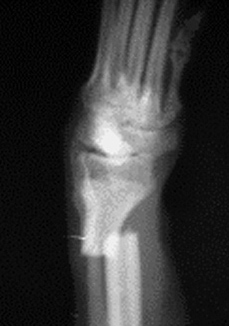
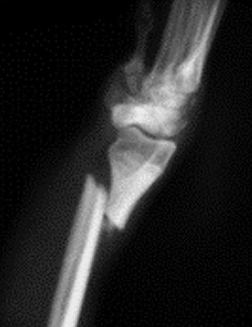
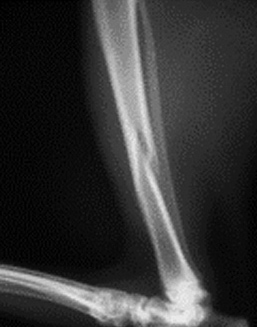
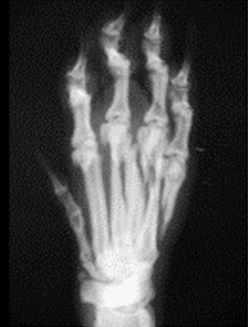
1.5 относительное смещение костных фрагментов:
1.5.1. отрывной перелом (авульсия)
1.5.2. вколоченный перелом
1.5.3. компрессионный перелом
1.5.4. вдавленный перелом

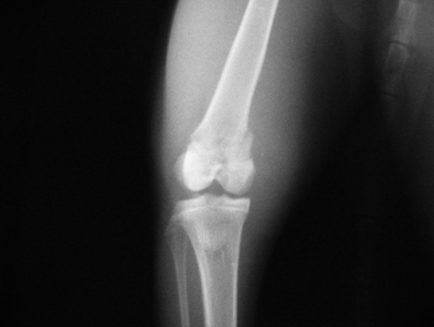
1.6 относительно стабильности перелома:
1.6.1. устойчивые переломы (поперечные, тупые /короткие/, косые, по типу «зелёной ветки»). Иногда требуется фиксация для предотвращения угловой деформации
1.6.2. неустойчивые переломы (косые, спиральные, оскольчатые). Необходима фиксация для сохранения длины кости и предотвращения угловой деформации
При лечении переломов важно соответствовать принципам АО (Ассоциация по изучению вопросов остеосинтеза):
- анатомическая репозиция (особенно важно при лечении внутрисуставных переломов)
- стабильная фиксация (использование накостного металлоостеосинтеза, спицевых или стержневых аппаратов внешней фиксации или комбинированных способов)
- бережное отношение с мягкими тканями, окружающими перелом — атравматичность (важно сохранить кровоснабжение костных отломков)
- ранняя активная мобилизация мышц (ранняя нагрузка и активные движения являются мощным естественным фактором, поддерживающим репаративный остеогенез на высоком уровне).
Источник
Реферат на тему:
«Физическая реабилитация при переломах длинных трубчатых костей и костей плечевого пояса»
План
1. Переломы
2. Переломы костей верхнего плечевого пояса
3. Переломы костей нижних конечностей
4. Массаж и физиотерапия длинных трубчатых костей и костей плечевого пояса
1. Переломы
Переломы – это нарушение анатомической целостности кости, вызванное механическим воздействием, с повреждением окружающих тканей и нарушением функции поврежденного сегмента тела. Переломы, являющиеся следствием патологического процесса в костях (опухоли, остеомиелит, туберкулез), называют патологическими. Различают открытые переломы, сопровождающиеся повреждением кожных покровов, и закрытые, когда целостность кожи сохранена. В зависимости от локализации переломы трубчатых костей делят на диафизарные, метафизарные, эпифизарные и внутрисуставные. По отношению к оси кости различают поперечные, косые, продольные, винтообразные, вколоченные переломы.
Если кость повреждена с образованием осколков, то возникают оскольчатые переломы. При образовании большого количества мелких осколков перелом называется раздробленным. Под влиянием внешней силы и последующей тяги мышц, большинство переломов сопровождается смещением отломков. Они могут смещаться по ширине, длине, под углом, по периферии. При незначительной силе травмирующего агентов отломки могут удерживаться надкостницей и не смещаться – поднакостничные переломы. В костях, имеющих губчатое строение (позвоночник, пяточная кость, эпифизы длинных трубчатых костей), при травме происходит взаимное внедрение сломанных трабекул и возникает компрессионный перелом.
При механических повреждениях в зависимости от их объема различают изолированные (перелом одной кости), множественные (несколько костей), сочетанные переломы (перелом и повреждение другого какого-либо органа). Так, например, перелом костей таза часто сочетается с разрывом мочевого пузыря. Если возникла травма вследствие действия двух и более видов повреждающих агентов, то ее называют комбинированной. Примером комбинированной травмы может быть перелом какой-либо кости и отморожение стопы, т.е. действие механического и термического факторов.
Диагноз перелома ставится на основе относительных (боль, припухлость, деформация, нарушение функции) и абсолютных (патологическая подвижность, крепитация) признаков. Заключение о наличии и характере перелома получают по рентгенограмме. Лечение переломов состоит из восстановления анатомической целостности сломанной кости и функции поврежденного сегмента. Решение этих задач достигается: 1) ранним и точным сопоставлением отломков; 2) прочной фиксацией репонированных отломков до полного их срастания; 3) создания хорошего кровоснабжения области перелома; 4) современным функциональным лечением пострадавшего. Для лечения заболеваний и повреждений опорно-двигательного аппарата существуют два основных метода: консервативный и оперативный. Несмотря на развитие хирургических методов лечения и травматологии, консервативные способы до последнего времени являются основными. При консервативном методе лечения выделяют два основных момента: фиксацию и вытяжение. Средствами фиксации могут быть гипсовые повязки, различные шины, аппараты и др. правильно наложенная гипсовая повязка хорошо удерживает сопоставленные отломки и обеспечивает иммобилизацию поврежденной конечности. Для достижения неподвижности и покоя поврежденной конечности гипсовая повязка фиксирует два или три близлежащих сустава. Все многообразие гипсовых повязок разделяют на гипсовые лонгеты и циркулярные повязки. Циркулярные повязки могут быть окончатыми и мостовидными.
Вытяжение. Основными принципами скелетного вытяжения являются расслабление мышц поврежденной конечности и постепенность нагрузки с целью устранения смещения костных обломков и их иммобилизация (обездвиживание). Скелетное вытяжение используют при лечении переломов со смещением, косых, винтообразных и оскольчатых длинных, трубчатых костей, некоторых переломов костей таза, верхних шейных позвонков, костей в области голеностопного сустава и пяточной кости. В настоящее время наиболее распространено вытяжение с помощью спицы Киршнера, растягиваемой в специальной скобе. Спицу проводят через различные сегменты конечности в зависимости от показаний. К скобе прикрепляют с помощью шнура груз, величину которого рассчитывают по определенной методике. После снятия скелетного вытяжения через 20 – 50 дней в зависимости от возраста больного, локализации и характера повреждения накладывают гипсовую повязку.
Оперативное лечение переломов. Остеосинтез – хирургическое соединение костных отломков различными способами. Для фиксации костных отломков различными способами. Для фиксации костных отломков применяют стержни, пластинки, шурупы, болты, проволочные швы, а также различные компрессионные аппараты (Илизарова и др.). хороший лечебный эффект дает металлоосинтез с помощью компрессионно-дистракционных аппаратов. Их использование дает возможность не только сопоставить и прочно фиксировать отломки, но и при необходимости удлинить (дистракция) укороченную кость на 20-22см. Достоинством хирургического метода лечения является то, что после фиксации отломков можно производить движения во всех суставах поврежденного сегмента тела, что невозможно делать при гипсовой повязке, которая обычно захватывает 2 – 3 сустава.
2. Переломы костей верхнего плечевого пояса
Диафизарные переломы плеча встречаются довольно часто, они составляют более 50% от числа всех переломов плечевой кости. Механизм перелома может быть прямым (непосредственный удар) и непрямым (падение на локоть, метание гранаты и т.д.). чаще наблюдаются переломы в средней трети, где поперечник кости наиболее узок. Различают поперечные, винтообразные и оскольчатые переломы.
Основным методом лечения больных с переломами диафиза плечевой кости является консервативный. Иммобилизация осуществляется чаще всего гипсовой повязкой, фиксирующей все суставы руки: плечевой, локтевой и лучезапястный. В первый иммобилизационный период в занятия включаются упражнения для здоровых конечностей и туловища, дыхательные упражнения, всевозможные движения пальцами, а также изометрическое напряжение мышц плеча, идеомоторные упражнения с движениями руки во всех суставах и различных плоскостях. Кроме того, в занятия включаются ходьба, упражнения на воспитание осанки. Упражнения выполняются индивидуально, в медленном темпе, количество повторений 6 – 8 раз, в течение дня занятия ЛГ проводятся 3 – 4 раза. Продолжительность занятий 15 – 25 мин.
В этот период проводятся следующие физиотерапевтические процедуры: для снятия болевого синдрома – диадинамотерапия в области перелома, для улучшения трофики поврежденных тканей используется УВЧ, магнитотерапия. Массаж на первом этапе ограничивается применением прерывистой вибрации в области перелома поверх гипсовой повязки.
Во второй постиммобилизационный (функциональный) период на фоне увеличения физической нагрузки на здоровые конечности и туловище акцентируется внимание на пораженную конечность. Последовательно прорабатываются все суставы, начиная с пальцев и заканчивая плечом. Как правило, больной сидит на стуле за столом с гладкой, лучше – скользкой поверхностью, для облегчения движений травмированной рукой. Физическая нагрузка чередуется с дыхательными упражнениями и приемами, расслабляющими вовлеченные в работу мышечные группы. В комплекс обязательно включаются упражнения, связанные с самообслуживанием. Необходимо уделять внимание супинации и пронации предплечья, движениям кисти и пальцев.
Больной в исходном положении стоя проделывает маховые движения конечностью, ротационные движения, отведение и приведение плеча и движения в локтевом суставе. Ряд упражнений выполняется с помощью здоровой руки. В занятиях можно использовать гимнастические палки, мячи, обязательно блочные устройства, к концу периода – резиновые бинты, эспандеры, гантели, тренажеры. Хороший эффект дают занятия в бассейне либо в ванне, где упражнения выполняются в теплой воде. Продолжительность занятия увеличивается до 30-40 минут, возрастает число повторений и темп выполнения отдельных упражнений.
На этом этапе используют массаж мышц плечевого пояса и верхних конечностей, вначале – так называемый отсасывающий массаж выше места повреждения с помощью приемов поглаживания и выжимания. Затем массируют мышцы пораженной конечности, осуществляется прерывистое поглаживание в области перелома, а при замедлении сращения в зоне травмы применяют ударные приемы. К физиотерапевтическим процедурам, используемым в первый период, добавляются электростимуляция ослабленных мышц, электрофорез, фонофорез, солевые ванны и микроволновая терапия.
На третьем (восстановительном) этапе все упражнения второго периода выполняются с полной амплитудой, возрастает число упражнений силового характера (упражнения с сопротивлением, с отягощениями, на тренажерах), подбираются упражнения, требующие сложных, точных по координации движений. Шире используются спортивные упражнения, особенно с мячом (броски, передача, ловля мяча и т.п.). Продолжаются занятия в лечебном бассейне. Большое внимание уделяют упражнениям, направленным на профессиональную и бытовую реабилитацию.
Массаж и физиопроцедуры также используются активно, как и во второй период, но массаж носит более специализированный характер.
Переломы диафиза костей предплечья. Диафизарные переломы костей предплечья составляют 25,6% переломов костей верхней конечности и занимает второе место после переломов лучевой кости в типичном месте. Различают изолированные переломы лучевой или локтевой кости и переломы обеих костей предплечья. Лечение диафизарных переломов заключается в репозиции обломков (особенно при их смещении), иммобилизации гипсовой повязкой от основания пальцев до верхней трети плеча (рука согнута в локтевом суставе под углом 90о и укладывается на широкую марлевую косынку). Длительность иммобилизации определяется характером перелома и его локализацией: при переломе локтевой или лучевой кости – до 1 месяца; при переломах обоих костей предплечья – 7 – 9 недель.
В иммобилизационный период поврежденной конечностью выполняются упражнения в свободных от иммобилизации суставах, статические напряжения мышц и воображаемые (идеомоторные) движения в локтевом суставе. Упражнения для пальцев: сгибание пальцев в кулак, сведение и разведение пальцев, их противопоставление. Во второй период (гипсовая повязка съемная) основное внимание уделяется предупреждению возникновения контрактуры и тугоподвижности в локтевом и лучезапястном суставах и восстановлению функции этих суставов, и в первую очередь – упражнения на супинацию и пронацию. В это время весьма полезны занятия в теплой воде. Массаж и физиопроцедуры идентичны тем, которые указаны при переломе диафиза плечевой кости. На третьем этапе основное внимание обращается на устранение остаточных двигательных нарушений, нормализацию функционального состояния нервно-мышечного аппарата предплечья и адаптацию больного к бытовым и производственным нагрузкам. Нагрузка на пораженную конечность в этот период полная, без ограничений, на все суставы, дополнительно используются упоры, висы, упражнения с предметами, с легкими отягощениями. В среднем полное восстановление функции травмированной конечности происходит через 3 – 4 месяца при изолированном переломе и через 5 – 6 – после перелома обеих костей предплечья.
Эпифизарные переломы лучевой кости в типичном месте встречаются довольно часто – 15 – 20% всех переломов костей верхней конечности. Перелом нижнего эпифиза луча чаще всего возникает при падении на вытянутую руку, кисть которой находится в положении тыльного или ладонного сгибания. Иногда он сочетается с отрывом шиловидного отростка. Иммобилизация осуществляется наложением гипсовой лонгеты от пястно-фалангового сочленения до верхней трети предплечья на 4 недели – при переломе без смещения и на 5 – 7 недель – со смещением.
Лечебную гимнастику начинают уже на следующий день после травмы. В иммобилизационный период помимо общеразвивающих и дыхательных упражнений используют активные движения во всех суставах, свободных от иммобилизации, легкие покачивания травмированной руки для расслабления мышц предплечья. Пронация и супинации противопоказаны, так как они могут вызвать смещение обломков. На занятиях обращают внимание на сгибание и разгибание пальцев кисти, так как при этом переломе может затрудниться работа сухожилий пальцев, используют идеомоторные упражнения и изометрическое напряжение мышц плеча и предплечья, чередуя его с расслаблением.
После снятия иммобилизации больные выполняют упражнения, сидя у стола со скользящей поверхностью для облегчения движений в локтевом и лучезапястном суставах, ряд упражнений выполняется со свисающей кистью. Показаны упражнения в теплой воде, температура воды не должна превышать 35о – 36о. рекомендуются также бытовые нагрузки (стирка, уборка, готовка, приготовление пищи и т.д.), но конечность перегружать не следует, нельзя носить этой рукой тяжести, делать висы.
Итак, активные упражнения в воде, упражнения с использованием механотерапевтических приспособлений как в воде, так и в зале сочетают с лечебной гимнастикой, ручным массажем, трудотерапией и теплолечением.
Переломы ключицы. Иммобилизация продолжается в среднем 3 недели и проводится различными повязками (в том числе и гипсовыми) и специальными шинами. ЛФК назначается со 2 – 3 го дня после травмы. В первый период выполняются разнообразные движения пальцами, сгибание и разгибание в локтевом и лучезапястном суставах, пронация и супинация предплечья, небольшие отведения в плечевом суставе в положении наклона в сторону поврежденной ключицы.
Вначале это упражнение выполняется с посторонней помощью согнутой в локте рукой. В дальнейшем отведение руки увеличивается, но не должно превышать 90о в период иммобилизации. Наряду с этими специальными выполняются и ОРУ.
Во второй период (после снятия иммобилизации) выполняется сгибание, разгибание, отведение и приведение в плечевом суставе с помощью гимнастических палок, продолжается выполнение движений во всех других суставах обеих рук, ног, упражнений для корпуса.
В третий период для полного восстановления амплитуды движений в плечевом суставе и восстановления силы мышц дополнительно вводятся упражнения с сопротивлением (эспандеры) и отягощением (гантели, булава, на тренажерах).
При остеосинтезе отломков ключицы активные движения в плечевом суставе разрешаются после снятия швов, а движения рукой выше 90о через 2 недели.
Переломы лопатки. Различают перелом тела, углов лопатки, отростков (клювовидного, акромиального), суставной впадины и шейки лопатки. Последний вид перелома – наиболее тяжелый, так как при неправильной реабилитации может привести к нарушению функции плечевого сустава. При переломах тел и углов лопатки иммобилизация проводится повязкой типа Дезо, в последующем рука фиксируется косынкой. Методика ЛФК такая же, как и при переломе ключицы. Трудоспособность восстанавливается через 3 – 4 недели.
При переломах суставной впадины, шейка лопатки и акромиального отростка без смещения отломков применяют отводящую шину на 3 – 4 недели. С первых же дней разрешаются упражнения в локтевом и лучезапястном суставах, движения пальцами. Движения в плечевом суставе можно выполнять не раньше чем через 2 недели после травмы.
Во второй период активные движения в плечевом суставе проводятся по всем осям, только в течение первой недели ограничиваются вращательные движения. К третьему этапу переходят после установления на рентгене полной консолидации перелома и средства его такие же, как и при других видах переломов. Трудоспособность возвращается через 2 – 2,5 месяца.
3. Переломы костей нижних конечностей
Переломы шейки бедра возникают при падении на бок и ударе областью большого вертела. Чаще такого типа переломы случаются у лиц пожилого возраста. Переломы шейки бедра делятся на внутрисуставные (медиальные) и внесуставные (латеральные переломы шейки бедра, вертельный, межвертельный, подвертельный).
При медиальных переломах костное сращение наступает только через 6 – 8 месяцев из-за неблагоприятных местных особенностей и трудностей иммобилизации. Однако длительный постельный режим у пожилых людей приводит к развитию застойной пневмонии, пролежней и тромбоэмболии, что является основной причиной высокой летальности (до 20%) при такого вида переломах. В связи с этим основным методом лечения при медиальном переломе шейки бедра является хирургический: в область перелома вводят трехлопастный металлический гвоздь.
При медиальных переломах ЛГ назначают на 2 – 3-й день после операции. В первый период в занятия включают статические и динамические дыхательные и общеразвивающие упражнения для всех мышечных групп. Для неповрежденной ноги широко используют активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, круговые движения стопой, сгибание и разгибание в коленном суставе, отведение и приведение ноги, сгибание и разгибание в тазобедренном суставе, изометрическое напряжение мышц бедра и голени, статическое удержание конечности в течение нескольких секунд, имитация ходьбы по плоскости постели, осевое давление стопой о подстопник различной плотности, захватывание и удержание пальцами стопы различных легких предметов. С помощью инструктора, поддерживающего бедро и голень поврежденной ноги, больной поднимает и опускает выпрямленную ногу, сгибает и разгибает ее в коленном и тазобедренном суставе с небольшой амплитудой. С 4 – 5-го дня после операции больному разрешается сгибать и разгибать оперированную ногу в коленном и тазобедренном суставе, скользя стопой по плоскости постели, сидеть и опускать ногу. Через 2 – 3 недели больного ставят на костыли. Сроки нагрузки на травмированную конечность индивидуальные (от 1,5 до 5 – 6 месяцев). Больного обучают ходьбе на костылях по ровному полу, лестнице, затем с одним костылем и палкой.
Во второй период на фоне общеразвивающих и дыхательных упражнений для всех суставов поврежденной ноги, во всех направлениях в разных исходных положениях. Гвоздь удаляют через 1,5 – 2 года, а у некоторых больных он остается в шейке бедренной кости пожизненно. Правильное обучение ходьбе с костылями имеет большое значение. При ходьбе по ровным поверхностям костыли с поврежденной ногой переносят вперед, не опираясь на нее или приступая, здоровая нога остается сзади (по принципу равностороннего треугольника), затем приставляют здоровую ногу. Поворот делают только в сторону поврежденной ноги, обязательно переступая здоровой ногой на месте.
При ходьбе с одним костылем (или палкой) опираются на него с поврежденной стороны таким образом, чтобы костыль (или палка) стоял у края стопы. Больную ногу, костыль (или палку) одновременно передвигают вперед, затем присоединяют к ним здоровую ногу. Поворот с одним костылем (или палкой), как и с двумя, выполняют в сторону поврежденной ноги, не отодвигая его от стопы.
При спуске с лестницы костыли опускают одновременно с поврежденной ногой, не наступая на нее или слегка приступая, затем приставляют здоровую ногу. При подъеме на лестницу здоровую ногу ставят на верхнюю ступеньку. Затем подтягивают к ней костыли и поврежденную ногу. При спуске с лестницы без перил одновременно опускают поврежденную ногу и костыль (или палку), приставляя к ним здоровую ногу; при подъеме на лестницу ставят на верхнюю ступеньку здоровую ногу и к ней подтягивают одновременно поврежденную ногу и костыль (или палку).
Источник
