Пособие при переломе позвоночника

Реабилитационные упражнения
Первый этап
Второй этап
Третий этап
Четвертый этап
На первый взгляд кажется, что все неприятности остались позади лечения и с позвоночником все уже отлично, это ошибочное мнение.
Поскольку для полноценного функционирования позвоночника после компрессионного перелома необходимо пройти реабилитационный курс упражнений.
Компрессионный перелом позвоночника — кратко о главном
Компрессионный перелом позвоночника достаточно частое явление, чем кажется с первого взгляда. Возникает перелом в большинстве случаев по причине несчастного случая как, например, падение на тазовую область или на ноги с высоты.
Хотя иногда позвонки могут разрушиться неожиданно в результате заболевания костей, такого, как остеопороз, например.
Под воздействием сил, которые действуют по позвоночной оси, происходит сжатие позвонка – так и случается компрессионный перелом позвоночника.
По такому механизму чаще всего ломаются позвонки в поясничном и нижнегрудном отделе позвоночника. Ощущение боли присутствует сразу же с момента возникновения перелома позвоночника, иногда болевой порог очень высокий.
Бывают случаи распространения боли в верхние и нижние конечности. Может возникнуть онемение рук и ног или слабость.
Перелом позвоночника может произойти в случае патологических изменений позвонковой структуры, так как позвонки стают весьма хрупкими и могут ломаться при сильном кашле или чихании и само собой при неосторожных падениях и резких движениях.
Переломы в таких случаях порой распознаются не сразу, так как болевые ощущения отсутствуют. Тем не менее, позвоночник в дальнейшем может деформироваться с прогрессией. И в дальнейшем может постоянно болеть спина.
Компрессионный перелом позвоночника может привести к последствиям, таким как:
- Радикулит;
- Остеохондроз;
- Паралич конечностей.
Поэтому очень важно вовремя вылечить заболевание. Лечение осуществляется либо консервативным, либо оперативным путем, в зависимости от вида компрессионного перелома и степени сложности. После лечения в обязательном порядке происходит процесс реабилитации.
Реабилитация после компрессионного перелома позвоночника: сроки, осложнения
От характера повреждения и его степени зависит прогноз восстановления после компрессионного перелома. Если повреждения носят легкий характер, тогда восстановление происходит полноценное.
В случае тяжелых повреждений часто происходит утрата чувствительности или двигательной функции.
Именно поэтому задачи и цели, а также критерии положительной результативности процесса реабилитации с целью восстановления могут иметь различный характер.
Можно выделить три клинико-реабилитационные группы их задачи реабилитации в зависимости от степени тяжести повреждения позвоночника во время перелома:
- Первая группа – пациенты, которые перенесли перелом позвоночника с минимальным повреждением спинного мозга (ушиб или сотрясение в легкой форме); функциональность спинного мозга не нарушена (если нарушена, то незначительно).
Цели и задачи реабилитации – максимальное восстановление нормальной жизнедеятельности пациента, стабилизация поврежденной области позвоночника, купирование болевых ощущений, устранение деформации канала позвонка, восстановление двигательной активности, функциональности и работоспособности систем организма и органов, восстановление социальной и профессиональной активности.
Способы реабилитации – ЛФК, медикаментозная терапия, физиотерапия, массаж, санаторно-курортное лечение, бальнеотерапия.
- Вторая группа – пациенты, которые перенесли травму спинного мозга среднетяжелой и тяжелой степени в области поясничного или нижнегрудного отдела позвоночника.
Цели и задачи реабилитации – максимальное восстановление независимости в обыденной жизни, самостоятельному передвижению, способности к самообслуживанию, восстановление контроля за функциональностью органов таза, восстановление профессиональной деятельности или приобретение профессии.
Способы реабилитации – медикаментозная терапия, физиотерапия, ЛФК, массаж, иглорефлексотерапию, лечебный комплекс, способствующий восстановлению пузырного рефлекса.
Сроки – не меньше 10 месяцев – 1 года.
- Третья группа – пациенты, которые перенесли тяжелую или средней тяжетси травму спинного мозга в области верхнегрудного или шейного отдела позвоночника.
Цели и задачи – частичное восстановление самостоятельного обслуживания с помощью технических средств реабилитации.
При травмировании нижнешейного отдела (С7-С8) возможно осуществление самостоятельного приема пищи, одевание, пересаживание в кровать, раздевание, передвижение в инвалидной коляске. В случае травм верхнегрудного отдела сохраняются движения рук, что позволяет достичь значительной независимости в повседневной жизни и самообслуживании.
Способы реабилитации – при тяжелых травмах в шейном отделе верхней части и развитии тетраплегии – жизнедеятельность поддерживается аппаратом ИВЛ или для обычных манипуляций, таких как включить/выключить свет, телевизор, двигать электроколяску, переворачивать страницу нужны специальные механические системы.
Сроки – примерно 1,5-2 года.
Сроки — от 3-4 недель до 6-8 месяцев.
Реабилитационные упражнения
Реабилитация после перелома позвоночника подразумевает собой выполнение упражнений, назначенных специалистом. Существует 4 этапа восстановления:
Первый этап
Длительность 2 недели. Дыхательные и общетонизирующие упражнения. Задействованы мышцы ног и рук, туловища.
Лежа на спине:
- Пальцы рук необходимо сжать в кулак, руки следует согнуть в локтях, и потянуть на себя пальцы ног. (10 раз)
- Положить на бедра руки. Опираясь стопами на постель, сгибайте поочередно ноги. (8 раз)
- Положите руки на плечи и делайте кругообразные движения плечевыми суставами. (в одну сторону 4 раза и в другую 4)
- Правая рука расположена на груди, левая – на животе. Дышите в медленном ритме. Руки должны контролировать движения диафрагмы и ребер. (7 раз)
- Руки поставьте перед грудью, затем отводите их то в одну сторону, то в другую, при этом поворачивая одновременно с руками голову. (6 раз)
- Руки расположены на поясе, отводите ноги поочередно в стороны, при этом не отрывая их от поверхности постели. (6 раз)
- В окончание глубоко, но спокойно подышите.
Второй этап
Длительность примерно 4 недели. Упражнения делаются на укрепление мышц и на стимуляцию в травмированном сегменте позвоночника регенеративных процессов. Упражнения делаются с точностью на протяжении 20-25 минут.
Лежа на спине:
- Руки поднимите вверх через стороны и подтянитесь. (7 раз)
- Положите руки на пояс и сделайте в голеностопном суставе тыльное и подошвенное сгибание ног. (15 раз)
- Ухватившись за низ кровати, нижними конечностями имитируем езду на велосипеде. Ноги подняты не выше 45°. (20 раз)
- Напоследок – ровное глубокое дыхание, при этом мышцы все расслаблены.
Лежа на животе:
- Руки согнуты в локтях. Поднимите голову и плечи, опираясь на кисти рук и предплечья. В таком положении удерживаемся 10 секунд. (5 раз)
- Приводим руки к плечам, голова поднята, поднимаем верх туловища и плечи, стараемся, как бы соединить лопатки. В таком положении находимся 15 секунд. (6 раз)
- Возьмитесь за спинку кровати и приподнимайте ноги, не сгибая их, до появления болевых ощущений.
- Отдыхаем, глубокое дыхание.
Третий этап
Длительность – 2 недели. Продолжается формирование мышечного корсета и начинается приспособление позвоночника к вертикальным нагрузкам. Упражнения восстанавливают подвижность в позвоночнике и вестибулярный аппарат.
Стоя на коленях:
- Прямые руки отвести поочередно в стороны и одновременно поднять голову.
- Поднимаем по очереди вверх руки и голову (одновременно).
- Поочередные движения руками, при этом, не сгибая их, с поворотом головы.
- Поднимаем прямые ноги по очереди назад.
- В упоре стоя на коленях, передвигаемся вправо и влево по кругу.
- Наклоны влево и вправо туловищем незначительного характера.
- Передвижение назад и вперед на коленях.
Четвертый этап
Начало этого этапа осуществляется примерно спустя два месяца после компрессионного перелома позвоночника. Пациента постепенно ставят в вертикальное положение, добавляют к общему лечебному комплексу недлительную ходьбу, постепенно увеличивая время, но не более 20 минут в день.
При ходьбе осанка должна быть ровной. Спустя неделю хождения вводится гимнастический комплекс упражнений. Запрещается наклон туловища с стоячего положения вперед.
В конце третьего месяца после получения травмы длительность хождения должна дотягивать до 2 часов в день, при этом упражнения делать не прекращаем.
Подойдут упражнения и с первых трех этапов, только выполнять их нужно в более продвинутой версии. Эффективными будут посещения аква-аэробики, массаж, отпуск на море. Физические нагрузки противопоказаны в течение 10 месяцев.
Регулярно нужно обследоваться у специалиста и спустя время провести необходимые исследования для проверки.
Положительные результаты дает реабилитация в специализированных клиниках и реабилитационных центрах:
Татьяна, 64 года, пациентка «Центра доктора Бубновского», г.Москва:
«После лечения компрессионного перелома нужно было пройти реабилитацию. Долго думала куда обратиться, ведь это был очень важный итоговый шаг – реабилитация.
От этого зависело, смогу ли я жить прежней жизнью. В центре Булаховского, что на Каширке родственница порекомендовала специалистов. Я сначала заставляла себя посещать занятия.
Но потом втянулась, начала себя чувствовать намного лучше, спина не болит. Уже под конец не хотелось покидать полюбившийся персонал. Рада, что попала в достойное место для реабилитации».
Ирина, 37 лет, пациентка «Reaclinic», г.Санкт-Петербург:
«В течение почти трех месяцев ходила в одну клинику на реабилитацию – изменения были едва заметные. Меня это пугало. Думала, что останусь инвалидом после перелома позвоночника.
По совету брата обратилась в Реаклинику, и меня порадовал индивидуальный и профессиональный подход специалистов ко мне. Уже спустя несколько месяцев я была активна и жила полноценной жизнью. Благодарна персоналу и теперь всем советую эту клинику!».
Источник
Среди
тяжелых травм позвоночника выделяются
компрессионные переломы тел, переломы
суставных, поперечных отростков, вывихи,
подвывихи позвонков (у купальщиков,
спортсменов, высотников, монтажников,
строителей, автомобилистов и др.).
Компрессионные
переломы тел особенно опасны, так как
при них происходит смещение отломков,
деформация спинномозгового канала,
сдавление спинного мозга, сдавление и
деформация артериальных стволов,
участвующих в кровоснабжении головного
мозга. При разрыве связочного аппарата
и значительном смещении позвонков (при
вывихах, подвывихах), фрагментов их при
переломах (например, вперед) возможно
полное разрушение спинного мозга.
При
переломах позвоночника используются
подручные средства – доски, щиты и пр.,
а также стандартные шины. Независимо
от локализации перелома перед
иммобилизацией следует дать обезболивающие
средства.
В
начальном периоде догоспитального
этапа все лечебно-транспортные мероприятия
проводятся с учетом невозможности
скорейшего прибытия на место происшествия
медицинского работника. Очень
важны:
—
чрезвычайно бережные действия при
переносе, укладывании пострадавшего
(провисание позвоночника в области
перелома может привести к еще большему
сдавлению спинного мозга);
—
оберегательные мероприятия по переносу
пострадавшего, которые следует
осуществлять на щите, согласованно, как
правило, не менее чем тремя спасателями.
Особо тщательно должна фиксироваться
зона перелома.
Переломы
шейного отдела.
Выделяют
4 вида травмы шейных позвонков: переломы,
переломо — вывихи, вывихи, подвывихи.
Наиболее часты и опасны для жизни первые
два вида повреждений. При них отломки
тел позвонков внедряются в спинно —
мозговой канал и сдавливают спинной
мозг с развитием (или возможностью
развития) парезов, параличей.
Именно
поэтому у таких пострадавших необходима
особая осторожность при терминальных
состояниях: ведущий метод реанимации
– разгибание (запрокидывание) головы
неизбежно приведет к дополнительным
смещениям отломков, к еще большему
сдавлению спинного мозга.
Переломы
возникают при травме, приводящей к
резкому насильственному сгибанию головы
вперед, или, чаще – наоборот, к разгибанию
назад. Это отмечается при падениях (в
том числе с высоты) на живот с ударом
шеей или нижней челюстью, например, о
край ванны, стола, с переразгибанием
головы (рисунок 3.9).
Другой
механизм – падение на спину или на бок
с резким ударом головой в положении
переразгибания (падение с высоты на
голову обычно приводит к смерти). При
падении навзничь с резким ударом затылком
возможны переломы тела или шейных
позвонков без значительных смещений.
Отмеченные переломы часто сопровождаются
сотрясением мозга со многими, нередко
глубокими функциональными и органическими
нарушениями.
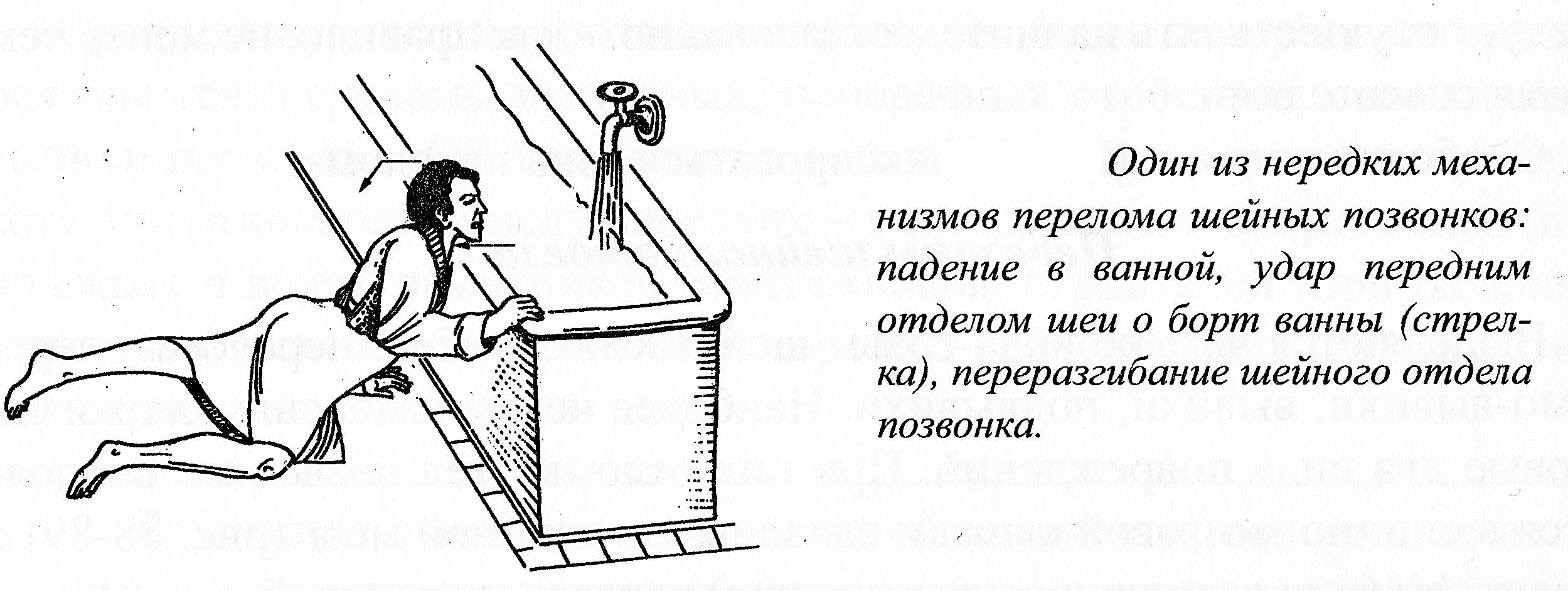
Рисунок
3.9. Перелом шейных позвонков
При
дорожно-транспортных происшествиях
частым видом повреждений является
типичный двойной перелом: шейных
позвонков и костей черепа – при лобовом
столкновении автомобилей на большой
скорости или при внезапном столкновении
с неподвижным препятствием (чаще с
деревом, зданием). В этих случаях вначале
из-за инерции движения возникает мощный
удар головой (лбом) о приборную панель
(органы управления), или о переднее
стекло. В силу инерции противоудара
пострадавший резко откидывается назад
– происходит запрокидывание, переразгибание
головы, возникают переломы (или
переломо-вывихи) шейных позвонков. При
описанном механизме травма позвонков
может сочетаться с сотрясением или
ушибами мозга из-за резкого смещения и
сильного удара мозга о затылочную кость,
с внутренними гематомами; возможны
трещины костей свода черепа (лобной,
затылочной).
Симптомы.
У
пострадавших, находящихся в сознании,
отмечаются боли в области шеи, затруднения
движений. При очень осторожном легком
прощупывании выявляется значительное
напряжение мышц шеи (очень важный
признак); на тыльной кривизне шеи часто
прощупывается болезненный костный
выступ – сместившийся остистый отросток
сломанного позвонка. Возможны парезы,
параличи, непроизвольное мочеиспускание,
недержание кала – прямые признаки
повреждения, сдавления спинного мозга.
Основы
диагноза.
У
пострадавших с характерным механизмом
травм, который устанавливается по
особенностям места происшествия,
особенностям происшествия, по рассказам
очевидцев и (главное) по результатам
осмотра отмечаются:
—
напряжение мышц шеи; повреждение кожи
(раны, ссадины), гематомы шеи, головы;
смещения, выступания остистых отростков
шейных позвонков в виде как бы небольшого
«бугра», нарушающего характерную
кривизну шеи (выступ имеет костную
плотность, болезненный); голова неподвижна,
иногда находится в необычном положении
(отклонена в одну сторону);
—
возможны парезы, параличи;
—
при сохраненном, или умеренно угнетенном
сознании, основные жалобы на боли в
области шеи, невозможность движений,
перемещений, страх.
Во
всех подобных случаях следует:
Установить
диагноз, или (при неуверенности) хотя
бы заподозрить перелом шейного отдела
позвоночника.Немедленно
оказывать первую помощь.
Первая
помощь.
Немедленная
тщательная предельно осторожная
иммобилизация шеи. Вызов врача, машины
скорой медицинской помощи. Иммобилизация
производится на любом прочном щите, на
двери, снятой с петель. Иммобилизация
на досках допускается при условии
изготовления (сколачивания) из них щита.
Иммобилизация
на щите (двери).
Расположить
щит (дверь) на 2-3 небольших подставках
рядом с пострадавшим. Иммобилизировать
шею ватно-марлевым воротником; очень
хороший эффект дает наложение поверх
воротника полосы умеренно — жесткой
моделируемой пластмассы. Предельно
осторожно, тщательно фиксируя в полной
неподвижности голову и шею, уложить
пострадавшего на щит. Под голову положить
тонкую ватно-марлевую подушечку. Обложить
голову по краям фиксирующими ватными
жгутами. По бокам голову, шею тщательно
иммобилизировать подручными средствами.
Все эти конструкции и голову надежно
(но осторожно) закрепить ремнем (или
лентой), проведенным по периметру щита
(двери) и фиксирующим лоб. Матерчатыми
полосами фиксировать плечевой пояс,
таз (на уровне верхнего отдела), бедра
(вблизи коленных суставов), голени
(вблизи голеностопных суставов).
Тщательно
проверить состояние и положение
пострадавшего, состояние и надежность
всех фиксирующих конструкций. Переносить
пострадавшего следует четырьмя
носильщиками; при коротких расстояниях
допускается перенос тремя носильщиками
(два – у головы). Переносить, перекладывать
в автомобиль следует очень осторожно.
Контролировать общее состояние
пострадавшего.
Иммобилизация
с помощью с помощью ватно-марлевого
воротника. Все действия производить
крайне осторожно, без отклонения головы
вперед.
Наложение
ватно-марлевого воротника.
Подготовить
бинт, обложить его плотно на всем
протяжении серой ватой, накрыть вторым
бинтом, отмоделировать (не сдавить
сосуды – особенно сонные артерии).
Осторожно, не сгибая головы, наложить
плотную повязку циркулярными перекрывающими
ходами ватно-марлевого бинта. Избегать
сдавления сонных артерий! Обеспечить
максимально щадящее транспортирование
на щите, постоянный контроль состояния
пострадавшего.
Иммобилизация
шейного отдела позвоночника подручными
средствами представлена на рисунке
3.10.

Рисунок
3.10. Иммобилизация при переломе шейных
позвонков подручными средствами
Переломы
грудного и поясничного отделов.
Ведущий
механизм травмы – резкое насильственное
сгибание позвоночника при падении с
высоты на ноги (или ягодицы), или в
результате падения на спину большого
тяжелого предмета.
Симптомы.
Боли
в зоне травмы позвоночника (могут быть
умеренными). Напряжение мышц спины.
Деформация кривизны позвоночника из-за
костного выступа – смещения остистого
отростка (в основном при переломах
нижнегрудных позвонков). Снижение
чувствительности кожи. Возможны парезы,
параличи, непроизвольное мочеиспускание,
недержание кала.
Первая
помощь.
Расположить
пострадавшего на щите или иммобилизировать
подручными средствами (рисунок 3.11).
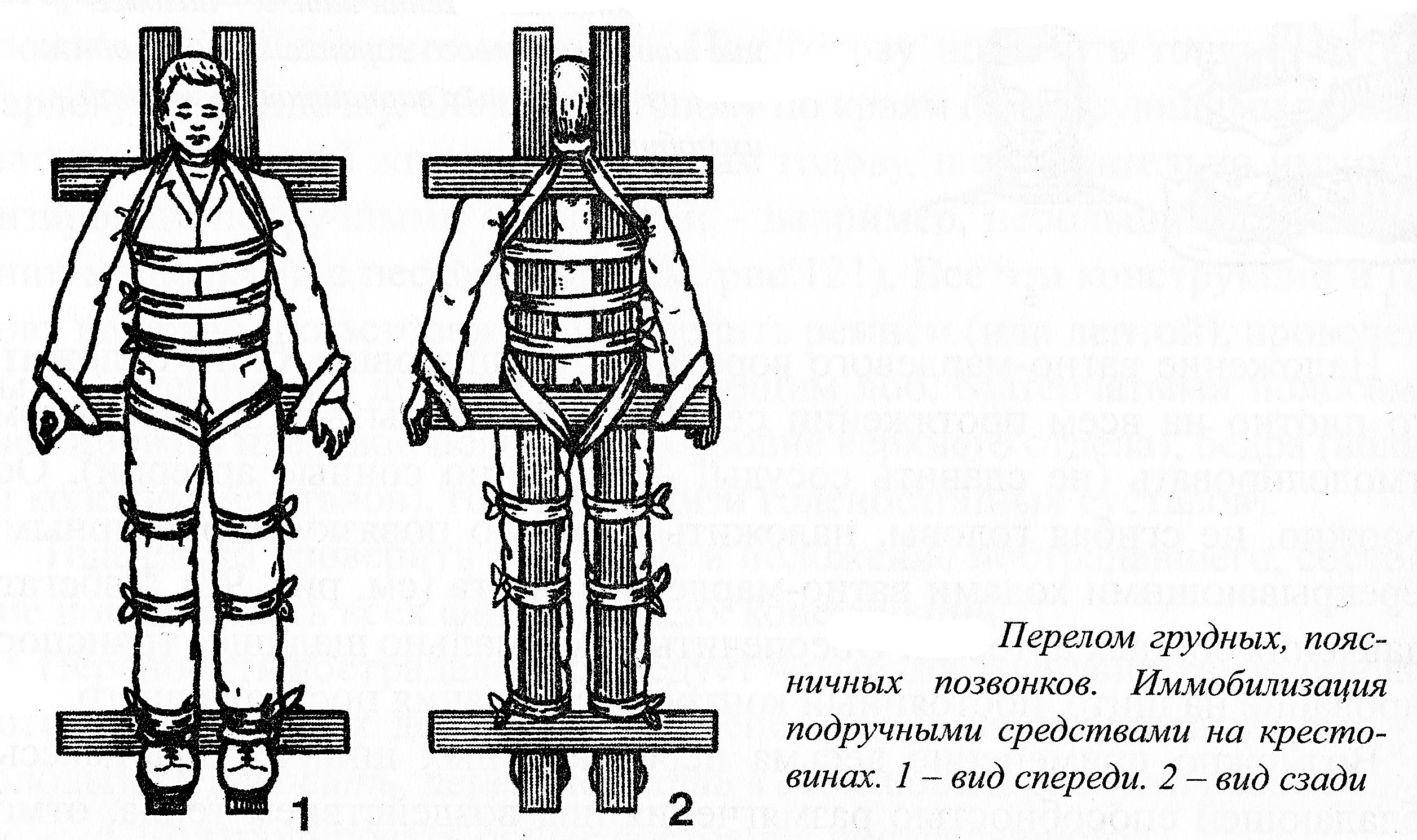
Рисунок
3.11. Иммобилизация при переломе грудного
и поясничного отделов позвоночника
Использовать:
две крепкие планки (доски) длиной на
15-16 см более роста пострадавшего, шириной
по 8-10 см; три таких же планки длиной
около 1/3 первых; 12 полос крепкой ткани
(лент) разной длины. Расположить три
коротких планки симметрично под длинными,
перпендикулярно к ним – соответственно
у надплечий, таза, стоп пострадавшего;
фиксировать планки друг к другу шнуром
(веревкой, полосками ткани); узлы
расположить по наружному краю устройств.
Зоны фиксации обложить мягкой тканью.
Все неровности устранить.
Осторожно
расположить пострадавшего на крестовинах;
фиксировать его к крестовинам полосами
ткани (лентами) в области груди, живота,
бедер, голеней, голеностопных суставов.
Фиксировать таз к средней крестовине
косыми ходами полос через промежность
с обеих сторон. Фиксировать надплечья
к верхней крестовине косыми ходами
полос через подмышечные впадины.
Фиксировать запястья к концам средней
крестовины. Подобная иммобилизация
достаточно надежна; допускает в крайних
ситуациях, когда иного выхода нет,
перенос пострадавшего шестью носильщиками.
При
использовании стандартных носилок
необходимы дополнительная фиксация
устройства к носилкам или щиту.
Иммобилизация
при отсутствии
подручных средств.
Допускается
в особо сложных ситуациях, как вынужденная
временная мера, в основном при необходимости
переноса пострадавшего на короткие
расстояния, при отсутствии иных выходов
и решений (рисунок 3.12.).
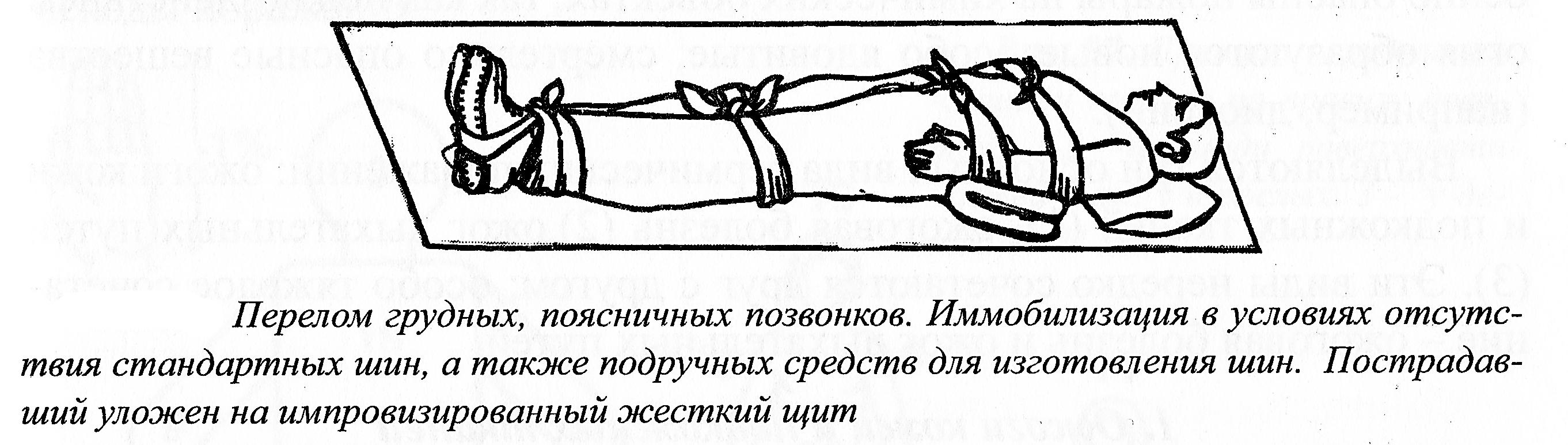
Рисунок
3.12. Иммобилизация при переломе грудных
и поясничных позвонков при отсутствии
подручных средств
Максимальное
обездвиживание достигается путем
фиксации верхних конечностей к груди,
фиксации нижних конечностей (тоже
жгутами из материи) на уровнях коленных
и голеностопных суставов. Фиксацией
обеих стоп, голеностопных суставов
жгутами в виде «восьмерки».
МЕТОДЫ
ПЕРЕНОСА ПОСТРАДАВШИХ
Вынос
пострадавших из опасных зон, развалин
разрушенных зданий, оползневых структур,
перенос тяжелораненых является одним
из важных мероприятий первой помощи.
Вынос
пострадавших, которые не могут
самостоятельно передвигаться, на
месте происшествия, из завалов, развалин
и проявляется прямой обязанностью
каждого не медика
Вынос
может осуществляться одним или двумя
спасателями — на руках, на лямках;
двумя спасателями (в некоторых случаях
— четырьмя или даже шестью) — на носилках
или носилочных приспособлениях.
Методы
переноса на руках
Перенос
однимспасателем
Перенос
на руках.
Расположить пострадавшего сидя на
небольшом возвышении. Опуститься на
колено. Правой рукой взять под бедра,
другой рукой — за спину между
лопатками. Пострадавшему охватить
спасателя за шею. Приступить к
движению.
Перенос
на спине.
Стать спиной к пострадавшему. Опуститься
на колено, между его ног. Взять обеими
руками под бедра. Пострадавшему охватить
спасающего за плечи. Спасателю подняться
с колена.
Перенос
на плече.
Осуществляется при бессознательном
состоянии пострадавшего, как вынужденный
метод, на короткие расстояния, если иные
методы переноса, в том числе на носилках,
оказываются невозможными (рисунок
3.13).

Рисунок
3.13. Методы переноса пострадавшего одним
спасателем
Положить
пострадавшего животом на левое плечо
спасателя; голова располагается сзади,
за спиной. Левой рукой охватить левую
ногу (или обе ноги) пострадавшего на
уровне коленного сустава; левой кистью
захватить выведенную к коленному
суставу левую кисть пострадавшего.
Перенос
двумя спасателями
Осуществляется
тремя основными методами: друг за другом;
на замке из трех рук; на замке из четырех
рук. В последних двух случаях спасатели
располагаются лицом друг к другу.
Метод
друг за другом.
Спасатель №1 становится спереди, спиной
между ног пострадавшего, №2 сзади него.
Спасателю
№1 взять пострадавшего под коленными
суставами, фиксировать на согнутых
предплечьях, №2
— охватить
его за ягодицы. Обоим спасателям —
выпрямиться, поднять пострадавшего,
начать движение (рисунок 3.14).
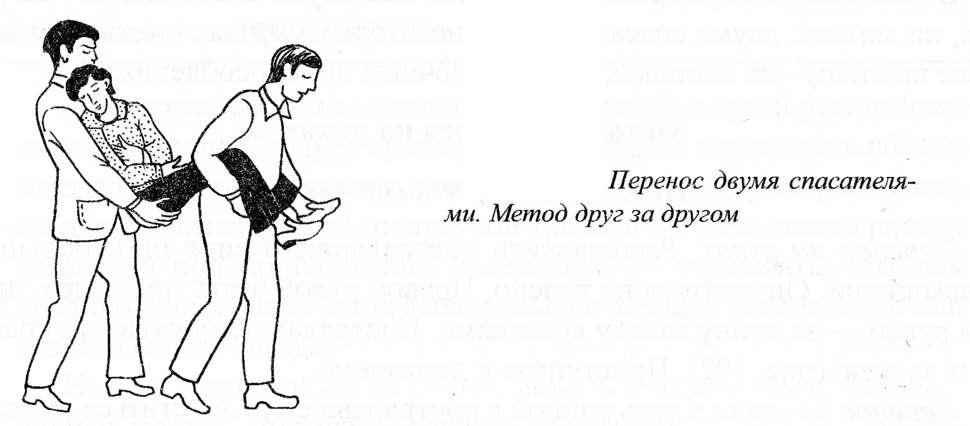
Рисунок
3.14. Перенос пострадавшего двумя
спасателями
Метод
на замке из трех рук.
Спасателю №1 захватить правой кистью
свое левое запястье, левой кистью
захватить левое запястье спасателя
№2.Спасателю №2 левой кистью захватить
правое запястье спасателя №1, правой
кистью — его левое плечо. Подвести замок
под пострадавшего, расположить его по
принципу как бы на стуле, поднять.
Метод
на замке из четырех рук.
Спасателю
№1 захватить правой кистью запястье
левой руки, левой кистью захватить
правое запястье спасателя № 2.

Спасателю №2 правой
кистью захватить свое левое запястье,
левой кистью захватить правое запястье
спасателя №1. (рисунок 3.15.)

Рисунок
3.15. Перенос пострадавшего двумя
спасателями
Метод
переноса
четырьмя носильщиками.
Используется
в основном при переломах нижних грудных,
верхних поясничных позвонков — особенно
при отсутствии щита, невозможности
использовать подручные средства.
Носильщики
располагаются друг за другом (рисунок
3.16), фиксируют плечевой пояс, зону травмы,
голени. Четвертый носильщик (старший)
поддерживает голову. По его командам
носильщики перешагивают на левую
(по отношению к пострадавшему) сторону,
осторожно поднимают его, сохраняя полную
неподвижность в области переломов.
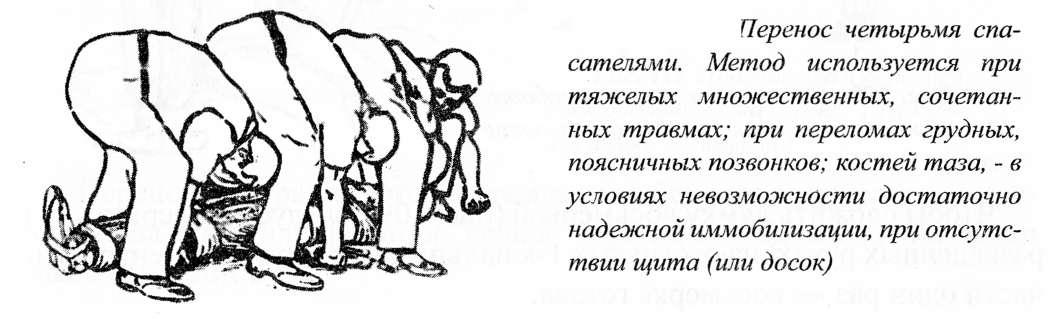
Рисунок
3.16. Перенос пострадавшего четырьмя
спасателями
Перенос
на лямке
Лямка
представляет собой прочный брезентовый
ремень с металлической пряжкой на конце
и специальной фиксирующей накладкой
на расстоянии 100 см от пряжки. Длина
лямки 360 см, ширина 6,5 см; масса 500-600 г.
Лямка может быть изготовлена из подручных
материалов (рисунок 3.17)
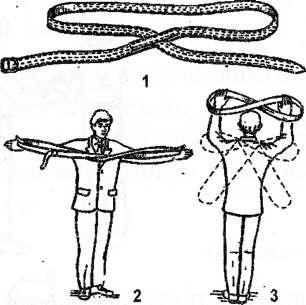
Рисунок
3.17. Методы переноса с помощью носилочной
лямки. 1 -лямка. 2 — образование восьмерки.
3 — этапы подготовки лямки к нерабочему
(транспортному, походному) положению
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
