Положение в постели при переломе

В тех случаях, когда человек в результате серьезной травмы или болезни теряет подвижность, для его лечения и реабилитации имеют значение абсолютно любые детали: от правильно назначенных медикаментов до благоприятного микроклимата вокруг. Но особенно важна определенная биомеханика тела при подборе положения в постели пациента. От правильно подобранной пассивной позы во многом зависит здоровье больного. А выбранная поза в период течения заболевания может стать некой диагностической характеристикой.
Виды положения пациента в постели
Определенное расположение тела больного во многом указывает на степень тяжести его заболевания. Положение пациента в постели бывает:
- активным;
- пассивным;
- вынужденным.
Каждая из этих групп имеет собственную градацию по степени тяжести и характеристике заболевания.
Понятие активного положения
Активное положение пациента в постели характеризуется набором определенных поз, которые больной, хоть с трудом, но в состоянии сменять. При перемещении в пространстве человек также может испытывать неприятные и даже болезненные ощущения. Данный тип свойственен для легкого течения болезни или периода выздоровления.
Вынужденное
Вынужденное положение пациента в постели наблюдается тогда, когда больной, испытывая сильные боли, принимает такую позу, которая, как ему кажется, хоть немного, но облегчает неприятные ощущения. Положение тела больного — это очень важная характеристика, которая в определенных случаях способна указать на локализацию боли и непосредственно сам недуг.

Существует множество поз, которые так или иначе сопутствуют определенным заболеваниям. Например, при обострившемся панкреатите пациент лежит на кровати, прижав ноги к груди, в так называемой «позе плода». При перитоните больной старается занять положение полной неподвижности, так как любое движение вызывает сильные боли.
При таком заболевании, как столбняк, пациент во время судорог выгибается дугой, упираясь головой и ногами в края кровати.
Пассивное
В тех ситуациях, когда пациенту необходимо длительное время находиться в вынужденном неподвижном состоянии, используют положения в постели пациента, основанные на правильной биомеханики тела:
- на спине;
- на боку;
- на животе;
- положение Фаулера;
- положение Симса.
Положение на спине
Данная поза осуществляется в том случае, если пациент полностью пассивен. Положение в постели пациента на спине формируется следующим образом:
- Больного укладывают на спину на горизонтальную поверхность.
- Под поясницу подкладывают валик, под голову и плечи — подушки, но таким образом, чтобы не было напряжения поясничного отдела.
- Подкладывают валики возле наружной стороны бедер, чтобы избежать такого явления, как поворот наружу.
- Подкладывают валики в нижнюю часть голени, что должно обеспечить отсутствие пролежней.
- Реализуют перпендикулярный упор стоп, чтобы предотвратить повороты и провисание.
- Руки кладут ладонями вниз, вкладывая в ладонь валики, и также закрепляя их во избежании поворота.

Положение Фаулера
Это определенное положение в постели пациента, которое характеризуется, как поза полусидя. Данная поза формируется при помещении пациента на поверхность кровати с приподнятым верхом под углом от 45 до 60 градусов.
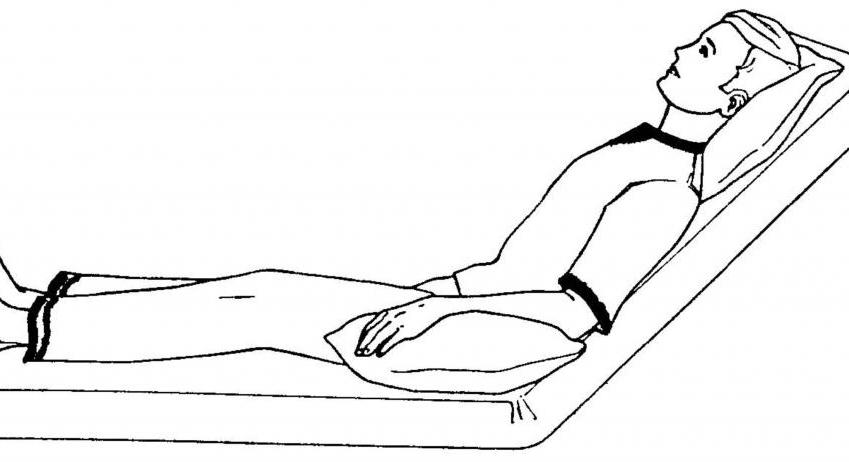
Тело больного также закрепляется валиками, согласно правильной биомеханике, стопам придается перпендикулярный упор. В таком положении больному, находящемуся в ясном сознании, будет удобно общаться с людьми, принимать пищу и совершать иные процедуры.
Положение на животе
Данная поза рекомендована пациенту в том случае, если у него уже существует риск образования пролежней.
Для осуществления такого положения пациента аккуратно кладут на горизонтальную поверхность без подушек. Голову поворачивают в бок и подкладывают под нее узкий небольшой валик, чтобы избежать излишней нагрузки на позвонки. Ниже уровня диафрагмы под живот подкладывается подушка, уменьшающая давление на позвоночник. Руки необходимо поднять и согнуть таким образом, чтобы кисти находились на уровне головы. Ноги также закрепляются валиками, под нижнюю часть кладутся подушечки.
Положение на боку
Данный вид положения пациента в постели рекомендуется для профилактики образования пролежней.
Поза реализуется на полностью горизонтальной поверхности. Пациента кладут на бок, подгибая ему верхнюю ногу и подкладывая под нее нижнюю. Голову и плечи укладывают на подушку. Также специальными валиками, размещающимися возле спины, закрепляют пациента в боковом положении. Под ноги кладут подушку, рукам придают согнутое состояние, размещая одну возле головы, другую — на подушке на уровне плеч. Для стоп организуют упор, как во всех других положениях.
Положение Симса
Это определенное положение пациента в постели, когда его тело находится в позе, смежной с «лежа на боку» и «лежа на животе».

Для ее реализации пациента кладут полубоком на горизонтальную поверхность, подкладывая под голову подушку. Одну руку размещают на подушке на уровне головы, другую уводят вниз для сохранения правильной биомеханики. Под верхнюю ногу, согнутую таким образом, чтобы она находилась на уровне нижней трети бедра, подкладывают подушку. Стопам придается правильный упор.
Общие правила
Положение больного в постели — это очень важный этап, как в лечении, так и в диагностике. По многим позам можно даже охарактеризовать заболевание.
С особой осторожностью нужно относиться к больным, которые ввиду своей болезни не могут самостоятельно перемещаться в пространстве. В процессе формирования наиболее благоприятный позы необходимо руководствоваться правилами биомеханики, соблюдать аккуратность и осторожность. В противном случае, поза или перемещение могут стать причиной растяжений или более серьезных травм.
Также необходимо обо всех манипуляциях и перемещениях сообщать пациенту и получать его одобрение и согласие. Стоит учитывать, что пациенту с высоким риском развития пролежней показаны смены различных положений каждые два часа. После каждой смены поз медперсонал должен убедиться, что больной находится в удобном и комфортном положении.
Источник
Положение больного, как правило, указывает на тяжесть заболевания. (Следует знать, что иногда больные с тяжелым заболеванием довольно длительное время продолжают работать и ведут активный образ жизни, в то время как мнительные больные с легким заболеванием предпочитают укладываться в постель.) Положение больного может быть активным, пассивным, вынужденным.
Активное положение — это положение, которое больной может произвольно изменить, хотя и испытывает при этом болезненные или неприятные ощущения. Активное положение свойственно больным с легким течением заболевания.
В пассивном положении больной находится при определенных тяжелых заболеваниях. Иногда оно может быть очень неудобным для него (свешена голова, подвернуты ноги), но из-за сильной слабости или утраты сознания, либо вследствие большой потери крови изменить его не может.
Вынужденное положение — это поза, которая облегчает боль и улучшает состояние больного. К такой позе его вынуждает та или иная особенность заболевания. К примеру, в случае приступа удушья больной бронхиальной астмой сидит в постели, наклонившись вперед, упирается в кровать, стол, включая тем самым вспомогательные мышцы в акт вдоха (рис. 1, а). Во время приступа кардиальной астмы больной сидит, несколько откинувшись назад, и опирается руками о постель, ноги у него опущены. В такой позе уменьшается масса циркулирующей крови (часть ее задерживается в нижних конечностях), несколько опускается диафрагма, снижается давление в грудной клетке, увеличивается экскурсия легких, улучшается газообмен и отток венозной крови от головного мозга.
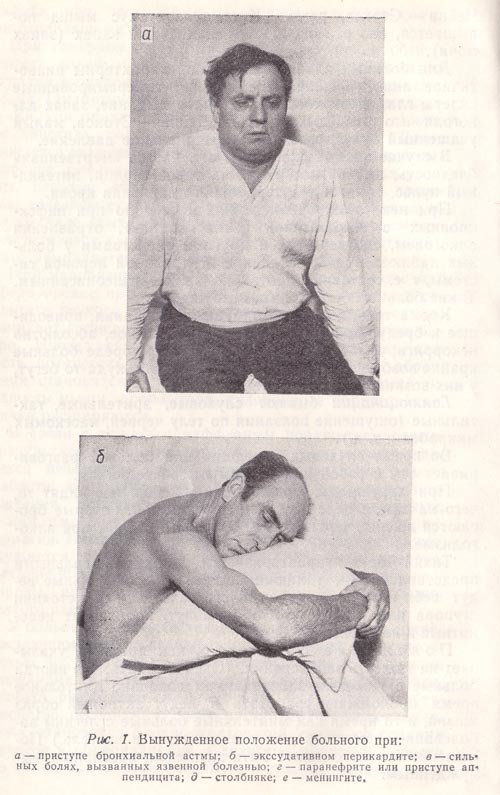
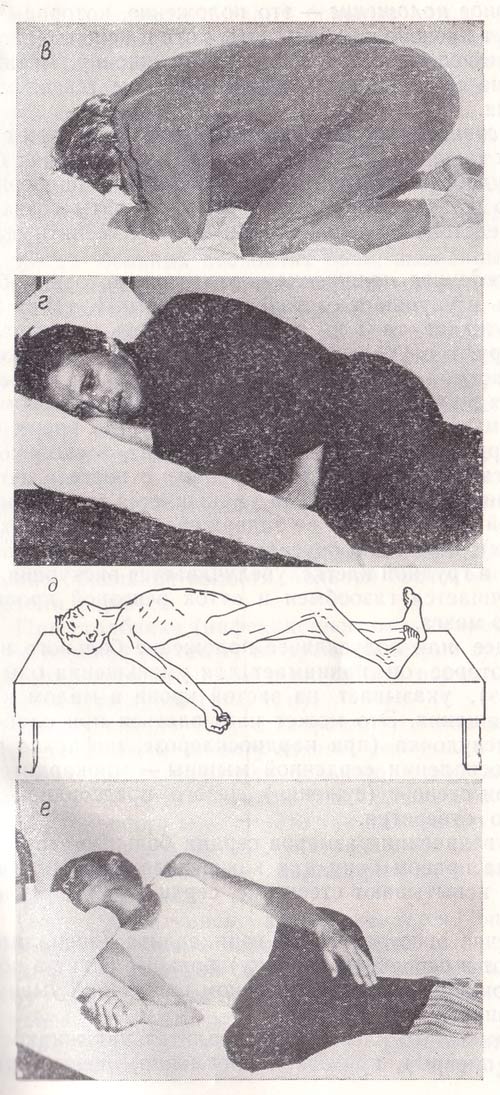
Рис. 1. Вынужденное положение больного при:
а – приступе бронхиальной астмы;
б – экссудативном перикардите;
в – сильных болях, вызванных язвенной болезнью;
г – паранефрите или приступе аппендицита;
д – столбняке;
е – менингите.
Сидячее или полусидячее положение больного в постели, которое он принимает для уменьшения одышки (ортопноэ), указывает на застой крови в малом круге кровообращения. Это может наблюдаться при слабости левого желудочка (при кардиосклерозе, инфаркте миокарда, воспалении сердечной мышцы — миокардите), а также при стенозе (сужении) левого предсердно-желудочкового отверстия.
При увеличении размеров сердца больные стараются лежать на правом боку, так как в положении на левом боку они испытывают стеснение, сердцебиение, усиление одышки.
В случае экссудативного перикардита (воспалительный выпот в сердечную сорочку) больные сидят в постели, наклонившись вперед (в таком положении уменьшается одышка; рис. 1, б).
При выпотном плеврите (воспалительная жидкость в полости плевры), крупозной пневмонии, пневмотораксе (воздух в полости плевры) больные лежат на больном боку, облегчая тем самым дыхательную экскурсию здорового легкого. Чаще на больном боку лежат также больные сухим плевритом, уменьшая этим экскурсию больной половины, а следовательно, и боль. На больном боку лежат и больные в случае развития у них бронхоуктазов, гангрены, абсцессов легких (нагноительные заболевания легких), так как в этом положении уменьшается кашель вследствие задержки оттока мокроты из полостей.
Когда больных беспокоят боли, вызванные воспалительным поражением брюшины, они стараются избегать всяких движений, особенно прикосновения к животу.
При обострении язвенной болезни больные принимают коленно-локтевое положение (рис. 1, в). Иногда облегчает боль положение на животе или, наоборот, на спине, что зависит от локализации язвы (соответственно на передней или задней стенке желудка).
Во время приступа аппендицита, при паранефрите (воспаление околопочечной клетчатки) больные лежат с согнутой в тазобедренном и коленном суставах ногой (рис. 1, г).
При коликах в животе, обусловленных поражением органов брюшной полости, больной беспокоен, мечется в постели, скрючен.
При столбняке (инфекционное заболевание с поражением нервной системы) во время приступа судорог больной упирается затылком и пятками в постель, туловище его изогнуто дугой (рис. 1, д).
Положение на боку с запрокинутой назад головой и приведенными к животу ногами, согнутыми в коленных суставах, характерно для больного, страдающего цереброспинальным менингитом (воспаление оболочек спинного и головного мозга). Это так называемое положение «вопросительного знака», «лягавой собаки» (рис. 1, е).
Источник
Ухаживая за тяжелобольным, необходимо уметь придать пациенту удобное положение в постели с помощью дополнительных подушек (под спину 2 подушки при положении «полулежа», под спину 3 подушки при положении пациента «полусидя в постели»). Ноги пациента должны быть слегка согнуты в коленях. Для этого подложите свернутое одеяло. Стопы пациента должны быть в упоре, под локти пациента подложите маленькие подушечки.
При перемещении пациента в постели необходимо помнить о смещающей силе, являющейся причиной образования пролежней. Для этого при перемещении пациента необходимо перенести. Пациент участвует в передвижении в постели (перемещать желательно вдвоем).
Перемещение пациента в постели:
- повернуть пациента на спину;
- убрать подушку и одеяло;
- положить в изголовье подушку, которая предотвратит удар пациента головой о спинку кровати;
- предложить пациенту охватить свои локти кистями рук;
- одному человеку встать у верхней части туловища пациента, подвести руку, находящуюся ближе к изголовью пациента, подвести под шею верхнюю часть плеча пациента;
- продвигать руку далее, к противоположному плечу;
- другой рукой обхватить ближайшую руку и плечо пациента (обнять);
- второй помощник, стоя у нижней части туловища больного, подводит руки под поясницу и бедра пациента;
- предложить пациенту согнуть ноги в коленях, не отрывая стоп от постели;
- согнуть шею пациента, прижав подбородок к груди (таким образом уменьшается сопротивление и увеличивается подвижность пациента);
- попросить пациента на счет «три» оттолкнуться пятками от постели и способствовать помощникам, приподнять свое туловище и передвинуться к изголовью кровати;
- один из помощников, находящийся у изголовья, приподнимает голову и грудь пациента, другой укладывает подушки;
- помочь занять пациенту удобное положение в постели;
- накрыть одеялом;
- убедиться, что пациенту комфортно;
- вымыть руки.
Для
предупреждения образования пролежней
необходимо каждые 2 часа менять положение пациента: из положения «лежа на спине» перевести в положение «лежа на боку».

Для этого необходимо:
- согнуть левую ногу пациента в коленном суставе (если вы хотите повернуть пациента на правый бок), подсунув левую стопу в правую подколенную впадину;
- положить одну руку на бедро пациента, другую на его плечо;
- повернуть пациента на бок, на себя (таким образом, действие «рычага» на бедро облегчает поворачивание);
- подложить подушку под голову и тело пациента (таким образом, уменьшается боковой изгиб шеи и напряжение шейных мышц);
- придать обеим рукам пациента слегка согнутое положение, при этом рука, находящаяся сверху, лежит на уровне плеча и головы; рука, находящаяся снизу, лежит на подушке рядом с головой;
- подложить под спину пациента сложенную подушку, слегка подсунув ее под спину ровным краем (таким образом можно «удержать» пациента в положении «на боку»);
- поместить подушку (от паховой области до стопы) под слегка согнутую «верхнюю» ногу пациента (таким образом осуществляется профилактика пролежней в области коленного сустава и лодыжек и предотвращается переразгибание ноги);
- обеспечить упор под углом 90° для нижней стопы (таким образом обеспечивается тыльный сгиб стопы и предотвращается ее «провисание»).
Из положения пациента «лежа на боку» легко перевести его в положение «лежа на животе» (рис.).
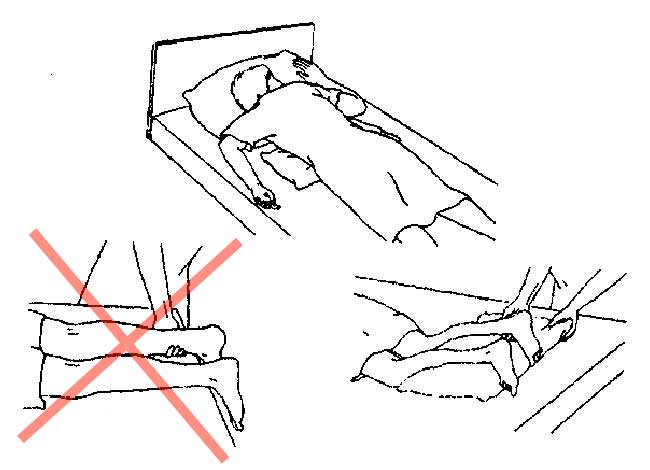
Для этого необходимо:
- убрать подушку из-под головы пациента;
- разогнуть руку пациента в локтевом суставе;
- прижать руку к туловищу по всей длине;
- подложив кисть пациента под бедро, «перевалить» пациента через его руку на живот;
- передвинуть тело пациента на середину кровати;
- повернуть голову пациента на бок и подложить под нее низкую подушку (таким образом уменьшается сгибание или переразгибание шейных позвонков);
- подложить небольшую подушку под живот, чуть ниже уровня диафрагмы (таким образом уменьшается переразгибание поясничных позвонков и напряжение в пояснице, кроме того, у женщин уменьшается давление на грудь);
- согнуть руки пациента в локтевых сгибах;
- поднять руки вверх так, чтобы кисти располагались рядом с головой;
- подложить под голени и голеностопные суставы подушку, чтобы предотвратить их провисание и поворот стопы наружу.

Из положения «лежа на животе» переведите пациента в положение Симса — промежуточное между положением «лежа на животе» и «лежа на боку»:
— убрать подушку из-под живота пациента;
— согнуть «верхнюю» ногу в коленном суставе;
— подложить подушку под согнутую «верхнюю» ногу так, чтобы голень ниже лежащей ноги оказалась на уровне нижней трети бедра (таким образом, предотвращается поворот бедра внутрь, предупреждается переразгибание конечности и осуществляется профилактика пролежней в области коленных суставов);
— подложить подушку под «верхнюю», согнутуюв локтевом суставе, руку под углом 90°;
— разогнуть в локтевом суставе «нижнюю» руку и положить на постель, не сгибая (таким образом сохраняется биомеханика тела пациента);
— обеспечить упор для сети под углом 90° (таким образом обеспечивается правильное тыльное сгибание стоп и предотвращается их провисание).После укладки пациента в положение Симса, перевести его в положение «лежа на спине», для этого необходимо:
- убрать подушку из-под руки и коленного сустава пациента;
- руку выпрямить и уложить вдоль туловища;
- положить «верхнюю» ногу на «нижнюю»;
- выпрямить и прижать ладонью к бедру «нижнюю» руку пациента;
- приподнять часть туловища от себя и уложить пациента в положение «на боку»;
- помочь выпрямить «нижнюю» руку из-под туловища пациента;
- переместить пациента на спину;
- помочь пациенту лечь удобно на кровати: один человек подкладывает под шею и плечи пациента левое предплечье и кисть, другой рукой обхватывает пациента; другой помощник встает у нижней части туловища пациента и помещает руки под поясницу и бедро пациента;
- предложить пациенту согнуть ноги в коленях, не отрывая стоп от постели, согнуть шею, прижав подбородок к груди;
- предложить пациенту на счет «три» оттолкнуться пятками от постели и дать возможность помощникам приподнять туловище и передвинуть к изголовью кровати;
- поправить и подложить дополнительные подушки;
- поправить простыню;
- укрыть пациента.
Уложив пациента в любое из перечисленных положений, убедитесь, что он чувствует себя комфортно.
- убрать подушку из-под руки и коленного сустава пациента;
Источник

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Редкой, но опасной травмой костей человека является перелом таза. Опасность составляет большая кровопотеря и вероятность повреждения внутренних жизненноважных органов. Помимо этого, у большинства пострадавших возникает травматический шок, связанный с сильным чувством боли.
Самым опасным считается перелом лонной кости. Травма лонной кости чревата серьезными патологиями, устранение которых не обходится без хирургического вмешательства. В большинстве случаев, после перелома лонной кости больные остаются инвалидами.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Особенности травмы
Таз является костным строением, который защищает органы половой и мочевой системы, а также служит главной опорой для скелета. Все кости таза соединяются с крестцом. Поэтому очень часто травма тазобедренных суставов и костей приводит к повреждению крестца, что может вызвать перелом или смешение L1 позвонка.

Смещение или другая травма L1 позвонка, как раз вызван переломом позвоночника в области крестца. Провоцирует повреждение позвонка чаще всего именно травма таза. В результате лечение осложняется восстановлением позвонка, крестца и костей таза. При таких серьезных патологиях, больные остаются инвалидами. Травмирование крестца способно вызвать осложнения на состоянии всего позвоночника. В связи с этим при повреждении крестца, патологии могут распространяться не только на область таза, но и на весь организм.
Сколько продлиться реабилитация при переломах таза, крестца и позвонка, определить сложно. Этот период может занять несколько месяцев или лет. Многое зависит от того, насколько сильной была травма костей. Самым эффективным методом восстановления считается ЛФК.
Симптоматика
Травма в области тазобедренных костей может иметь разные признаки, в зависимости от области повреждения. Но имеются общие симптомы, которые свидетельствуют о том, что произошел патологический процесс:
- пострадавший испытывает нестерпимое чувство боли;
- на месте повреждения образуются кровоподтеки и гематомы;
- у больного может возникнуть травматический шок;
- при открытом переломе возникает обильное кровотечение;
- в результате травмы нарушается работа органов, расположенных в области таза.

При лонном переломе возникают и следующие симптомы — мочеиспускание с кровью, сильное чувство боли внизу живота, гематомы.
При сопутствующем травмировании внутренних органов, такие признаки, как боль и травматический шок, возникают у 90% больных. Если у пострадавшего наблюдаются вышеперечисленные симптомы, то его стоит немедленно госпитализировать в медицинское учреждение.
Иммобилизация больного
Перелом тазовых костей, который может вызвать повреждения опасные для жизни человека, требует незамедлительного обращения в больницу. Для этого необходимо сразу же после получения повреждения вызвать скорую. Пока будет ожидаться бригада врачей, пострадавшему должна быть оказана первая помощь.
При открытом переломе, первая помощь заключается в остановке кровотечения и обработке краев раны, во избежание заражения крови. Первая помощь включает действия, способствующие снижению риска возникновения болевого шока. Для этого рекомендуется дать больному обезболивающее, исключено употребление алкогольных напитков или наркотических средств.
В момент, когда оказывается первая помощь, желательно не перемещать больного вовсе, так как у него может быть повреждение позвонка, крестца или внутренних органов. Для уменьшения чувства боли и кровотечения, под колени подкладывают жесткий валик. При этом следует наблюдать, чтобы сам пострадавший не совершал движений, которые способны усугубить ситуацию.
Правильно оказанная первая помощь, является основой для положительного результата при дальнейшем лечении. Все остальные действия, которые включает первая помощь, оказываются сотрудниками скорой. После этого, первая помощь оказывается уже в больнице, где и будет продолжено лечение пострадавшего.

Лечение
После того как человеку, с подозрение на перелом таза будет оказана первая помощь, проводится необходимая диагностика. Обследование включает опрос пациента о том, какие симптомы его мучают, осмотр, сдача общих анализов, а также аппаратное исследование, которое проводится для определения повреждения лонной кости, крестца и L1 позвонка. Как только врач получает результаты диагностики, определяется метод лечения.
Лечение переломов тазовых костей проводит врач — хирург. При повреждении лонной кости, может потребоваться помощь и других специалистов. Самолечение при подобной патологии исключено, поскольку имеется риск для жизни больного.
Методы лечения зависят от сложности травмы и ее последствий.
Проводится лечение двумя путями: терапевтическое воздействие или хирургическое вмешательство.
Терапия
Любое лечение пациента с повреждением тазовых костей начинается с того, что оказывается первая помощь, в виде обезболивания. С помощью медикаментозных препаратов устраняются основные симптомы. Лишь после этого, врач начинает непосредственное лечение.
Терапевтическое лечение рекомендуется при травме легкой степени, которая исключает:
- смещение позвонка;
- повреждение крестца;
- перелом лонной кости;
- смещение отломков;
- разрыв тазобедренного сустава.
Лечение пострадавшего заключается в фиксации положения тела больного на жесткой кровати в положении лягушки. Эта поза представляет собой раздвинутые в области таза ноги, что дает возможность травмированным костям правильно срастаться. Через сколько заживает перелом, зависит от многих факторов (возраст больного, место травмы, особенности организма и т.д). В среднем, фиксирующие повязки снимают через три месяца.

В связи с длительным нахождением в одном положении, у многих больных атрофируется тазобедренный сустав. Поэтому реабилитация после повреждения должна быть направлена и на восстановление тазобедренного сустава.
Операция
В случае если у человека диагностируется перелом со смещением, травма позвонка или крестца, а также повреждение внутренних органов мочеполовой системы, то рекомендуется хирургическое вмешательство. В результате операции может быть проведено и восстановление деформированного тазобедренного сустава.
Хирургическое вмешательство направлено на реконструкцию устранение всех патологий. реконструкция костей таза осуществляется при помощи специальных устройств, которые устанавливаются в организме пациента для фиксации дефекта.
Также может быть применен и метод вытяжения, при котором восстановлению поддаются не только кости, но и тазобедренный сустав. Однако, несмотря на эффективность этого метода, используется он очень редко.
После проведения операции больной еще длительный период испытывает чувство боли, поэтому медикаментозная терапия должна присутствовать обязательно. На восстановление функциональности опорно-двигательного аппарата и тазобедренного сустава большую роль играет реабилитация. Большинству пациентов рекомендуется посетить санатории, где оказывается квалифицированная помощь.

Период восстановления
Реабилитация после перелома тазобедренной кости занимает очень много времени. Некоторые больные восстанавливаются только частично, и остаются инвалидами до конца жизни. Зависит все исключительно от того, насколько сложной была травма.
Реабилитация пациентов включает правильное питание, физиопроцедуры, а также медикаментозную терапию. Но главная роль отводится ЛФК. Все упражнения, которые входят в комплекс ЛФК, должны быть рекомендованы специалистами. Для того чтобы не повредить травмированный тазобедренный сустав или еще не до конца окрепшие кости первые упражнения лучше проводить под контролем специалистов.
Особенности лечебной гимнастики
Начинать выполнять упражнения (ЛФК) можно только после разрешения лечащего врача. Все упражнения разделены на три этапа, поэтому реабилитация при помощи ЛФК должна проходить постепенно. Выполнять сложные упражнения сразу же после снятия фиксирующей повязки или операции запрещено. После травмы человек долгое время находится в одном положении, из-за этого его тазобедренный сустав может атрофироваться и воздействие на него следует оказывать медленно, чтобы не усугубить положение.
ЛФК, включающее упражнения для реабилитации костей и сустава, применяется с целью поддержания работы внутренних органов, улучшению тонуса организма и повышению метаболизма. Также упражнения позволяют улучшить кровообращение. При помощи ЛФК больной способен восстановить двигательную активность конечностей и уменьшить болевой синдром.

Выполнять упражнения необходимо регулярно, в ином случае результат достигнут не будет. Многим пациентам рекомендуется делать подобные упражнения на протяжении всей жизни в целях профилактики возникновения патологических отклонений.
Перелом костей таза может привести к инвалидности больного или летальный исход. Поэтому при подозрениях на травму в тазовой области необходимо обращаться в медицинское учреждение, а в процессе лечения выполнять все рекомендации лечащего врача.
2016-12-27
Остеоартроз позвоночника (периферические суставы, крестцово-подвздошные сочленения, поясничный и шейный отделы)
 Нарушения опорно-двигательного аппарата остеоартроз сегодня являются наиболее распространенными заболеваниями. Лидирующие позиции по количеству обращений к врачам занимает артроз позвоночного столба. Болезнь стоит в одном ряду с такими заболеваниями, как радикулит и остеохондроз.
Нарушения опорно-двигательного аппарата остеоартроз сегодня являются наиболее распространенными заболеваниями. Лидирующие позиции по количеству обращений к врачам занимает артроз позвоночного столба. Болезнь стоит в одном ряду с такими заболеваниями, как радикулит и остеохондроз.
Патология может наблюдаться и у детей, но у пожилых пациентов после 70-ти лет оно присутствует почти всегда. Остеоартрозом позвоночника называется поражение хрящевых поверхностей суставов, расположенных в межпозвонковом пространстве.
Постепенно в процесс вовлекаются тела позвонков, мышцы и связки. В дальнейшем это приводит к сильным болям и ограничению подвижности.
Чаще всего поражается крестцово-поясничный и шейный отдел. Симптомы, причины и лечение артроза в разных отделах (поясничного, грудного, шейного) независимо от локализации процесса очень схожи.
Причины остеоартроза
Принимая во внимание тот факт, что изменения в хрящевых структурах происходят постепенно (иногда на это уходит несколько десятилетий) остеоартроз считается возрастной патологией. Самой вероятной, но не единственной причиной данного заболевания является изнашивание хрящевых структур.
Так какие же факторы способствуют развитию артроза позвоночника?
- Повышенная нагрузка на крестцово-поясничный или шейный отдел позвоночника. Зачастую она связана с особенностями профессии (частое поднятие тяжестей, сидячая работа с нагнутой головой).
- Патологии ортопедического происхождения (подвывихи и вывихи тазобедренного сустава, плоскостопие, лордоз, сколиоз, кифоз), при которых нагрузка на позвоночник распределяется неправильно.
- Воспалительные процессы в позвоночнике.
- Переломы позвоночника, травмы.
- Врожденные аномалии позвонков (сращение между собой первых двух или они же, но сращенные с черепной коробкой).
- Эндокринные изменения и заболевания, связанные с возрастом. Ярким примером может служить отсутствие активности половых гормонов.
- Грыжи межпозвоночных дисков.
- Обменные заболевания (подагра).
- Факторы внешней среды: плохая экологическая обстановка; переохлаждение, сочетающееся с высокой влажностью; употребление некачественной воды.
- Воспаление среднего уха или придаточных пазух носа, ангина, аллергические заболевания.
Кроме того, значение имеет половая принадлежность, возраст пациента и регион его проживания. Доказано, что артрозу позвоночного столба наиболее подвержены мужчины до 45-ти лет. Это объясняется их высокой физической активностью и родом занятий.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В возрастной категории 50 лет количество больных среди мужчин и женщин уравнивается, а по мере приближения к 55-65 годам заболевание остеоартроз преобладает среди женского населения.
Численность данной патологии варьируется в разных частях Земного шара. Например, в странах Южной Африки Северной и Южной Америки на Кавказе артроз поясничного и шейного отдела позвоночника регистрируется значительно чаще, чем в европейских странах и России.
Что изменяется в позвоночнике при его артрозе
Заболевание развивается на фоне патологических изменений, происходящих в клетках – хондроцитах, которые формируют хрящевые ткани. Процесс касается межпозвоночных сочленений и дисков. В этих отделах происходит усиленное отмирание клеток, ответственных за выработку коллагена.
 Неповрежденные хондроциты продолжают вырабатывать коллаген, но он является нетипичным и не может выполнять свои основные функции (удержание белков и воды для обеспечения хрящам амортизации, упругости, эластичности). Как результат — нарушение подвижности и боль в позвоночнике.
Неповрежденные хондроциты продолжают вырабатывать коллаген, но он является нетипичным и не может выполнять свои основные функции (удержание белков и воды для обеспечения хрящам амортизации, упругости, эластичности). Как результат — нарушение подвижности и боль в позвоночнике.
Со временем внутри суставов вырастают остеофиты – костные шипы, травмирующие суставные поверхности. Чуть позже поражаются мягкие отделы сочленений (связки, мышцы). В этих структурах снижается тонус и возникает воспаление. Теперь деформацию крестцово-подвздошных суставов и поясничного отдела скелета можно видеть невооруженным глазом. Фигура человека меняется.
У термина «остеоартроз позвоночника» существуют синонимы: остеоартрит, дегенеративная артропатия. Термин «остеоартрит» подчеркивает наличие локального воспаления в периферических костных, мышечных и хрящевых структурах окружающих позвонки.
Остеоартроз шейного отдела позвоночника врачи часто называют «унковертебральным артрозом».
Основные клинические признаки остеоартроза позвоночника
В первую очередь о себе заявляет боль. Она имеет неоднородный характер и вызывается различными причинами. Болевые ощущения в позвоночнике могут быть:
- механическими;
- венозными;
- стартовыми.
 Чаще всего боль является механической – та, которая возникает после тяжелого трудового дня, когда основная нагрузка сосредотачивалась на крестцово-подвздошных, и периферических суставах. Такие болевые ощущения обычно проходят за ночь.
Чаще всего боль является механической – та, которая возникает после тяжелого трудового дня, когда основная нагрузка сосредотачивалась на крестцово-подвздошных, и периферических суставах. Такие болевые ощущения обычно проходят за ночь.
Боль венозная чаще всего развивается в первые часы отдыха. Ее характер тупой и непрерывный. Причины, вызвавшие такой дискомфорт — застой венозной крови в питающих позвоночные суставы сосудах.
Стартовые боли являются кратковременными. Они возникают сразу после пробуждения и присутствуют не более 20-ти минут. После того, как человек начинает активно двигаться, они проходят.
Если болезнь зашла слишком далеко, боли уже не отступают, приобретают постоянный характер. Это происходит в результате спазмов мышц и ущемления близлежащих и периферических нервных волокон.
Обратите внимание! На фоне интенсивных болей возникает ограничение подвижности суставов и сочленений. Постепенно добавляются и другие признаки, свидетельствующие о прогрессировании заболевания.
К ним относится:
- уплотнение и припухлость в области пораженных позвонков (суставов поясничного, шейного отдела, подвздошных сочленений);
- изменение осанки и походки;
- ограниченность движений при поворотах туловища или шеи.
- остеоартроз в шейном отделе тоже проявляется односторонней болью, доходящей до периферических отделов (рука, угол лопатки, грудная клетка).
