Перелома диафиза обеих костей
Анатомические особенности костей предплечья
Кости предплечья (лучевая и локтевая) соединены между собой межкостной мембраной, проксимальным и дистальным лучелоктевым суставом.
Анатомия костей предплечья
Лучевая кость изогнута и вращается вокруг локтевой кости по оси, идущей от головки лучевой кости к шиловидному отростку локтевой кости. Неправильная иммобилизация с частичным сохранением ротационных движений предплечья приводит к тому, что оба отломка лучевой кости смещаются вместе, а отломки локтевой кости ротируются один на другом (как мельничные жернова). Это приводит к несращению локтевой кости. В 20–30-е годы прошлого столетия несращения локтевой кости при диафизарных переломах костей предплечья было настолько обычным, что оно расценивалось как типичный результат лечения.
Угловые деформации костей, нарушение их длины, вывихи в лучелоктевых суставах и образование межкостных синостозов ведёт к ограничению или потере супинации и пронации. Важна точная конгруэнтность обоих лучелоктевых суставов, поэтому восстановление нормальной длины обеих костей предплечья имеет большое значение.
Вращательные движения предплечья (пронация, супинация) осуществляют два супинатора: двухглавая мышца плеча и мышца супинатор, которые крепятся в в/3 лучевой кости и два пронатора: круглый пронатор, который крепится к средней трети лучевой кости и квадратный в дистальной части лучевой кости.
Пронаторы (а) и супинаторы (б) предплечья:
1-m. pronator teres, 2-m. pronator quadratus,3-m.biceps brachii,
4-m.supinator
При переломах в в/3 предплечья проксимальные отломки будут находиться в положении супинации, а дистальные в положении пронации.
При переломах предплечья в средней трети, ниже крепления круглого пронатора. Проксимальные отломки занимают положение среднее между супинацией и пронацией.
При переломах костей предплечья в нижней трети, проксимальные отломки будут слегка пронированы.
Смещение при переломах предплечья в зависимости от уровня повреждения
Поэтому репозицию переломов костей предплечья в в/3 проводят в положении супинации, в ср/3 в положении среднем между супинацией и пронацией и в н/3 в положении пронации, а лечебную иммобилизацию (от в/3 плеча до головок пястных костей) в положении, близком к среднефизиологическому.
Мышечные футляры предплечья покрыты общей фасцией. Поэтому при образовании субфасциальных гематом может быстро развиться компартмент – синдром.
Механизм травмы при переломе костей предплечья
Переломы костей предплечья возникают преимущественно под воздействием прямой травмы: ДТП, падение с высоты, парирующий удар во время нападения.
Переломо-вывихи предплечья возникают при прямом воздействии на пронированное (Монтеджа) или супинированное (Галеации) предплечье.
Классификация переломов костей предплечья
Переломы делятся на закрытые и открытые. По локализации в верхней, средней и нижней трети предплечья. Различают изолированные переломы лучевой, локтевой и обеих костей предплечья без смещения и со смещением отломков. Смещения могут быть под углом, по ширине, по длине и ротационные. Последние зависят от места прикрепления мышцы – супинаторов и пронаторов.
По характеру места излома бывают поперечными, косыми оскольчатыми и многофрагментными (сегментарными). Для детского возраста характерны поднадкостничные переломы, переломы по типу “зеленой ветки”, эпифизиолизы, остеоэпифизиолизы.
Различают переломо-вывихи предплечья:
1. Монтеджа – комбинация перелома проксимальной трети локтевой кости с вывихом головки лучевой кости.
Переломо-вывих Монтеджа
2. Галеации – комбинация перелома дистальней трети лучевой кости с вывихом головки локтевой кости.
Переломо-вывих Галеацци
3. Расходящийся радио-ульнарный вывих. Это разрыв дистального радио-ульнарного сочленения, со смещением проксимально костей запястья и дистальным вывихом лучевой и локтевой костей.
Клиника и диагностика переломов диафиза костей предплечья
Клиническая диагностика переломов предплечья базируются на наличии боли, отёка, деформации, патологической подвижности и крепитации отломков. Целенаправленно надо искать признаки переломо-вывихов – отёк, деформация и ограничение движений в локтевом или лучезапястном суставах.
Рентгенография костей предплечья выполняется в двух проекциях с обязательным захватом смежных суставов (локтевого и лучезапястного).
Лечение переломов диафиза костей предплечья
Консервативное лечение. Первая помощь: при наличии раны накладывается асептическая повязка. Рука сгибается под прямым углом в локтевом суставе. Иммобилизация лестничная шина Крамера от кончиков пальцев до верхней трети плеча.
Основная задача лечения – это ранняя анатомическая репозиция и прочная фиксация отломков.
При переломах без смещения накладывается циркулярная гипсовая повязка от пястно-фаланговых суставов до верхней трети плеча сроком на 10 недель. Через 2 недели обязателен рентген контроль для исключения наличия вторичного смещения отломков.
При поперечных переломах со смещением, где возможен концевой упор отломков, производится закрытая репозиция.
Техника репозиции. Пациент лежит на спине. Рука, согнутая под прямым углом, на приставном столике. Общее обезболивание. Один помощник захватывает двумя руками или полотенцем плечо, другой – пальцы и кисть пациента. При переломах проксимальной трети предплечье супинируют, при переломах средней трети – в нейтральном положении, при переломах дистальной трети – в положении пронации. Осуществляют тягу по длине в течение 2–4 минут до растяжения отломков. Если пальцы пациента влажны и скользят, то их можно покрыть лейкопластырем, чтобы хватка за пальцы была крепче. Хирург пальцами осуществляет окончательную репозицию. Не снимая тяги, накладывается циркулярная гипсовая повязка от пястнофаланговых суставов до верхней трети плеча. После репозиции производят рентген контроль в двух проекциях. Пациент обязательно госпитализируется в стационар под круглосуточное наблюдение врача. В случае нарастания отека конечности гипсовую повязку необходимо продольно рассечь. После спадения отёка делают рентген контроль для исключения смещения отломков. Дальнейшее лечение пациента амбулаторное. Срок иммобилизации – 10 недель с момента репозиции.
У детей в возрасте до 10 лет с угловым смещением отломков производят закрытую репозицию перелома с фиксацией циркулярной гипсовой повязкой сроком 4–6 недель в зависимости от возраста. У детей старше 14 лет переломы диафиза костей предплечья лечат как у взрослых.
Оперативное лечение.
Показания к операции:
- переломы, при которых не удалось устранить смещение отломков путём закрытой репозиции, а так же вторичное их смещение, развившееся после наложения гипсовой повязки;
- оскольчатые и много фрагментарные переломы;
- часто переломо-вывихи Галеацци и Монтеджи;
- открытые переломы.
Основные методы оперативного лечения:
- Открытый накостный металлоостеосинтез с помощью пластин, интрамедуллярный остеосинтез стержнями с блокированием.
- Внеочаговый компрессионно-дистракционный остеосинтез аппаратом Илизарова или стержневыми аппаратами.
Лучевая кость изогнута, поэтому следует воздержаться от интрамедуллярного остеосинтеза. При проведении накостного остеосинтеза нельзя проводить шурупы в направлении межкостной мембраны (угроза образования синостоза).
Для остеосинтеза лучевой кости используют тыльный доступ идущий от наружного надмыщелка плеча к дистальной суставной поверхности лучевой кости. При остеосинтезе локтевой кости осуществляется доступ продольный по гребню кости.
Хирургические доступы к локтевой и лучевой костям предплечья: а) доступ к локтевой кости, б) доступ к лучевой кости
Цель металлоостеосинтеза – анатомическая репозиция, восстановление правильных взаимоотношений между лучевой и локтевой костью по длине, прочная фиксация. Для этого используют компрессирующие пластины с ограниченным контактом, пластины с боковой стабильностью винтов, пластины с монокортикальной фиксацией и точечным контактом. При оскольчатых переломах (тип С) используют мостовидные пластины без обнажения зоны перелома. Для остеосинтеза пластинами используют минимум 6 винтов, по 3 выше и ниже места перелома.
Рентгенограммы перелома предплечья после металлоостеосинтеза пластинами
При остеосинтезе оскольчатых и особенно открытых переломов показан ВКДО аппаратом Илизарова или стержневыми аппаратами.
Использование аппаратов внешней фиксации при переломах костей предплечья: а) спице-стержневой, б) стержневой аппарат
Перелом локтевой кости с вывихом головки лучевой кости (перелом-вывих Монтеджа)
Различают разгибательный и сгибательный тип перелома. Чаще происходит разгибательный тип – перелом локтевой кости в верхней или средней трети, отломки образуют угол, открытый кзади, головка лучевой кости смещается кпереди и в лучевую сторону. Возможно повреждение лучевого нерва. При сгибательном типе перелома отломки локтевой кости смещаются под углом, открытым кпереди, а головка лучевой кости вывихивается кзади.
Переломо-вывих Монтеджа:
А) Разгибательный; В) Сгибательный тип
Клиника. Предплечье укорочено. Верхняя треть предплечья и локтевой сустав отёчны. Движения в локтевом суставе ограничены, особенно сгибание. При пальпации можно определить сместившуюся кпереди головку лучевой кости. Окончательный диагноз устанавливают после изучения рентгенограмм.
Лечение. Показана экстренная закрытая репозиция под общей или проводниковой анестезией.
Техника репозиции: предплечье супинируют, осуществляют тракцию по оси с созданием противотяги за плечо. Пальцами вправляют вывих головки лучевой кости и репонируют отломки локтевой кости, предплечье сгибают под углом 80°. Если головка лучевой кости не удерживается во вправленном положении, то её чрезкожно фиксируют спицей Киршнера, конец которой оставляют под кожей. При продолжающемся вытяжении накладывают гипсовую повязку от головок пястных костей до средней трети плеча сроком на 8–10 недель. Спицу удаляют через 3 недели. Контрольную рентгенограмму производят после репозиции и через 5–7 дней после спадения отёка.
Оперативное лечение показано при безуспешной попытке закрытой репозиции, вторичном смещении в гипсовой повязке, при повреждении лучевого нерва, застарелых вывихах головки лучевой кости и несращению локтевой кости.
Операция заключается в открытой анатомической репозиции локтевой кости с накостным остеосинтезом пластиной и чрезкожной фиксацией головки лучевой кости спицей. В застарелых случаях производят резекцию головки лучевой кости.
Перелом лучевой кости в нижней трети и вывих головки локтевой кости (перелом-вывих Галеацци)
При переломах в нижней и средней трети лучевой кости и смещении отломков под углом, наступает вывих головки локтевой кости в тыльную или ладонную сторону, противоположную угловому смещению отломков лучевой кости.
Клиника. Имеются признаки, характеризующие любой диафизарный перелом. Характерна контрактура лучезапястного сустава. При пальпации выявляется смещение головки локтевой кости. При надавливании на неё она легко вправляется и так же легко возвращается на прежнее место.
Диагноз уточняется на рентгенограмме в двух проекциях.
Лечение. Перелом-вывих Галеацци легко репонируется, но фиксировать его гипсовой повязкой, как правило, не удаётся. Происходит вторичное смещение в гипсовой повязке. Основным методом лечения является закрытая одномоментная ручная репозиция смещенных отломков лучевой кости, вправление головки локтевой кости с чрезкожной фиксацией спицами Киршнера и наложением циркулярной гипсовой повязкой. После закрытой репозиции производят чрезкожную фиксацию спицами Киршнера: одну спицу проводят перпендикулярно оси предплечья через головку локтевой кости в лучевую, вторую спицу через обе кости предплечья ниже перелома лучевой кости и третью спицу выше места перелома. Концы спиц оставляют под кожей. Накладывают циркулярную гипсовую повязку от головки пястных костей до средней трети плеча. Предплечье в среднем положении между супинацией и пронацией, согнуто под прямым углом в локтевом суставе.
Оперативное лечение показано при неэффективности закрытой репозиции с фиксацией спицами, в несвежих случаях, при несращении лучевой кости. Производят открытую репозицию лучевой кости с металлоостеосинтезом пластиной и фиксацией головки локтевой кости.
Литература: Травматология и ортопедия: / под ред. В.В. Лашковского.
Источник
Перелом тела (диафиза) бедренной кости — нарушение анатомической целостности бедренной кости, происходит под действием прямого удара в область бедра, при падении на твердый предмет, при действии непрямой силы — сгибания, скручивания.
Переломы диафиза бедренной кости относятся к тяжелым травмам. Они могут сопровождаться значительной кровопотерей и болевым шоком. Такие переломы чаще встречаются у людей молодого возраста. В соответствии с местом воздействия травмирующей силы переломы бедренной кости возникают в верхней, средней и нижней третях тела кости.
Классификация[править | править код]
По характеру переломы бедренной кости могут быть самыми разнообразными
- поперечные;
- косые;
- винтообразные;
- оскольчатые.
К бедренной кости прикрепляется большое количество мышц, и, в зависимости от высоты места перелома, отломки могут смещаться по-разному.
При переломах в верхней трети диафиза периферический отломок смещается кнутри и кзади, а верхний отломок — вперед и кнаружи.
При переломах в средней трети смещение может быть разнообразным, а при переломах в нижней трети — периферический отломок смещается кзади, а верхний отломок — кнутри.
Пациент с переломом диафиза бедра жалуется на боли в месте перелома, отек и кровоизлияние. Функция поврежденной конечности в большинстве случаев нарушена: ходьба и нагрузка на конечность невозможны. Нога деформирована и, чаще всего, укорочена. Возможно повреждение крупных сосудов конечности при смещении отломков, особенно при перелом в нижней трети, когда периферический отломок смещаясь назад может повредить подколенную артерию, вызвав значительное кровотечение. Первая помощь заключается в наложении шины Дитерихса, обезболивании и доставке в травматологическое отделение.
Лечение переломов диафиза[править | править код]
При переломе бедренной кости возможно развитие шока, поэтому с целью предупреждения шока проводится обезболивание, а при большой потере крови — переливание кровезаменителей или крови. Сопоставить отломки при переломе диафиза бедра возможно, но удержать их в сопоставленном состоянии очень трудно. Поэтому для лечения этого вида переломов применяется:
- скелетное вытяжение;
- остеосинтез;
- аппараты внешней фиксации.
Скелетное вытяжение применяется при наличии противопоказаний к оперативному лечению. Оно производится при помощи стандартной шины Белера. Спицы при этом проводят через бугристость большеберцовой кости или через метафиз бедренной кости. Проводится обезболивание, перпендикулярно бедренной или большеберцовой кости через кость проводят спицу и закрепляют на специальной скобе, к которой затем подвешивают груз. Груз вначале около 10 кг, затем его уменьшают.
Сроки скелетного вытяжения от 7 до 12 недель. Иногда сроки скелетного вытяжения сокращают до 6 недель, а на конечность накладывают гипсовую повязку до 4 месяцев. Недостатками этого метода лечения является длительная обездвиженность коленного и тазобедренного суставов, что плохо отражается на их функции.
Поэтому основным методом лечения переломов диафиза бедра являются оперативные. Операция не является неотложной. Сначала проводят борьбу с шоком и кровопотерей, нормализуют состояние пациента. Остеосинтез проводят при помощи штифтов (штифт-штопор Сиваша, штифт Дубова), стержней, пластин.
Источники[править | править код]
- Перелом бедра
Источник
Переломы диафиза большеберцовой кости – это самые часто встречающиеся из переломов длинных трубчатых костей. Для того, чтоб возник подобный перелом, необходимо воздействие достаточно значительной силы. Так, распространенный причиной таких переломов являются автомобильные аварии. Во многих случаях наряду с большеберцовой костью происходит перелом и малоберцовой кости.
Голень состоит из двух костей – большеберцовой и малоберцовой. Первая из них более крупная, она несет на себе бoльшую часть нагрузки и участвует в образовании коленного и голеностопного суставов.
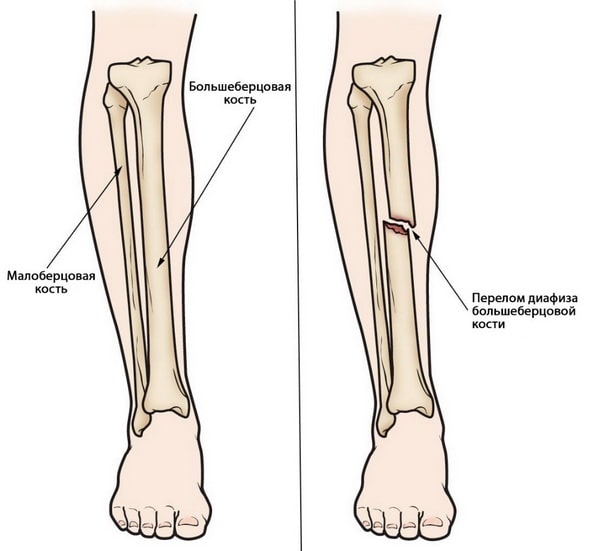
Большеберцовая кость – это более крупная из костей голени. Переломы диафиза большеберцовой кости – это переломы на протяжении этой кости.
Типы переломов большеберцовой кости
+
Характер переломов большеберцовой кости значительно варьирует и зависит от энергии травмы, которая его вызывает. Костные фрагменты при переломе могут сохранять приемлемое положение (стабильный перелом) или смещаться (перелом со смещением). Кожа в области перелома может оставаться интактной (закрытый перелом) либо повреждаться костными фрагментами или при внешнем воздействии (открытый перелом). Во многих случаях наряду с большеберцовой происходит перелом и малоберцовой кости.
Доктора называют переломы в соответствии с различными классификационными системами. Переломы большеберцовой кости классифицируются в зависимости от:
- Локализации перелома (диафиз большеберцовой кости делится на трети – дистальную, среднюю и проксимальную)
- Характера перелома (линия перелома может быть расположена по-разному: поперечно, косо и т.д.)
- Повреждения кожи и мягких тканей в области перелома.
Наиболее распространенные типы переломов диафиза большеберцовой кости:
Поперечный перелом. При этом переломе линия проходит горизонтально поперек длинной оси большеберцовой кости.
Косой перелом. Линия перелома расположена под углом к оси диафиза.
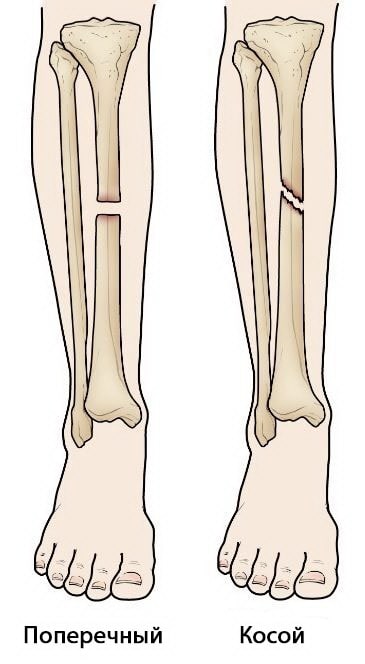
(Слева) Поперечный перелом диафиза большеберцовой кости. (Справа) Косой перелом диафиза большеберцовой кости.
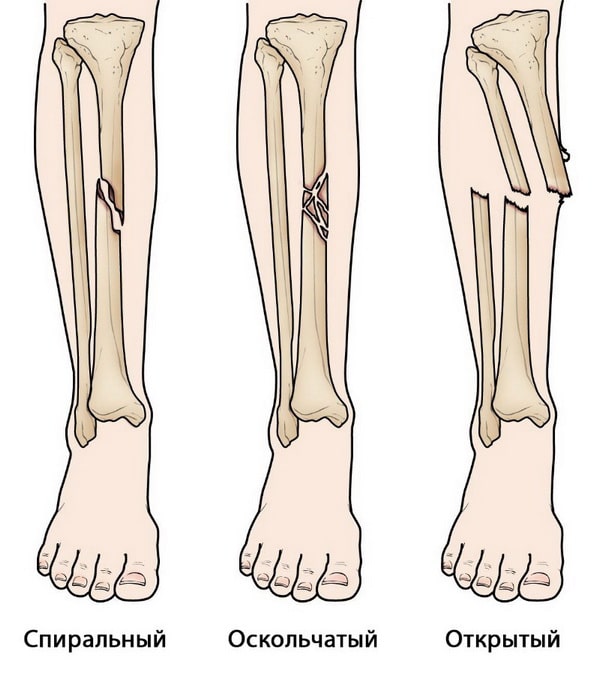
Спиральный перелом. Линия перелома располагается по спирали, как бы окружая диафиз большеберцовой кости. Механизмом таких переломов является скручивание вдоль длинной оси голени.
Оскольчатый перелом. При таких переломах образуется три и более костных фрагментов.
Открытый перелом. В таких случаях костный фрагмент может перфорировать кожу либо в области перелома имеется открытая рана, сообщающаяся с зоной перелома. Открытые переломы нередко характеризуются более значительным повреждением окружающих мышц, сухожилий и связок. Эти переломы отличаются наиболее высоким риском осложнений, особенно инфекционных, и обычно заживают дольше обычного.

(Слева) Спиральный перелом большеберцовой кости, при котором линия перелома как бы окружает диафиз. (В центре) Оскольчатый перелом с образованием трех и более костных фрагментов. (Справа) Открытый перелом. В данном случае показан поперечный перелом, однако открытые переломы могут характеризоваться любым типом линии перелома.
Переломы диафиза большеберцовой кости нередко становятся результатом высокоэнергетической травмы, например, автомобильной аварии. В подобных случаях чаще всего возникают оскольчатые переломы.
Низкоэнергетическими причинами переломов могут быть спортивные травмы, например, падение при катании на горных лыжах или столкновение с другим игроком в футболе. В таких случаях механизмом травмы чаще всего становится скручивание голени, в результате которого возникают косые или спиральные переломы.
Симптомы и диагностика травмы
+
Перелом диафиза большеберцовой кости обычно сразу приводит к появлению выраженной боли в соответствующей области. Другими симптомами перелома могут быть:
- Невозможность нагрузки на ногу
- Деформация или нестабильность голени
- Выстояние костного фрагмента под кожу или в рану на коже в области перелома
- Иногда – нарушение чувствительности стопы
Анамнез и физикальное обследование
Доктор должен знать обстоятельства полученной вами травмы. Например, если травма произошла в результате автомобильной аварии, важной будет информация о том, с какой скоростью вы ехали, были вы водителем или пассажиром, были ли пристегнуты, сработали ли подушки безопасности. Эта информация поможет доктору оценить энергию травмы и наличие возможных сопутствующих повреждений.
Важно, чтобы доктор знал об имеющихся у вас сопутствующих заболеваниях – гипертонии, сахарном диабете, астме или аллергии. Также доктор спросит вас, курите ли вы или принимаете какие-либо лекарственные препараты.
Обсудив с вами характер травмы и анамнез, доктор выполнить тщательное физикальное обследование. При этом доктор оценит ваше общее состояние и затем состояние травмированной конечности. При этом доктор обратит внимание на такие детали, как:
- Видимая деформация голени
- Повреждения кожи
- Кровоизлияния
- Отек
- Костные фрагменты могут контурироваться под кожей
- Нестабильность (у некоторых пациентов стабильность может в той или иной мере сохраняться за счет сохранения целостности малоберцовой кости или за счет того, что перелом большеберцовой кости может быть незавершенным)
После визуального осмотра доктор пропальпирует бедро, голень и стопу не предмет возможных патологических изменений, напряжения кожи и мышц в области перелома. Также доктор оценит характер пульса на стопе. Если вы находитесь в сознании, доктор оценит чувствительность и движения в голени и стопе.
Лучевые методы исследования
Лучевые методы исследования позволяют доктору получить более подробную информацию о вашей травме.
Рентгенография. Это наиболее часто используемый метод диагностики переломов костей. Он позволяет не только увидеть перелом, но и охарактеризовать его тип и локализацию, оценить, проникает ли перелом в коленный или голеностопный сустав, имеет ли место перелом малоберцовой кости.
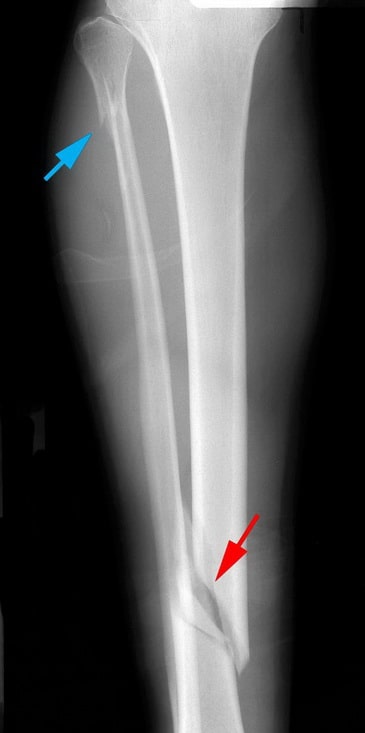
На данной рентгенограмме представлен косой перелом диафиза большеберцовой кости (красная стрелка). Также здесь имеет место перелом и малоберцовой кости (голубая стрелка).
Компьютерная томография. Если доктору необходима более подробная информация о характере перелома, чем представлена на рентгенограмме, доктор может назначить КТ. Иногда линия перелома очень тонкая и практически не видна на рентгенограммах. КТ позволяет более четко визуализировать такие переломы.
Лечение переломов костей голени
+
При выборе тактики лечения доктор учитывает несколько факторов:
- Общее состояние вашего здоровья
- Причины травмы
- Тяжесть травмы
- Объем повреждения мягких тканей
Консервативное лечение
Консервативное лечение можно рекомендовать следующим категориям пациентов:
- С тяжелой сопутствующей патологией, в силу которой они могут не перенести операцию.
- Малоактивные пациенты, для которых небольшая угловая деформация голени или разница в длине ног могут оказаться вполне приемлемыми.
- Пациенты с закрытыми переломами с минимальным смещением
Начальный этап лечения. При большинстве переломов развивается в той или иной мере выраженный отек, который сохраняется в течение нескольких недель. Поэтому сначала доктор наложит гипсовую лонгету. В отличие от глухой гипсовой повязки лонгету можно при необходимости ослаблять или укреплять в зависимости от выраженности отека. После купирования отека возможно изменение характера иммобилизации.
Гипсовая повязки или брейс. До появления первых признаков сращения доктор может наложить глухую гипсовую повязку. По истечении нескольких недель эта повязка может быть заменена функциональным брейсом, фиксируемым на конечности ремнями. Брейс обеспечит защиту и поддержку для голени до тех пор, пока не наступит полноценное сращение. Брейс можно снимать на время принятия душа или для занятий физкультурой.
Хирургическое лечение
Операция рекомендуется при следующих типах переломов:
- Открытые переломы
- Переломы, сращение которых не достигнуто при консервативном лечении
- Переломы с множеством костных фрагментов или со значительным смещением
Интрамедуллярный остеосинтез. На сегодняшний день этот метод считается золотым стандартом лечения диафизарных переломов большеберцовой кости. При этом используются специальные металлические стержни, которые вводятся в костномозговой канал большеберцовой кости. Стержень проходит через зону перелома и удерживает фрагменты в правильном положении.
Выше и ниже места перелома стержень блокируется винтами для исключения подвижности в области перелома.
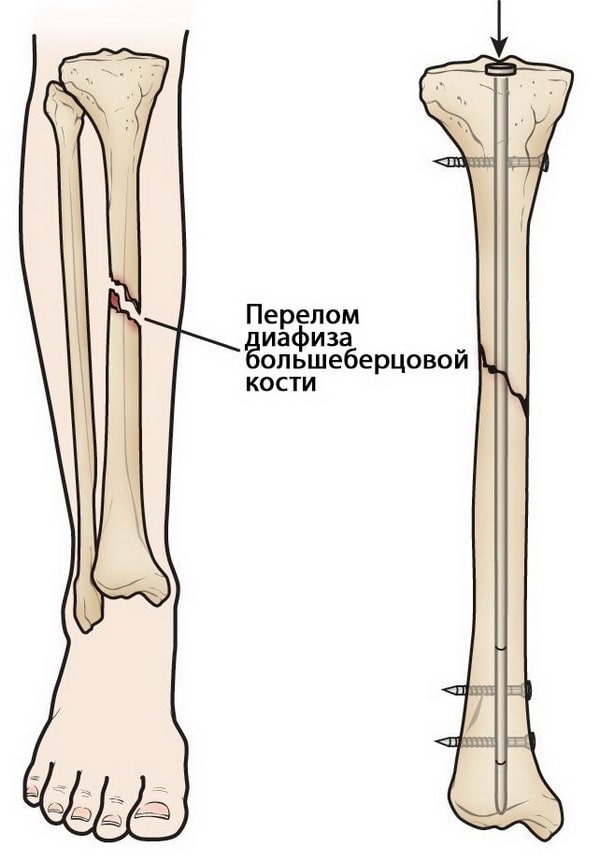
Интрамедуллярный остеосинтез обеспечивает прочную стабильную фиксацию по всей длине.
Интрамедуллярные стержни обычно изготавливаются из титана. Они имеют различную длину и диаметр, подходящие для большинства большеберцовых костей.
Интрамедуллярный остеосинтез не идеален для детей и подростков, поскольку у них еще не закрыты ростковые зоны костей, повреждать которые при остеосинтезе нельзя.
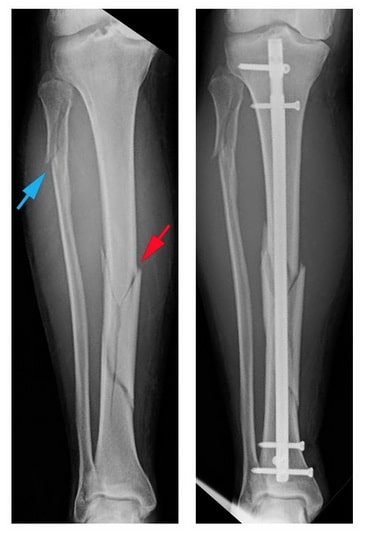
(Слева) На рентгенограмме представлен перелом диафиза большеберцовой кости (красная стрелка) и перелом малоберцовой кости (голубая стрелка). (Справа) В данном случае выполнен интрамедуллярный остеосинтез.
Пластины и винты. При таких операциях сначала выполняется репозиция костных фрагментов, т.е. возвращение их в нормальное положение, после чего фрагменты фиксируются со стороны наружной поверхности кости металлической пластиной и винтами.
Этот метод используется тогда, когда интрамедуллярный остеосинтез невозможен, например, когда линия перелома распространяется на коленный или голеностопный сустав.
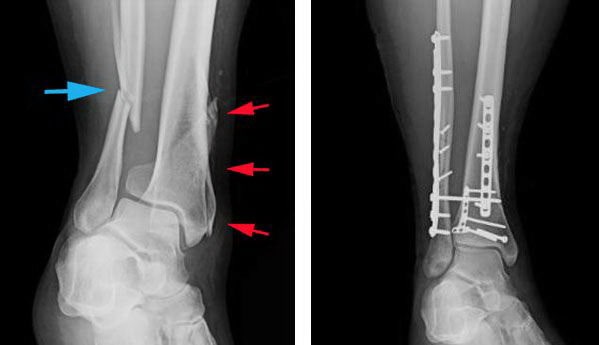
(Слева) На данной рентгенограмме представлен перелом малоберцовой кости (голубая стрелка) и перелом большеберцовой кости (красные стрелка), распространяющийся на голеностопный сустав. (Справа) Оба перелома фиксированы пластинами и винтами.
Наружная фиксация. При такой операции в кости выше и ниже места перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Это позволяет удержать фрагменты в правильном положении.
Реабилитация и восстановление после переломов голени
+
Большинство переломов диафиза большеберцовой кости заживают в течение 4-6 месяцев. Иногда, например, при открытых или оскольчатых переломах, а также у курильщиков, это происходит дольше.
Купирование болевого синдрома
Боль после травмы или операции является естественным компонентом процесса заживления. Доктор и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и сделать ваше восстановление более комфортным.
Для купирования болевого синдрома после травмы или операции обычно используются различные лекарственные препараты. Это парацетамол, нестероидные противовоспалительные препараты, опиоды и препараты для местного применения. С тем, чтобы оптимизировать обезболивающий эффект и снизить потребность пациента в наркотических анальгетиках, эти препараты нередко используются в комбинации друг с другом. Некоторые из этих препаратов могут иметь побочные эффекты, влияющие на способность водить автомобиль или заниматься другими видами деятельности. Доктор обязательно расскажет о возможных побочных эффектах назначенных вам препаратов.
Нагрузка
Многие доктора рекомендуют максимально рано начинать движения в суставах оперированной конечности, а вот нагружать ногу при ходьбе нужно только так и только тогда, как и когда разрешит ваш лечащий врач.
В некоторых случаях практически полная нагрузка допускается сразу же после операции, однако иногда это возможно только после появления первых признаков сращения перелома. Поэтому рекомендуем четко соблюдать все инструкции вашего лечащего врача.
При ходьбе какое-то время вам придется пользоваться костылями или ходунками.
Физиотерапия
После операции мышцы в области перелома скорее всего окажутся значительно ослабленными, поэтому в процессе реабилитации очень важны упражнения, способствующие восстановлению силы мышц. Физиотерапия позволит восстановить нормальную силу мышц и подвижность суставов. Также она поможет вам справиться с послеоперационными болевыми ощущениями.
Физиотерапевт скорее всего начнет с вами заниматься пока вы еще находитесь в стационаре. Также он научит вас, как правильно пользоваться костылями или ходунками.
Осложнения переломов голени
+
Переломы диафиза большеберцовой кости сами по себе могут сопровождаться различными осложнениями.
- Костные фрагменты при переломах нередко имеют острые концы, которые могут повредить сосуды и нервы.
- Еще одним осложнением перелома может быть острый компартмент-синдром. Этот синдром развивается, когда давление в тканях превышает критический уровень, препятствующий нормальному кровоснабжению нервов и мышц. Если быстро не снизить это давление, возможны катастрофические последствия. Это неотложное состояние, требующее хирургического лечения. Операция заключается в рассечении стенок мышечных футляров, за счет чего добиваются снижения внутритканевого давления.
- Открытые переломы характеризуются наличием сообщения между зоной перелома и внешней средой. Даже при адекватной хирургической обработке таких переломов возможно инфицирование кости. Костные инфекции трудно поддаются лечению и нередко требуют многочисленных операций и длительного приема антибиотиков.
Осложнения операции
В дополнение к общехирургическим рискам, включающим кровопотерю и риски анестезии, осложнения операции включают:
- Инфекции
- Травмы сосудов и нервов
- Тромбозы вен
- Фиксацию фрагментов в порочном положении или невозможность добиться правильного их положения
- Замедление консолидации фрагментов или формирование ложного сустава (когда перелом срастается медленней обычного или не срастается вовсе)
- Дискомфортные ощущения в области стоящих металлоконструкций (иногда винты или стержень могут раздражать расположенные над ними мышцы, сухожилия и кожу)
ПРИМЕРЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ ГОЛЕНИ В НАШЕЙ КЛИНИКЕ
+
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС
+
Видео о нашей клинике травматологии и ортопедии
Первичная консультация врача травматолога-ортопеда, к.м.н. — 1500 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов голени — от 49500 рублей до 89500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или эпидуральная анестезия)
- Остеосинтеза переломов голени стержнем, пластинами и винтами
- Расходные материалы (пластина и винты от ведущих мировых производителей)
* Анализы для операци
