Перелом запястья сросся неправильно
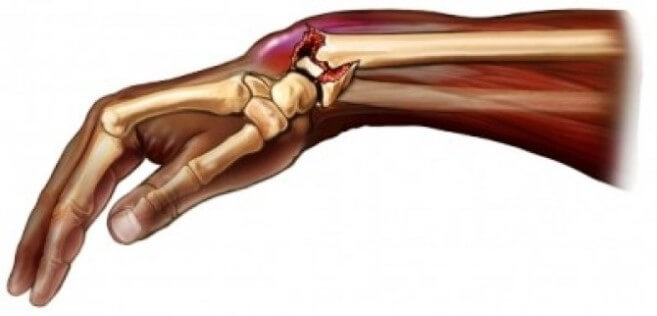
Неправильно срослась кость на кисти руки. Симптомы переломов пястных костей
Когда нарушается целость пястных костей, перелом может проявляться отеком (онемением при сильном отеке) и болезненностью. Боль особенно сильна в месте перелома при обследовании кисти врачом. Нередко под кожей проступает гематома, а рука деформируется (исчезновение, сглаживание костяшки), происходит уменьшение длины пальца.
Боль будет нарастать при попытке пошевелить пальцами. Поэтому эти движения и еще кистевой хват — ограничены.
Болевой порог у людей очень разный и не позволяет судить о наличии перелома.
Выраженность деформаций зависит от степени сдвига отломков. Кисть может быть вовсе не изменена при незначительном перемещении фрагментов. Если же перелом оскольчатый и сопровождается сильным смещением обломанных концов кости, то появляются грубые деформации кисти — например, «проваливается» костяшка.
Пальцы из-за сломанных костей пясти могут поворачиваться по своей оси. Этот симптом хорошо прослеживается, если сжать руку в кулак. В норме все ногти должны оказаться параллельны друг другу. Ноготь, соответствующий сломанной пястной кости, будет развернут в сторону.
Боксерский перелом наступает при ударе кулаком почему-то твердому — стене, груше, корпусу спарринг-партнера. Ломается пятая кость, соответствующая мизинцу, вернее, ее шейка. Часто сопровождается травмой IV кости.
Ударивший руку человек испытывает резкую боль — она нарастает, если подвигать пальцами, при этом отчетливо слышится хруст (в профессиональном общении медиков такой хруст костных отломков зовется крепитацией). Возникают отек, кровоизлияния под кожу, подвижность кисти там, где в норме этого быть не должно, пальцы не удается сжать в кулак. Врач, ощупывая поврежденную руку, ощущает ее деформацию. Иногда неправильную форму кисти видно на глаз.
Неправильно срослась скуловая кость. Классификация и признаки перелома скулы
В клинической практике выделяют несколько классификаций перелома скулы. Для подразделения учитывают локализацию костного повреждения, а также длительность его наступления и сопутствующие проявления.
Перелом кости скулы разделяют на повреждение:
- С признаками смещения.
- Без смещения отломков.
- С нарушением целостности пазухи в верхней челюсти.
Перелом в области скуловой дуги разделяют на:
- Повреждение со смещением.
- Повреждение без смещения.
В зависимости от времени, когда произошла травма, перелом может быть:
- Свежим. В этом случае проходит не более 10 суток от случившегося.
- Застарелым. От момента перелома проходит от 10 суток до месяца.
- Неправильно сросшимся. От момента воздействия травмы проходит более месяца.
По механизму повреждения кости он может быть:
- Открытым.
- Закрытым.
- Линейным.
- Оскольчатым.
Симптомы перелома скулы отличаются большим разнообразием, что зависит от тяжести травмы, вовлечения рядом расположенных органов. К часто встречающимся симптомам относят:
- Развитие нестерпимых болевых ощущений, возникающих в покое и усиливающихся при попытке открывания рта.
- Нарушение подвижности челюсти.
- Внешние изменения черепа, связанные со сдвигом отломков и повреждением мягких тканей. Лицо теряет асимметрию, нарастает отек тканей, отмечается появление ссадин с кровотечением.
- Нарушение кожной чувствительности в области нижнего века, скулы, а также носового крыла. Данные симптомы вызваны повреждением подглазничного нерва. Чувствительность может снижаться или полностью исчезать.
- Кровотечение из носовой полости.
- Двоение в глазах.
- Прощупывание костного выступа во время пальпации скулы.
- Появление Синдрома Пурчера, развивающегося спустя двое суток с момента получения травмы. Заболевание сопровождается быстрым нарушением зрения, вызванным повреждением сетчатки в виде отслойки или атрофией зрительного нерва.
- Нарастание гематомы в области глазниц, щеки, нижней челюсти. При продолжающемся кровотечении гематома нарастает и спустя несколько дней может распространиться на шею.
Неправильно срослась лучевая кость форум. Просмотр полной версии : Перелом лучевой кости со смещением
Anett
Здравствуйте! С праздниками всех!:ab:
Хочу посоветоваться по поводу перелома руки. 19 декабря каталась на коньках, упала на вытянутую руку, получила закрытый перелом лучевой кости у запястья.
()
Кость вправили, наложили гипс от локтя до начала пальцев. Через три дня сделали контрольный снимок в гипсе — незначительное смещение, причем видное только в одной из 2-х проекций.
()
Гипс тогда немного ослаб (слишком наверное пальцами шевелила) и врач мне его снял, наложив новый, уже выше локтя.
2 января (на 12 день после перелома) пошла опять к травматологу, т.к. гипс в нескольких местах начал крошиться и слегка ломаться (особенно под локтем), сделали опять рентген в гипсе — там уже довольно заметное смещение, как будто вначале и не вправляли сломанную кость.
()
Гипс опять сняли, положили новый, как в первый раз, т.е. ниже локтя, но пальцы зафиксировали, чтобы рука не двигалась. Положение руки при этом немного сменилось. Первые дней 10 рука постоянно двигалась, т.е. по-моему кость двигалась. К тому же я пыталась шевелить пальцами чуть ли не на третий день после перелома. 🙁 Мой врач ничего не говорит про операцию, кроме того, что гипс снимать надо 20-го числа – т.е. в целом носит всего месяц, хотя рука до сих пор побаливает и любое движение отдает болью.
1) Смущает частая смена гипса – слышала, что гипс вообще трогать нельзя.
2) Нужно ли будет по истечении месяца делать операцию и вставлять спицы и сколько дней еще нужно ходить в гипсе после операции? И что будет, если не делать операцию вообще (перелом на левой, нерабочей руке).
3) Один врач посоветовал время от времени держать руку вертикально под прямым углом – правильно ли? До сих пор вроде не очень помогло.
4) Посмотрите, пожалуйста, снимки – мне кажется или на самом деле картина хуже, чем вначале и что сделать, чтобы ситуация не усложнялась?
5) В области запястья часто чувствую жжение — это нормально? В покое рука не болит.
Неправильно срослась губа, что делать. Губы сохнут и трескаются: 6 причин и варианты лечения (2 фото)
Губы, кожа которых сухая и потрескавшаяся выглядят не красиво. Для человека это не приятно и болезненно. У окружающих вид таких губ вызывает массу вопросов о том, чем человек болен и даже брезгливость. Откуда берутся трещины на губах и что с ними делать?
Причины, почему трескаются губы:
В некоторых случаях справиться с сухостью и трещинами на губах можно самостоятельно, при помощи увлажняющей помады или бальзамов. Но не всегда это помогает. Я знаю девушку, у которой уже два года осенью и весной губы покрываются не красивыми трещинами, которые болят и доставляют массу не удобств. Самое странное, что когда девушка обратилась к врачу в поликлинику, та ответила что-то вроде: «у меня много больных с действительно сложными заболеваниями, а вы тут со своими губами пришли» и посоветовала чаще мазать губы гигиенической помадой.
Какие меры помогут вылечить губы?
К счастью, мы не врачи в поликлинике и не будем отмахиваться от человека, лишь бы он отстал. А расскажем подробнее, какие меры помогут вылечить потрескавшиеся губы?
- Пищевая аллергия, пищевая непереносимость могут проявляться сухостью губ. Нужно устанавливать причину аллергии и устранять ее. Гигиенические бальзамы окажут временный эффект, но проблему не решат. Она обязательно вернется.
- Холодный ветер, обезвоживание — это самая простая причина сухости кожи губ и появления трещин. Такая сухость снимается любым увлажняющим кремом, гигиенической помадой.
- Дефицит витаминов А, В, Е. Дефицит витаминов — это актуальная тема. Многие сейчас соблюдают диеты, худеют, не питаются достаточно полноценно, поэтому не все нужные витамины попадают в организм. Эту проблему мы вызываем сами. Сами же ее можем решить. Сухость губ будет первым предвестником того, что витаминов в организме не хватает. Решение будет не сложным: включите в рацион яйца, молоко, печень, листовую зелень.
- Атопический дерматит — это распространенное заболевание. У детей обычно начинается с диатеза и такая аллергическая настроенность организма сохраняется долгое время. Очень часто люди, у которых в детстве был атопический дерматит, во подростковом или взрослом возрасте могут столкнуться с сухостью и растрескиванием губ. Особенно в осенне-зимний период, в период холодов. Чтобы уточнить, был ли у вас диатез в детстве, можно найти и посмотреть свои детские фотографии или просто спросить маму.
- Сахарный диабет может быть причиной сухости и появления трещин на губах. Что нужно сделать? Сдать анализ крови на сахар и показать его доктору.
- Гастрит и язва желудка
Внимание!Прием комплексов витаминов при том, что трещины на губах имеют аллергическое происхождение, может усугубить состояние. Поэтому сперва все-таки выясняем причину. А потом начинаем предпринимать какие-то действия.
связаны со слизистыми и красной каймой губ. Поэтому во время обострения этих заболеваний может проявляться сухость кожи. Достаточно часто гастрит и язва могут протекать без симптомов, то есть человек не чувствует себя очень болезненно, не жалуется и обследования не проходит. Но эти заболевания могут действительно вызывать сухость слизистых и в том числе сухость губ. Что нужно делать? Сделать гастроскопию. Процедура не сложная, занимает всего 7 минут и даст вам ответы на многие вопросы.
Трещины в уголках губ, покраснение кожи лица с сосудистая сеточка — возможные симптомы
наличия у человека бактерий «хеликобактер пилори».
Есть такой народный способ лечения — мазать губы с трещинами медом. Это плохой совет! Мед смягчает кожу, но он же является средой для развития бактерий. Мед прекрасно кормит бактерии, которые всегда есть в трещинках и в ротовой полости. Поэтому на пару дней ваши губы станут мягче и ровнее, но потом трещины и сухость вернутся!
Еще один вариант, как можно вылечить заеды и трещины на губах, которые держатся долгое время. Нужны противогрибковые мази. Или гормональные мази с противогрибковым эффектом. Этими средствами можно за 3-5 дней снять период острого воспаления, а потом продолжить лечение. Но лечить нужно не губы, а проводить противогрибковую терапию всего организма. Уменьшать или совсем отказываться от употребления сладкого. Поднимать иммунитет. В общем, проделывать целый комплекс мер для того, чтобы уменьшить активность грибков в организме. Но это тема для отдельной статьи.
Неправильно срослась плюсневая кость. Описание
Сегодня одной из самых распространенных травм,
развитие которой может произойти как у профессионального спортсмена, так и у
любого человека, является именно образование перелома плюсневой кости. Данный
вид перелома самостоятельно диагностировать не возможно, точно установить вид
перелома может только ортопед либо травматолог. Именно поэтому при наличии
подозрения на травмы стопы, необходимо пострадавшего как можно быстрее
доставить в поликлинику, где ему будет оказана незамедлительная медицинская
помощь.
Перелом плюсневой кости условно подразделяется ровно
на два типа – это травматические и усталостные.
Итак, образование травматического вида перелома
плюсневой кости может произойти в результате получения не только прямого удара,
но также и образования вывиха стопы. Такой перелом может сопровождаться
образованием смещения, но также может быть и без него. Травматический перелом
подразделяется на открытый и закрытый.
В случае образования открытого вида перелома, чаще
всего, будет происходить и характерное смещение отломков кости. Более опасным
является именно открытый перелом, так как в этом случае значительно
увеличивается риск попадания в рану инфекции, что сильно усложнит состояние
больного и подбор лечения.
Усталостный перелом является трещиной на кости,
заметить которую довольно тяжело. Этот вид перелома происходит в результате
оказания длительной и постоянно повторяющейся нагрузки. Такой перелом, чаще
всего, встречается именно у профессиональных спортсменов, но в то же время
может образоваться и у людей, которые ведут активный образ жизни и регулярно
занимаются спортом.
Значительно усложнить состояние больного возможно в
том случае, если он одновременно страдает от различных сопутствующих
заболеваний, к числу которых может относиться деформация стопы, остеопороз и
т.д. Также стоит учитывать и тот факт, что образование усталостного перелома
плюсневой кости может произойти и в том случае, если постоянно носится
неудобная и тесная обувь.
Из всех видов такого перелома стопы наиболее
распространенной является именно перелом пятой плюсневой кости. Образование
перелома пятой плюсневой кости приводит к ее открытию и дальнейшему смещению.
Такой перелом будет зарастать на протяжении довольно длительного времени.
Как только начнут проявляться такие характерные
симптомы, как отек, боль в области травмы, образование синяка, необходимо как
можно быстрее обратиться за помощью к опытному врачу. Существует вероятность
того, что перелом пятой плюсневой кости может неправильно зарасти, что
встречает довольно части в том случае, если больной не получает правильного и
своевременного лечения. Для исправления
застарелого перелома пятой плюсневой кости может применяться только лечение
хирургическим путем.
Значительно реже будет встречаться маршевый перелом
плюсневой кости, но в то же время, его лечение может занять довольно много времени.
Для того, чтобы вовремя предотвратить вероятность образования характерных
осложнений, надо обращаться за помощью к врачу сразу же после того, как
начинали появляться первые симптомы перелома.
Неправильно срослась локтевая кость. Ложный сустав после перелома
Если кости после перелома не срослись, то их края при постоянном контакте друг с другом постепенно сглаживаются. На участке соприкосновения образуется ложный сустав. Он формируется из волокнистой хрящевой ткани. Просветы внутри нее заполняются жидкостью. Подобными патологиями заканчивается лечение 2-3 % всех переломов. Чаще всего ложный сустав формируется на локтевой, большой берцовой, лучевой костях. В группу риска попадают люди в возрасте, с ослабленным иммунитетом, дефицитом кальция в организме.
Симптомы заболевания
Формирование ложного сустава идет долго. Дискомфорт и боль, которые больные испытывают в этом время в месте перелома, они связывают с процессом заживления кости либо с различными сторонними факторами (вплоть до реакции организма на изменения погоды). Поэтому даже не догадываются о том, что у них имеются ложные суставы и несросшиеся переломы. А ведь предположить наличие патологии можно уже по одному характерному признаку — повышенной подвижности конечности на тех участках, где, с точки зрения анатомии, подобное исключено. На поздних стадиях они проявляют себя и другими признаками:
- способностью к неестественному повороту;
- увеличением амплитуды движений в суставах;
- укорачиванием конечности;
- снижением мышечной силы;
- нарушением двигательных функций поврежденной конечности;
- боль при физических нагрузках.
При ходьбе у человека могут подворачиваться ноги, вследствие чего ему приходится пользоваться костылями. А из-за сокращения нагрузки на истинные суставы случаются расстройства их функциональности. Часто в области ложного сустава отмечается заметная припухлость, связанная с активным разрастанием соединительной ткани.
Видео неправильно сросшийся перелом. Последствия переломов кистей? Кости руки срослись не правильно
Источник
Снижение плотности костной ткани или травмы, приводят к частичному или полному нарушению целостности кости. Перелом запястья относится к достаточно распространенной травме предплечья и имеет несколько видов. Своевременное обращение за медицинской помощью позволяет диагностировать нарушение и применить комплексные меры для полного восстановления функциональности кисти.
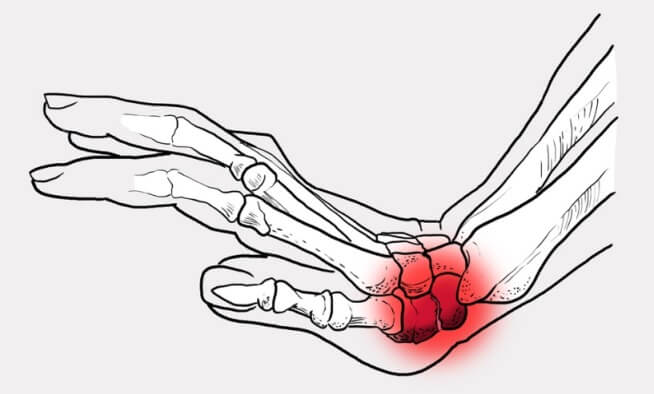
Симптоматика
Клинические проявления перелома костей запястья зависят от характера и сложности повреждения. В первые дни после травмы симптомы схожи с обычным ушибом, после чего специфические признаки нарастают (характерны для этого типа перелома).
Общие признаки при переломе запястья:
- Нарастающая отечность в месте повреждения;
- Острая боль в момент травмы;
- Движения в кисти ограничены;
- Гематома (синяк) в области повреждения;
- Крепитация (характерный звук при переломах – хруст при любом движении);
- Деформация запястья (при смещении фрагмента кости);
- Баллотирование (патологическая подвижность кости при пальпации).
При открытом переломе, возможно, визуально увидеть нарушение целостности кости, либо ее фрагменты. Травма запястья часто бывает сочетанной с переломом плечевой кости или предплечья – к общей симптоматике присоединяется гипертермия (повышение температуры). Травма со смещением костного фрагмента или подвижного соединения (сустав), приводит к нарушению циркуляции крови – конечность становится холодной, кожный покров бледный.
Симптомы перелома одной из кости запястья руки могут иметь смазанную клиническую картину и незначительные проявления. Нарушение целостности костной ткани всегда приводит к ограничению подвижности пальцев – сгибание в кулак или разгибание становится невозможным (или ограниченным). Главными признаками перелома запястья являются непреходящая боль и отечность. Характер болезненных ощущений может быть разный – ноющий, тянущий. В состоянии покоя патологический симптом проходит, при нажатии на область повреждения отмечается острая боль. Отечность нарастает с каждым днем и достигает области локтевого сочленения.
Важно! Диагностировать закрытый перелом возможно только при помощи дополнительных методов исследования. Самолечение приводит к посттравматическим осложнениям.
Виды переломов запястья
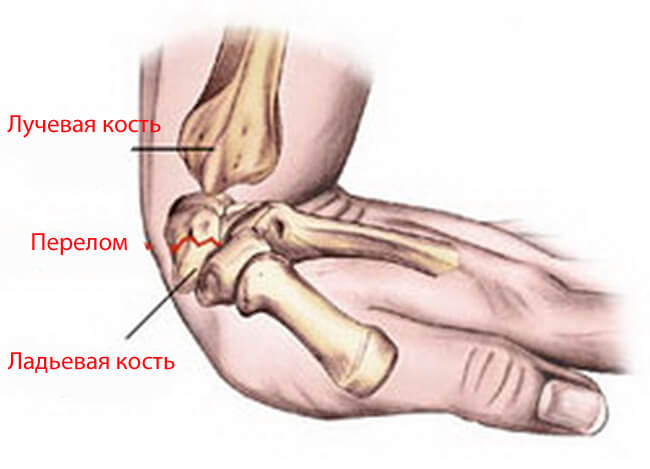
Запястье образовано из костей предплечья (лучевая и локтевая) и расположенных в два ряда пястных костей (дистальные соединяются с пястными, а проксимальные с лучевой) – всего 8 костей.
| Верхний ряд, название кости | Нижний ряд, название кости |
|---|---|
| ладьевидная | трапеция |
| полулунная | трапециевидная |
| трехгранная | головчатая |
| гороховидная | крючковидная |
Верхние (проксимальные) и нижние (дистальные) поверхности костей являются суставными. Нарушение целостности костной ткани классифицируют по нескольким критериям. В зависимости от причины и локализации перелома выделяют типы нарушения, а также тяжесть поражения.
Виды перелома:
- Закрытый – целостность кожных покровов не нарушена;
- Открытый – целостность кожных покровов нарушена, костный фрагмент визуализируется;
- Полный перелом со смещением – анатомическое положение нарушено;
- Полный без смещения;
- Оскольчатый – кость раздроблена на мелкие фрагменты;
- Поперечный – кость сломана с условной линией, которая перпендикулярна оси трубчатой кости.
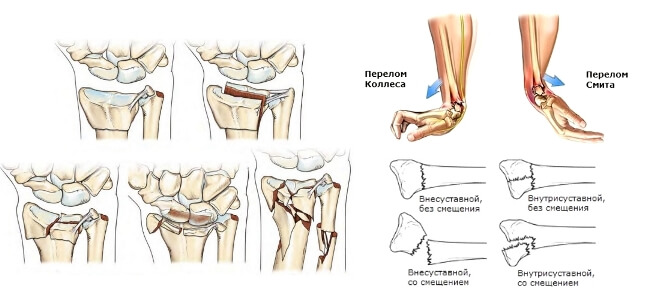
Типы перелома запястных костей носят название ученых, впервые описавших повреждения:
- Разгибательный (травма Коллиса) – нарушение целостности шиловидного отростка. Травма чаще возникает при падении с упором на вытянутые руки, в этот момент ладонь раскрыта;
- Сгибательный (травма Смита) – нарушение целостности лучевой кости. Травма возникает при падении с опорой на тыльную сторону кисти.
Перелом в области лучезапястного сустава может быть осложненный или неосложненный. Осложнения чаще характерны для открытого перелома, нарушение целостности тканей приводит к кровотечению или инфицированию раневой поверхности.
Отличия перелома от вывиха руки
Любая травма сопровождается реакцией рецепторов периферической нервной системы – после удара возникает боль. Дифференцировать вывих от перелома кисти возможно по характерным признакам. Травматолог проводит физикальный осмотр (наружный) поврежденной конечности, при подозрении на нарушение целостности кости назначается дополнительная диагностика.
Признаки вывиха:
- Острая боль при движении в области сустава;
- Подвижность кисти ограничена;
- Поврежденная рука визуально отличается от здоровой – укорочение конечности;
- Положение конечности неестественное – пациент щадит поврежденную руку, выбирая наиболее безболезненное положение;
- Отечность в области сустава.
В норме суставы прилегают друг к другу, вывих приводит к полному расхождению суставных концов. Травматический вывих возникает в результате резкого сокращения мышц, его главным отличием является локализация повреждения – отдалена от области сустава.
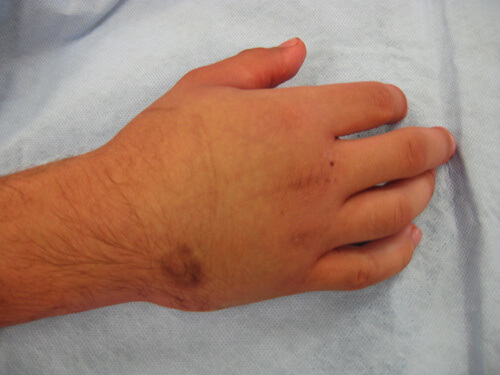
Внимание! Вправлять вывих должен только врач, самостоятельные манипуляции приведут к осложнениям в виде разрыва суставной капсулы или сухожилий.
Причины
Причины перелома руки в запястье чаще связаны с травмами. Нарушение целостности кости может вызвать даже незначительный удар. Женщины в период менопаузы чаще подвержены переломам в отличие от мужчин – гормональная перестройка приводит к остеопорозу (хрупкость костей).
Возможные причины:
- Воздействие внешнего фактора – травма (падение, ДТП);
- Следствие патологического процесса в организме – онкология, туберкулез. Костная ткань становится хрупкой, незначительное внешнее воздействие приводит к перелому.
Перелом в лучезапястном сочленении трапециевидной кости встречается достаточно редко, эта травма характерна для профессиональных спортсменов. В группу риска входят также пожилые люди с прогрессирующим остеопорозом. Левая конечность реже подвержена травмированию, в результате падения срабатывает защитный рефлекс – выпад вперед правой руки (характерно для правшей).
Диагностика
Кости запястья имеют небольшие размеры, что приводит к трудностям при диагностике. Травмы трапециевидной кости или трапеции сложно рассмотреть при помощи рентгена. Снимок в данных областях будет отражать лишь тень костей, исследование проводят при помощи дополнительных методов – КТ или МРТ.
Компьютерная томография или магнитно – резонансная, относятся к наиболее информативным и точным методам исследования. Визуализация даже сложных переломов возможна при мощи трехмерного моделирования структур в различных проекциях. После дифференциальной диагностики ортопед – травматолог оценивает степень повреждения и индивидуально подбирает тактику лечения.
Первая помощь после травмы
Правильно оказанная доврачебная помощь поможет избежать осложнений и облегчит состояние пострадавшего.
Алгоритм действий:
- Вызвать скорую помощь;
- Иммобилизовать поврежденную конечность (обездвижить) – из подручных материалов (доска, палка) сделать импровизированную шину, зафиксировав руку бинтом или любой тканью. Под руку подкладывают одежду либо марлю;
- Приложить холод на область травмы.
При открытом переломе на раневую поверхность накладывают только стерильный бинт, пропитанный антисептиком. Если присутствует кровотечение, то до приезда скорой, конечность перетягивают жгутом (или ремнем). Если пострадавший испытывает сильные боли, допускается обезболивание таблетированными препаратами из группы анальгетиков (Баралгин, Кеторол).
Важно! Категорически запрещено самостоятельно вправлять кость или извлекать осколки из раны.
Медикаментозные препараты
Медикаментозная терапия назначается при любом виде перелома и позволяет ускорить процесс регенерации костной ткани.
Лекарственные средства:
- Нестероидные противовоспалительные (Найз, Мовалис) – купируют болевой синдром, снимают отечность и воспаление;
- Препараты кальция (Кальция глюконат, Компливит – кальций) – назначают совместно с витамином Д, для лучшего усваивания макроэлемента;
- Антибиотики – применяют при открытом переломе или после оперативного вмешательства, в качестве профилактического средства;
- Хондропротекторы (Румалон, Артепарон) – синтезируют компоненты хрящевой ткани, профилактика дегенеративных изменений в костной ткани.
Препараты помогают восстановить костную ткань изнутри и запустить естественные защитные и регенеративные процессы в организме. Лекарственную терапию назначает только врач, дозировка препаратов подбирается индивидуально, учитывая возраст и тяжесть повреждения.
Лечебные мероприятия
Лечение при переломе кости лучезапястного сочленения направлено на восстановление ее анатомического положения и обеспечение полного покоя травмированной конечности. От тяжести травмы зависит дальнейшая тактика лечения и необходимость в стационарном наблюдении. Типичные переломы, не имеющие осложнений, контролируются амбулаторно.
Консервативное лечение
Консервативный метод применяется для неосложненных переломов, травматолог проводит местное обезболивание и вправляет кость (при смещении, но без признаков патологии). Фиксация анатомически правильного положения кости обеспечивается при помощи гипсовой лонгеты (от пальцев до области локтевого сустава). Большой палец на поврежденной руке также подлежит фиксации. Для обеспечения полного покоя, поврежденная конечность помещается в косынку, либо ортопедический бандаж.
Оперативное лечение
Деформация кости, либо перелом с множественными оскольчатыми фрагментами, является показанием для проведения инструментального вмешательства. Сопоставление фрагментом кости (репозиция) проводят с использованием вспомогательных приспособлений.
Виды оперативной репозиции:
- Закрытая – через кожу проводятся спицы или пластины, необходимые для фиксирования фрагментов (применяется местное обезболивание);
- Малоинвазивная – костные фрагменты фиксируются винтами в кости и пластиной расположенной подкожно (применяется местная анестезия);
- Открытая – кожные слои рассекаются, для устранения мелких осколков вручную. Кости придают анатомически правильное положение при помощи скоб и штифтов (применяется медикаментозный сон);
- Компрессионно – дистракционная фиксация – применяют аппарат для внешней фиксации костных фрагментов (общая анестезия).
После снятия фиксирующих приспособлений проводят контрольную диагностику (рентген или КТ), чтобы проверить адекватность восстановления кости и оценить проведенную репозицию.
Сколько заживает и сколько носить гипс
Сколько потребуется носить гипс для полного срастания поврежденной кости, зависит от вида перелома и выбранного травматологом метода лечения. При неосложненных травмах ладьевидной или лунной кости иммобилизация гипсовой лонгетой проводится до полного срастания перелома – это занимает от 1 до 1,5 месяца. Для остальных неосложненных переломов, проводят контрольную рентгенографию через 3 недели и при признаках благополучной регенерации костной ткани гипс снимают.
После оперативной репозиции поврежденную конечность также иммобилизуют при помощи гипса (кроме метода аппаратной фиксации), рентген – контроль проводят не ранее чем через два месяца. При травме Колесса конечность фиксируют на 5 недель, а при переломе Смита до двух месяцев. Если за это время не образуется костная мозоль, то гипс оставляют еще на месяц, с последующим диагностическим контролем.
Последствия и осложнения
Своевременное обращение за квалифицированной медицинской помощью редко приводит к осложнениям. Тяжелые последствия возникают при самостоятельном лечении либо несоблюдении рекомендаций врача после снятия гипсовой повязки. Резкие физические нагрузки на поврежденную конечность, могут привести к рецидиву (повторный перелом).

Осложнения непосредственно травмы
Осложнения чаще возникают при неправильной иммобилизации конечности или открытом переломе. Острые края сломанной кости травмируют мышцы и нервные волокна – импульсы не поступают в головной мозг, что приводит к нарушению управления рукой и потере чувствительности.
Возможные осложнения:
- Разрыв сухожилий – пальцы полностью или частично теряют двигательные возможности;
- Инфицирование раневой поверхности – развивается воспаление;
- Повреждение магистрального сосуда – развивается внутритканевое кровотечение и нарушение кровоснабжения кисти.
Перелом запястья со смещением может вызвать патологические отеки на поврежденной кисти – последствия этого осложнения приводят к рефлекторной неподвижности пальцев и развитию остеопороза. Отек Турнера встречается очень редко.
Осложнения, которые могут появиться в отдаленном будущем в результате давней травмы
Оперативный метод лечения переломов считается наиболее эффективным и снижает риск осложнений в будущем. Но не исключено осложнение в виде неправильного срастания кости, после которого потребуется повторная репозиция. Существует также риск инфицирования тканей при установке фиксирующих приспособлений – образуется гнойная полость в кости (остеомиелит).
Возможные осложнения:
- Образование ложного сустава – гипс зафиксирован слабо, мозоль образовалась с просветом между костью, это приводит к образованию воспалительного процесса;
- Аномальные размеры костной мозоли – нарушается двигательная функция лучезапястного сочленения;
- Ишемическая контрактура Фолькмана – возникает при сильной фиксации гипсовой лонгетой. Нарушение артериального кровотока приводит к деформации запястья и пальцев (когтистая деформация).
При закрытом переломе часто образуется внутрисуставной кровяной сгусток, кисть со временем теряет функцию физиологической подвижности.
Реабилитационные мероприятия
Реабилитация после перелома необходима для восстановления подвижности кисти и купирования болевого синдрома. Восстановительный период при тяжелых травмах довольно длительный и может занять около года. Реабилитация включает в себя комплекс различных методик, которые врач – реабилитолог подбирает индивидуально, в зависимости от вида и тяжести травмы.
Методы реабилитации:
- Физиопроцедуры (парафин, электрофорез)
- Массаж;
- Лечебная физкультура.
Данные методы позволяют восстановить кровообращение и не допустить мышечную атрофию, вследствие длительного вынужденного обездвиживания конечности. После прохождения полного курса, двигательные функции восстанавливаются через 2 месяца (при типичных переломах), физические нагрузки можно возобновить только спустя 6 месяцев.
Гимнастика
Первые тренировки начинаются уже со второго дня после травмы – движения пальцами. Когда отек полностью сходит и не отмечается болевых ощущений, добавляют упражнения для локтевого сустава. Первые тренировки начинают с пассивных движений, чтобы постепенно вернуть мышцам активность.
Гимнастика для суставов запястья
Активно разрабатывать суставы можно только после снятия гипса, упражнения выполняют в домашних условиях.
Комплекс упражнений:
- Перебирание пальцами по ровной поверхности («бег»);
- Перебирание или складывание мелких предметов (спички, крупа);
- Имитация взятия щепотки соли;
- Попеременное касание каждым пальцем большого пальца;
- Сжатие и разжимание пальцев;
- Отведение мизинца в сторону при одновременном касании других пальцев большого пальца.
В период реабилитации используют фиксаторы для кисти или эластичное бинтование – снижают излишнюю нагрузку на сустав. После полного восстановления постепенно переходят к упражнениям с отягощением.
Своевременно оказанная медицинская помощь минимизирует риск осложнений и помогает полностью восстановить поврежденную конечность. Восстановительные методики ускорят регенерацию костей и в короткие сроки вернуться к привычному образу жизни.
Источник
