Перелом всех стенок обеих верхнечелюстных пазух

Средства транспортной иммобилизации при переломах челюстей.
П
ростейшая
повязка.
Изготавливается
с применением подручных средств
(карандаш, шпатель и т.д.).
Показания
к применению
транспортная иммобилизация при
изолированных переломах верхней челюсти.
Дощечка
Лимберга.

Изготавливается
из фанеры толщиной 3-4мм,
Фиксируется
бинтами или с помощью резиновых лент
(резиновой
тяги) к головной повязке или шапочке.
Показания:
к
применению:
транспортная
иммобилизация
при изолированных переломах
верхней
челюсти.
 Стандартные
Стандартные
транспортные шины для верхней челюсти:
1) Фальтина;
2) Вильга;
3) Романова;
4)
Московского института
травматологии
и ортопедии;
5)Лимберг
6) Уляницкого.
Теменно-подбородочная
повязка по Гиппократу.
Является
самым доступным и простейшим методом
временной фиксации отломков. Круговые
туры бинта, проходя через подбородок и
теменные кости, не позволяют отломкам
смещаться во время транспортировки
пострадавшего. Для этой цели можно
использовать эластичный сетчатый бинт.
П
оказания
к применению
при переломах нижней челюсти она
фиксирует отломки к неповрежденной
верхней челюсти. При переломах обеих
челюстей повязка поддерживает и
предупреждает смещение отломков
поврежденных челюстей, тем самым
значительно ограничивает их подвижность.
Стандартная
эластическая пращевидная повязка
(по
З.Н.Померанцевой-Урбанской).
Показания
к применению
средство транспортной иммобилизации
при переломах верхней и нижней челюсти.
Не рекомендуется использовать эту
повязку на беззубых челюстях при
отсутствии зубных протезов.
С тандартная
тандартная
пращевидная транспортная повязка
Д.А.Энтина.
Показания
к применению
средство транспортной иммобилизации
при переломах верхней и нижней челюсти.
В зависимости от количества пар резиновых
зависимости от количества пар резиновых
колец, используемых в повязке, праща
может удерживать отломки без давления
или оказывать давление на них. При
переломе нижней челюсти за зубным рядом
или при переломе верхней челюсти
стандартную повязку можно наложить с
использованием трех пар резиновых колец
(как давящую).
При переломах
нижней челюсти в пределах зубного ряда
ее следует накладывать лишь для
поддержания отломков. Чрезмерное
давление на сместившиеся отломки
приводит к еще большему их смещению и
опасности асфиксии.
П
ри
сохранности у беззубых больных съемных
зубных протезов, возможно их использование
вместе с подбородочной пращей в качестве
средства транспортной иммобилизации.
Протезы соединяются между собой в
области боковых зубов лигатурами или
самотвердеющей пластмассой. При этом
передние зубы следует срезать, для
обеспечения питания.
Все транспортные
повязки и пращи можно накладывать с
давлением (давящая)
и без давления (поддерживающая).
Давящая повязка
показана в следующих случаях:
для
остановки кровотечения;при
всех переломах верхней челюсти с
сохранением достаточного числа зубов,
которые позволят поставить отломки в
правильную артикуляцию. Это предотвращает
дополнительную травму мозга, его
оболочек и способствует уменьшению
ликвореи;при
переломах нижней челюсти за пределами
зубной дуги.
Стандартные,
марлевые повязки и пращу в качестве
поддерживающих
накладывают во всех прочих случаях
повреждения ЧЛО
Основным их назначением
является удержание массивных отвисающих
лоскутов мягких тканей и отломков в
спокойном состоянии, что важно при
транспортировке
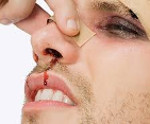
Носовые кровотечения
Носовые кровотечения – наиболее частые виды кровотечений, встречающиеся в практике любого врача. В зависимости от причин, вызвавших кровотечение, различают травматические (в основном местного характера) и симптоматические (как общего, так и местного характера) носовые кровотечения. Травматические носовые кровотечения возникают как следствие любого повреждения. Сюда относятся травмы носа бытового, производственного, транспортного характера, при хирургических вмешательствах в полости носа. Кровотечения могут возникнуть при удалении пальцем корок из передненижних отделов перегородки носа, здесь же часто возникают перфорации на фоне атрофических процессов или после септопластики, которые также могут быть источником кровотечений. Симптоматическое кровотечение – обычно проявление какого-либо соматического заболевания. Наиболее часто это бывают сердечно-сосудистые заболевания (артериальная гипертония, атеросклероз), заболевания почек (нефросклероз, почечная гипертония), болезни системы крови и изменения сосудистой стенки (гемофилия, болезнь Ослера – Рандю, геморрагическая тромбостения, болезнь Верльгофа, геморрагический васкулит, болезнь Шенлейна – Геноха, капилляротоксикоз, геморрагическая телеангиэктазия), заболевания органов кроветворения (лейкоз, ретикулез, гемацитобластоз и др.). Для установления диагноза при затяжных кровотечениях с неясной этиологией проводят такие дополнительные исследования, как биопсия из области кровотечения, коагулограмма, тромбоэлластограмма и др. Носовые кровотечения могут быть ранним признаком новообразования носа. Наиболее опасны посттравматические носовые кровотечения при сформировавшейся аневризме приводящих сосудов носа (аневризмы черепного отдела ветвей внутренней сонной артерии, кавернозно-каротидная аневризма). Эти кровотечения бывают особенно обильными, упорно рецидивируют. Признак носового кровотечения – истечение алой, непенящейся крови из преддверия носа или стекание крови по задней стенке глотки при запрокидывании головы. При длительном, особенно скрытом носовом кровотечении, даже не очень обильном, развивается коллаптоидное состояние: бледность кожи, холодный пот, слабый частый пульс, падение артериального давления. Обычно при передней риноскопии удается идентифицировать место кровотечения, если оно располагается в передней трети перегородки носа. Если же источник кровотечения находится в глубоких отделах полости носа, то определить его сложнее. В зависимости от объема кровопотери различают: • незначительное кровотечение, которое бывает чаще из зоны Киссельбаха; кровь в объеме нескольких миллилитров выделяется каплями в течение короткого времени; прекращается такое кровотечение часто самостоятельно или после прижатия крыла носа к перегородке; • умеренное носовое кровотечение характеризуется более обильной кровопотерей, от нескольких десятков миллилитров до 200 мл у взрослого, при этом изменения гемодинамики обычно находятся в пределах физиологической нормы;
Диагностика
Диагностика перфорации дна верхнечелюстной пазухи при удалении зуба основывается на типичной клинической картине. В сомнительных случаях, а также при подозрении на такое осложнение при проведении имплантации либо эндодонтических манипуляциях необходимо использование инструментальных методов диагностики:
- Зондирование лунки удаленного зуба либо перфоративного канала тонким зондом. Это позволяет определить, что в ране отсутствует костное дно. При этом инструмент свободно проходит через мягкие ткани и не встречает на своем пути препятствий.
- Рентгенография области пазух. На снимках в таком случае можно обнаружить как затемнение полости вследствие скопления в ней крови, так и обломки зубных корней, импланты либо пломбировочный материал. Иногда целесообразно проведение рентгенографии с конрастированием, когда контрастное вещество вводится в полость через перфорационный свищ.
- Компьютерная томография, которая позволяет определить перфорации и наличие инородных тел в пазухе с максимальной точностью.
- При подозрении на застарелые перфорации проводятся общеклинические анализы крови, результат которых может свидетельствовать о наличии в организме активного очага инфекции.
Травмы придаточных пазух
Наиболее часто травмируется фронтальные синусы, реже – верхнечелюстные, решетчатые, сфеноидальные.
Травмы лобных пазух.
Чаще всего травмируется передняя и/или нижняя стенка (из-за прямого или нисходящего удара), реже – внутренняя.
Клиническая картина травм фронтального синуса:
• Боль,
• Деформация лобной кости,
• Гипосмия (из-за отека слизистой),
• Носовые кровотечение.
КТ перелома фронтального синуса
Так как лобная пазуха открывается в полость носа узким каналом, а не отверстием, в отличие от других пазух, очень быстро развивается фронтит – усиливается болевой синдром, возникает гиперемия в проекции синуса.
Диагностика проводится по клинической картине, результатам КТ.
Лечебная тактика:
1. Сперва определяют проходимость лобно-носового канала,
2. Восстанавливают лобно-носовой канал, если в этом есть необходимость.
3. Оценивают состояние внутренней мозговой стенки.
4. Производят пластику кости различными материалами.
Если кость с сохраненной надкостницей, то производят репозицию отломков; если надкостница не сохранена – кость удаляют, а на ее место ставят экофлон или деминерализованный костный трансплантат (преимущество данного материала в том, что он со временем замещается собственной костной тканью организма).
Травмы синуса решетчатой кости.
Чаще всего травмируется бумажная пластинка орбиты. В связи с этим появляется специфический симптом: появляется носовое кровотечение, высмаркивание ведет к развитию эмфиземы век (при пальпации века возможна крепитация).
Травмы верхнечелюстной пазухи.
Чаще всего травмируется передняя стенка.
Симптомы перелома передней стенки верхнечелюстной пазухи:
• Боль
• Отечность тканей щеки,
• Эмфизема щеки – при наличии смещения костных отломков.
• Носовые кровотечения. Появляются отсрочено – из-за того, что выводное отверстие пазухи находится вверху и крови необходимо скопиться в достаточном количестве, чтобы достичь его. В среднем пазуха заполняется за 2 часа.
Симптомы перелома верхней стенки верхнечелюстной пазухи:
• Экзофтальм (осложняется в скором времени дегенеративными нарушениями зрительного нерва, т.к. изменение его положения в орбите нарушает питание)
Диагностика перелома стенки верхнечелюстной пазухи:
- Рентгенограмма в носоподбородочной проекции сидя – виден уровень жидкости в верхнечелюстной пазухе (почти всегда гемосинус).
- КТ
- МРТ
МРТ перелома передней стенки верхнечелюстной пазухи справа
Лечение переломов стенок верхнечелюстной пазухи:
• Проводится пункция иглой Куликовского через нижний носовой ход.
• Аспирация жидкости вакуум-отсосом.
• Введение антибиотиков.
Травмы клиновидной пазухи
Встречаются очень редко, отличаются своей тяжестью.
Главная опасность: рядом располагается кавернозный синус, сонная артерия, хиазма и турецкое седло!
Причины перфораций дна гайморовой пазухи
Этиология перфораций пазухи верхней челюсти всегда связана с проведением каких-либо стоматологических манипуляций. Перфорация может произойти:
- при удалении зубов;
- при эндодонтическом лечении;
- при имплантации зубов;
- при резекции корня.
При удалении зубов повреждение дна гайморовой пазухи может быть следствием как грубых действий стоматолога или несоблюдения им лечебной тактики, так и результатом анатомических особенностей самого пациента (например, когда зубные корни располагаются непосредственно в полости пазухи).
На фото: зубной корень находится в близости от дна гайморовой пазухи, что увеличивает вероятность перфорации при удалении
При проведении эндодонтического лечения одним из осложнений является перфорация зубного корня, которая нередко сочетается с повреждением и прободением дна гайморовой пазухи. Это случается при чрезмерном расширении корневых каналов, в случае применения грубой силы при введении штифтовых элементов или уплотнении пломбирующего цемента. При таком варианте перфорации верхнечелюстной пазухи практически всегда происходит проникновение пломбировочного материала или обломков корня в ее полость.
Если же перфорация происходит в момент введения зубного импланта (это может быть имплант любой марки, например, Mis, Nobel, Xive и т.д.) или же при проведении пломбировки корневых каналов, введении штифтов в зубной корень, то она всегда является ошибкой терапевтической тактики врача.
Повреждения дна пазухи верхней челюсти является серьезным осложнением при имплантации искусственных корней в костную ткань при проведении протезирования. Это объясняется тем, что после удаления зуба костная ткань очень быстро подвергается процессам дистрофии. И в результате происходит уменьшение высоты альвеолярного отростка челюсти. Если врач не учитывает этот момент и неправильно проводит подготовку перед имплантированием, а также неверно подбирает размер импланта, то риск перфорации пазухи очень высок.
Резекция зубного корня является способом лечения при наличии кист в области его верхушки. При недообследовании пациента, когда врач не знает точного размера костной пластинки, отделяющей дно пазухи от стенки кисты, а также если требуется удаление большого объема челюстной кости – то перфорация гайморовой пазухи явление не редкое.
Вы здесь
Главная » Хирургические стоматологические заболевания » Травма челюстно-лицевой области
Иммобилизация при переломах челюстей
ИММОБИЛИЗАЦИЯ ПРИ ПЕРЕЛОМАХ ЧЕЛЮСТЕЙ
При лечении переломов челюстей как неогнестрельного, так и огнестрельного происхождения учитывается определенная этапность лечебных мероприятий: оказание первой, доврачебной, врачебной и специализированной помощи.
Первая доврачебная и врачебная помощь заключается в транспортной или временной иммобилизации для создания покоя, предупреждения травмы острыми концами кости окружающих тканей и проникновения инфекции. Для этой цели применяют стандартные или импровизированные повязки.
Основным принципом временной иммобилизации при переломах как нижней, так и верхней челюсти является прижатие нижней челюсти к верхней при помощи различных повязок или приспособлений. Наиболее простой способ — круговое бинтование через голову больного. В этом случае под нижнюю челюсть целесообразно подложить дощечку, обернутую ватой и марлей. Наибольшее распространение получили стандартные повязки, состоящие из жесткой шины — пращи Д. А. Энтина. Праща прикрепляется при помощи резиновой тяги к опорной стандартной шапочке. В жесткую шину-пращу перед наложением помещают слой ваты, обернутой марлей так, чтобы он выходил за пределы пращи.
Очень удобна для временной иммобилизации при переломах челюстей мягкая праща по способу Померанцевой-Урбанской. Наложение этой пращи не требует специальных навыков. Пращевидная повязка состоит из пращи для подбородка из бязи, к которой подшиты резиновые вставки, к периферической части последних прикреплены треугольной формы участки бязи со шнуровкой. Пращевидная повязка легко подгоняется по размерам головы пострадавшего (рис. 118).
При переломах верхней челюсти с отвисанием ее заднего отдела, а также при переломах ветвей или шеек суставных отростков, когда смыкаются только задние зубы-антагонисты, целесообразно между верхними и нижними большими коренными зубами наложить прокладку из кусочка резины (дренажной трубки) и только после этого наложить пращевидную повязку. При отсутствии зубов на одной из челюстей или на обоих можно между альвеолярными отростками уложить марлевый валик. Во избежание заглатывания резиновой прокладки или марли следует прошить их толстой ниткой и прикрепить ее к зубам или повязке, а иногда и к слизистой оболочке альвеолярного отростка.
При переломах верхней челюсти и отсутствии зубов на нижней челюсти для временной иммобилизации применяют металлические шины-ложки с прикрепленными к наружной поверхности их стержнями — «усами» для внеротовой фиксации.
Наложение шин-ложек сопряжено с рядом трудностей и требует от врача определенных навыков. Кроме того, такая фиксация недолго удерживает отломки верхней челюсти в правильном положении, и при транспортировке больного челюсть смещается. В настоящее время такой способ иммобилизации находит ограниченное применение. При переломах верхней челюсти ее также целесообразно закреплять при помощи праще-видной повязки.
Источник
Травмы придаточных пазух носа – это переломы стенок одного или нескольких параназальных синусов с возникновением косметического дефекта и функциональных нарушений. Основные симптомы: острая локальная боль, выраженный отек тканей, подкожные гематомы или раны, носовые кровотечения, деформация наружного носа и «проваливание» тканей в зоне проекции пазух. Постановка диагноза проводится на основе данных анамнеза, результатов физикального обследования, рентгенографии, магнитно-резонансной и компьютерной томографии. Основный метод лечения – хирургический, подразумевающий реконструкцию синусов.
Общие сведения
Травмы придаточных пазух носа – наиболее распространенный вариант повреждений ЛОР-органов. Согласно данным различных источников, они составляют от 45 до 55% среди всех травм в отоларингологии. Чаще всего наблюдается травматическое поражение лобной пазухи – порядка 60% от общего числа случаев.
Статистически чаще травмы околоносовых синусов встречаются у мужчин. Средний возраст пациентов колеблется в пределах 20-35 лет. Бактериальные осложнения развиваются преимущественно на фоне открытых, комбинированных повреждений. Более чем в 70% случаев внутричерепные гнойные процессы формируются после травм фронтальной пазухи.
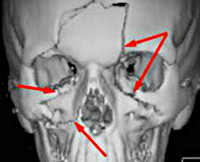
Травмы придаточных пазух носа
Причины
Повреждения околоносовых синусов могут иметь различное происхождение. В современной травматологии с учетом условий, в которых была получена травма, выделяют несколько этиопатогенетических групп. В их список входят следующие травматические поражения:
- Бытовые. К ним относятся случайные падения с высоты собственного роста, падения при эпилептических приступах, в состоянии алкогольной или наркотической интоксикации, травмы криминального характера.
- Спортивные. Повреждения параназальных пазух часто наблюдаются у профессиональных боксеров, мастеров различных видов единоборств.
- Дорожно-транспортные. Сюда входят комбинированные травмы, которые характеризуются нарушением структурной целостности всего лицевого скелета и, как результат, околоносовых пазух.
- Производственные. Это травмы, связанные с несоблюдением правил техники безопасности или техногенными катастрофами.
- Военные. Нарушение целостности стенок синусов может быть обусловлено огнестрельными или осколочными ранениями, ударной волной при сильном взрыве.
Патогенез
Травмы околоносовых пазух типа 1 по Gruss возникают после прямого удара по спинке носа, который смещает носовые кости и срединные стенки орбиты в межорбитальное пространство. При этом фронтальный отросток верхней челюсти смещается назад и в сторону, образуя 1-2 обломка. Травмы 2 типа формируются при ударе по костно-хрящевой части носа и центральной области лица. Они дополняются деструкцией перпендикулярной пластинки, сошника и четырехугольного хряща, что приводит к седловидной деформации наружного носа.
Переломы 3-го типа являются сопутствующим явлением при тяжелых переломах лобной кости, глазницы, верхней или нижней челюсти. 4 тип характеризуется сочетанными переломами скуловых костей и верхней челюсти, вследствие чего нижняя стенки орбиты смещается вниз. Травмы 5-го типа – это открытые повреждения, при которых происходит обширное разрушение костной ткани и ее частичная утрата через кожные дефекты.
Классификация
Основываясь на механизме получения травмы и характере ранящего предмета, все травматические повреждения параназальных синусов можно разделить на два варианта:
- Открытые. При них нарушается целостность кожных покровов, в результате чего образуются края, стенки и дно раны. В роли последнего чаще всего выступает одна из стенок синуса.
- Закрытые. Характеризуются переломом костей без разрыва покрывающей их кожи.
Согласно классификации по Gruss J. S., выделяют пять клинических типов повреждений придаточных пазух носа:
- Тип 1. Изолированное повреждение носо-глазнично-решетчатого комплекса.
- Тип 2. Переломы вышеупомянутой анатомической структуры в сочетании с травмами верхних челюстей. На основе локализации переломов выделяют 3 подтипа: центральный, центральный и правый или левый боковой, центральный и двусторонний.
- Тип 3. Массивное травматическое повреждение костного комплекса. Может комбинироваться с черепно-мозговыми травмами (подтип А) или переломами ФОР-1, ФОР-2 (подтип Б).
- Тип 4. Переломы стенок пазух с дистопией и деформацией обриты. Имеет два подтипа: с глазо-глазничным смещением (вариант А) и с глазничной дистопией (вариант Б).
- Тип 5. Травмы пазух, которые сопровождаются потерей костной ткани.

КТ ППН. Геморрагическое содержимое (красная стрелка) в левой в/челюстной пазухе, перелом (синяя стрелка) латеральной ее стенки.
Симптомы травм ППН
Сочетанные повреждения околоносовых пазух почти всегда сопровождаются сотрясением головного мозга. Клинически это проявляется разлитой головной болью, звоном в ушах, головокружением, тошнотой, рвотой или потерей сознания, обильным носовым кровотечением. Последнее требует немедленного проведения передней или задней тампонады носа. Тяжелые открытые травмы характеризуются разрывом кожи, выстоянием из раны костных обломков и визуализацией полостей синусов, быстро заполняющихся кровью.
Изолированные закрытые переломы стенок фронтальной или гайморовой пазухи могут наблюдаться и без сопутствующего сотрясения. Их основными симптомами являются ноющая боль в месте удара, которая усиливается при касании, ярко выраженный местный отек, нарушение носового дыхания, подкожные кровоизлияния и скудные кровянистые выделения из носа.
Общее состояние пациента остается удовлетворительным. Через некоторое время отечность тканей уменьшается, визуализируются внешние дефекты – углубления на лице, отвечающие западению передней стенки лобной или верхнечелюстной пазухи. В первые 24 часа температура тела может повышаться до субфебрильных цифр, затем при отсутствии бактериальных осложнений – возвращаться к нормальным показателям.
Осложнения
Все возможные осложнения делятся на две группы: гнойные и негнойные. Наиболее распространена первая группа, а именно – гнойно-полипозные воспаления лобной и решетчатой пазухи. Довольно часто встречаются гаймориты и сфеноидиты. Реже развиваются гнойные пахименингиты, эпидуральные и субдуральные абсцессы, вызванные травмами фронтального синуса. Также может наблюдаться остеомиелит костей лицевого черепа и острые гнойные поражения кожи в области травмы – рожистое воспаление, фурункулы, подкожная эмпиема.
Основная причина всех этих осложнений – отсутствие современной антибактериальной терапии. К негнойным последствиям травм относятся стойкая назальная ликворея, клапанная пневмоцефалия и склонность к регулярным кровотечениям из носа.
Диагностика
Подобные травмы диагностируются без особых сложностей. В подавляющем большинстве случаев для постановки диагноза достаточно объективного осмотра, анамнестических сведений и результатов рентгенографии. При полном обследовании, необходимом для точного определения характера травмы и возможных осложнений, используется:
- Опрос пациента. Важнейшую роль играет определение условий и механизма получения травмы. Также уточняются первичные симптомы, наличие эпизодов потери сознания, характер носовых выделений.
- Физикальный осмотр. При внешнем осмотре травматолог или отоларинголог определяет выраженность местного отека, наличие открытых ран или костной деформации. Проведение пальпации, как правило, невозможно из-за сильного болевого синдрома. При наличии глубоких ран в зонах проекции пазух осуществляется их зондирование с целью изучения глубины раневого канала и структурной целостности других стенок полости синуса.
- Передняя риноскопия. Позволяет оценить выраженность отека слизистых оболочек носовой полости и общую деформацию носовых ходов, найти участки разрывов, источники кровотечения.
- Рутинные лабораторные анализы. На фоне травм в общем анализе крови может возникать незначительное повышение уровня лейкоцитов и увеличение СОЭ. Развитие инфекционных осложнений сопровождается высоким нейтрофильным лейкоцитозом и СОЭ выше 15-20 мм/ч. При открытых травмах и массивных кровопотерях определяются признаки постгеморрагической анемии – снижение уровня гемоглобина и эритроцитов.
- Рентгенография околоносовых пазух. Показана при всех вариантах травм придаточных синусов носа. Позволяет визуализировать нарушение структурной целостности костей, образование костных обломков, их размеры и характер смещения, формирование гематом, заполнение полостей пазух кровью, наличие инородных тел. При недостаточной информативности рентгенограммы или подозрении на повреждение внутримозговых структур используется КТ и МРТ.
- Компьютерная и магнитно-резонансная томография. Проведение КТ лицевого скелета позволяет детализировать обнаруженные изменения, выявить минимальные скопления крови в пазухах и маленькие костные фрагменты, идентифицировать эмфизему орбиты и пневмоцефалию. МРТ головного мозга с контрастным усилением используется для диагностики сопутствующих повреждений головного мозга и разрывов регионарных кровеносных сосудов, поиска рентгенонегативных костных обломков.

КТ придаточных пазух носа. Тотальное снижение пневматизации правой в/челюстной пазухи на фоне нарушения целостности и элевации ее дна (красная стрелка) вблизи корней 1-го моляра (синяя стрелка).
Лечение травм ППН
Основное лечение – хирургическое. Его суть заключается в устранении наружного дефекта, восстановлении функциональных возможностей синусов и проходимости носовой полости, профилактике внутричерепных осложнений. Все используемые мероприятия разделяются на следующие группы:
- Первая медицинская помощь. Оказывается пострадавшему непосредственно на месте происшествия, включает в себя остановку кровотечения путем наложения повязки на рану, тампонаду носа, приложение к области травмы пакетов со льдом, введение обезболивающих препаратов.
- Оперативное вмешательство. Хирургическая тактика варьируется в зависимости от характера повреждений и присутствующих неврологических нарушений. В ходе операций проводится удаление некротизированных тканей, репозиция костных отломков, восстановление нормальной формы полости пазух, установка дренажных систем и другие ситуативные мероприятия. При легких закрытых изолированных травмах допускается консервативное лечение путем пункционной аспирации крови из пораженной пазухи.
- Медикаментозное лечение. Заключается в системной антибиотикотерапии препаратами широкого спектра действия, местном использовании антисептических растворов, вазоконстрикторов, антигистаминных и гемостатических средств. Сильный болевой синдром купируется введением наркотических анальгетиков. При сопутствующем сотрясении головного мозга показана дегидратационная и седативная терапия.
Прогноз и профилактика
Исход во многом зависит от степени тяжести травматических повреждений, своевременности и полноценности проведенного лечения, характера развившихся осложнений. При своевременно оказанной первой помощи, правильно проведенной операции и адекватной антибиотикотерапии прогноз благоприятный. Приблизительный срок потери трудоспособности – до 1 месяца с момента оперативного вмешательства. Профилактика включает предотвращение травматизации черепно-лицевой области, соблюдение техники безопасности на производстве, использование средств индивидуальной защиты при управлении транспортом и др.
Источник
