Перелом таранной кости мрт
П. Никитин, Центр спортивной травматологии НУФВСУ Киев, Украина
Переломы таранной кости — это редкая и в тоже время очень интересная патология. За время моей работы мне довелось выполнить 52 операции по поводу травмы таранной кости.
Давайте вспомним анатомию таранной кости (рис. 1). Купол таранной кости расширяется кпереди, за счёт чего происходит наружная ротация стопы при движениях в голеностопном суставе. 60-70% таранной кости покрыто хрящом, к ней не прикрепляется ни одного сухожилия, эта кость не имеет мышечного футляра.
Таранная кость принимает участие в образовании трёх суставов: голеностопного, подтаранного и таранно-ладьевидного.
Вопреки расхожему мнению, таранная кость имеет достаточно хорошее кровоснабжение (рис. 2), которое осуществляется:
• Задней большеберцовой артерией, которая отдаёт артерию тарзального канала, веточку глубокой порции дельтовидной связки
• Передней большеберцовой артерией, отдающей внутри и внекостные анастомозы
• Малоберцовой артерией, отдающей артерию тарзального синуса, которая анастомозирует с артерией тарзального канала.
Эпидемиология.
Переломы таранной кости составляют:
• >1% от всех переломов костей скелета
• 5% от всех переломов костей стопы
• 15-20% открытых переломов
Переломы шейки таранной кости в 64% случаев сочетаются с другими переломами (медиальной лодыжки 19-28%; пяточной кости 10%; других костей стопы) или разрывом межберцового синдесмоза.
На сегодняшний день травмы таранной кости чаще всего встречаются у мотоциклистов в результате ДТП, при падении с высоты или во время занятий спортом.
Возможны два основных механизма травмы:
- За счёт осевой нагрузки и форсированного тыльного сгибания происходит упор шейки таранной кости в передний край большеберцовой кости, дальнейшая ротация приводит к вывихиванию и смещению заднего фрагмента тела таранной кости, при этом может быть также перелом медиальной лодыжки (рис 3, 4).
- Форсированное подошвенное сгибание с последующей ротации.
Для постановки правильного диагноза необходимо выполнить:
• Рентгенографию стопы в прямой и боковой проекции, косые проекции, проекции Broden (рис. 5). Рентгенограммы, выполненные в этих проекциях, дают практически полную картину травмы таранной кости.
• Однако наибольшую информацию о степени смещения даёт проекция Canale (15° внутренней ротации стопы, под углом 75° делается снимок, рис. 6). На снимке хорошо визуализируется шейка и латеральный отросток таранной кости (рис. 7).
• Все внутрисуставные повреждения нуждаются в компьютерной томографии, чтобы выбрать правильную тактику лечения, определить степень смещения и необходимость внутренней фиксации. На представленных КТ-граммах (рис. 8) определяется перелом латерального отростка, тела, головки таранной кости, перелом тела таранной и переднего края большеберцовой костей, а также перелом медиальной стенки таранной кости.
• МРТ используется в основном для диагностики аваскулярного некроза, а также в редких случаях (в основном у артроскопических хирургов) для диагностики остеохондральных повреждений купола таранной кости.
Классификация повреждений таранной кости
• А. Переломы шейки таранной кости
• B. Переломы тела таранной кости
• C. Переломы головки таранной кости
• D. Вывих в подтаранном суставе
• E. Изолированный полный вывих таранной кости
Наиболее удачной классификацией переломов шейки таранной кости является классификация Hawkins-Canale (рис. 9):
• Тип 1 — без смещения (рис. 10)
• Тип 2 — со смещением и подвывихом в подтаранном суставе (рис. 11)
• Тип 3 — с вывихом тела тарана в голеностопном суставе (рис. 12)
• Тип 4 — (добавлен Canale), это Тип 3 с вывихом в таранно-ладьевидном суставе (рис. 13).
Переломы тела составляют порядка 20% всех повреждений таранной кости и подразделяются на:
• I — Остеохондральные переломы блока встречаются достаточно редко (1%) и являются уделом артроскопических хирургов (рис. 14)
• II — Фронтальные, Сагиттальные, Горизонтальные (рис. 15)
• III — Заднего отростка характерны для футболистов (рис. 16)
• IV — Латерального отростка чаще бывает у подростков, катающихся на скейте (рис. 17)
• V — Раздробленные (рис. 18)
Вывихи:
• Подтаранные вывихи (рис. 19 а, б) составляют 1% от всех вывихов костей скелета и подразделяются на:
— латеральные, встречающиеся значительно реже (1: 6) в связи с тем, что латерально стопу удерживает мощная дельтовидная связка;
— медиальные, встречающиеся чаще (6:1)
• Тотальный (изолированный) вывих таранной кости (рис. 20 а-г) — крайне редкая ситуация.
Анатомическая классификация кроме характеристики тяжести повреждения таранной кости является также прогностической (даёт представление о вероятности развития аваскулярного некроза, таб. 1).
Показания к оперативному лечению травм таранной кости следующие:
• Переломы шейки таранной кости. Существует мнение, что при отсутствии смещения можно выполнять остеосинтез и вести такого пациента без иммобилизации гипсовой повязкой. Считаю, что это утверждение спорное.
• Переломы со смещением (более 1 мм)
• Невправимые вывихи
• Все переломо-вывихи
• Открытые повреждения
• Закрытые переломы с риском повреждения мягких тканей изнутри
• Угроза развития компартмент-синдрома.
Целью оперативного лечения является восстановление анатомии и кровоснабжения таранной кости, осевых взаимоотношений и нормальной функции стопы.
В какие сроки нужно оперировать больных с данной патологией?
Изолированные повреждения (переломо-вывихи) — чем раньше, тем лучше! Попытка закрытого вправления вывиха обычно не удаётся — вы можете в лучшем случае только улучшить соотношение отломков. Эта ситуация требует ургентного вмешательства. Завтра может быть уже поздно, потому что начнётся повреждение мягких тканей, компартмент-синдром, появятся пузыри и оперативное вмешательство придётся отложить на длительное время.
У больных с политравмой необходим DamageControlOrthopaedics (DCO)! При невозможности экстренного оперативного вмешательства в полном объёме, производят ургентное вправление вывихов или грубых смещений с использованием дистрактора или простейших аппаратов внешней фиксации для стабилизации отломков. Внутренняя фиксация производится после стабилизации общего состояния больного.
Выбор оперативного доступа зависит от типа перелома и состояния мягких тканей.
Используют следующие виды доступов:
• Передне-наружный (рис. 24). На рисунке 25 приведен ещё один вариант переднее-наружного доступа, который описан во многих серьёзных ортопедических руководствах, но травматичность этого доступа, повреждение веточки малоберцового нерва, сосудов не позволяет рекомендовать его для широкого использования в практической деятельности.
• Передне-внутренний (рис. 21 — 23) или задне-внутренний (с остеотомией малоберцовой кости или без)
• Задний
• Комбинированный (комбинация из вышеперечисленных доступов).
Практически все специалисты, занимающиеся травмами таранной кости не используют какого-то одного доступа, а пользуются комбинацией доступа.
Варианты фиксации отломков:
• Стягивающие (канюлированные) винты 2,7-4,5 мм — оптимальный вариант (рис. 26). Если для провизорной фиксации используются спицы, то с помощью рентгенологического контроля можно проверить правильность проведения спиц и. И потом, выбрав направление проведения винтов, выполнить фиксацию отломков канюлированными винтами по спицам (рис. 27).
• Мини-пластины 2,4 мм с мини-винтами в случаях, когда канюлированных винтов достаточно для фиксации перелома (рис. 28, 29). Использование мини-пластин с мини-винтами возможно и реально в наших условиях. Эти пластины должны располагаться вне зоны хрящевой ткани и сосудов, питающих таранную кость.
Хирургическая тактика базируется на следующих положениях:
• Ранний (до 8 часов после травмы) остеосинтез
• Выполнение оперативного вмешательства из двух доступов с сохранением между разрезами моста, шириной не менее 7 см
• Использование дистрактора для хорошей визуализации перелома
• Визуализация подтаранного сустава в сложных случаях или при многооскальчатых переломах
• Недопущение варуса тарана
• Вначале производится репозиция со стороны натяжения (это обычно латерально-подошвенная сторона)
• Использование мини-пластин вне хрящевых поверхностей
• Погружение головок винтов ниже уровня хряща.
Клинические примеры.
1. Остеосинтеза при переломе латерального отростка таранной кости (рис. 30). Перелом получен в результате низкоэнергетической травмы. Была выполнена отсроченная операция, фиксация перелома двумя мини-винтами (рис. 30).
3. Переломы шейки/тела/головки таранной кости с вывихом в подтаранном суставе Hawkins IV (рис. 32).
4. Оскольчатый перелом шейки таранной кости (рис. 33). Была выполнена открытая репозиция отломков из двух доступов. Во время отсроченной операции выполнен металлоостеосинтез мини-пластиной и винтами, костная аутопластика (рис. 34).
5. Вывих таранной кости. Произведено открытое вправление, в ургентном порядке выполнен выполнен подтаранный артродез с фиксацией аппаратом внешней фиксации (рис. 35).
У 49% больных мы наблюдали рентгенологически подтвержденный аваскулярный (асептический) некроз.
Рентгенологические признаки асептического некроза — коллапс купола таранной кости и артрозные изменения в суставе (рис. 36).
Признак Хавкинса (рис. 37) свидетельствует об идущей реваскуляризации таранной кости. В этом случае имеется возможность нормального сращения и неполучения аваскулярного некроза.
Через 6-8 недель необходимо сделать МРТ для диагностики аваскулярного некроза таранной кости — это тот критический срок, когда можно что-то сказать о развитии асептического некроза (рис. 38).
Аваскулярный (асептический) остеонекроз в 63% случаев сопровождается коллапсом купола таранной кости. Таким образом даже при развитии аваскулярного остеонекроза, функция конечности часто сохранена, а выраженность проблем пациента и отдалённые результаты лечения зависят от качества сопоставления перелома и степени выраженности артрозных изменений в голеностопном и подтаранном суставах.
Послеоперационное лечение базируется на двух постулатах: ранние движения в суставе (после 7 дней иммобилизации) и поздняя нагрузка (не ранее 3-хмесяцев!!!) на конечность.
В литератуте имеются следующие данные о результатах лечения переломов таранной кости:
- Sanders DW et al (2004) J OrthopTrauma.
Авторы анализировали результаты лечения 70 пациентов с переломами шейки таранной кости со смещением на протяжении 10 лет. 26 пациентам (37%) требовалось повторное хирургическое лечение, причём необходимость в повторном лечении увеличивается со временем. Отличная функция конечности сохраняется в случае отсутствия осложнений. Плохие результаты связаны с подтаранным артрозом и неправильным сращением кости. Аваскулярный некроз, по данным авторов, наблюдался достаточно редко (9%).
Это результаты американских авторов, где скорость выполнения операций достаточно велика.
В Украине частота развития асептического некроза у больных с травмами таранной кости значительно выше. Почему? Если спросить у наших докторов о сроках выполнения таких операций, то практически ни в одном случае эта операция не будет выполнена в первые 6 часов после травмы. Я общался с травматологом, который работает в большом ургентном госпитале в Любляне, он выезжает на все случаи травмы таранной кости в Словении и выполняет все операции до 6 часов после травмы. В результате количество осложнений, связанных с аваскулярным некрозом при лечении таких больных уменьшилось в 8 раз.
- Lindvall E et al (2004) J Bone Joint Surg Am.
Наблюдал 26 изолированных перелома шейки и тела таранной кости со смещением на протяжении 4 лет. Сращение перелома наблюдалось в 88% случаев. Все закрытые переломы срослись. Подтаранный артроз наблюдался практически у всех пациентов. Aваскулярный некроз отмечен в 50% случаев (в 86% — при открытых переломах). Автор сделал вывод о том, что отсрочка операции не отразилась на отдаленных результатах лечения, артрозы более часты чем асептические некрозы, основные проблемы создают открытые переломы.
По моему мнению, сравнивать данные этого автора с предыдущим сложно, поскольку количество наблюдений не большое. Однако такое мнение существует и о нём важно знать.
Мы считаем, что прогноз и отдаленные результаты зависят от
• Степени нарушения кровоснабжения
• Сроков выполнения операции
• Травматичности доступов
• Качества репозиции
• Осторожной реабилитации.
Асептический некроз у таких больных возникает достаточно часто, но не всегда, причём артроз более негативен чем асептический некроз.
Таким образом можно сформулировать следующие рекомендации:
• Большинство переломов таранной кости требует оперативного лечения
• Ургентное вправление вывихов или грубых смещений обязательно
• При оперативном лечении используйте комбинированные доступы
• Выполняйте анатомическую репозицию и стабильную фиксацию
• Ранние движения и поздняя нагрузка (после сращения) определяет качество лечения.
Источник
Переломы таранной кости
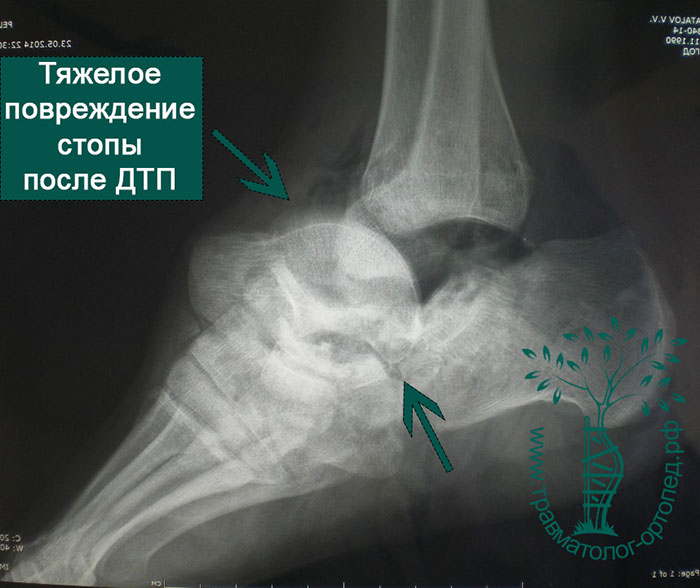
Переломы и вывихи таранной кости случаются нечасто. Они обычно происходят в результате мощного воздействия, например ДТП, падения с высоты или сильного удара в область голеностопного сустава.
ОБ АНАТОМИИ И ФУНКЦИИ ТАРАННОЙ КОСТИ
+
Таранная кость — это мощная опорная структура, которая несет на себе колоссальную нагрузку веса всего организма. Давление на нее больше, чем на любую другую кость скелета.
В таранной кости различают тело и головку. Головка — самая передняя часть таранной кости — отделена от тела шейкой. Тело таранной кости практически полностью покрыто суставным гиалиновым хрящом.
Таранную кость снабжают кровью несколько сосудов, входящих в нее в области шейки. При переломах эти сосуды повреждаются. Без достаточного питания таранная кость начинает разрушаться. Разрушение кости вследствие нарушения кровообращения в ней называется асептическим некрозом. Асептический некроз и последующее нарушение функции голеностопного сустава — частый исход неправильного лечения травм таранной кости.
ВИДЫ ПОВРЕЖДЕНИЙ ТАРАННОЙ КОСТИ?
+
Наиболее распространены переломы шейки, головки, тела таранной кости, повреждения хряща суставной площадки. Переломы в основном оскольчатые и со смещением. Обычно переломы сочетаются с повреждениями связок вокруг голеностопного сустава и заднего отдела стопы. Переломы таранной кости часто вызывают разрыв кожи. Такие переломы считаются открытыми и требуют незамедлительного хирургического лечения.
ПРИЧИНЫ ТРАВМ ТАРАННОЙ КОСТИ
+
Пациенты часто оказываются жертвами падения с высоты, авто- и мотоаварий. Также причиной переломов могут быть выворачивающее воздействие на таранную кость при падении со сноуборда или травмы во время занятий экстремальными видами спорта.
СИМПТОМЫ И ДИАГНОСТИКА ТРАВМ ТАРАННОЙ КОСТИ
+
Голеностопный сустав и стопа болезненны и отечны. Если отломки таранной кости сместились, то можно заметить деформацию контуров стопы. При вывихах и подвывихах таранной кости кожа из-за деформации может натянуться, отслоиться от кости, инфицироваться и погибнуть. Чтобы избежать подобных осложнений, необходимо как можно быстрее диагностировать и устранить смещение таранной кости.
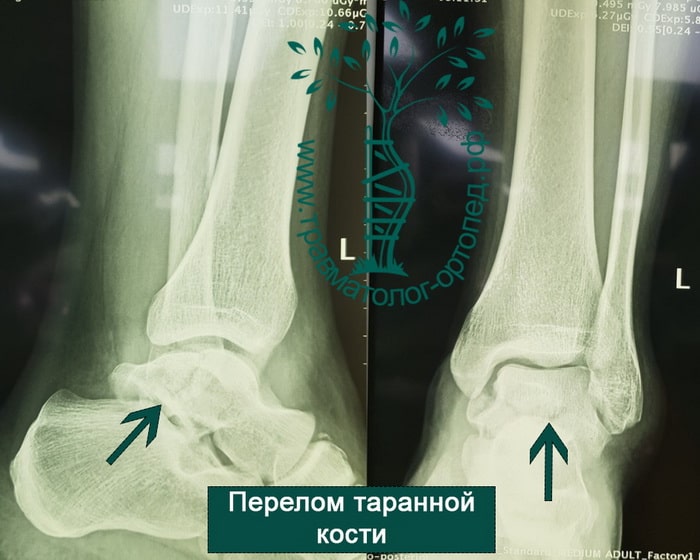
Диагностика вывихов и переломов таранной кости
Переломы таранной кости, даже со смещением, достаточно сложны для диагностики и требуют значительного опыта у врача. Как правило, многие переломы таранной кости не всегда удается рассмотреть на первичных рентгенограммах. Компьютерная томография дает гораздо больше информации. КТ незаменима при планировании операции. По нашему мнению, КТ с 3D-моделированием должна выполняться всем пациентам без исключеня перед хирургическим вмешательством.
Также с помощью КТ и МРТ возможно выявить не видное на обычных рентгенограммах повреждение хряща таранной кости.
ЛЕЧЕНИЕ ПЕРЕЛОМОВ ТАРАННОЙ КОСТИ БЕЗ СМЕЩЕНИЯ
+
Тактика лечения таких переломов консервативная. Пациенту накладывается сапожок из обычного или пластикового гипса в особом положении стопы. Пластиковый гипс (полимерная повязка) в этом смысле более предпочтителен в гигиеническом плане (в нём можно мыться в ванне или принимать душ). Также полимерная повязка имеет значительно меньший вес, в отличие от классического гипса. По этой причине полимерная повязка позволяет облегчить процесс лечения у полных или ослабленных пациентов.
Нагрузка на ногу запрещается в течение 4–6 недель. Далее разрешается небольшая частичная небольшая нагрузка на стопу. Через 10–12 недель повязку снимают и доводят функцию нижней конечности до нормальных показателей.
ЛЕЧЕНИЕ ПЕРЕЛОМОВ ТАРАННОЙ КОСТИ СО СМЕЩЕНИЕМ
+
Переломы таранной кости обычно со смещением или оскольчатые, с вовлечением голеностопного или подтаранного сустава. Иногда отломки смещены полностью.
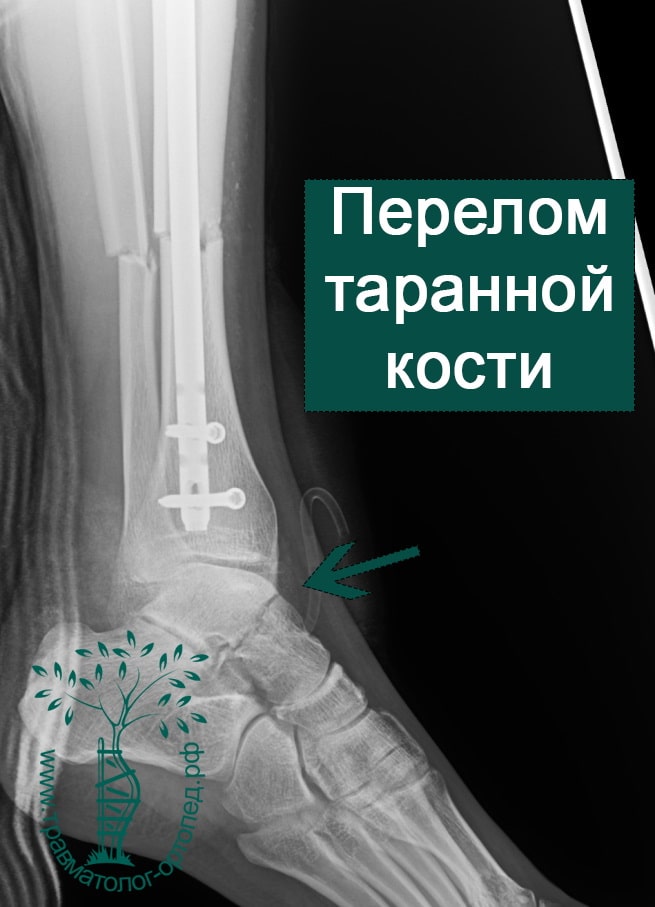
Переломы со смещением с наличием подвывиха в смежных суставах должны быть оперированы. Во время операции производится открытая репозиция перелома и фиксация винтами.
При некоторых переломах операция на таранной кости может выполняться по малоинвазивной технологии. Для малоинвазивных операций не требуется широких разрезов кожи.
С помощью специальных инструментов и приспособлений производится закрытая репозиция перелома таранной кости. Затем производится рентгенологический контроль непосредственно в операционной и при удовлетворительном стоянии отломков выполняется фиксация спицами или стягивающими винтами через проколы кожи.
В послеоперационный период стопа переводится в возвышенное положение до спадения отека. Рекомендуется ношение ортезной повязки.
Больше информации о лечении переломов таранной кости.
ТРАВМЫ ХРЯЩА ТАРАННОЙ КОСТИ (ОСТЕОХОНДРАЛЬНЫЕ ПОВРЕЖДЕНИЯ)
+
Для таранной кости характерны остеохондральные повреждения. Остеохондральными называются повреждения, при которых травмируются суставной хрящ и небольшой участок подлежащей кости. Обычно причиной остеохондральных повреждений является подвывих стопы, например при растяжении связок голеностопного сустава. Если фрагмент суставного хряща небольшой, его можно удалить артроскопическим путем. Во время артроскопического вмешательства травмированный участок таранной кости обрабатывается особым образом. Производятся перфорация кости, обработка плазмой (это требуется для стимуляции восстановления хрящевой ткани).
Больше информации о лечении остеохондральных повреждений таранной кости.
ЛЕЧЕНИЕ ОТКРЫТЫХ ПЕРЕЛОМОВ ТАРАННОЙ КОСТИ
+
При переломах таранной кости нередко повреждаются мягкие ткани и кожа. Раны при открытых переломах порой бывают больших размеров. Существует риск инфицирования таких ран и кости.
Лечение такого повреждения должно быть начато незамедлительно, в экстренном порядке. Под наркозом производится хирургическая обработка раны с удалением всех нежизнеспособных тканей. В нашей клинике раны лечат новым инновационным методом отрицательного давления. После обработки к ране присоединяется специальный небольшой аппарат. С помощью данного аппарата и набора особых повязок в ране создается вакуум. Прибор постоянно эвакуирует из раны патологическое отделяемое, препятствуя ее инфицированию и нагноению. Само по себе отрицательное давление стимулирует и ускоряет заживление раны. После того как рана зажила, выполняется окончательная операция по фиксации перелома винтами.
КАКИЕ ПРОБЛЕМЫ МОГУТ ВОЗНИКНУТЬ У ПАЦИЕНТА ПРИ НЕАДЕКВАТНОМ ЛЕЧЕНИИ?
+
При неправильно выполненной операции, если репозиция произведена неточно, перелом таранной кости может срастись со смещением. Неправильно сросшийся перелом таранной кости может привести к деформации суставной поверхности, ограничению движений и болевым ощущениям при опоре.
Кроме того, при нарушении техники хирургического вмешательства, а также повреждении сосудов, питающих таранную кость, может развиться асептический некроз таранной кости. Частота развития некроза зависит также от тяжести самой травмы и может варьироваться от 10 до 40%. При асептическом некрозе костная плотность тела таранной кости уменьшается. Форма таранной кости при остеонекрозе изменяется, что может повлиять на функцию всей стопы. Таранная кость уплощается (сплющивается). Иногда таранная кость при некрозе может распадаться на фрагменты.
Причиной боли и тугоподвижности после перелома таранной кости может стать и артроз подтаранного или голеностопного сустава. Он связан с повреждением суставов как непосредственно в момент травмы, так и в результате деформации при неправильном сращении таранной кости.
Обычно с болевым синдромом при артрозе можно справиться путем назначения обезболивающих препаратов. В некоторых случаях боль не позволяет вернуться к прежней нагрузке, поэтому показан артродез пораженного сустава. Артродез — это искусственное замыкание сустава, позволяющее уменьшить симптоматику при артрозе.
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС?
+
Видео о нашей клинике травматологии и ортопедии
ПРИМЕРЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ И ВЫВИХОВ ТАРАННОЙ КОСТИ В НАШЕЙ КЛИНИКЕ
+
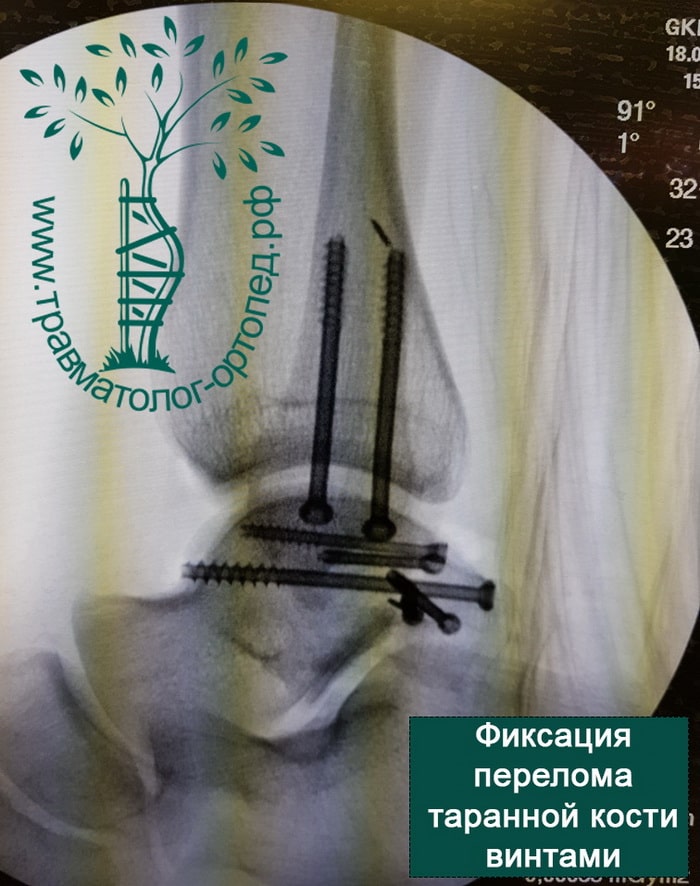
ПРИМЕР 1

ПРИМЕР 2
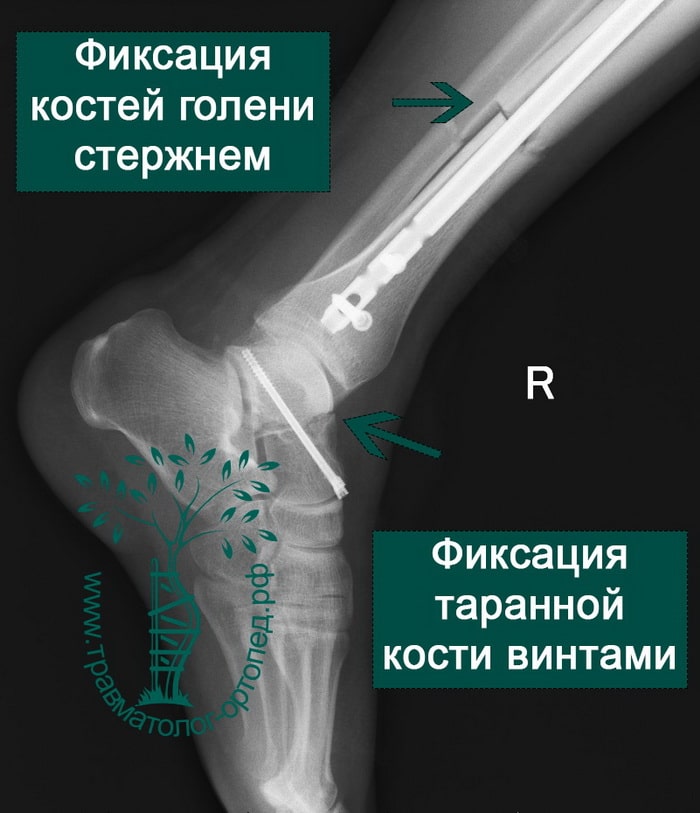
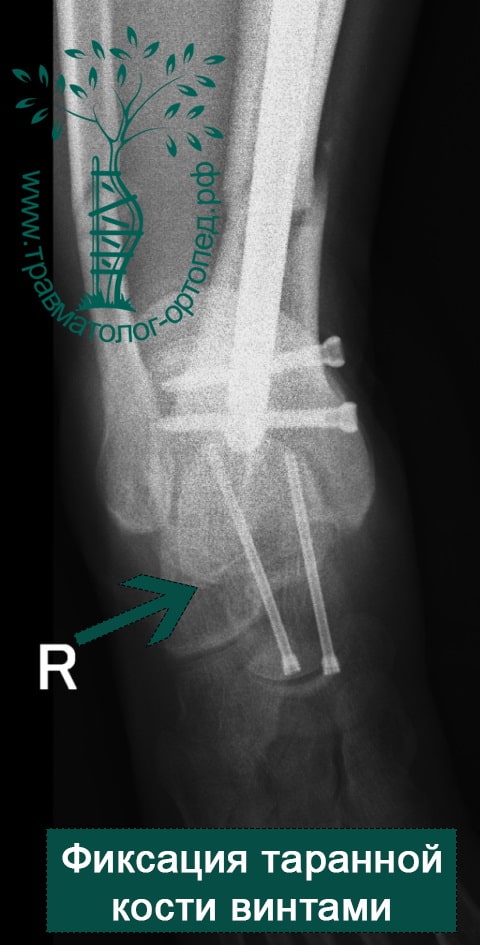
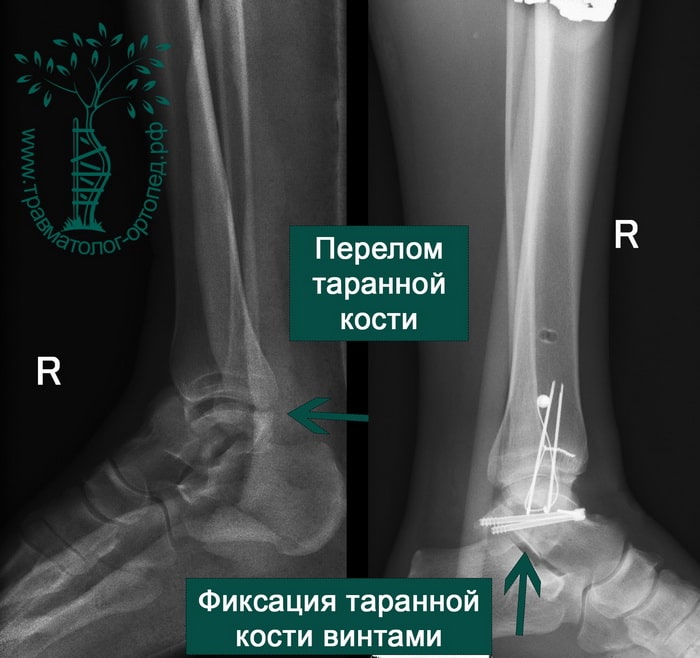
ПРИМЕР 3
Первичная консультация врача травматолога-ортопеда, к.м.н. — 1500 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов таранной кости — от 49500 рублей до 89500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная анестезия)
- Остеосинтез таранной кости
- Расходные материалы и импланты (пластины и винты от ведущих мировых производителей)
* Анализы и послеоперационныйортез в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
- Пункция коленного сустава
- Введение препаратов гиалуроновой кислоты в коленный сустав при необходимости
Наша команда
* мы нацелены на то, чтобы оказывать помощь наивысшего качества

Бессараб Максим Сергеевич
- Кандидат медицинских наук
- Специалист в артроскопической и малотравматичной хирургии суставов, а также хирургии стопы
- Доктор Бессараб в соверешенстве владеет всеми консервативными
и оперативными методами лечения спортивных травм - Выполняет свыше 500 артроскопических операций в год
Подробнее

Чарчян Артак Михайлович
- Врач травматолог-ортопед высшей категории
- Кандидат медицинских наук
- Заведующий отделением в крупной городской больнице г. Москвы
- Известный в России специалист по эндопротезированию суставов, а также лечению переломов костей малотравматичными способами
- Доктор Чарчян выполняет свыше 400 высокотехнологичных операций в год
Подробнее

Миронов Андрей Николаевич
- Врач травматолог-ортопед
- Председатель AO Trauma Russia
- Один из ведущих специалистов в России по лечению переломов и последствий травм таза, а также костей верхних и нижних конечностей
- Специалист мирового уровня в лечении тяжелых сочетанных травм
- Длительное время работал в университетской клинике Саарланда (Германия)
- Практически нет ни одного практикующего травматолога в СНГ, кто бы не обучался на курсах AO Trauma у доктора Миронова
Источник
