Перелом свода черепа история болезни
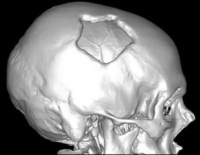
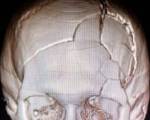
Перелом свода черепа – это нарушение целостности костных структур верхней части черепной коробки. Чаще возникает в результате прямой травмы. Симптомами являются боль, гематома или рана в зоне повреждения, при вдавленных и оскольчатых переломах возможна локальная деформация. Закрытые переломы сопровождаются сотрясением или ушибом мозга, открытые – повреждением вещества и оболочек мозга. Диагноз выставляется по данным рентгенографии и КТ. Для оценки состояния мягкотканных структур проводятся эхоэнцефалография, МРТ и другие исследования. Лечение линейных переломов консервативное, при смещении отломков и повреждении мозговых тканей требуется операция.
Общие сведения
Перелом свода черепа – достаточно распространенная травма. Встречается чаще переломов основания черепной коробки. Может диагностироваться в любом возрасте, чаще страдают молодые люди и представители средней возрастной группы. У женщин патология выявляется реже, чем у мужчин. Отличительными особенностями переломов являются отсутствие патогномоничных симптомов, широкая вариабельность тяжести состояния больных, высокая вероятность нарушений сознания, психомоторного возбуждения или арефлексии, затрудняющая обследование пациентов.

Перелом свода черепа
Причины
Непосредственной причиной повреждения является высокоэнергетическое воздействие – удар тяжелым предметом или столкновение с твердой поверхностью. Переломы черепа возникают в результате следующих обстоятельств:
- криминальные инциденты (драки);
- автодорожные происшествия;
- падения с высоты (кататравма);
- производственные травмы.
При драках поражения свода обычно изолированные или их тяжесть существенно превышает остальные травмы. В других случаях переломы черепа нередко сочетаются с множественными повреждениями скелета и внутренних органов, что утяжеляет состояние больных и усложняет диагностику.
Патогенез
Перелом возникает при воздействии, превышающем прочностные характеристики кости. Чаще страдают задние отделы черепной коробки – затылочная, теменная и височные кости. Это объясняется тем, что при падении вперед или ударе спереди пострадавший рефлекторно успевает защититься руками, смягчая удар.
Характер перелома свода определяется механизмом травмы (удар или столкновение) и конфигурацией поверхности. При ударах преобладает локальное воздействие. При столкновении с плоскостью возникает кратковременное ударное сдавление с распространением ударного воздействия на все части черепа, что нередко вызывает образование конструкционных трещин – линейных переломов значительной протяженности.
Классификация
Классическая классификация переломов свода черепа включает три вида повреждения: линейное, оскольчатое и вдавленное. Современные специалисты в области нейрохирургии и судебной медицины используют расширенную систематизацию, в которую входят следующие типы переломов:
- Пенетрирующий (дырчатый). Возникает при локальном ударе твердым предметом с ровной поверхностью, движущимся под прямым углом. Характеризуется наличием одного отломка, который смещается в сторону мозга и его оболочек.
- Оскольчатый вдавленный. Наиболее распространенный. Формируется при воздействии предметом с неровной, закругленной или дугообразной поверхностью. Сопровождается образованием нескольких костных фрагментов, смещенных внутрь черепной коробки.
- Локальный линейный. Развивается при тех же условиях, что пенетрирующий или оскольчатый, но при меньшей силе удара. Представляет собой узкую полосу. Смещение отломков отсутствует. Длина перелома по внутренней поверхности черепа больше, чем по наружной.
- Отдаленный линейный. Обнаруживается после столкновения с плоскостью. Образуется на расстоянии от точки воздействия, по протяженности превышает локальный. Длина трещины изнутри черепной коробки больше, чем снаружи.
- Множественный линейный. При значительной энергии соударения на черепе образуются многочисленные отдаленные линейные переломы. Общая картина напоминает звезду с расходящимися от центра лучами. Если трещины соединяются друг с другом, выявляется паутинообразный перелом. Возможны тяжелые повреждения вплоть до полного разрушения черепа.
- Сочетанный. Две или более разновидности переломов свода (локальный и отдаленный, локальный и вдавленный и пр.) диагностируются одновременно.
Оскольчатые повреждения могут быть импрессионными и депрессионными. В первом случае осколки сохраняют контакт с неповрежденными частями черепа, во втором – утрачивают. Дырчатые переломы всегда депрессионные.
Симптомы
После удара возникает боль. При закрытых травмах в зоне удара образуется гематома, при открытых – рана. При пальпации пенетрирующих и оскольчатых переломов прощупываются вдавления, при линейных повреждениях конфигурация черепа не нарушена. При наличии ран возможно обильное кровотечение. Общее состояние пациента может существенно варьироваться – от отсутствия явных неврологических нарушений и признаков тяжелой травмы до комы или шока.
Контакт нередко затруднен из-за гипоксии мозга, нарушений сознания, состояния алкогольного или наркотического опьянения. Интоксикация психоактивными веществами может маскировать проявления ЧМТ. Переломы черепа сопровождаются потерей сознания, которая бывает как кратковременной, так и длительной, однако установить этот факт не всегда удается из-за отсутствия продуктивного контакта. Обычно продолжительность эпизода потери сознания коррелирует с тяжестью черепно-мозговой травмы.
Неврологическая симптоматика зависит от вида ЧМТ. Сотрясения и ушибы проявляются головной болью, головокружением, тошнотой и рвотой. При отеке мозга к перечисленным признакам присоединяются очаговые нарушения. Расстройства чувствительности и движений свидетельствуют о травме черепных нервов или мозгового вещества.
Клиническая картина может не соответствовать тяжести ЧМТ. Умеренные повреждения порой имеют яркие симптомы, а опасные травмы сопровождаются нерезко выраженными неврологическими проявлениями. Иногда пациенты отрицают наличие каких-либо проблем со здоровьем, что может объясняться как снижением критики в состоянии опьянения, так и анозогнозией на фоне травмы.
Осложнения
Наиболее распространенным осложнением является ушиб мозга. Возможно формирование субдуральной, эпидуральной, внутрижелудочковой или внутримозговой гематомы, субарахноидального кровоизлияния. Разрушение мозгового вещества становится причиной парезов, параличей, нарушения когнитивных функций и других последствий. При инфицировании открытого перелома возможен менингит. В ряде случаев формируется дефект свода черепа, требующий оперативной коррекции.
Диагностика
Диагноз перелома свода черепа выставляется нейрохирургом на основании анамнеза, жалоб, результатов объективного обследования, неврологического осмотра и визуализационных методик. Из-за нередкого несовпадения клинической картины и реальной тяжести состояния все больные с подозрением на перелом черепа должны быть пройти полное обследование. План диагностических мероприятий включает следующие процедуры:
- Рентгенография черепа. Считается основным методом диагностики переломов черепа. Выполняется в двух стандартных и дополнительных укладках. На рентгенограммах в зависимости от вида перелома просматриваются линейные или звездчатые трещины, дефекты неправильной формы, отдельные отломки.
- КТ черепа. Обычно проводится при подозрении на линейный перелом и сомнительных результатах рентгенографии. На послойных снимках обнаруживается положительный «симптом молнии» (линия, идущая от наружной к внутренней поверхности кости). Иногда методика применяется для уточнения тяжести повреждения при других типах переломов.
- Эхоэнцефалография. Является базовым исследованием у больных нейрохирургического профиля. Определяет смещение срединных структур, наличие гематом и инородных тел.
- Люмбальная пункция. Выполняется при отсутствии клинических и сонографических признаков сдавления головного мозга. Позволяет обнаружить примесь крови в ликворе, оценить давление и состав спинномозговой жидкости.
- МРТ головного мозга. Проводится на заключительном этапе обследования при необходимости более четко локализовать зону повреждения мягких тканей, определить ее распространенность, спланировать тактику оперативного вмешательства.
При тяжелом состоянии пациента обследование осуществляется на фоне реанимационных мероприятий. При выявлении признаков дислокации мозговых структур показано немедленное оперативное вмешательство, поэтому объем диагностических процедур сокращается до необходимого минимума.
Лечение переломов свода черепа
С учетом тяжести ЧМТ больного экстренно госпитализируют в нейрохирургическое отделение или отделение реанимации. При линейных переломах без признаков повреждения мозгового вещества, гематом и отека мозга возможно консервативное ведение. При оскольчатых и пенетрирующих повреждениях, симптомах сдавления мозгового вещества требуется операция.
Помощь на догоспитальном этапе
Пациента в сознании укладывают на спину, рану на голове закрывают стерильной повязкой. При обильном кровотечении к голове прикладывают грелку с холодной водой или пузырь со льдом. Если больной без сознания, его транспортируют в положении на боку, используя в качестве упора для туловища скатанную в валик одежду или одеяло, чтобы при возникновении рвоты избежать попадания рвотных масс в дыхательные пути.
При необходимости осуществляют искусственное дыхание рот в рот или с использованием маски. Для стимуляции сердечной деятельности и мочеотделения вводят сульфокамфокаин, кордиамин, лазикс. Двигательное возбуждение купируют супрастином или димедролом. Наркотические анальгетики не применяют из-за возможного угнетения дыхания.
Консервативная терапия
Основной задачей является минимизация последствий и предупреждение осложнений ЧМТ. При поступлении по показаниям проводят противошоковую терапию. Для нормализации внутричерепного давления при необходимости вводят эфедрин и раствор глюкозы с гидрокортизоном. План терапии включает следующие направления:
- Предупреждение отека мозга. Применяют лекарственные средства для стимуляции мочеотделения, глюкокортикоиды, альбумин. При нарушениях газообмена производят искусственную вентиляцию легких. Иногда используют краниоцеребральную гипотермию и гипербарическую оксигенацию.
- Профилактика инфекции. Пациенту назначают антибиотики широкого спектра действия. При развитии инфекционных осложнений выполняют посев отделяемого для определения чувствительности микроорганизмов с последующей заменой антибактериального препарата.
- Терапия геморрагического синдрома. Больному вводят витамин С, хлорид кальция, викасол, ингибиторы протеаз. Субарахноидальное кровоизлияние является показанием для установки ликворного дренажа или проведения спинномозговых пункций.
Перечисленные мероприятия дополняют введением витаминов группы В, АТФ, нейрометаболических стимуляторов, глутамина и антигистаминных средств. Состояние больного постоянно оценивают в динамике, чтобы своевременно выявить возможные осложнения.
Хирургическое лечение
Показаниями к операции являются открытые и вдавленные переломы, гематомы головного мозга. Иногда хирургические вмешательства требуются при ушибах мозгового вещества. Применяются следующие методики:
- ПХО раны. Осуществляется при поступлении. Показана при наличии открытого повреждения мягкотканных структур (кожи и апоневроза). Включает иссечение нежизнеспособных мягких тканей, остановку кровотечения, ревизию раны для выявления инородных тел и смещения отломков.
- Обработка вдавленного перелома. Выполняется сразу после госпитализации. Производится как при открытых и закрытых повреждениях в случае, если костные фрагменты смещены в сторону мозгового вещества больше, чем на толщину кости. Мелкие отломки удаляют, крупные репонируют и подшивают к неповрежденной кости.
- Удаление гематомы. Сроки проведения и оперативная тактика зависят от времени образования и локализации гематомы. После обеспечения доступа к гематоме удаляют кровь и сгустки, ликвидируют источник кровотечения.
- Удаление очагов размозжения. В зависимости характера патологии осуществляется в неотложном порядке или в первые 7 суток после травмы. Мозговой детрит аспирируют, ткани переходной зоны экономно иссекают, кровоточащие сосуды коагулируют или клипируют.
В раннем послеоперационном периоде назначают антибиотикотерапию, выполняют перевязки. В последующем проводят реабилитационные мероприятия. По показаниям в отдаленные сроки производят замещение дефектов костей свода черепа.
Прогноз и профилактика
Исход определяется тяжестью ЧМТ и наличием инфекционных осложнений. При локальных линейных переломах в сочетании с относительно легкими черепно-мозговыми травмами прогноз обычно благоприятный. В остальных случаях в отдаленном периоде возможны параличи, парезы, энцефалопатия, эпилептические припадки, мозговая гипертензия, нарушения психических функций. Профилактика включает меры по предупреждению производственных, бытовых, автодорожных и уличных травм, снижению уровня криминогенной активности.
Источник
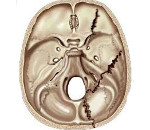
Перелом основания черепа – это нарушение целостности одной либо нескольких костей, образующих основание черепной коробки. Общемозговая симптоматика включает головные боли, головокружения, тошноту, рвоту. Возможны нарушения слуха, вестибулярные расстройства, истечение крови и ликвора из носа и ушей, «симптом очков», признаки повреждения черепно-мозговых нервов. Диагноз устанавливается с учетом жалоб, анамнеза, данных общего и неврологического осмотра, рентгенографии, КТ, ЭХО-ЭГ. Лечение – противошоковые мероприятия, медикаментозная терапия. При тяжелых травмах и развитии осложнений показаны операции.
Общие сведения
Перелом основания черепа выявляется достаточно редко, составляет около 4% от общего количества тяжелых ЧМТ, часто диагностируется в составе сочетанной либо комбинированной травмы. У 32-59% пациентов линия перелома переходит со свода на основание. Среди больных преобладают молодые физически активные люди и представители социально неблагополучных слоев населения. Соотношение мужчин и женщин составляет примерно 3,5:1. У детей из-за высокой пластичности костных структур травма диагностируется редко, обычно – у школьников. Повреждение часто сопровождается тяжелым ушибом головного мозга, что негативно влияет на прогноз и повышает летальность, особенно – при сочетанных переломах черепа с повреждением основания и свода.
Перелом основания черепа
Причины
Причиной перелома основания черепа чаще становится интенсивное непрямое травмирующее воздействие. Целостность костей нарушается в результате автодорожных происшествий, падений с высоты, занятий экстремальными видами спорта, производственных происшествий, криминальных травм (ударов кулаком или тяжелым предметом в нижнюю челюсть либо в основание носа). Типичные для детского возраста переломы пирамиды височной кости обычно наблюдаются при боковом ударе.
Патогенез
Переломы сопровождаются кровоизлияниями в окружающие ткани и ушибом мозга. Часто обнаруживаются разрывы твердой мозговой оболочки либо слизистой придаточных пазух, в результате которых возникает контакт внутричерепных структур с внешней средой. Разрыв оболочки может локализоваться в области околоносовых синусов, глазницы, ротовой и носовой полости либо полости среднего уха, стать причиной истечения ликвора из уха либо носа, по стенке носоглотки. В зоне разрыва возможно проникновение патогенных микробов, обуславливающее инфекционное поражение структур мозга. При травмах ячеек решетчатой кости наблюдается пневмоцефалия. Кроме того, при нарушении целостности твердых структур основания черепа часто выявляется повреждение диэнцефальных отделов мозга, VII и VIII, реже других черепных нервов.
Классификация
По распространенности различают комбинированные и изолированные переломы, по типу повреждения – линейные (продольные, поперечные, косые), оскольчатые и вдавленные. При комбинированных поражениях линия перелома распространяется со свода черепа на его основание, при изолированных страдает только основание, а свод остается целым. По расположению выделяют переломы задней, средней и передней черепной ямки. Чаще всего страдает средняя ямка (около 70%), превалируют продольные повреждения височной кости. Из-за формирования сообщения с окружающей средой все переломы данной группы рассматриваются как открытые проникающие.
Симптомы переломов черепа
Клиника определяется локализацией перелома и тяжестью ЧМТ, включает общемозговую симптоматику, признаки ушиба мозга, оболочечные симптомы, истечение ликвора и крови из естественных отверстий, а также проявления, вызванные поражением черепных нервов. Состояние больных существенно варьируется. В легких случаях пациенты контактны, жалуются на головокружение, головную боль, тошноту и рвоту. В анамнезе выявляется кратковременная потеря сознания. При тяжелой травме обнаруживается сопор или кома, могут наблюдаться генерализованные судороги.
Повреждение пирамиды сопровождается истечением крови из уха, решетчатой кости – носовым кровотечением, клиновидной кости – кровотечением из глотки и полости рта. Поскольку подобные симптомы могут наблюдаться при различных травмах, в качестве диагностически значимых их рассматривают при выявлении сопутствующей неврологической симптоматики. Истечение ликвора из перечисленных естественных отверстий является патогномоничным признаком перелома соответствующей кости. При массивном разрушении мозговых тканей возможно выделение мозгового детрита.
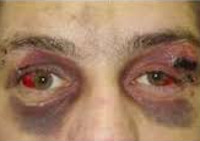
Наряду с кровотечением и ликвореей определенное диагностическое значение имеет локализация кровоподтеков. При повреждении в зоне передней ямки определяется положительный симптом «очков» – кровоподтеки вокруг глаз, которые, в отличие от обычных гематом мягких тканей, появляются не в течение 1-2 часов, а спустя несколько часов или 1-2 дня. О возможной травме средней ямки свидетельствует наличие гематомы в височной области. При поражении задней ямки может определяться кровоподтек в зоне сосцевидного отростка.
У части больных выявляются симптомы, свидетельствующие о повреждении стволовых структур: псевдобульбарный или бульбарный синдром, учащение пульса, снижение АД, поверхностное аритмичное дыхание с неэффективными дыхательными движениями. При сопутствующей травме лицевого нерва возможно нарушение движений мимических мышц. Лицо искажено, асимметрично, угол рта опущен, глазная щель расширена, кожные складки сглажены, щека вздувается («парусит») в такт дыханию. При повреждении слухового нерва отмечаются расстройства слуха, обонятельного – аносмия.
Осложнения
Переломы основания черепа сопровождаются ушибом мозга разной степени тяжести, могут стать причиной массивного субарахноидального кровоизлияния, образования гематомы головного мозга, повреждения либо сдавления ствола мозга с расстройствами дыхания и сердечной деятельности. При попадании инфекции развиваются менингиты. В отдаленном периоде возможно формирование ликворной фистулы – свища, являющегося причиной постоянной риноликвореи или отоликвореи. Опасными поздними осложнениями считаются абсцесс мозга и менингит, которые могут возникать через несколько месяцев или лет после травмы с повреждением воздушного синуса. При тяжелых переломах со смещением в исходе наблюдаются косметические деформации, при поражении нервных стволов – парезы соответствующих нервов (чаще – лицевого).
Диагностика
Диагноз перелом основания черепа выставляется с учетом результатов осмотра нейрохирурга и данных аппаратных исследований. Программа обследования определяется тяжестью состояния пострадавшего, необходимостью проведения неотложных реанимационных мероприятий и технической оснащенностью стационара. Дифференциальная диагностика осуществляется с другими ЧМТ, иногда (при получении травмы в состоянии тяжелой интоксикации) дополнительно требуется различение симптомов, обусловленных травматическим повреждением и токсическим воздействием наркотиков или алкоголя на головной мозг. Используются следующие методики:
- Опрос, общий осмотр. Врач выясняет у больного или сопровождающих лиц обстоятельства травмы и особенности состояния (в частности – наличие «светлого промежутка» с последующим резким ухудшением, свидетельствующего об образовании гематомы) от времени повреждения до момента поступления в стационар. Нейрохирург оценивает степень нарушения сознания и общеклинические показатели (пульс, дыхание, АД), обнаруживает симптомы, указывающие на наличие и локализацию ЧМТ (кровотечение и ликворея, типичные кровоподтеки), выявляет сопутствующие повреждения, требующие консультативной и лечебной помощи других специалистов.
- Неврологический осмотр. Из-за нарушений сознания, развития жизнеугрожающих состояний зачастую осуществляется по упрощенной методике, предусматривает изучение всех показателей с учетом топографической привязки (лицо, руки, ноги, туловище). Врач определяет тяжесть ЧМТ по шкале Глазго, обращает внимание на объективные признаки, указывающие на локализацию повреждения, в том числе – стволовые нарушения и расстройства деятельности черепных нервов.
- Рентгенография. Всем пациентам выполняют обзорные снимки черепа в двух проекциях, при поражении затылочной кости дополнительно используют заднюю полуаксиальную проекцию, при возможном повреждении височной кости назначают рентгенограммы по Шюллеру. При интерпретации снимков учитывают, что небольшие трещины могут не визуализироваться, косвенным признаком травмы в подобных случаях является затемнение крыловидно-теменного синуса или сосцевидного отростка.
- Эхоэнцефалография. Наряду с рентгенографией входит в перечень обязательных диагностических манипуляций. Обычно ЭХО-ЭГ проводится нейрохирургом в условиях приемного покоя, в дальнейшем может производиться в динамике в палате или в операционной. Является доступным неинвазивным исследованием, позволяющим обнаруживать дислокационные симптомы, смещение М-эха и другие признаки, которые свидетельствуют о наличии структурных изменений головного мозга.
- Компьютерная томография. Дает возможность детализировать данные, полученные в ходе эхоэнцефалографии, входит в рекомендуемые современные программы создания «поэтапного нейроизображения». Церебральная КТ применяется для уточнения характера и локализации перелома, более точной оценки тяжести повреждения внутримозговых структур, выявления отека мозга. Иногда в качестве альтернативы назначается церебральная МРТ.
- Спинальная пункция. Из-за риска вклинения ствола мозга люмбальная пункция применятся только при отсутствии признаков дислокации и смещения М-эха на ЭХО-ЭГ. Осуществляется для подтверждения травматического субарахноидального кровоизлияния и определения степени его тяжести. Дополняется исследованием ликвора. На раннем этапе в спинномозговой жидкости определяется повышение количества эритроцитов, обычно коррелирующее с тяжестью ЧМТ. В последующем обнаруживается ксантохромия вследствие гемолиза эритроцитов.
Лечение переломов основания черепа
Непосредственно переломы обычно не требуют проведения специализированных мероприятий, необходимость лечения обусловлена сопутствующей ЧМТ. Пациенты подлежат экстренной госпитализации в нейрохирургический стационар или отделение ОРИТ. Всем больным рекомендован строгий постельный режим. По показаниям выполняют противошоковые мероприятия. При истечении ликвора накладывают асептические повязки. На начальном этапе вводят аналептические смеси. При внутричерепной гипотензии производят внутривенные инфузии глюкозы с гидрокортизоном, подкожные введения эфедрина. Терапевтическая программа включает:
- Профилактику отека мозга. Используют салуретики, петлевые диуретики, раствор альбумина и глюкокортикостероидные средства. При необходимости осуществляют ИВЛ с нормо- или гипервентиляцией для нормализации газообмена и обеспечения адекватного венозного оттока. Возможно проведение гипербарической оксигенации и краниоцеребральной гипотермии.
- Предупреждение инфекционных осложнений. При поступлении назначают курс антибиотикотерапии с применением средств широкого спектра действия. При наличии признаков инфекции схему лечения корректируют после определения чувствительности возбудителя.
- Лечение геморрагического синдрома. Предусматривает введение хлорида кальция, ингибиторов протеаз, викасола, аскорбиновой кислоты. При массивном субарахноидальном кровоизлиянии могут выполняться люмбальные пункции, однако предпочтительным вариантом является ликворный дренаж.
Для стимуляции обменных процессов с 3-5 суток используют глутамин, АТФ, витамины В6 и В12, ноотропы и ГАМК-ергические средства. Вводят медикаменты для регуляции тонуса сосудистой стенки. Проводят десенсибилизирующую терапию. По показаниям продолжают дегидратацию. Осуществляют наблюдение для раннего выявления нарушений сознания и общего состояния, нарастающей очаговой симптоматики, свидетельствующих о развитии осложнений.
Операции требуются при эпидуральных гематомах в средней и задней мозговых ямках, остром отеке мозжечка, образовании артериовенозных аневризм синусов мозговой оболочки, вдавленных и оскольчатых переломах с нарушением целостности воздухоносных полостей (сосцевидного отростка, придаточной пазухи), длительно существующей ринорее. С учетом характера патологии выполняют декомпрессию, восстановление целостности мозговой оболочки, удаление содержимого гематомы и пр.
Прогноз и профилактика
Прогноз при травмах основания черепа определяются тяжестью ЧМТ. При изолированных повреждениях летальность достигает 28,9%, у 55-60% больных в исходе наблюдается умеренная инвалидность, 5% травм завершаются тяжелой инвалидностью, в остальных случаях отмечается хорошее восстановление. При одновременных переломах свода и основания черепа прогноз ухудшается, в 44,7% случаев наблюдается гибель пострадавших. Профилактика включает предупреждение бытового травматизма и автодорожных происшествий, соблюдение техники безопасности на производстве и при занятиях опасными видами спорта.
Источник
