Перелом шейки бедра травматология

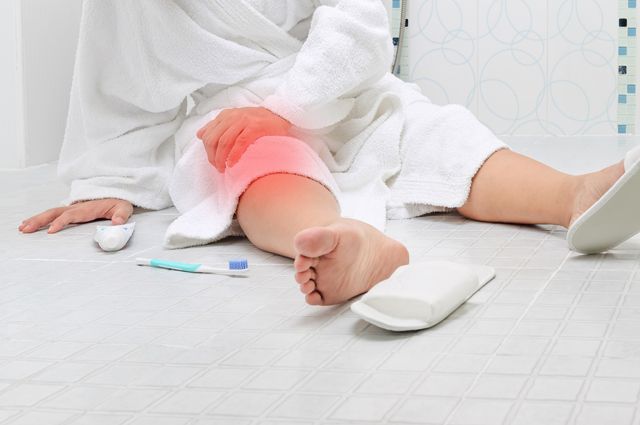
Перелом шейки бедра для пожилого человека – страшная травма. Но если действовать быстро и правильно, можно не только спастись, но и вернуться к активной жизни!
 Наш эксперт – врач-травматолог, кандидат медицинских наук, заведующий отделением травматологии и ортопедии ГКБ № 17 г. Москвы Сергей Новиков.
Наш эксперт – врач-травматолог, кандидат медицинских наук, заведующий отделением травматологии и ортопедии ГКБ № 17 г. Москвы Сергей Новиков.
ЕщЁ недавно перелом шейки бедра был практически смертным приговором. Оказавшись прикованными к постели, старики в большинстве случаев погибали от сердечной недостаточности или пневмонии, развившихся из-за сниженной вентиляции лёгких на фоне длительной неподвижности. Но сегодня всё уже не так страшно.
Скорость и натиск
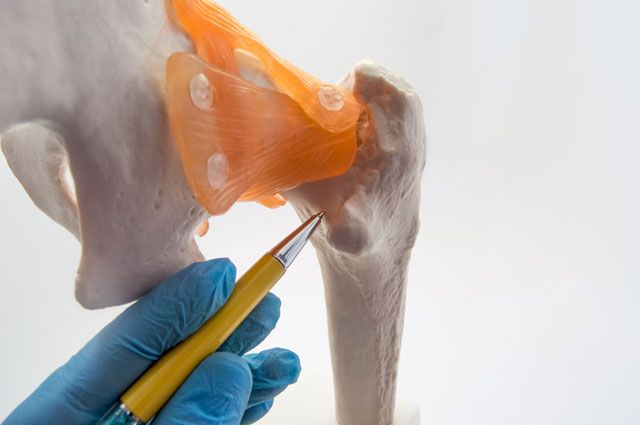
Первым делом человека с такой травмой надо как можно быстрее доставить в отделение травматологии, где ему в самые ближайшие сроки нужно заменить сломанный сустав искусственным. Сегодня в столице операции по эндопротезированию при переломе шейки бедра проводят бесплатно по полису ОМС. Операция длится час-полтора и не требует общего наркоза, а выполняется под спинально-эпидуральной анестезией. Делается прокол в спинно-мозговом пространстве в районе поясницы, куда устанавливается катетер, по которому во время операции будет поступать обезболивающий препарат. Всё это время пациент лежит на здоровом боку. Разрез, необходимый для эндопротезирования, – всего 10–12 см, шов накладывается косметический. Искусственные суставы можно устанавливать, впрессовывая части эндопротеза в тазовую и бедренную кость или «сажая» их на костный цемент (чаще у пожилых людей). Реабилитация в обоих случаях одинаковая.
Движение – жизнь
Лежать после операции можно как на спине, так и на здоровом боку, но, чтобы не вывихнуть прооперированный сустав, между ног надо поместить валик или большую толстую подушку, которая не даст ногам смыкаться. Но залёживаться не следует!
Садиться в постели не только можно, но и нужно уже в первые сутки после операции, а становиться на ноги с опорой на ходунки – на вторые. Соблюдать эту рекомендацию необходимо в любом возрасте, даже самом почтенном. Чем раньше пациент встанет, тем меньше у него шансов заполучить пролежни и пневмонию. А какими темпами активизировать работу ноги и увеличивать объём движений в прооперированном суставе, подскажет врач. Обычная рекомендация – на протяжении 2 месяцев передвигаться с ходунками или костылями-канадками, которые дают опору под локти и не натирают подмышки. Затем – пробовать ходить с тростью.
Как избежать осложнений
Боль, отёки, синяки после операции – дело обычное, но их не следует мужественно терпеть. Боль снимают назначенные врачом препараты. А сразу после операции хорошо помогает лёд, обёрнутый полотенцем и приложенный к месту сустава. В последнее время часто используются специальные клейкие ленты – тейпы. Они не только играют роль фиксирующей и давящей повязки, но и активизируют кровоток и лимфоток в том месте, где прикрепляются. При отёках поможет массаж, его родственники больного могут выполнять самостоятельно – совершая плавные движения от пальцев ноги к центру тела, будто выгоняя отёк наверх. Но если нога не только отекла, но и похолодела, можно заподозрить нарушение кровоснабжения. В этом случае надо срочно показаться врачу.

Очень важно предотвратить наиболее опасный риск – образование тромбов в сосудах. Обычно для этого пациенту на протяжении месяца после операции назначают антикоагулянты в таблетках. Кроме того, в течение 2 месяцев следует носить специальное компрессионное бельё (второго типа) или бинтовать ноги (в том числе и здоровую) эластичными бинтами. Первое время даже спать нужно в компрессионном белье, затем его можно носить только с утра до вечера.
90/90
Многие пациенты считают, что после эндопротезирования смогут жить как раньше, до болезни. Это не так. Конечно, искусственный сустав дарит больному новую жизнь, но всё-таки ограничения неизбежны. Поэтому заниматься баскетболом и бегом после эндопротезирования всё-таки не стоит. Первое время необходимо ограничивать нагрузку на прооперированный сустав. Это возможно делать только за счёт второй, условно здоровой ноги. Поэтому одновременно обе конечности, как правило, не оперируют.
В течение 90 дней после операции важно соблюдать технику безопасности, чтобы не вывихнуть прооперированный сустав. По этому поводу есть правило 90 градусов. Его суть в том, чтобы избегать таких движений, при которых угол между корпусом и бедром будет меньше прямого. Садиться можно только с вытянутой вперёд ногой (в этом случае угол будет больше 90 градусов). Также требуется ограничить повороты прооперированной ногой внутрь или наружу. Но и через 90 дней лучше не приседать на корточки, не сидеть нога на ногу, не скрещивать ноги. Ну и конечно, не бегать и не прыгать. Лучше ходить пешком, ездить на велосипеде, плавать. Кроме того, необходимо будет держать себя в форме, не набирать лишний вес, иначе преждевременный износ сустава неизбежен.
Дома и стены помогают
К выписке из больницы родственникам следует успеть переоборудовать жильё:
- убрать подвижные коврики и электрические шнуры с пола;
- поднять кровать на удобную высоту, ведь садиться на низкую постель прооперированному человеку противопоказано (помним про правило 90 градусов!). Необязательно покупать новую мебель. Достаточно подложить под ножки кровати кирпичи или толстые книжки. Или купить дополнительный плотный матрас;
- убедиться, что вся мебель крепкая и устойчивая (выкинуть всё, что старое, хлипкое и на колёсиках);
- поднять сиденья унитаза, кресел. На унитаз установить специальную насадку (продаётся в аптеке или интернете). Она поднимает уровень сиденья на 7 см. На кресла и диваны – твёрдые подушки;
- переоборудовать ванную. Установить резиновый противоскользящий коврик и поручень, а также особое сиденье (или положить на бортики ванны крепкую доску). Это позволит мыться, не совершая запрещённых движений больной ногой;
- купить различные приспособления (чтобы не наклоняться). Это могут быть длинный рожок для обуви, щипцы для захвата предметов, специальный надеватель носков;
- купить удобную обувь. И точно не на шнурках.
Держитесь!
Главное после операции – избегать повторных падений. Чтобы этого больше не произошло, мало переоборудовать быт, надо ещё хорошенько обследовать самого больного. Чаще всего потеря равновесия случается из-за головокружения, вызванного высоким давлением, нарушением сердечного ритма, проблемами с мозжечком. Всё это можно выявить у невролога, который выпишет нужные препараты, и риск падения уменьшится. Однако, согласно статистике, после 55 лет даже здоровые люди падают 3 раза в год. Поэтому пожилому человеку лучше передвигаться по улицам с ходунками и роляторами (трёх- или четырёхколёсной тележкой с тормозом-фиксатором). Такие устройства многократно уменьшают риск нового падения.
Источник
Любой перелом – это всегда боль, неподвижность и долгое восстановление. Но в некоторых случаях перелом становится угрозой не только здоровью, но и жизни.
Чем же так опасен перелом шейки бедра и почему его выделяют среди других переломов?
1. Перелом шейки бедра очень плохо срастается и виною этому является отсутствие надкостницы, во многом благодаря которой и происходит сращение сломанных костей.
2. Нога является достаточно большим рычагом, который, при переломе шейки, тяжело зафиксировать, а подвижность отломков всегда является неблагоприятным фактором формирования костной мозоли.
3. Малая площадь перелома и достаточно мощная тяга мышц не способствуют правильному сращению шейки бедра.
Именно по этим причинам перелом шейки, который лечится консервативно, никогда не срастается. Исключение составляют, так называемые, вколоченные переломы, когда головка бедренной кости при травме проседает, уплотняя костную ткань. Если у пациента случился именно вколоченный перелом, можно сказать, что ему повезло, однако риск того, что он «расколотится», все равно есть.
Перелом шейки бедра особенно опасен пожилому человеку, которому в этой ситуации угрожает летальный исход.
Дело в том, что некоторые врачи до сих пор дают такие рекомендации, которые только ухудшают состояние пациентов. Часто приходиться слышать от родственников, что им посоветовали создать условия, при которых пациент должен лежать и ни в коем случае не вставать. Но это именно тот фактор, который приводит к смерти большинство людей с переломом шейки бедра.
Теперь о мифах, которые мне приходилось слышать в своей практике.
Миф 1. Если сделать остеосинтез шейки бедра, перелом срастется.
Делать операцию необходимо в первые три дня после перелома. После этого времени вероятность сращения уменьшается с каждым днем в геометрической прогрессии – это связано как с нарушением кровообращения, так и с другими биологическими факторами. Поэтому, если по какой-то причине вы не успели сделать операцию в первые несколько дней после травмы, то нужно хорошо подумать, прежде чем соглашаться на нее.
Миф 2. При переломе шейки бедра нельзя вставать с постели.
Это самая отвратительная рекомендация, которую я когда-либо слышал. Если человеку по какой-то причине не сделали операцию, то единственная правильная тактика лечения — это активизация! Перелом не срастется в любом случае, а вот постельный режим способствует развитию всевозможных застойных процессов (воспалению легких, воспалению и закупорке сосудов и т.д.). Поэтому пациента надо активизировать и через «не могу», «больно» и «не хочу» заставлять садиться, поднимать на костыли, ходить на ходунках или костылях. Перелом, конечно, не срастется, но сформируется ложный сустав. И если у пациента есть противопоказания к эндопротезированию по состояния здоровья, то он хоть как-то, но будет ходить, а не лежать и слабеть с каждым днем.
Миф 3. Эндопротезирование после перелома шейки бедра пожилым людям выполнять нельзя.
Эндопротезирование — это спасение для такого пациента, это единственная возможность быстро вернуться к полноценной жизни.
Среди причин отказа от операции чаще всего звучат достаточно размытые обоснования: «У Вас такой возраст», «Сердце может не выдержать», «А вдруг организм не перенесет операцию». Эти доводы основаны на отсутствии желания брать на себя ответственность и незнании особенностей предоперационной подготовки и послеоперационного периода.
По данным статистики, в первый год после перелома шейки бедра умирают 35 — 55 % пациентов, а остальные остаются инвалидами. При этом среди пациентов, которым было произведено эндопротезирование, в первый год умирают только 2-6 %, остальные живут полноценной жизнью! Конечно, операция — это риск. Но в данном случае именно выполнение оперативного вмешательства значительно уменьшает вероятность летального исхода.
Почему же врачи неохотно берутся проводить оперативное лечение? Пожилой пациент с букетом сопутствующих заболеваний требует правильной подготовки, где должны участвовать разные врачи: терапевты, кардиологи, другие профильные специалисты. И, конечно же, врач должен быть заинтересован в том, чтобы пациент был допущен до операции.
Работа в команде заинтересованных врачей дает огромные преимущества. Мне довелось успешно оперировать тех пациентов, которым отказали в операции в других клиниках именно по причине отсутствия взаимопонимания и взаимодействия между хирургом и терапевтами.
Эндопротезирование суставов на сегодняшний день – это отработанная и отточенная операция. Материалы, из которых делают эндопротезы, долговечны и износостойки. Поэтому, если в первые три дня пациенту не сделали остеосинтез, то необходимо думать об эндопротезировании сустава, при этом максимально активизировав пациента. Именно это позволит избежать трагедии.
Автор: Банецкий Максим Викторович, врач травматолог-ортопед. к.м.н.
Источник
ÊÀÔÅÄÐÀ ÒÐÀÂÌÀÒÎËÎÃÈÈ È ÎÐÒÎÏÅÄÈÈ
ÇÀÂ.ÊÀÔÅÄÐÎÉ
: ïðîô. Í.Â. Êîðíèëîâ
ÏÐÅÏÎÄÀÂÀÒÅËÜ
: àññ. È.Ï. Ãîðîäíèé
ÈÑÒÎÐÈß ÁÎËÅÇÍÈ
ÁÎËÜÍÎÃÎ ÏÐÈÂÎËÜÍÎÃÎ ÑÅÐÃÅß ÍÈÊÎËÀÅÂÈ×À, 1941 ã. ð.
ÊËÈÍÈ×ÅÑÊÈÉ ÄÈÀÃÍÎÇ:
ÇÀÊÐÛÒÛÉ
×ÐÅÇÂÅÐÒÅËÜÍÛÉ ÎÑÊÎËÜ×ÀÒÛÉ ÏÅÐÅËÎÌ ËÅÂÎÉ ÁÅÄÐÅÍÍÎÉ ÊÎÑÒÈ ÑÎ ÑÌÅÙÅÍÈÅÌ ÎÒËÎÌÊΠÏÎ ØÈÐÈÍÅ È ÄËÈÍÅ.
ÊÓÐÀÒÎÐ
: ñòóäåíòêà 539 ãðóïïû
V êóðñàëå÷åáíîãî ôàêóëüòåòà
Øàãðîâîé Òàòüÿíû Èâàíîâíû
Ñàíêò — Ïåòåðáóðã
2001
| Ôàìèëèÿ, èìÿ, îò÷åñòâî | Ïðèâîëüíîâ Ñåðãåé Íèêîëàåâè÷ |
| Âîçðàñò | 59 ëåò (1941 ã. ð.) |
| Ïîë | Ìóæñêîé |
| Ìåñòî æèòåëüñòâà | Óë. Ó÷èòåëüñêàÿ ,äîì 3 ,êâ. 36 |
| Ìåñòî ðàáîòû | Ïåíñèîíåð |
| Ïðîôåññèÿ | — |
| Äàòà ïîñòóïëåíèÿ | 24 ôåâðàëÿ 2001 |
| Äàòà íà÷àëà êóðàöèè | 16 àïðåëÿ 2001 |
ÆÀËÎÁÛ Â ÄÅÍÜ ÎÑÌÎÒÐÀ
Áîëüíîé ïðåäúÿâëÿåò æàëîáû íà âûíóæäåííîå ïîëîæåíèå òåëà, òóïóþ áîëü â îáëàñòè ñðåäíåé òðåòè ëåâîãî áåäðà è òàçîáåäðåííîãî ñóñòàâà, âîçíèêàþùóþ ïðè íåçíà÷èòåëüíûõ äâèæåíèÿõ êîíå÷íîñòüþ, íå èððàäèèðóþùóþ. Æàëîáû íà îãðàíè÷åíèå äâèæåíèé â êîëåííîì, ãîëåíîñòîïíîì ñóñòàâàõ ëåâîé êîíå÷íîñòè, ñâÿçàííûå ñ ïðîâåäåíèåì ñêåëåòíîãî âûòÿæåíèÿ.
Ïðè äîïîëíèòåëüíîì îïðîñå ïî ñèñòåìàì è îðãàíàì æàëîá íå ïðåäúÿâëÿåò.
ANAMNESIS MORBI
Ñî ñëîâ áîëüíîãî òðàâìà â áûòó 24 ôåâðàëÿ 2001 ã., êîãäà íî÷üþ ïîøåë â ñàí — óçåë, ïðè ýòîì çàöåïèëñÿ íîãîé çà ïîðîã, ïîòåðÿë ðàâíîâåñèå è, ïàäàÿ íà íàðóæíóþ ïîâåðõíîñòü áåäðà, ïîòåðÿë ñîçíàíèå. Î÷íóâøèñü, ïî÷óâñòâîâàë ðåçêóþ áîëü, ñàìîñòîÿòåëüíî âñòàòü íå ìîã, îñîáåííî áåñïîêîèëî, ÷òî «áåäðî âñå ðàçáîëòàíî». Áûëà âûçâàíà áðèãàäà ñêîðîé ïîìîùè. Íàëîæåíà òðàíñïîðòíàÿ èììîáèëèçàöèÿ. Ðåçêàÿ áîëü áåñïîêîèëà ïîñòîÿííî. Äîñòàâëåí â ÍÈÈÒ èì. Âðåäåíà. Ïîñòàâëåí äèàãíîç: çàêðûòûé ÷ðåçâåðòåëüíûé îñêîëü÷àòûé ïåðåëîì ëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì îòëîìêîâ. Ïðîèçâåäåíà áëîêàäà ìåñòà ïåðåëîìà 0,5% ðàñòâîðîì íîâîêàèíà 60 ìë. Ïðîèçâåäåíà ðåíòãåíîãðàôèÿ. Íà ñíèìêå ñòîÿíèå îòëîìêîâ íåóäîâëåòâîðèòåëüíîå.
ANAMNESIS VITAE
Ðîäèëñÿ â ã. Ëåíèíãðàäå â 1941 ã.  äåòñòâå æèë â ïîäâàëå äî 4 ëåò. Ðîñ è ðàçâèâàëñÿ â ñîîòâåòñòâèè ñ âîçðàñòîì.  øêîëó ïîøåë ñ 7 ëåò, çàêîí÷èë 8 êëàññîâ, ó÷åáà äàâàëàñü ëåãêî. Ïîëó÷èë ñðåäíåå ñïåöèàëüíîå îáðàçîâàíèå ïî ñïåöèàëüíîñòè ñëåñàðü — ôðåçåðîâùèê. Ñëóæèë â ðÿäàõ ñîâåòñêîé àðìèè äèñëîöèðîâàííîé â ÃÄÐ, â òå÷åíèå äâóõ ëåò, äåìîáèëèçîâàëñÿ â ñðîê. Æåíèëñÿ, ðîäèëàñü äî÷ü. Ðàáîòàë ïî ñïåöèàëüíîñòè íà Áàëòèéñêîì çàâîäå.  1971 ã. îêîí÷èë òåõíèêóì ïî òîé æå ñïåöèàëüíîñòè. Íåïðåðûâíûé òðóäîâîé ñòàæ áåç èçìåíåíèÿ ìåñòà ðàáîòû, óâîëèëñÿ 3 ãîäà íàçàä ïî ñîñòîÿíèþ çäîðîâüÿ.  íàñòîÿùåå âðåìÿ íå ðàáîòàåò. Ïèòàåòñÿ ðåãóëÿðíî, äîìà. Æåíàò, èìååò äî÷ü 32 ëåò. Ïðîæèâàåò â îòäåëüíîé 2-õ êîìíàòíîé êâàðòèðå. Èç ïåðåíåñåííûõ çàáîëåâàíèé îòìå÷àåò ÎÐÇ, àíãèíó, ãðèïï, ñêàðëàòèíà, ñâèíêà. Àïïåíäåêòîìèÿ â 1957 ã.  1968 — ïåðåëîì ïðàâîé ãîëåíè (áûëî ïðîâåäåíî ñêåëåòíîå âûòÿæåíèå â áîëüíèöå èì. Ëåíèíà).  1991 ïåðåëîì áåäðà ïðàâîé íîãè (ëå÷èëñÿ àìáóëàòîðíî â òðàâìàòîëîãè÷åñêîì ïóíêòå ïî ìåñòó æèòåëüñòâà), ïîñëå ëå÷åíèÿ ïðàâàÿ íîãà êîðî÷å íà 2,5 ñì. Ñ 1992 ãîäà õîäèò ñ îïîðíîé ïàëî÷êîé, áåñïîêîÿò áîëè â òàçîáåäðåííîì ñóñòàâå ñïðàâà. Ñåìåéíûé àíàìíåç: òóáåðêóëåç, íîâîîáðàçîâàíèÿ, ïñèõè÷åñêèå ðàññòðîéñòâà, àëêîãîëèçì, âåíåðè÷åñêèå çàáîëåâàíèÿ, ãåïàòèò ó ñåáÿ è áëèçêèõ ðîäñòâåííèêîâ îòðèöàåò. Ãåíåòè÷åñêèé àíàìíåç íå îòÿãîùåí. Êóðèò ñ 13 ëåò, àëêîãîëåì íå çëîóïîòðåáëÿåò.
Àëëåðãîëîãè÷åñêèé àíàìíåç áåç îñîáåííîñòåé.
Ãåìîòðàíñôóçèé íå áûëî.
ÎÁÙÈÉ ÎÑÌÎÒÐ.
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Âíåøíèé âèä ñîîòâåòñòâóåò âîçðàñòó. Ñîçíàíèå ÿñíîå. Ïîëîæåíèå òåëà — âûíóæäåííîå. Òåëîñëîæåíèå íîðìîñòåíè÷åñêîå. Êîæíûå ïîêðîâû îáû÷íîé îêðàñêè, òåïëûå, ñóõèå, áåç î÷àãîâ äåïèãìåíòàöèè. Ïîäêîæíàÿ êëåò÷àòêà ðàçâèòà íîðìàëüíî, ðàñïðîñòðàíåíà ðàâíîìåðíî. Îòåêîâ íåò. Ïîäêîæíîé ýìôèçåìû íåò. Ñî ñòîðîíû ñåðäå÷íî ñîñóäèñòîé, äûõàòåëüíîé, ïèùåâàðèòåëüíîé, ìûùå÷íîé, íåðâíîé, ýíäîêðèííîé, âûäåëèòåëüíîé ñèñòåìû ïàòîëîãèé íå âûÿâëåíî.
STATUS LOCALIS
Ëåâàÿ íèæíÿÿ êîíå÷íîñòü èììîáèëèçèðîâàííà ëåñòíè÷íîé øèíîé. Ñòîïà ðîòèðîâàíà êíàðóæè. Ïàëüïàöèÿ ëåâîãî òàçîáåäðåííîãî ñóñòàâà áîëåçíåííà. Àêòèâíûå äâèæåíèÿ îòñóòñòâóþò. Ïàññèâíûå äâèæåíèÿ ðåçêî áîëåçíåííû. 24.02.2001 ïîä ìåñòíîé àíåñòåçèåéSol. Novocaini 1% ïðîâåäåíà ñïèöà ÷åðåç áóãðèñòîñòü ëåâîé áîëüøåáåðöîâîé êîñòè. ìåñòî ïåðåëîìà 1% ð ð íîâîêàèíà â êîëè÷åñòâå 60.0 ìë. Íà ñêåëåòíîì âûòÿæåíèè ñ ãðóçîì 7 êã.Êîæà ëåâîãî áåäðà áëåäíàÿ, ññàäèí è ðóáöîâ íåò. Îòåêà íåò. Íàðóøåíèå ôîðìû íåò. Ïðè ïàëüïàöèè îïðåäåëÿåòñÿ: òåìïåðàòóðà êîæíûõ ïîêðîâîâ áåäðà íîðìàëüíàÿ, òóïàÿ áîëü â îáëàñòè ñðåäíåé òðåòè ëåâîãî áåäðà è òàçîáåäðåííîãî ñóñòàâà, âîçíèêàþùàÿ ïðè íåçíà÷èòåëüíûõ äâèæåíèÿõ êîíå÷íîñòè, íå èððàäèèðóþùàÿ,ìÿãêèå òêàíè íîðìàëüíîé êîíñèñòåíöèè, ïóëüñàöèÿ è ÷óâñòâèòåëüíîñòü äèñòàëüíûõ îòäåëîâ íå íàðóøåíû, îïðåäåëÿåòñÿ ïàòîëîãè÷åñêàÿ ïîäâèæíîñòü, ùåëü ìåæäó êîñòíûìè îòëîìêàìè.
Äàííûå èçìåðåíèÿ:
| Äëèíà | Îêðóæíîñòü | |||
| Â/3 | Ñ/3 | Í/3 | ||
| Ïðàâîå áåäðî | 44 ñì | 40 ñì | 41 ñì | 37 ñì |
| Ëåâîå áåäðî | 42 ñì | 41 ñì | Îïðåäåëèòü íå âîçìîæíî | |
| Ïðàâàÿ ãîëåíü | 44 ñì | 29 ñì | 34 ñì | 25 ñì |
| Ëåâàÿ ãîëåíü | 43.5 ñì | Îïðåäåëèòü íå âîçìîæíî | ||
ÏËÀÍ ÎÁÑËÅÄÎÂÀÍÈß
1. Îáùèé àíàëèç êðîâè.
2. Êëèíè÷åñêèé àíàëèç êðîâè.
3. Ðåíòãåíîãðàôèÿ ëåâîãî áåäðà â ïðÿìîé è áîêîâîé ïðîåêöèè.
4. Îáùèé àíàëèç ìî÷è.
5. Áèîõèìè÷åñêèé àíàëèç êðîâè: îáùèé áåëîê, áèëëèðóáèí, êðåàòèíèí, ìî÷åâèíà, Ê+
, Na+
, Ñà2+
.
6. Êðîâü íà ñàõàð.
7. Rh
8. ÌÐ-ðåàêöèÿ.
9. ÝÊÃ.
ÄÀÍÍÛÅ ÎÁÑËÅÄÎÂÀÍÈß
Ãðóïïà êðîâè I
Ðåçóñ-ïðèíàäëåæíîñòü Rh+
Îáùèé àíàëèç êðîâè:
26/II-01: Ýð 4,24×1012
/ë, Hb 130 ã/ë, ÖÏ 0,95, Ëåé 9.0×109
/ë, Ýî- 3%, ï 1%, ñ 48%, Ëô-10%, Ìíö 3%, ÑÎÝ 31 ìì/÷
ñâåðòûâàåìîñòü 4 ìèí. 15 ñåê.
7/III-01: Ýð 4,5×1012
/ë, Hb 132 ã/ë, ÖÏ 0,98, Ëåé 7.4×109
/ë, Ýî- 1%, ï 2%, ñ 43%, Ëô-12%, Ìíö 3%, ÑÎÝ 25 ìì/÷.
20/III- 01: Ýð 4,6×1012
/ë, Hb 135 ã/ë, ÖÏ 0.94, Ëåé 7.0×109
/ë, Ýî- 1%, ï 6%, ñ 62%, Ëô-4%, Ìíö 3%, ÑÎÝ 15 ìì/÷
3/IV-01: Ýð 4,8×1012
/ë, Hb 136 ã/ë, ÖÏ 0.93, Ëåé 6.5×109
/ë, Ýî- 2%, ï 4%, ñ 48%, Ëô-20%, Ìíö 2%, ÑÎÝ 10 ìì/÷
Îáùèé àíàëèç ìî÷è :
26/II 2001.
öâåò ñîëîìåííî-æåëòûé
ïðîçðà÷íîñòü: ïðîçðà÷íàÿ
ðåàêöèÿ: êèñëàÿ
îáúåì 50.0 ìë
ïëîòíîñòü 1017
áåëîê — íåò
ýïèòåëèé ïëîñêèé 1-3 â ïîëå çðåíèÿ
Ley 1-2 â ïîëå çðåíèÿ
Ýð 1-2 â ïîëå çðåíèÿ
Ñëèçü +
Öèëèíäðû ãèàëèíîâûå 2 3 â ïîëå çðåíèÿ.
Ñîëè (îêñàëàòû) ++
15/III 2001.
öâåò ñîëîìåííî-æåëòûé
ïðîçðà÷íîñòü: ïðîçðà÷íàÿ
ðåàêöèÿ: êèñëàÿ
îáúåì 50.0 ìë
ïëîòíîñòü 1012
áåëîê — íåò
ýïèòåëèé ïëîñêèé 1-2 â ïîëå çðåíèÿ
Ley 1-2 â ïîëå çðåíèÿ
Ýð 1-2 â ïîëå çðåíèÿ
Öèëèíäðû ãèàëèíîâûå 2 3 â ïîëå çðåíèÿ.
Ñîëè (îêñàëàòû) +
Áèîõèìè÷åñêèé àíàëèç êðîâè:
26/II-01: áèëëèðóáèí 8.0 ììîëü/ë, ìî÷åâèíà 12,0 ììîëü/ë, êðàåòèíèí 24 ììîëü/ë, îáùèé áåëîê 72.8 ã/ë, Ê+
3.7 ììîëü/ë, Na+
135 ììîëü/ë, ãëþ 5.5 ììîëü/ë.
10/III-01: áèëèðóáèí 10.0 ììîëü/ë, ìî÷åâèíà 9.3 ììîëü/ë, êðàåòèíèí 22.8ììîëü/ë, îáùèé áåëîê 76.0 ã/ë.
Êðîâü íà ñàõàð:
12/III-01: 5,2 ììîëü/ë
ÌÐ-ðåàêöèÿ: îòðèöàòåëüíàÿ.
Rg
-ãðàôèÿ:
Íà ðåíòãåíîãðàììå ¹257 îò 24/II — 01 ëåâîãî áåäðà â ïðÿìîé è áîêîâîé ïðîåêöèè îïðåäåëÿåòñÿ ÷ðåçâåðòåëüíûé îñêîëü÷àòûé ïåðåëîì ëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì îòëîìêîâ ïî äëèíå, øèðèíå.
Rg-
ãðàôèÿ:
Íà ðåíòãåíîãðàììå ¹355 îò 11/III — 01 ëåâîãî áåäðà â ïðÿìîé ïðîåêöèè îïðåäåëÿåòñÿ îïðåäåëÿåòñÿ ÷ðåçâåðòåëüíûé îñêîëü÷àòûé ïåðåëîì ëåâîé áåäðåííîé êîñòè â óñëîâèè ñêåëåòíîãî âûòÿæåíèÿ. Îòëîìêè ôèêñèðîâàíû áåç ñìåùåíèÿ. Ôóíêöèîíàëüíàÿ îñü ïðàâèëüíàÿ.
ÝÊÃ:
26/II — 01. Ðèòì ñèíóñîâûé, ïðàâèëüíûé. ×ÑÑ 75 óäàðà â ìèíóòó. Íåçíà÷èòåëüíûå ìåòàáîëè÷åñêèå íàðóøåíèÿ ìèîêàðäà.
ÊËÈÍÈ×ÅÑÊÈÉ ÄÈÀÃÍÎÇ
ÇÀÊÐÛÒÛÉ×ÐÅÇÂÅÐÒÅËÜÍÛÉ ÎÑÊÎËÜ×ÀÒÛÉ ÏÅÐÅËÎÌ ËÅÂÎÉ ÁÅÄÐÅÍÍÎÉ ÊÎÑÒÈ ÑÎ ÑÌÅÙÅÍÈÅÌ ÎÒËÎÌÊΠÏÎ ØÈÐÈÍÅ È ÄËÈÍÅ.
Äèàãíîç ïîñòàâëåí íà îñíîâàíèè
: æàëîá áîëüíîãî íà îñòðóþ áîëü â îáëàñòè òàçîáåäðåííîãî ñóñòàâà, âåðõíåé òðåòè ëåâîãî áåäðà, âîçíèêàþùóþ ïðè íåçíà÷èòåëüíûõ äâèæåíèÿõ êîíå÷íîñòüþ, íå èððàäèèðóþùóþ;
àíàìíåçà áîëåçíè
: òðàâìà â áûòó, êîãäà, êîãäà íî÷üþ ïîøåë â ñàí — óçåë, ïðè ýòîì çàöåïèëñÿ íîãîé çà ïîðîã, ïîòåðÿë ðàâíîâåñèå è, ïàäàÿ íà íàðóæíóþ ïîâåðõíîñòü áåäðà, ïîòåðÿë ñîçíàíèå. Î÷íóâøèñü, ïî÷óâñòâîâàë ðåçêóþ áîëü, ñàìîñòîÿòåëüíî âñòàòü íå ìîã, îñîáåííî áåñïîêîèëî, ÷òî «áåäðî âñå ðàçáîëòàíî». Áûëà âûçâàíà áðèãàäà ñêîðîé ïîìîùè. Íàëîæåíà òðàíñïîðòíàÿ èììîáèëèçàöèÿ. Ðåçêàÿ áîëü áåñïîêîèëà ïîñòîÿííî. Äîñòàâëåí â ÍÈÈÒ èì. Âðåäåíà. Ïîñòàâëåí äèàãíîç: çàêðûòûé ÷ðåçâåðòåëüíûé îñêîëü÷àòûé ïåðåëîì ëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì îòëîìêîâ. Ïðîèçâåäåíà áëîêàäà ìåñòà ïåðåëîìà 0,5% ðàñòâîðîì íîâîêàèíà 60 ìë. Ïðîèçâåäåíà ðåíòãåíîãðàôèÿ. Íà ñíèìêå ñòîÿíèå îòëîìêîâ íåóäîâëåòâîðèòåëüíîå. Íàëîæåíî ñêåëåòíîå âûòÿæåíèå çà áóãðèñòîñòü ëåâîé áîëüøåáåðöîâîé êîñòè ñ ãðóçîì 7 êã.
äàííûõ îáúåêòèâíîãîîáñëåäîâàíèÿ: ïîëîæåíèå òåëà âûíóæäåííîå;
äàííûõ ëîêàëüíîãî îáñëåäîâàíèÿ: ëåâàÿ íèæíÿÿ êîíå÷íîñòü íà ñêåëåòíîì âûòÿæåíèè ñ ãðóçîì 7 êã, êîæà ëåâîãî áåäðà áëåäíàÿ. Ïðè ïàëüïàöèè îïðåäåëÿåòñÿ: îñòðàÿ áîëü â âåðõíåé òðåòè, ïàòîëîãè÷åñêàÿ ïîäâèæíîñòü.
äàííûõ èíñòðóìåíòàëüíîãî èññëåäîâàíèÿ: Íà ðåíòãåíîãðàììå ¹257 îò 24/II-01 ëåâîãî áåäðà â ïðÿìîé è áîêîâîé ïðîåêöèè îïðåäåëÿåòñÿ÷ðåçâåðòåëüíûé îñêîëü÷àòûé ïåðåëîì ëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì îòëîìêîâ ïî äëèíå, øèðèíå.
ËÅ×ÅÍÈÅ
· Ðåæèì ïîñòåëüíûé
· Äèåòà ¹15
· Êåòîíàë 2.0 â/ì ïðè áîëÿõ.
![]()
Â/ì õ 3 ðàçà â äåíü.
Ïîñëå ëå÷åíèÿ íàáëþäåíèå â òå÷åíèå äâóõ ëåò â äèñïàíñåðå.
ÄÍÅÂÍÈÊ ÊÓÐÀÖÈÈ ÁÎËÜÍÎÃÎ
16.04.2001
Æàëîáû íà âûíóæäåííîå ïîëîæåíèå òåëà, òóïóþ ïåðèîäè÷åñêóþ áîëü â îáëàñòè âåðõíåé òðåòè ëåâîãî áåäðà, âîçíèêàþùóþ ïðè äâèæåíèÿõ êîíå÷íîñòüþ, íå èððàäèèðóþùóþ, îáùóþ ñëàáîñòü.
Ñî ñëîâ áîëüíîãî àïïåòèò õîðîøèé. Ñòóë, äèóðåç â íîðìå.
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Òåìïåðàòóðà òåëà 36.8°Ñ. Êîæà è âèäèìûå ñëèçèñòûå áåç îñîáåííîñòåé.  ëåãêèõ äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò. Òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå. Ïóëüñ 76 óä/ìèí, ÀÄ 130/90 ìì. ðò. ñò. ßçûê âëàæíûé, ÷èñòûé. Æèâîò ïðè ïàëüïàöèè — ìÿãêèé, áåçáîëåçíåííûé.
Ñêåëåòíîå âûòÿæåíèå èñïðàâíî.
17.IV.2001
Æàëîáû íà âûíóæäåííîå ïîëîæåíèå òåëà, òóïóþ ïåðèîäè÷åñêóþ áîëü â îáëàñòè âåðõíåé òðåòè ëåâîãî áåäðà, âîçíèêàþùóþ ïðè äâèæåíèÿõ êîíå÷íîñòüþ, íå èððàäèèðóþùóþ Ñàìî÷óâñòâèå óäîâëåòâîðèòåëüíîå. Àïïåòèò õîðîøèé. Ñòóë îôîðìëåí, äèóðåç àäåêâàòåí.
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Òåìïåðàòóðà òåëà 36,80
Ñ. Êîæà è âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè, âëàæíîñòè.  ëåãêèõ äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò. Òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå. Ïóëüñ 70 óä/ìèí, ÀÄ 120/80 ìì. ðò. ñò. ßçûê âëàæíûé, ñëåãêà îáëîæåí áåëåñîâàòûì íàëåòîì. Æèâîò ïðè ïàëüïàöèè — ìÿãêèé, áåçáîëåçíåííûé.
Ñêåëåòíîå âûòÿæåíèå èñïðàâíî.
18.IV.2001
Æàëîáû íà âûíóæäåííîå ïîëîæåíèå òåëà, íîþùóþ áîëü â áåäðå, ïëîõîé ñîí íî÷üþ. Ñàìî÷óâñòâèå óäîâëåòâîðèòåëüíîå. Àïïåòèò õîðîøèé. Ñòóë îôîðìëåí, äèóðåç àäåêâàòåí.
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ñîçíàíèå ÿñíîå, â ìåñòå è âðåìåíè îðèåíòèðîâàí. Òåìïåðàòóðà òåëà 36,6°Ñ. Êîæà è âèäèìûå ñëèçèñòûå áåç îñîáåííîñòåé.  ëåãêèõ äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò. Òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå. Ïóëüñ 68 óä/ìèí, ÀÄ 120/85 ìì. ðò. ñò. ßçûê âëàæíûé, íå îáëîæåí. Æèâîò ïðè ïàëüïàöèè — ìÿãêèé, áåçáîëåçíåííûé.
Èíñòðóêöèè âûïîëíÿåò.
ÂÛÏÈÑÍÎÉ ÝÏÈÊÐÈÇ
Áîëüíîé Ïðèâîëüíîâ Ñ.Í., 1941 ãîäà ðîæäåíèÿ íàõîäèòñÿ íà ñòàöèîíàðíîì ëå÷åíèè â ÍÈÈÒ èì. Âðåäåíà ñ 24/II-01 ñ äèàãíîçîì:
Çàêðûòûé ÷ðåçâåðòåëüíûé îñêîëü÷àòûé ïåðåëîì ëåâîé áåäðåííîé êîñòè ñî ñìåùåíèåì îòëîìêîâ ïî äëèíå è øèðèíå
.
Ïðè ïîñòóïëåíèè ïðîèçâåäåíà áëîêàäà ìåñòà ïåðåëîìà, íàëîæåíî ñêåëåòíîå âûòÿæåíèåñ ãðóçîì 7 êã. Íà ðåíòãåíîãðàôèè óäîâëåòâîðèòåëüíîå ñòîÿíèå îòëîìêîâ. Îòëîìêè ôèêñèðîâàíû áåç ñìåùåíèÿ, ôóíêöèîíàëüíàÿ îñü ïðàâèëüíàÿ.
Ëàáîðàòîðíûå äàííûå
: îáù. àí. êð. 3/IV-01: Ýð 4,8×1012
/ë, Hb 136 ã/ë, ÖÏ 0.93, Ëåé 6.5×109
/ë, Ýî- 2%, ï 4%, ñ 48%, Ëô-20%, Ìíö 2%, ÑÎÝ 10 ìì/÷
Îáùèé àíàëèç ìî÷è
: öâåò ñîëîìåííî-æåëòûé, ïðîçðà÷íîñòü: ïðîçðà÷íàÿ, ðåàêöèÿ: êèñëàÿ îáúåì 50.0 ìë, ïëîòíîñòü 1017, áåëîê — íåò, ýïèòåëèé ïëîñêèé 1-3 â ïîëå çðåíèÿ, Ley 1-2 â ïîëå çðåíèÿ, Ýð 1-2 â ïîëå çðåíèÿ, Ñëèçü + ,Öèëèíäðû ãèàëèíîâûå 2 3 â ïîëå çðåíèÿ, Ñîëè (îêñàëàòû) ++.
Áèîõèìè÷åñêèé àíàëèç êðîâè:
10/III-01: áèëèðóáèí 10.0 ììîëü/ë, ìî÷åâèíà 9.3 ììîëü/ë, êðàåòèíèí 22.8ììîëü/ë, îáùèé áåëîê 76.0 ã/ë.
ÝÊÃ
:
26/II — 01. Ðèòì ñèíóñîâûé, ïðàâèëüíûé. ×ÑÑ 75 óäàðà â ìèíóòó. Íåçíà÷èòåëüíûå ìåòàáîëè÷åñêèå íàðóøåíèÿ ìèîêàðäà.
Íåîáõîäèìî ïðîäîëæèòü ëå÷åíèå, âîçìîæíî â àìáóëàòîðíûõ óñëîâèÿõ. Ïðîãíîç äëÿ æèçíè, ôóíêöèè êîíå÷íîñòè îòíîñèòåëüíî áëàãîïðèÿòíûé; äëÿ ïðîôåññèè íå áëàãîïðèÿòíûé.
Ðåêîìåíäàöèè:
1. Ìàññàæ í/êîíå÷íîñòåé.
2. Ëå÷åáíàÿ ãèìíàñòèêà.
3. Îãðàíè÷åíèå ôèçè÷åñêîé íàãðóçêè äî 6 ìåñÿöåâ.
4. Ðåíòãåíîëîãè÷åñêèé êîíòðîëü ÷åðåç 1 2 ìåñÿöà.
Ëèòåðàòóðà
:
1.Ó÷åáíèê ïî òðàâìàòîëîãèè è îðòîïåäèè ïî ðåä. Ã.Ñ. Þìàøåâà. Ì, Ìåäèöèíà 1990.
2. Ó÷åáíèê ïî âîåííî-ïîëåâîé õèðóðãèè, ïîä ðåäàêöèåé ïðîô. Ý.À. Íå÷àåâà, Ñàíêò-Ïåòåðáóðã, ÂÌÀ èìåíè Êèðîâà, 1994.
Источник
