Перелом нервных окончаний
Повреждение нервов при травме. Диагностика
Травмы периферических нервов и нервных сплетений встречаются достаточно часто. Во время первой войны в Персидском заливе повреждения нервов и нервных сплетений наблюдались в составе сочетанных повреждений у 65% пострадавших с травматическими ампутациями, у 55% пострадавших с переломами, у 45% пострадавших с травмами спинного мозга и 32% пострадавших с черепно-мозговыми травмами.
Около 21% повреждений нервов верхних конечностей связаны с дорожно-транспортными происшествиями. Типы повреждения нервов варьируют в зависимости от особенностей травмы. Большинство повреждений нервов у пострадавших в результате дорожно-транспортных происшествий наблюдаются в области верхних конечностей. Часто встречаются множественные повреждения.
При ДТП 91% таких повреждений диагностируется у водителей. У водителей транспортных средств часто наблюдается повреждение срединного нерва в области запястья и локтевого нерва в области локтевого сустава.
Повреждение плечевого сплетения часто возникает вследствие тракции находящегося в положении отведения плеча. Полный разрыв стволов плечевого сплетения обычно возникает при ДТП и является причиной глубокого паралича верхней конечности и потери чувствительности ниже уровня плечевого сустава. Чаще наблюдается повреждение нижней части плечевого сплетения, которое проявляется деформацией кисти в виде «когтистой лапы» и снижением чувствительности в зоне иннервации локтевого нерва.
Повреждения отдельных стволов плечевого сплетения часто наблюдается при колотых и огнестрельных ранениях. Повреждение подмышечного нерва часто встречается при вывихах плеча и переломах хирургической шейки плеча, тогда как мышечно-кожный нерв при переломах плеча лишь изредка оказывается поврежденным. При переломах плеча часто наблюдаются повреждения лучевого нерва.

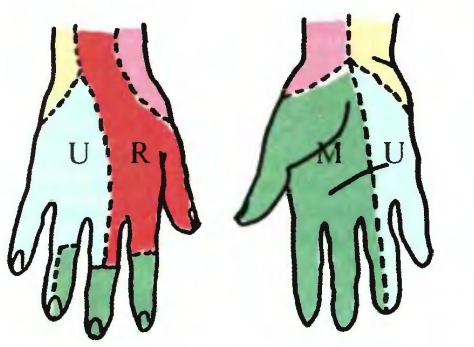
Иннервация кожи кисти (схема).
Красный цвет — n. radialis; зеленый — n. medianus; голубой — n. ulnaris;
желтый — n. cutaneus antebrachii medialis; розовый — n. cutaneus antebrachii lateralis.
Они проявляются нарушением разгибания предплечья, кисти и пальцев и снижением чувствительности на тыльной поверхности предплечья и тыль-но-лучевой поверхности кисти. Сдавление срединного нерва наблюдается при вывихах плеча, переломах в области запястья и огнестрельных ранениях, оно проявляется снижением силы пронации и сгибания пальцев.
Повреждения локтевого нерва можно наблюдать при переломах в области локтевого и лучезапястного сустава, они проявляются нарушением чувствительности в зоне иннервации локтевого нерва и деформацией кисти в виде «когтистой лапы».
Повреждения пояснично-крестцового сплетения обычно связаны с переломами костей таза и, как правило, являются неполными. Седалищный нерв может оказаться в зоне повреждения при переломах таза и бедра, а также при огнестрельных ранениях мягких тканей ягодичной области и бедра. Эти повреждения проявляются невозможностью активного сгибания в коленном суставе, нарушением движения в голеностопном суставе и снижением чувствительности по задней поверхности бедра, наружной поверхности голени и подошвенной поверхности стопы.
При переломах головки малоберцовой кости часто встречается повреждение общего малоберцового нерва. Следствием этого является слабость активного тыльного сгибания стопы и онемение на тыле стопы. Повреждение большеберцового нерва иногда наблюдается при переломах большеберцовой кости и лодыжек и проявляется слабостью подошвенного сгибания стопы и снижением чувствительности на подошвенной поверхности стопы.
В диагностике повреждений периферических нервов и сплетений на первом плане стоит клиническое обследование. Стандартная рентгенография не является методом диагностики повреждений нервов, однако она позволит диагностировать переломы, которые, скорее всего, будут причиной этих повреждений. В диагностике повреждений нервных сплетений полезной может оказаться магнитно-резонансная томография (МРТ).
Электронейромиография используется в диагностике повреждений как периферических нервов, так и нервных сплетений. В ряде ситуаций электронейромиография становится информативной только через 2-3 недели после травмы.
Выбор метода лечения зависит от типа повреждения, его тяжести и общего состояния пациента. Хирургическое лечение показано при необходимости декомпрессии и пластики нерва. При повреждениях срединного, локтевого и малоберцового нерва для сохранения объема движений и функции сегмента показано шинирование конечности. В задачи физиотерапевта и специалиста по трудотерапии входят сохранение объема движений, укрепление других групп мышц, обучение правильному использованию брейсов, ходьбе и повседневным навыкам. Очень важно объяснить пациенту, что повреждения нервов могут восстанавливаться в течение многих месяцев и то, что нарушение их функции может быть необратимым.
— Также рекомендуем «Лечение болевого синдрома после травмы. Комплексный региональный болевой синдром (КРБС)»
Оглавление темы «Реабилитация в травматологии»:
- Реабилитация при травме кисти. Рекомендации
- Повреждение нервов при травме. Диагностика
- Лечение болевого синдрома после травмы. Комплексный региональный болевой синдром (КРБС)
- Прогноз исхода травмы. Значение возраста
- Доступность реабилитационного лечения. Пример США
- Лечение боевой травмы. Принципы
- Сортировка раненых при боевых травмах. Принципы
- Оказание помощи раненым противника. Женевская конвенция
- Медицинская помощь под огнем противника. Тактика
- Уровни системы военной медицинской помощи США. Организация
Источник
Повреждение нерва — причины, симптомы и диагностика
Повреждение периферических нервов может привести к пожизненному функциональному неврологическому дефициту и значительно повлиять на качество жизни пациента. После повреждения нерва за пределами центральной нервной системы возникают многочисленные реакции в цепи нейронов от мозга к мышцам и в периферических рецепторах.
В 1941 г. Cohen представил систему классификации, которая была позже популяризирована благодаря Seddon. Sunderland расширил систему в 1951 г. с выделением пяти степеней для оценки степени тяжести повреждения нерва. Классификация основана на анатомии периферических нервов. Наконец, MacKinnon в 1988 г. добавил подтип частичного поражения, который часто описывается как шестая степень повреждения нерва. Классификация приведена в таблице ниже.
а) Этиология повреждения периферического нерва:
1. Травматическое повреждение. Алгоритм лечения включает дифференцировку типов повреждения. Проникающая открытая травма позволит сразу же заподозрить повреждения нервов, а при последующем оперативном вмешательстве появляется возможность оценки нервной структуры. При тупой травме без повреждения кожи возникает необходимость выбора между ушибом и переломом и определением связи функционального дефицита с повреждением нерва.
Периферический нерв состоит из нервных волокон (аксонов), эндоневрия, периневрия, эпиневрия и параневрия (адвентициальной оболочки). Параневрий содержит сосуды для кровоснабжения нервов и обеспечивает движения нервных пучков. Примерно 50% нерва состоит из соединительной ткани.
Перерыв нерва может быть острым и чистым или вовлекать большую часть нерва в разрыв с потерей ткани. Кроме того, возможно повреждение и при непроникающем механизме травмы, таком как растяжение, тепловая и электрическая травма, ишемия в результате компрессии или облучение. Ятрогенные травмы требуют особого внимания. Внутримышечные инъекции препаратов или применение местной анестезии может привести к повреждению нерва самой иглой.
Чаще всего к повреждению нерва приводят токсические эффекты при интраневральном введении лекарственных препаратов или после образования гематомы. Ятрогенные травмы нерва могут возникнуть при остеосинтезе переломов предплечья, операциях протезирования локтевого сустава и хирургическом лечении варикозного расширения вен нижних конечностей.
2. Компрессионная нейропатия. Нейропатией является повреждение нерва в результате компрессии периферического нерва в определенной области. Компрессионную нейропатию могут вызывать как внутренние, так и внешние факторы. Хроническая наружная компрессионная нейропатия возникает в местах с анатомической предрасположенностью к развитию высокого давления на нерв, в то время как острый синдром чаще всего является результатом травмы. Этиологическими факторами, влияющими на интраневральном уровне, являются сахарный диабет и ревматоидный артрит.
Компрессия, затронувшая один уровень нерва, может снижать порог развития аналогичных патологических изменений в другом сегменте нерва. Это состояние называется явлением двойного повреждения.

Классификация поражений периферических нервов Sunderland (модифицированная).
б) Патофизиология повреждения нерва:
1. Травма нерва. Повреждения нерва первой степени не вызывают существенных изменений в его анатомии. После аксотомии активируется последовательность процессов, известная как вторичная дегенерация нервных волокон. Периферическая часть аксона распадется и происходит дегенерация миелина. Через 2-4 дня дистальный конец аксона не сможет проводить электрические импульсы. Шванновские клетки, окружающие аксон, активируются в течение первых 24 часов и после этого начинают быстро расти. Шванновские клетки и макрофаги очищают трубку и подготавливают путь для регенерирующих аксонов.
Процесс очистки заканчивается через 5-8 недель. При более обширном повреждении с денервацией эндоневральной трубки, оболочка начинает процесс сокращения, который достигает максимума приблизительно через четыре месяца после травмы. Коллаген начинает откладываться вне шванновских клеток, и если аксон не поступает в эндоневральную трубку, то пролиферация фибробластов будет продолжаться, и, в конечном итоге, эндоневральная трубка облитерируется.
После повреждения тканей возникает воспалительная реакция в области разрыва нерва. Как указывалось для невральной трубки, удаление поврежденных тканей подготавливает зону для регенерации аксона. После тяжелой травмы пролиферация фибробластов будет способствовать формированию рубцовой ткани, становящейся барьером для аксона на пути к дистальному концу нерва.
После тяжелого поражения структурные изменения могут охватить все пути к телу клетки, означая валлеровскую дерегенрацию проксимального сегмента. В этом случае будут происходить изменения в теле клетки, при полном развитии ведущие к гибели нейрона. Утрата нейронов, очевидно, чаще происходит в чувствительных нервных путях и в черепных нервах. Кроме того, риск развития этого усиливается при повреждении вблизи тела клетки.
Степень ретроградной валлеровской дегенерации в проксимальной части нейрона будет определять расстояние, которое аксон должен пройти, прежде чем он достигнет перерыва. Нейроны периферической нервной системы сохраняют регенерационную способность как минимум 12 месяцев.
Рост аксона развивается без митотической активности или клеточной пролиферации нейрона. Аксон начинает посылать отростки в течение первых 24 часов после аксонотомии, примерно по пять на каждый аксон. Эти отростки «прощупывают» окружающие ткани в поисках дистального конца нерва. При прохождении разрыва нерва аксон последует за пролиферирующими шванновскими клетками, которые создают привлекательную местную микросреду, в том числе путем продукции факторов роста. Многие выросты аксона будут развиваться в неправильном направлении и не установят контакт с дистальной эндоневральной трубкой.
Если аксону удается установить контакт с дистальной эндоневральной трубкой, то весьма вероятно достижение мест назначения с темпом роста 0,5-1 мм в день. Если аксон не устанавливает дистальный контакт, то он перестает расти и образуется неврома.
б) Ущемление нерва. Если участок нерва подвергается равномерной внешней компрессии, например, при использовании барокамеры или манжеты, то основное отрицательное влияние на функцию нерва приходится на зоны между сдавленными и свободными сегментами. Давление испытывает преимущественно периферическая часть площади поперечного сечения нерва, в то время как деформация центральной части менее выражена. В кистевом туннеле, который является замкнутым пространством, нормальное гидростатическое давление на нерв составляет 5-15 мм рт. ст.
Давление 20-30 мм рт.ст. приведет к изменениям в микроциркуляции нерва и в аксональном транспорте. При давлении 30 мм рт.ст. начинаются первые нейрофизиологические изменения, а полное нарушение нервной проводимости возникнет при давлении > 50 мм рт. Давление колеблется в течение дня с пиком в шесть часов утра. Проводимость нерва нарушается при увеличении давления более 50 мм рт.ст. в зависимости от дозы. Не у всех пациентов с компрессионной нейропатией регистрируется такое давление, что указывает на возможность участия и других факторов.
Нервные волокна реагируют на это периневральным отеком, затем происходит фиброз, демиелинизация и, наконец, дегенерация нервных волокон. Ишемия не является достаточным фактором, чтобы вызвать демиелинизацию и валлеровскую дегенерацию, но она в любом случае приводит к нарушению функции аксонов.
При первой степени повреждения нерва восстановление происходит в течение первых 3-6 недель. Если компрессия сохраняется в течение длительного периода времени, то все большее число аксонов участвует в нейротмезисе, что, как правило, проявляется стойкими симптомами. Нерву потребуется больше времени, чтобы восстановиться после длительной компрессии или после эпизода с высоким уровнем компрессии. Наиболее часто используемая классификация Seddon приведена в таблице ниже.
в) Симптомы и диагностика повреждения нерва. Ущемление каждого конкретного нерва имеет характерный набор симптомов. Наиболее часто пациент будет жаловаться на: парестезии, боли в области иннервации нерва или слабость в мышцах. После травматического повреждения, в зоне распределения нерва его функция может быть полностью утрачена.
Состояние периферических нервов первоначально оценивается путем оценки сенсорной и моторной функции. Дополнительная информация может быть получена путем использования объективных методов, таких как ультрасонография и МРТ, и электрофизиологических методов, таких как электромиография и исследование нервной проводимости. Ультрасонография может быть использована для оценки движений нерва и наличия инородных тел внутри или вокруг нерва. В настоящее время УЗИ с высоким разрешением позволяет отличить нерв от окружающих тканей и определить разрыв нервного пучка или деформацию нерва в результате компрессии. МРТ может визуализировать нервы таким же образом, но только не в динамике.
При МРТ наблюдается изменение сигнала от денервированных мышц уже через четыре дня после травмы. МР-сигнал от мышц при нейропраксии остается нормальным.
Во время клинического обследования должен быть установлен уровень повреждения нерва и оценена степень тяжести поражения. Чувствительность может быть оценена несколькими способами. Все эти тесты являются субъективными, поэтому учитывают и другие факторы. Участок кожи без сенсорной иннервации выглядит блестящим, сухой на ощупь и после контакта с водой остается гладким. Обзор различных клинических градаций моторных и сенсорных функций приведен в таблице ниже. Jules Tinel описал феномен ощущения «покалывания» при перкуссии над пораженным нервом.
Положительный симптом Тинеля на протяжении дистальной части конечности является свидетельством регенерации аксонов. Отрицательный симптом является плохим прогностическим признаком.
Сила отдельных мышц оценивается по схеме и записываются любые нарушения моторной функции. Недостаточно просто отметить отсутствие движения конечности. Контрольные исследования в период реабилитации дают возможность проследить процесс регенерации поврежденного нерва. Атрофия денервированных мышц и асимметрия будет появляться позже.

Классификационная схема Highet.
— Также рекомендуем «Электромиография (ЭМГ) — показания, возможности»
Оглавление темы «Нейрохирургия нервов.»:
- Повреждение нерва — причины, симптомы и диагностика
- Электромиография (ЭМГ) — показания, возможности
- Исследование нервной проводимости — показания, методы
- Оценка результатов электромиографии (ЭМГ) и исследования нервной проводимости
- Принципы лечения повреждений периферических нервов
- Компрессия срединного нерва — методы диагностики, лечения по Европейским рекомендациям
- Компрессия локтевого нерва — методы диагностики, лечения по Европейским рекомендациям
- Компрессия лучевого нерва — методы диагностики, лечения по Европейским рекомендациям
- Компрессия плечевого сплетения — методы диагностики, лечения по Европейским рекомендациям
- Травма плечевого сплетения — методы диагностики, лечения по Европейским рекомендациям
Источник
18 august 2016
Раков Иван спрашивает:
Елена Ильинична! Здравствуйте! Меня зовут Иван и я тоже из Саратова. Год назад был перелом плечевой кости.Ставили аппарат Илизарова. После снятия есть небольшие проблемы с кистью (хуже разгибается), подозреваю, что был поврежден нерв. Как уточнить действительно ли пострадал нерв и какой?

Здравствуйте, Иван!
При переломах плечевой кости, действительно, достаточно часто страдает лучевой нерв, отвечающий за разгибание кисти и предплечья. Это происходит из-за анатомических особенностей его расположения. Однако существует вероятность повреждения и других нервных стволов.
В первую очередь Вам следует обратиться к грамотному неврологу для очной консультации. Необходимо уточнить сохранность рефлексов, наличие нарушений чувствительности и вегетативных расстройств, оценить мышечную силу в кисти.
Нейрофизиологическим методом инструментальной диагностики повреждений периферических нервов является электронейромиография. При ее проведении на кожу накладываются электроды, в определенных точках стимулируются нервные стволы и фиксируется моторный ответ с иннервируемых ими мышц. Он выводится на экран компьютера в виде кривой. Специалист анализирует характеристики полученных данных (порог вызывания, амплитуду, форму, латентный период, скорость проведения импульса по нервному волокну). Таким образом определяется поврежденный нерв, а также степень и уровень его поражения.
В соответствии с полученными результатами устанавливается диагноз и назначается лечение.
С уважением, Шоломова Елена.
Дополнение к вопросу
Я сделал по вашей рекомендации миографию. Там действительно повреждение плечевого нерва (в заключении смог разобрать: амп. М-отв. – 3,0; срв – 42; латентность 2,5, надеюсь правильно написал). У невролога был, лечение получаю. Хотел поинтересоваться вашим мнением, могло ли это повреждение быть следствием неправильно выбранного метода лечения перелома – мне накладывали аппарат Илизарова. Спасибо за ответ.
Дополнение к ответу
Здравствуйте, Иван! Выбор метода лечения диафизарных переломов осуществляется ортопедами-травматологами с учетом особенностей самой травмы и состояния пациента. Основных вариантов помощи – три. Это гипсовая иммобилизация, погружной остеосинтез и аппараты внешней фиксации. Для каждого из этих способов лечения есть свои показания и ограничения. Только гипсовой иммобилизацией ограничиваются при отсутствии смещения костных отломков, что при переломе плечевой кости практически не встречается за счет выраженной массы биципитальной, триципитальной и дельтовидной мышц.
При погружном остеосинтезе используются накостные и внутрикостные фиксирующие конструкции (пластины, стержни, болты и т.д.). Такой метод является опасным в плане повреждения нервного волокна, но надежно фиксирует отломки. Аппараты внешней фиксации позволяют осуществлять постоянный мониторинг и коррекцию положения костных отломков. Однако их не используют при повышенной вероятности повреждения и деформации самого конструкции. Данный вид остеосинтеза считается наименее травматичным для периферических нервов. Поэтому в Вашем случае рассматривать повреждение нерва как следствие неправильного выбора метода лечения перелома не стоит.
Наиболее частыми причинами повреждение нервно-мышечного аппарата при переломах являются их механическое повреждение костными отломками и сдавление тканевым отеком. По показателям электронейромиографии можно сделать вывод, что поражение плечевого нерва в Вашем случае негрубое. Скорость проведения импульса и амплитуда М-ответа снижены не более, чем на 15% Параметры резидуальной латентности находятся в пределах нормы. При адекватном комплексном лечении с использованием медикаментозных средств, лечебной гимнастики и физиопроцедур прогноз заболевания благоприятный.
С уважением, Шоломова Елена.
Уважаемые посетители! Обращаем Ваше внимание, что ответы врача носят исключительно информационный характер и ни в коем случае не заменяют очное посещение врача. Не занимайтесь самолечением. При первых признаках заболевания обращайтесь к врачу.
У вас есть свой вопрос врачу?
Последние консультации специалиста
Источник
