Перелом лучезапястного сустава рисунок
Снижение плотности костной ткани или травмы, приводят к частичному или полному нарушению целостности кости. Перелом запястья относится к достаточно распространенной травме предплечья и имеет несколько видов. Своевременное обращение за медицинской помощью позволяет диагностировать нарушение и применить комплексные меры для полного восстановления функциональности кисти.
Симптоматика
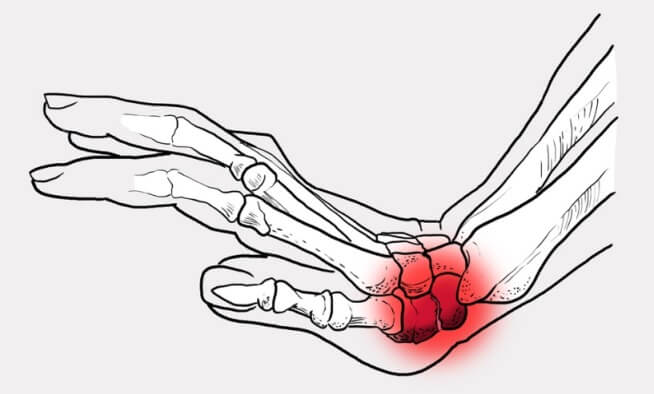
Клинические проявления перелома костей запястья зависят от характера и сложности повреждения. В первые дни после травмы симптомы схожи с обычным ушибом, после чего специфические признаки нарастают (характерны для этого типа перелома).
Общие признаки при переломе запястья:
- Нарастающая отечность в месте повреждения;
- Острая боль в момент травмы;
- Движения в кисти ограничены;
- Гематома (синяк) в области повреждения;
- Крепитация (характерный звук при переломах – хруст при любом движении);
- Деформация запястья (при смещении фрагмента кости);
- Баллотирование (патологическая подвижность кости при пальпации).
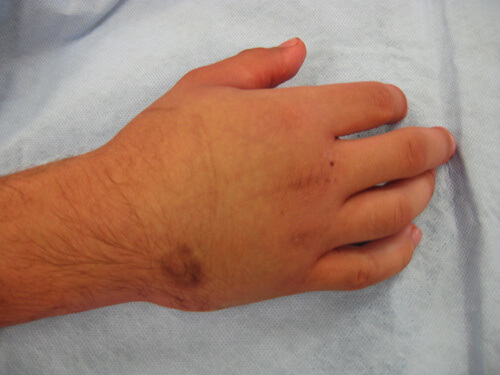
При открытом переломе, возможно, визуально увидеть нарушение целостности кости, либо ее фрагменты. Травма запястья часто бывает сочетанной с переломом плечевой кости или предплечья – к общей симптоматике присоединяется гипертермия (повышение температуры). Травма со смещением костного фрагмента или подвижного соединения (сустав), приводит к нарушению циркуляции крови – конечность становится холодной, кожный покров бледный.
Симптомы перелома одной из кости запястья руки могут иметь смазанную клиническую картину и незначительные проявления. Нарушение целостности костной ткани всегда приводит к ограничению подвижности пальцев – сгибание в кулак или разгибание становится невозможным (или ограниченным). Главными признаками перелома запястья являются непреходящая боль и отечность. Характер болезненных ощущений может быть разный – ноющий, тянущий. В состоянии покоя патологический симптом проходит, при нажатии на область повреждения отмечается острая боль. Отечность нарастает с каждым днем и достигает области локтевого сочленения.
Важно! Диагностировать закрытый перелом возможно только при помощи дополнительных методов исследования. Самолечение приводит к посттравматическим осложнениям.
Виды переломов запястья
Запястье образовано из костей предплечья (лучевая и локтевая) и расположенных в два ряда пястных костей (дистальные соединяются с пястными, а проксимальные с лучевой) – всего 8 костей.
| Верхний ряд, название кости | Нижний ряд, название кости |
|---|---|
| ладьевидная | трапеция |
| полулунная | трапециевидная |
| трехгранная | головчатая |
| гороховидная | крючковидная |
Верхние (проксимальные) и нижние (дистальные) поверхности костей являются суставными. Нарушение целостности костной ткани классифицируют по нескольким критериям. В зависимости от причины и локализации перелома выделяют типы нарушения, а также тяжесть поражения.
Виды перелома:
- Закрытый – целостность кожных покровов не нарушена;
- Открытый – целостность кожных покровов нарушена, костный фрагмент визуализируется;
- Полный перелом со смещением – анатомическое положение нарушено;
- Полный без смещения;
- Оскольчатый – кость раздроблена на мелкие фрагменты;
- Поперечный – кость сломана с условной линией, которая перпендикулярна оси трубчатой кости.
Типы перелома запястных костей носят название ученых, впервые описавших повреждения:
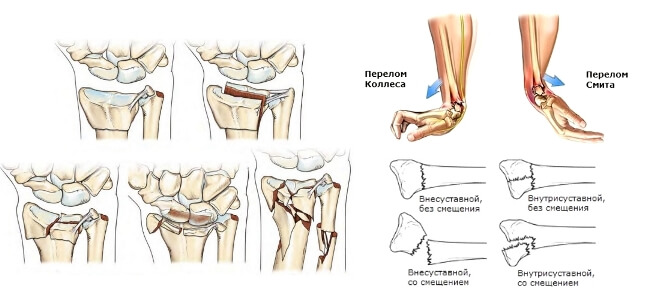
- Разгибательный (травма Коллиса) – нарушение целостности шиловидного отростка. Травма чаще возникает при падении с упором на вытянутые руки, в этот момент ладонь раскрыта;
- Сгибательный (травма Смита) – нарушение целостности лучевой кости. Травма возникает при падении с опорой на тыльную сторону кисти.
Перелом в области лучезапястного сустава может быть осложненный или неосложненный. Осложнения чаще характерны для открытого перелома, нарушение целостности тканей приводит к кровотечению или инфицированию раневой поверхности.

Отличия перелома от вывиха руки
Любая травма сопровождается реакцией рецепторов периферической нервной системы – после удара возникает боль. Дифференцировать вывих от перелома кисти возможно по характерным признакам. Травматолог проводит физикальный осмотр (наружный) поврежденной конечности, при подозрении на нарушение целостности кости назначается дополнительная диагностика.
Признаки вывиха:
- Острая боль при движении в области сустава;
- Подвижность кисти ограничена;
- Поврежденная рука визуально отличается от здоровой – укорочение конечности;
- Положение конечности неестественное – пациент щадит поврежденную руку, выбирая наиболее безболезненное положение;
- Отечность в области сустава.
В норме суставы прилегают друг к другу, вывих приводит к полному расхождению суставных концов. Травматический вывих возникает в результате резкого сокращения мышц, его главным отличием является локализация повреждения – отдалена от области сустава.
Внимание! Вправлять вывих должен только врач, самостоятельные манипуляции приведут к осложнениям в виде разрыва суставной капсулы или сухожилий.
Причины
Причины перелома руки в запястье чаще связаны с травмами. Нарушение целостности кости может вызвать даже незначительный удар. Женщины в период менопаузы чаще подвержены переломам в отличие от мужчин – гормональная перестройка приводит к остеопорозу (хрупкость костей).
Возможные причины:
- Воздействие внешнего фактора – травма (падение, ДТП);
- Следствие патологического процесса в организме – онкология, туберкулез. Костная ткань становится хрупкой, незначительное внешнее воздействие приводит к перелому.
Перелом в лучезапястном сочленении трапециевидной кости встречается достаточно редко, эта травма характерна для профессиональных спортсменов. В группу риска входят также пожилые люди с прогрессирующим остеопорозом. Левая конечность реже подвержена травмированию, в результате падения срабатывает защитный рефлекс – выпад вперед правой руки (характерно для правшей).
Диагностика
Кости запястья имеют небольшие размеры, что приводит к трудностям при диагностике. Травмы трапециевидной кости или трапеции сложно рассмотреть при помощи рентгена. Снимок в данных областях будет отражать лишь тень костей, исследование проводят при помощи дополнительных методов – КТ или МРТ.
Компьютерная томография или магнитно – резонансная, относятся к наиболее информативным и точным методам исследования. Визуализация даже сложных переломов возможна при мощи трехмерного моделирования структур в различных проекциях. После дифференциальной диагностики ортопед – травматолог оценивает степень повреждения и индивидуально подбирает тактику лечения.
Первая помощь после травмы
Правильно оказанная доврачебная помощь поможет избежать осложнений и облегчит состояние пострадавшего.
Алгоритм действий:
- Вызвать скорую помощь;
- Иммобилизовать поврежденную конечность (обездвижить) – из подручных материалов (доска, палка) сделать импровизированную шину, зафиксировав руку бинтом или любой тканью. Под руку подкладывают одежду либо марлю;
- Приложить холод на область травмы.
При открытом переломе на раневую поверхность накладывают только стерильный бинт, пропитанный антисептиком. Если присутствует кровотечение, то до приезда скорой, конечность перетягивают жгутом (или ремнем). Если пострадавший испытывает сильные боли, допускается обезболивание таблетированными препаратами из группы анальгетиков (Баралгин, Кеторол).
Важно! Категорически запрещено самостоятельно вправлять кость или извлекать осколки из раны.
Медикаментозные препараты
Медикаментозная терапия назначается при любом виде перелома и позволяет ускорить процесс регенерации костной ткани.
Лекарственные средства:
- Нестероидные противовоспалительные (Найз, Мовалис) – купируют болевой синдром, снимают отечность и воспаление;
- Препараты кальция (Кальция глюконат, Компливит – кальций) – назначают совместно с витамином Д, для лучшего усваивания макроэлемента;
- Антибиотики – применяют при открытом переломе или после оперативного вмешательства, в качестве профилактического средства;
- Хондропротекторы (Румалон, Артепарон) – синтезируют компоненты хрящевой ткани, профилактика дегенеративных изменений в костной ткани.
Препараты помогают восстановить костную ткань изнутри и запустить естественные защитные и регенеративные процессы в организме. Лекарственную терапию назначает только врач, дозировка препаратов подбирается индивидуально, учитывая возраст и тяжесть повреждения.
Лечебные мероприятия
Лечение при переломе кости лучезапястного сочленения направлено на восстановление ее анатомического положения и обеспечение полного покоя травмированной конечности. От тяжести травмы зависит дальнейшая тактика лечения и необходимость в стационарном наблюдении. Типичные переломы, не имеющие осложнений, контролируются амбулаторно.
Консервативное лечение
Консервативный метод применяется для неосложненных переломов, травматолог проводит местное обезболивание и вправляет кость (при смещении, но без признаков патологии). Фиксация анатомически правильного положения кости обеспечивается при помощи гипсовой лонгеты (от пальцев до области локтевого сустава). Большой палец на поврежденной руке также подлежит фиксации. Для обеспечения полного покоя, поврежденная конечность помещается в косынку, либо ортопедический бандаж.
Оперативное лечение
Деформация кости, либо перелом с множественными оскольчатыми фрагментами, является показанием для проведения инструментального вмешательства. Сопоставление фрагментом кости (репозиция) проводят с использованием вспомогательных приспособлений.
Виды оперативной репозиции:
- Закрытая – через кожу проводятся спицы или пластины, необходимые для фиксирования фрагментов (применяется местное обезболивание);
- Малоинвазивная – костные фрагменты фиксируются винтами в кости и пластиной расположенной подкожно (применяется местная анестезия);
- Открытая – кожные слои рассекаются, для устранения мелких осколков вручную. Кости придают анатомически правильное положение при помощи скоб и штифтов (применяется медикаментозный сон);
- Компрессионно – дистракционная фиксация – применяют аппарат для внешней фиксации костных фрагментов (общая анестезия).
После снятия фиксирующих приспособлений проводят контрольную диагностику (рентген или КТ), чтобы проверить адекватность восстановления кости и оценить проведенную репозицию.
Сколько заживает и сколько носить гипс
Сколько потребуется носить гипс для полного срастания поврежденной кости, зависит от вида перелома и выбранного травматологом метода лечения. При неосложненных травмах ладьевидной или лунной кости иммобилизация гипсовой лонгетой проводится до полного срастания перелома – это занимает от 1 до 1,5 месяца. Для остальных неосложненных переломов, проводят контрольную рентгенографию через 3 недели и при признаках благополучной регенерации костной ткани гипс снимают.
После оперативной репозиции поврежденную конечность также иммобилизуют при помощи гипса (кроме метода аппаратной фиксации), рентген – контроль проводят не ранее чем через два месяца. При травме Колесса конечность фиксируют на 5 недель, а при переломе Смита до двух месяцев. Если за это время не образуется костная мозоль, то гипс оставляют еще на месяц, с последующим диагностическим контролем.
Последствия и осложнения
Своевременное обращение за квалифицированной медицинской помощью редко приводит к осложнениям. Тяжелые последствия возникают при самостоятельном лечении либо несоблюдении рекомендаций врача после снятия гипсовой повязки. Резкие физические нагрузки на поврежденную конечность, могут привести к рецидиву (повторный перелом).
Осложнения непосредственно травмы
Осложнения чаще возникают при неправильной иммобилизации конечности или открытом переломе. Острые края сломанной кости травмируют мышцы и нервные волокна – импульсы не поступают в головной мозг, что приводит к нарушению управления рукой и потере чувствительности.
Возможные осложнения:
- Разрыв сухожилий – пальцы полностью или частично теряют двигательные возможности;
- Инфицирование раневой поверхности – развивается воспаление;
- Повреждение магистрального сосуда – развивается внутритканевое кровотечение и нарушение кровоснабжения кисти.
Перелом запястья со смещением может вызвать патологические отеки на поврежденной кисти – последствия этого осложнения приводят к рефлекторной неподвижности пальцев и развитию остеопороза. Отек Турнера встречается очень редко.
Осложнения, которые могут появиться в отдаленном будущем в результате давней травмы
Оперативный метод лечения переломов считается наиболее эффективным и снижает риск осложнений в будущем. Но не исключено осложнение в виде неправильного срастания кости, после которого потребуется повторная репозиция. Существует также риск инфицирования тканей при установке фиксирующих приспособлений – образуется гнойная полость в кости (остеомиелит).
Возможные осложнения:
- Образование ложного сустава – гипс зафиксирован слабо, мозоль образовалась с просветом между костью, это приводит к образованию воспалительного процесса;
- Аномальные размеры костной мозоли – нарушается двигательная функция лучезапястного сочленения;
- Ишемическая контрактура Фолькмана – возникает при сильной фиксации гипсовой лонгетой. Нарушение артериального кровотока приводит к деформации запястья и пальцев (когтистая деформация).
При закрытом переломе часто образуется внутрисуставной кровяной сгусток, кисть со временем теряет функцию физиологической подвижности.
Реабилитационные мероприятия
Реабилитация после перелома необходима для восстановления подвижности кисти и купирования болевого синдрома. Восстановительный период при тяжелых травмах довольно длительный и может занять около года. Реабилитация включает в себя комплекс различных методик, которые врач – реабилитолог подбирает индивидуально, в зависимости от вида и тяжести травмы.
Методы реабилитации:
- Физиопроцедуры (парафин, электрофорез)
- Массаж;
- Лечебная физкультура.
Данные методы позволяют восстановить кровообращение и не допустить мышечную атрофию, вследствие длительного вынужденного обездвиживания конечности. После прохождения полного курса, двигательные функции восстанавливаются через 2 месяца (при типичных переломах), физические нагрузки можно возобновить только спустя 6 месяцев.
Гимнастика
Первые тренировки начинаются уже со второго дня после травмы – движения пальцами. Когда отек полностью сходит и не отмечается болевых ощущений, добавляют упражнения для локтевого сустава. Первые тренировки начинают с пассивных движений, чтобы постепенно вернуть мышцам активность.
Гимнастика для суставов запястья
Активно разрабатывать суставы можно только после снятия гипса, упражнения выполняют в домашних условиях.
Комплекс упражнений:
- Перебирание пальцами по ровной поверхности («бег»);
- Перебирание или складывание мелких предметов (спички, крупа);
- Имитация взятия щепотки соли;
- Попеременное касание каждым пальцем большого пальца;
- Сжатие и разжимание пальцев;
- Отведение мизинца в сторону при одновременном касании других пальцев большого пальца.
В период реабилитации используют фиксаторы для кисти или эластичное бинтование – снижают излишнюю нагрузку на сустав. После полного восстановления постепенно переходят к упражнениям с отягощением.
Своевременно оказанная медицинская помощь минимизирует риск осложнений и помогает полностью восстановить поврежденную конечность. Восстановительные методики ускорят регенерацию костей и в короткие сроки вернуться к привычному образу жизни.
Источник
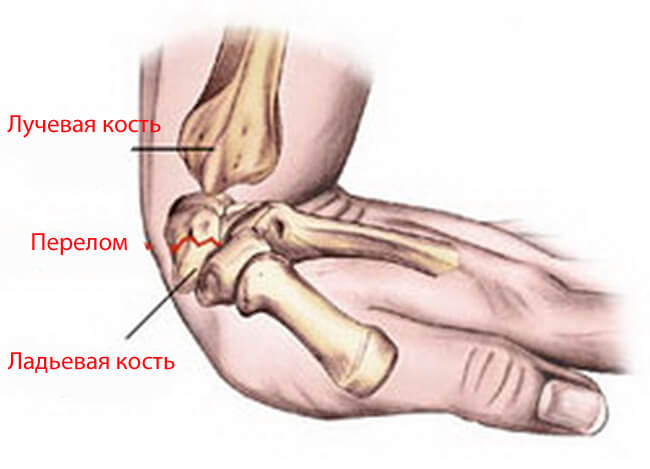
Лучезапястный сустав — это лучевая кость и кости запястья, они подвижно соединены. Расширенная вогнутая суставная поверхность, которая повернута в сторону запястья, примыкает к дистальной поверхности треугольного хрящевого диска. Он в свою очередь соединен с выпуклой проксимальной поверхностью лучезапястных костей первого ряда сустава: ладьевидной, полулунной и трехгранной. Этими костями и образован сустав. Запястье – расстояние между предплечьем и кистью. Его название тем и обусловлено, что расположено оно «за пястью», в проксимальной стороне предплечья.
Лучезапястный сустав образован костями, расположенными в 2 ряда, которые имеют неправильную форму и находятся в различных плоскостях. Поэтому он имеет такую фигурную форму. Другое его название – анатомическая табакерка или лучевая ямка.
По сути, это треугольное углубление на тыльной стороне кисти у основания большого пальца, между сухожилиями его короткого и длинного разгибателя и длинной отводящей мышцы. Такое название дано издревле, потому что эта область использовалась для размещения и нюханья табака.
Здесь проходит лучевая артерия и можно прощупать пульс. Два ряда запястных костей (дистальные и проксимальные) имеют по 4 кости, между которыми находится хрящевая прослойка.
По числу образующих костей лучезапястный сустав относится к сложным (больше двух костей) и комплексным (есть хрящевой диск), а по форме суставных поверхностей он относится к эллипсовидным и имеет две оси вращения — сагиттальную и фронтальную.
Состав первого ряда лучезапястного сустава следующий:
- ладьевидная кость, полулунная, трехгранная (или треугольная) и гороховидная;
- второй ряд — крючковидная, головчатая, большая и малая многоугольная.
Лучезапястный сустав человека может осуществлять такие движения, как отведение и приведение кисти – по сагиттальной оси; сгибание и разгибание – по фронтальной оси; эллипсовидность сустава позволяет делать круговые вращения кисти.
Лучезапястные кости окружены связками – коллатеральными лучевыми и локтевыми. Которые крепятся к шиловидному отростку локтевой кости в одном конце, и к гороховидной кости в другом. Существуют еще 2 связки запястья поменьше – тыльная и ладонная.
Соединение лучезапястных костей может совершать движения благодаря мышцам вокруг. Все мускулы сочленения объединены в 4 группы:
- Группа 1 — отвечает за сгибание запястья и мизинца.
- Группа 2 — разгибает запястье и приводит кисть.
- Группа 3 — отводит кисть и участвует в сгибании запястья.
- Группа 4 – участвует в приведении и разгибании запястья.
Кровоснабжение запястья идет за счет лучевой, локтевой и межкостной артерий. Отток крови по венам осуществляют по две лучевые, локтевые и межкостные вены, а также ладонная венозная дуга запястья.
Одной из интересных особенностей запястья является то, что на нем практически нет жировой прослойки, и под тонкой кожей анатомию сустава т. е. кости, образующие лучезапястный сустав, легко прощупать.
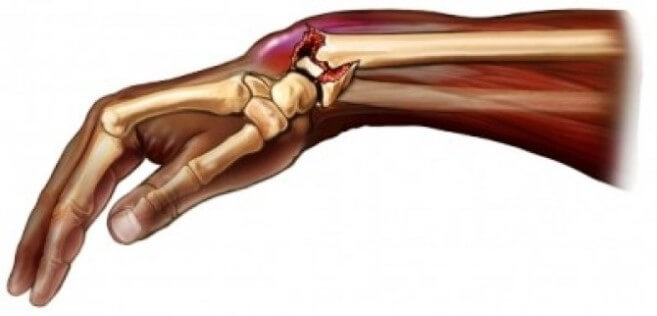
Причины переломов
Самая частая причина переломов лучевой кости (луча) – падение человека на вытянутую руку с упором на ладонь. Такие травмы возможны при падениях с высоты своего роста, например, в гололед, при ДТП, езде на велосипеде или мотоцикле.
Способствует перелому луча и остеопороз. В таком случае кости становятся хрупкими из-за недостатка кальция, и даже при несильном ударе легко ломаются. Патология особенно характерна для пожилых после 60 лет. К повреждениям и переломам лучезапястных костей следует относиться очень внимательно, иначе они приводят к возникновению контрактур.
Классификация переломов
Перелом у пострадавшего нужно не только установить, но классифицировать. Это крайне важно для выбора тактики лечения и оказания помощи. Поэтому предлагаем изучить, как подразделяются переломы лучевой кости лучезапястного сустава:
- Внесуставный и внутрисуставный; в последнем случае перелом с его линией находится в самом суставе.
- Оскольчатый — кость ломается на более чем три фрагмента;
- Открытый и закрытый перелом, в зависимости от наличия повреждения кожи.
Перелом может касаться лучевой кости или лучезапястных костей. В сочленении чаще всего ломается радиальная кость, далее по частоте следует ладьевидная.
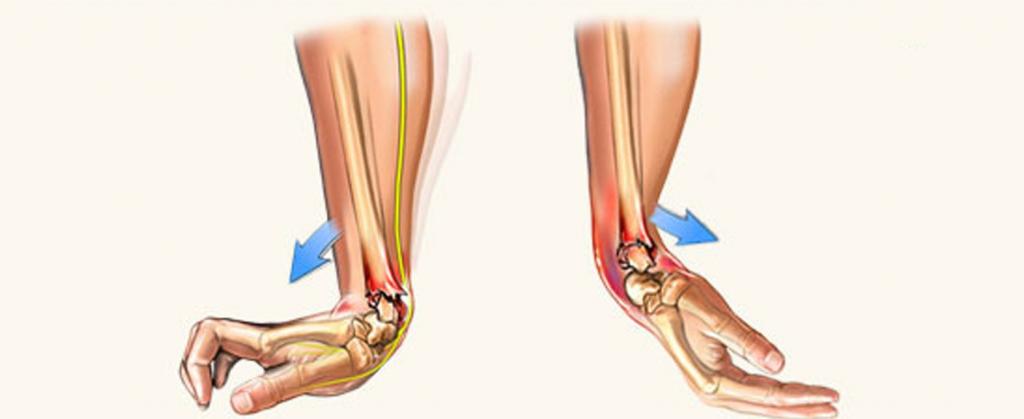
Также переломы делятся на сгибательные и разгибательные. Перелом Коллеса – разгибательный. При нем точка удара приходится на ладонь, т. е. человек упал на ладонь. Лучевая кость ломается от дистального конца повыше, ближе к предплечью. Обломки кости обычно смещаются проксимально вверх от ладони, т.е. в область большого пальца и ближе к тыльной части. Такой перелом характерен появлением шишки, называемой штыком. Консолидация довольно быстрая за счет хорошего кровообращения в данной области луча.
Перелом Смита – сгибательный или обратный перелом Коллеса. Встречается намного реже. Разрушающая сила направлена на тыльную поверхность запястья. Это возможно, если в катастрофе человек приземлился на спину и упал на тыльную сторону кисти. При такой травме запястье становится похожим на вилку, осколки луча смещаются в сторону ладони. Нередко такой перелом бывает открытый, с сильным кровотечением.
Среди лучезапястных костей чаще других ломается ладьевидная, далее – полулунная. Но может ломаться и любая из восьми остальных.
Подобные травмы могут делиться по линии перелома, наличию смешения или в зависимости от места расположения. Смещение лучезапястных костей (их обломков) при переломе всегда вызывает деформацию запястной области. К сожалению, иногда рука остается видоизмененной навсегда.
В ладьевидной кости линия перелома может проходить в проксимальной части, средней и дистальной. Довольно часто встречается комбинированный, или сочетанный перелом лучезапястных костей, при котором страдают сустав и сами кости запястья. Это бывает, когда человек, падая, подворачивает руку под себя или на его кисть действует внешняя сила. Например, в драке.
В зависимости от силы действия, переломы могут быть поперечными и оскольчатыми. Поперечный имеет ровные сколы.
Общие симптомы переломов запястья

Если в результате падения человек приземлился на руку, и у него сразу возникла резкая боль в области запястья, ограничение подвижности, отек, гематома или синяк, деформация запястья, крепитация или хруст, онемение пальцев, это говорит о переломе. В данном случае следует немедленно обратиться к врачу.
После перелома лучезапястных костей руки симптомы, как правило, всегда яркие, клиника развивается стремительно и сразу. Проявления возникают практически одновременно, но первый из них – боль. Иррадиировать она может в кисть и предплечье. Всегда усиливается при попытке сжать руку в кулак или разогнуть. Болевая ось проходит по ладьевидной кости, т.е. на оси большого и указательного пальцев.
Гематомы и кровоподтеки возникают при разрыве капилляров и выходе жидкости в межтканевое пространство. Это и механизм отека. При массивных повреждениях могут возникать и кровотечения или гематомы обширного характера.
Все это приводит к вынужденному положению кисти, чтобы уменьшить боль. Человек держит ее неподвижно. При открытых переломах у раны почти всегда имеются рваные края, которые могут инфицироваться.
На рентгене всегда линия перелома прослеживается четко. Однако боль в равной степени может свидетельствовать не только о переломе костей лучезапястного сустава, но и о вывихе, артрозе, воспалении, остеопорозе. Отличие в том, что пораженная рука сохраняет полную или частичную подвижность. Каждая кость при переломе имеет свои признаки.
Симптомы переломов отдельных костей
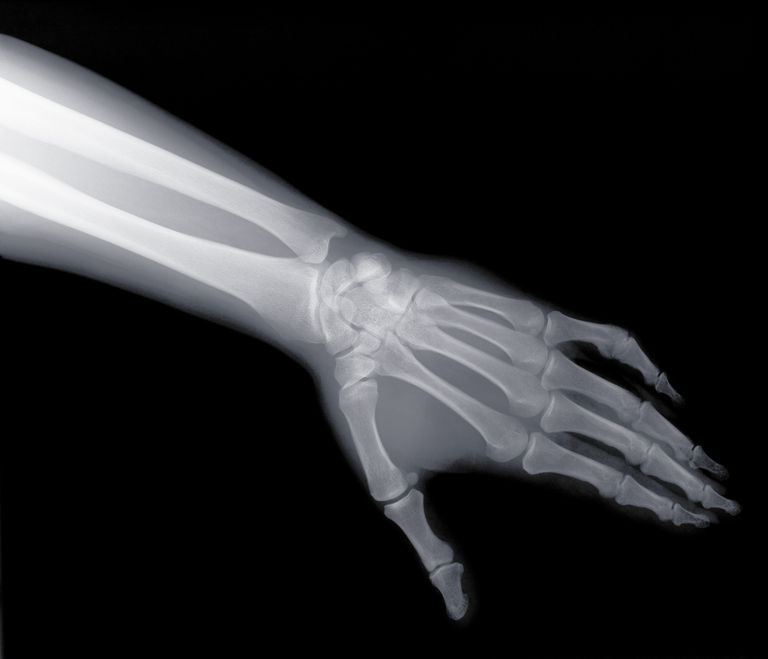
Итак, характер боли и симптомы зависят от того, какая кость сустава сломана:
- Для ладьевидной характерны боль в лучевой ямке, у основания большого пальца. Если поднять его вверх, боль возникает при перкуссии 1 и 2 пальцев. Разгибать кисть больно, так же как и сжимать в кулак. Присутствуют отечность и гематомы в месте повреждения. При наличии смещения сустав деформируется, отломки могут крепитировать и быть патологически подвижными. Ограничиваются активные и пассивные произвольные движения кистью.
- Перелом полулунной кости проявляется болью в месте перелома и в районе 3 и 4 пальцев; появляются отеки и синяки. Разгибание кисти причиняет сильную боль.
- Симптомы перелома других лучезапястных костей — боль в запястье и отек при пальпации места повреждения, болезненность при нагрузке на тот палец кисти, ось которого проходит через поврежденную кость.
Диагностика
Поскольку симптоматика в случае ушибов, растяжений и вывихов во многом сходна, для достоверной диагностики делается рентгенография в двух проекциях. Это поможет точно поставить диагноз.
Осложнения повреждения
Причиной осложнений может послужить некорректная гипсовая лонгета или фиксация, а также позднее обращение к врачу, когда человек считал свой перелом простым ушибом.
При ложном суставе ладьевидной кости происходит нарушение функциональности запястья и его повышенная подвижность. Особенно часто это встречается у пожилых.
При позднем обращении перелом руки со смещением в запястье может срастись неправильно, с повреждением сосудисто-нервного пучка. Тогда болевой синдром становится хроническим, функции кисти нарушаются, и она деформируется. Также возможно замедленное сращение и несрастающийся перелом костей запястья.
Процесс лечения

Процесс лечения перелома лучезапястных костей разделяют на несколько этапов:
- первая помощь;
- осмотр у врача;
- медикаментозное купирование болевого синдрома;
- основное лечение;
- реабилитация.
Когда перелом не сложный и смещения нет, достаточно будет иммобилизации гипсом.
При смещениях отломков следует восстановить их правильное анатомическое расположение, т. е. вправить – это первоначальная процедура.
В противном случае будет развиваться артроз. Ввиду болезненности процедуры проводится она с местной анестезией раствором новокаина. Фиксация кости достигается за счет наложенного гипса.
При открытом переломе пациенту надевают компрессионно-дистракционный аппарат Илизарова, т. е. это обездвиживание кости извне. При нормальном процессе сращения уже через две недели его снимают и заменяют гипсовой лонгетой.
Контроль состояния проводится рентгеном. Для лечения перелома лучевой кости лучезапястного сустава применяют лечение консервативное. Если лучевой перелом без смещения, то накладывают гипсовую тыльную лонгету от верхней трети предплечья до основания пальцев на 2-3 недели. Кисть при этом слегка согнута.
Спустя этот срок назначается лечебная гимнастика, акцент которой делается на пальцы. В это время возможно применение УВЧ на область перелома. Активная разработка сустава начинается после снятия гипса. Назначаются ЛФК, массаж, физиотерапия.
При повреждении кости без обломков гипс накладывают на срок от 4 до 6 недель.
При раздробленных повреждениях для обездвиживания обломков и во избежание вывиха используется чрескожная трансартикулярная фиксация на срок до 6 недель. Контрольный рентген проводится через неделю. Врач осматривает больного ежедневно и обязательно.
При переломе со смещением, при котором была проведена репозиция отломков, контрольные снимки делают каждые 10 дней в течение месяца. Контроль позволяет убедиться в неподвижности костей после фиксации. В первые дни после перелома нужно обязательно обращать внимание на пальцы, возможность их движений. Излишнее сдавление гипсовой повязкой может приводить к отеку и невриту периферических нервов. В таких случаях хирург может разрезать мягкий бинт, а края лонгеты слегка отогнуть.
Активные движения пальцами нужно делать со второго дня наложения лонгеты. А после снятия отека и болевых ощущений нужно проводить движения лучезапястным суставом – пронацию и супинацию.
Из медикаментозного лечения назначаются:
- препараты кальция в сочетании с витамином Д, «Остеогенон», «Остемакс», мумие, поливитаминные комплексы с минералами;
- репаративные препараты;
- анальгетики в первые дни для устранения болевого синдрома.
При инфицировании необходима антибактериальная терапия. В период заживления важное значение приобретают диета, фитотерапия.
Фиксация перелома Коллеса
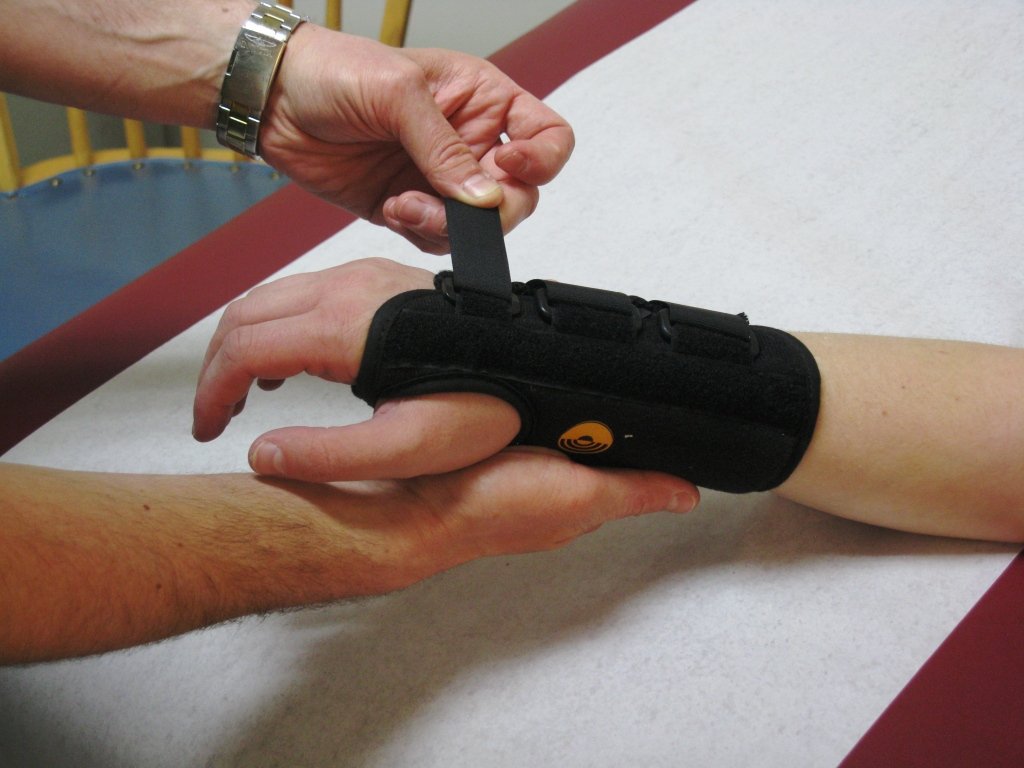
При разгибательном переломе врач должен произвести тракцию (растяжение) по оси предплечья за кисть и одновременно обратную тракцию в обратном направлении за плечо. После завершения растяжения накладывают тыльную гипсовую лонгету, а руку располагают ладонной поверхностью вниз.
Фиксация перелома Смита
При сгибательном переломе репозиция аналогична, но дистальный отломок отодвигается к тыльной поверхности кисти. Фиксация перелома проводится также ладонной тыльной повязкой, рука укладывается ладонью вверх.
Хирургическое вмешательство
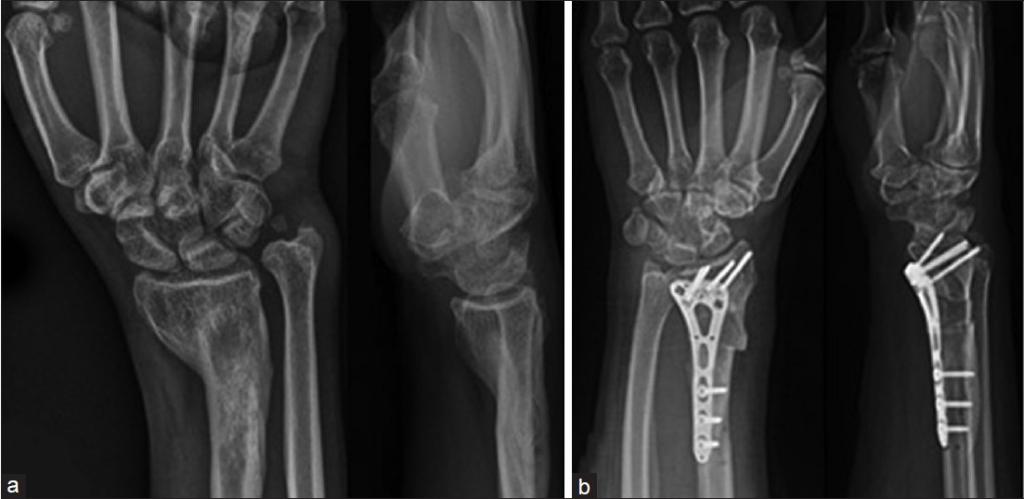
Операция проводится в тех случаях, когда смещенные отломки находятся в критическом состоянии, они не держатся после репозиции в правильное положение.
В этом случае хирургом-травматологом скрепление производят воедино спицами, винтами или титановыми пластинами.
Вправление хирурги производят открытым и закрытым способом, что зависит от вида самого перелома. Закрытая операция занимает меньше времени и нетравматична. Она проводится без разрезов кожи. Минус метода — в торчащих концах спиц, через которые рана может инфицироваться. Это же задерживает и процесс реабилитации при таких переломах.
Открытая репозиция руки проводится с классическим разрезом и устранением смещения с использованием вышеуказанных скреплений. Разработка сустава происходит в таких случаях раньше положенного срока, и ношение гипса необязательно.
Реабилитационный период
Этот период — завершающий и важный, от него зависит дальнейшая работа кисти. Он включает в себя:
- ЛФК (лечебную физкультуру);
- массаж и разработку сустава активными и пассивными движениями.
Программа разработки подбирается индивидуально врачом-реабилитологом и проводится под его контролем. По характеру перелома он разрабатывает индивидуальные упражнения, которые помогут полностью восстановить функциональность кисти.
В заключение можно сказать, что повреждения запястья не являются опасными для жизни, но приносят множество неприятных моментов при их лечении и реабилитации. Во избежание опасных последствий важно соблюдать все предписания врача.
Источник
