Перелом лучевой кости на ноге у ребенка
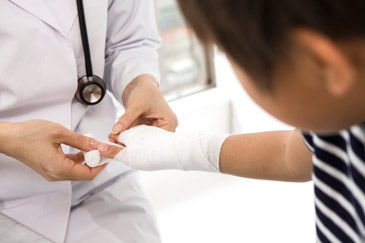
У детей относительно упругие кости, плотная эластичная надкостница и хорошо развитые мягкие ткани, защищающие от переломов. Тем не менее уже в первые десять лет жизни каждый 15 россиянин перенес перелом[1]. К пятнадцати годам хоть раз в жизни носил гипс (или перенес операцию по поводу перелома) уже каждый восьмой ребенок. Чаще всего дети ломают кости предплечья — 37,4% всех переломов. Чуть реже повреждаются кости голени и лодыжки (22%), на третьем месте по частоте — переломы ключицы (9%).
Чем отличаются детские переломы от взрослых, возможные последствия травмы и современные методы восстановления — в нашем обзоре.
Особенности переломов костей у детей
Кости у детей содержат больше воды, органических веществ и меньше минеральных солей, чем у взрослых. Между эпифизами — «головками» трубчатой кости, где она сочленяется с суставом, — и диафизами — «трубками» кости с костномозговым каналом — у детей находятся хрящевые зоны роста. В этих зонах активно делятся клетки, обеспечивая постоянное удлинение костей. И это самый слабый участок детских костей. Увеличение костей в поперечнике происходит за счет костеобразования со стороны надкостницы, более толстой и эластичной. Эти особенности приводят к тому, что у детей появляются особые виды переломов, практически не встречающиеся у взрослых:
- надлом или перелом по типу «зеленой ветки» — перелом не «завершается», на противоположной участку перелома стороне кости надкостница остается целой;
- поднадкостничный перелом — сломанная кость остается покрытой неповрежденной надкостницей;
- эпифизиолизы, остеоэпифизиолизы, метаэпифизиолизы — разрывы по линии хряща зоны роста (механизм этой травмы соответствует механизму вывиха у взрослых, и клиническая картина часто похожа) с отрывом эпифиза от метафиза (губчатого вещества между эпифизом и диафизом) или с частью метафиза (зависит от анатомического строения конкретной кости);
- апофизиолизы — отрыв по ростковой зоне внесуставного «выступа» кости — апофиза, к которому крепятся мышцы.
В то же время у детей крайне активный обмен веществ, а значит, костная ткань обновляется быстрее, чем у взрослых. Поэтому и переломы срастаются быстрее, а образование ложного сустава или дефекта костей у ребенка скорее казуистика. Из-за активного роста у детей самопроизвольно устраняется смещение костных отломков, в связи с чем репозицию (совмещение костей) при переломах со смещением в детском возрасте обычно проводят без операции.
Виды и последствия переломов у детей
По типу воздействия переломы бывают травматические и патологические. Патологические переломы появляются, когда кость изначально ослаблена из-за нарушенной структуры (например, синдром несовершенного остеогенеза или «хрустального человека») или опухолей, кист, остеомиелита. Патологические переломы у детей случаются редко.
По характеру повреждений окружающих тканей переломы могут быть закрытые и открытые, когда острые концы костей «прорывают» мягкие ткани. Открытые переломы у детей — чаще всего следствие тяжелой сочетанной травмы (например, в результате автомобильной аварии), они требуют обязательного хирургического вмешательства.
По соотношению костных отломков переломы могут быть без смещения, когда отломки сохраняют нормальное анатомическое соотношение, и со смещением, когда они сдвигаются относительно друг друга. У детей переломы без смещения, как правило, имеют смазанную клиническую картину и их трудно диагностировать. Возможен ошибочный диагноз ушиба, и, как следствие, из-за неправильного лечения конечность может искривиться, а ее функция — нарушиться.
Переломы со смещением проявляются «ярче», оставляя меньше возможностей для диагностических ошибок. Из-за способности детских (особенно у пациентов до семи лет) костей самоустранять смещение в процессе роста допускается неточная репозиция (хирургическое сопоставление, или вправление, костных отломков) при переломах диафиза («тела» трубчатой кости). Но если смещение винтовое, исправить его нужно обязательно, такие изменения самостоятельно не корригируются (не исправляются). Тщательная репозиция необходима при внутрисуставных переломах, иначе функция сустава может нарушиться, вплоть до его полной неподвижности.
Повреждение зоны роста может вызывать ее преждевременное закрытие. Пораженная конечность будет расти тем медленнее, чем младше ребенок, и тем заметнее окажется отставание.
Особая группа переломов у детей — компрессионные переломы позвоночника, которые часто могут оставаться незамеченными. Они возникают при падении с относительно небольшой высоты (что вроде бы не дает повода для беспокойства) и плохо выявляются на рентгенограммах. Дело в том, что при компрессионном переломе позвонок приобретает клиновидную форму, и это единственный рентгенологический признак патологии. При этом у детей клиновидная форма позвонков — возрастная норма. Поэтому при подозрении на подобный перелом рекомендованы не просто рентгенограмма, но КТ или МРТ.
Этапы лечения переломов
Поскольку у детей симптомы перелома не так явно выражены, как у взрослых, до прихода врача (в случае сомнения) лучше действовать исходя из того, что перелом есть. Возможные признаки перелома:
- припухлость, отек, резкая локальная боль в зоне травмы, особенно при осевой нагрузке (давить не надо, можно легко постучать по пятке или основанию ладони);
- ограничение движений (пострадавший всеми силами «бережет» сломанную конечность);
- укорочение конечности;
- видимая деформация конечности (если голень согнута под углом, вопросов обычно не возникает);
- костный хруст при попытке движения.
До прихода врача нельзя:
- вправлять отломки при открытом переломе;
- пытаться вернуть конечности «правильную» форму;
- причинять дополнительную травму, снимая одежду (штанину или рукав нужно разрезать).
Пострадавшую конечность фиксируют шиной, под которую подкладывают мягкую ткань. Шина обязательно должна заходить за суставы выше и ниже области перелома.
Это важно!
В случае перелома или подозрения на перелом у детей конечность фиксируется «как есть», не надо пытаться что-то исправить — это задача врача. Крупные кости (бедро, голень) фиксируют двумя шинами по обе стороны конечности. Если перелом открытый, рану накрывают чистой марлевой салфеткой, которую по краям фиксируют пластырем.
После фиксации следует вызвать скорую, либо, если позволяет состояние ребенка, довезти его в дежурную травматологическую поликлинику. Можно дать ребенку парацетамол.
В медицинском учреждении сделают рентгенограмму. Иногда бывает, что по первой рентгенограмме точно диагностировать перелом не получается из-за возрастных особенностей. Тогда обязательна повторная ренгенография через семь–десять дней, когда из-за начавшейся консолидации (срастания) костей перелом на снимке станет заметнее. Поэтому, когда врач порекомендует сделать контрольный рентген через неделю, пренебрегать этой рекомендацией ни в коем случае не стоит.
Лечение переломов может быть консервативным и оперативным.
Методы лечения переломов у детей
94% переломов у детей требуют консервативного лечения[2]. Врач сопоставляет костные отломки и накладывает на конечность гипсовую лангету, неподвижно фиксируя область перелома и два смежных сустава. Кроме гипса могут быть использованы современные легкие материалы на основе пластика, благодаря которым можно принимать душ в период фиксации перелома. Продолжительность фиксации зависит от возраста ребенка и поврежденной кости и может составлять от 7 до 42 дней. Раз в неделю необходим рентгенологический контроль состояния костных отломков.
При переломах бедренной кости используют скелетное вытяжение, поскольку мышцы бедра слишком сильны и смещают отломки костей.
Операции для фиксации костных отломков у детей применяются редко. Показания к оперативному вмешательству следующие:
- внутри- и околосуставные переломы со смещением и ротацией костного фрагмента;
- при диафизарном переломе после двух–трех попыток репозиций сохраняется слишком сильное смещение отломков;
- открытые переломы;
- неправильно сросшиеся переломы с выраженной деформацией кости;
- патологические переломы;
- повреждение магистрального сосуда или нерва;
- межотломковая интерпозиция (между отломками костей оказываются мягкие ткани).
При операции чаще всего используют спицевой остеосинтез, т.е. соединение отломков костей посредством спиц, как максимально щадящий. Металлические пластины применяют у детей старшего возраста при скошенных и винтовых переломах диафизов крупных костей: бедренной, большой берцовой. При любом вмешательстве стараются не повредить ростковые зоны.
Реабилитационный прогноз и период восстановления
Реабилитационный прогноз у детей обычно благоприятен. Очевидно, что период восстановления будет зависеть от тяжести травмы: если перелом, например, ключицы без повреждения сосудисто-нервного пучка, скорее всего, не оставит после себя никаких последствий, то осложненный компрессионный перелом позвоночника может потребовать множество усилий для восстановления утраченных функций. Осложненный прогноз имеют и переломовывихи, внутрисуставные переломы: часто их следствием становится оссификация (сращение) сустава и ограничение его подвижности.
Процесс восстановления зависит не только от тяжести травмы и возраста пациента, но и от общего состояния организма и сбалансированного питания и подразделяется на три периода:
- Иммобилизационный — с момента оперативного вмешательства до консолидации перелома или формирования рубца, имеющего достаточную прочность. В этот период должны быть созданы благоприятные условия для правильного течения процесса восстановления.
- Постиммобилизационный — с момента снятия иммобилизации до улучшения состояния тканей и восстановления амплитуды движения, силы мышц. Важной задачей в этом периоде является максимальное препятствование сопутствующим нарушениям: атрофии, контрактурам, ригидности суставов и пр.
- Восстановительный — до полного восстановления поврежденного сегмента и восстановления двигательного мастерства.
Каждый период включает в себя несколько значимых задач и способов для их реализации, от которых будет зависеть дальнейший успех.
Занятия в периоде иммобилизации — это профилактика вторичных нарушений, которая включает:
- Идеомоторные упражнения — мысленное представление движения в поврежденном сегменте для профилактики координационных нарушений, сохранения динамического стереотипа.
- Упражнения на свободные от иммобилизации мышечные группы для сохранения подвижности, профилактика атрофии.
- Статические упражнения иммобилизированной конечности для поддержания тонуса мышц.
- Упражнения на противоположной конечности для улучшения трофики.
Занятия в постиммобилизационном периоде направлены на преодоление контрактуры:
- Упражнения на увеличение объема активных движений — профилактика контрактур или же их устранение.
- Механотерапия — добавление пассивного компонента движения.
- Правильное позиционирование конечности способствует профилактике или устранению контрактур.
- Упражнения в воде.
- Криотерапия — противоотечная мера, уменьшение боли. Может использоваться охлажденная вода при заживлении послеоперационной раны, лед в пакете.
Важно помнить, что как раз в периоде постиммобилизации достигается восстановление структурного компонента движения, подвижности, а в восстановительном периоде накладываются различные предметные действия с поврежденной конечностью, достигается утраченное двигательное мастерство или ловкость.
В этом периоде широко используются игровые методы реабилитации, например упражнения с мячом, вовлечение поврежденной конечности в повседневную бытовую активность.
Реабилитация детей после тяжелых переломов
На сегодня только 50% детей, нуждающихся в реабилитации, получают ее в государственных медицинских учреждениях.
У детей реабилитация отличается от нее же у взрослых: часто приходится работать не только с восстановлением утраченных навыков, но и формировать их с нуля — к примеру, многие родители детей младше шести лет жалуются, что после сращения перелома голени ребенка его приходится учить ходить буквально заново. Восстановление после травмы — комплексная задача, затрагивающая не только физические особенности, но и психику маленького пациента. Кроме того, дети нуждаются не только в медицинской, но и в социальной реабилитации. То есть восстановление ребенка после травмы — сложная комплексная задача, включающая медицинские, психологические, педагогические, социальные и физиотерапевтические формы работы. Выпадение любой из них часто ухудшает результат — и это еще одна проблема государственной медицины: жесткие ведомственные разграничения, мешающие координированной работе, которую в идеале должна выполнять мультидисциплинарная бригада специалистов.
Компенсаторные возможности детского организма крайне велики, но большинство специалистов подчеркивает: уже на этапе сопоставления отломков нужно обращаться с поврежденными тканями чрезвычайно бережно, выбирая минимально инвазивные методики — чем обширней вмешательство, тем хуже реабилитационный прогноз. То есть, по сути, медицинская реабилитация пациента начинается еще на этапе лечения, и очень важно не упустить время.
Источник
Ha долю переломов у детей приходится 10-15% всех повреждений. Костная система ребенка по своим анатомическим, биомеханическим и физиологическим характеристикам отличается от таковой у взрослых. Переломы у детей (включая переломы эпифизов), их диагностика, методы лечения имеют свои особенности.
К анатомическим особенностям костей ребенка относятся наличие в них хрящевой ткани, зон роста (замыкательных пластинок) и более толстая, прочная надкостница, способная быстрее образовывать костную мозоль. С биомеханической точки зрения функция
костной системы детей поглощает большее количество энергии, что можно отнести на счет меньшей минеральной плотности костей и большей их пористости. Повышенная пористость обусловлена большим количеством крупных гаверсовых каналов. Это приводит к снижению модуля упругости костей и меньшей их прочности. По мере созревания скелета пористость костей уменьшается, а их кортикальный слой (компактное вещество) утолщается и становится более прочным.
Связки часто прикрепляются к эпифизам костей, поэтому при травмах конечностей могут страдать зоны роста. Их прочность увеличивают переплетающиеся сосцевидные тельца и перихондральные кольца. Зоны роста обладают меньшей прочностью, чем связки или метафизы. Они наиболее устойчивы к растяжению и менее — к торсионным силам. Большинство повреждений ростовых пластинок вызывается вращающей и угловой силой.
Будет ли перелом у детей смещенным, зависит, главным образом, от толщины надкостницы. Толстая надкостница препятствует закрытой репозиции отломков, но после репозиции удерживает их в нужном положении.
Ремоделирование кости происходит за счет надкостничной резорбции старой и одновременного образования костной ткани. Поэтому анатомическая репозиция отломков при некоторых переломах у детей не всегда необходима. Основные факторы, влияющие на заживление перелома, — это возраст ребенка, близость места травмы к суставу и препятствия движениям сустава. Основу ремоделирования составляет ростовой потенциал кости. Возможности ремоделирования тем больше, чем моложе ребенок. Перелом рядом с зоной роста кости заживает наиболее быстро, если только деформация лежит в плоскости оси движения сустава. Хуже заживает внутрисуставный перелом со смещением, перелом диафиза, ротационный перелом и нарушающий движения в суставе.
Чрезмерный рост длинных костей (например, бедренной) обусловлен стимуляцией зон роста вследствие сопутствующего заживлению перелома притока крови. Перелом бедра у детей моложе 10 лет часто приводит к удлинению кости на 1-3 см за последующие 1-2 года. Именно поэтому отломки соединяют штыкообразно. У детей старше 10 лет чрезмерный рост выражен слабее, у них рекомендуется простая репозиция отломков.
Повреждение эпифизарных зон может привести к их полному или частичному закрытию, в результате чего возникают угловая деформация или укорочение кости. Степень такой деформации в разных костях различна и зависит от возможности дальнейшего роста костей.
У детей перелом заживает быстрее. Это обусловлено способностью детских костей к росту и более толстой и метаболически активной надкостницей. С возрастом скорость заживления уменьшается, приближаясь к таковой у взрослых.
Характер переломов у детей во многом определяется анатомическими, биомеханическими и физиологическими особенностями костной системы ребенка. Большинство таких у детей лечится закрытым способом.
Полный перелом (перелом кости с обеих сторон) наблюдается наиболее часто. В зависимости от направления его линии различают винтообразный, поперечный, косой и вколоченный. Последний для детей нехарактерен.
Компрессионный перелом. Такой перелом у детей происходит при сдавлении трубчатой кости вдоль ее длинной оси. У маленьких детей он, как правило, локализуется в области метафиза, особенно в дистальной части лучевой кости, и срастается в течение 3 недель при простой иммобилизации.
Перелом у детей по типу «зеленой ветки». Такое повреждение возникает, когда изгиб кости превышает ее пластические возможности. Кость не выдерживает чрезмерного изгиба, но давление оказывается недостаточным для полного перелома.
Пластическая деформация, или изгиб. Когда давление недостаточно чтобы сломать кость, но все же превышает пластические возможности кости, происходит ее изгиб под углом к длинной оси. На снимках линия перелома не видна. Чаще всего такой деформации подвергаются локтевые, а иногда и малоберцовые кости.
Эпифизарные переломы. Различают пять типов эпифизарных переломов у детей: I — перелом в зоне роста, обычно на фоне гипертрофии и дегенерации клеточных столбов хряща; II — перелом части ростовой пластинки, распространяющийся на метафиз; III — перелом части ростовой пластинки, распространяющийся через эпифиз в сустав; IV — перелом метафиза, ростовой пластинки и эпифиза; V — размозжение ростовой пластинки. Такая классификация позволяет прогнозировать риск преждевременного закрытия эпифизарных зон роста и выбрать способ лечения. III и IV тип требует репозиции, поскольку имеет место смещение как ростовой пластинки, так и суставной поверхности. Тип V обычно распознается ретроспективно по последствиям преждевременного закрытия эпифизарной зоны роста. При I и II типе обычно достаточна закрытая репозиция, не требующая полного совмещения отломков. Основным исключением является перелом дистальной части бедренной кости типа II. В этих случаях необходимо полное совмещение отломков закрытым или открытым способом, иначе возможен неблагоприятный исход.
Жестокое обращение с ребенком. Повреждения костей часто связаны с намеренной травмой. О жестоком обращении с ребенком свидетельствуют травмы метафизов длинных костей, ребер, лопаток, отростков позвонков и грудины. О том же можно думать в случаях множественных переломов (находящихся на разной стадии заживления), отрыве эпифиза, переломе тел позвонков, черепа и пальцев. На неслучайную травму с большой вероятностью указывает винтообразный перелом бедра у детей, которые еще не умеют ходить, и ненадмыщелковый перелом бедра.
Этот перелом у детей между средней и латеральной ее частью наблюдается довольно часто. Он может быть следствием родовой травмы, но чаще происходит при падении на вытянутую руку, прямом ударе. Такой перелом обычно не сопровождается повреждением нервов, сосудов. Диагноз легко установить на основании клинических и рентгенологических признаков. Патология обнаруживается на снимке ключицы в переднезадней, а иногда и верхней проекции. В типичных случаях отломки смещены и находят друг на друга на 1-2 см.
Лечение. В большинстве случаев накладывают повязку, которая охватывает плечи и препятствует смещению отломков. Полное их совмещение достигается редко, но это и необязательно. Срастается обычно за 3-6 нед. Через 6-12 мес. у худых детей нередко прощупывается костная мозоль.
Перелом у детей проксимального отдела плеча типа II часто происходит при падении назад с опорой на прямую руку. Иногда это сопровождается повреждением нервов, сосудов. Диагноз устанавливают с помощью рентгенографии надплечья и плечевой кости в переднезадней, боковой проекциях.
Для лечения применяют простую иммобилизацию. Реже приходится проводить закрытую репозицию отломков. Возможность ремоделирования кости в этой области весьма высока (плечо на 80 % растет от проксимального эпифиза); поэтому стремиться к полному устранению деформации необязательно. Достаточно носить косыночную повязку, но иногда рекомендуют шинирование. При резком смещении отломков требуется закрытая их репозиция с иммобилизацией.
Это одно из самых частых переломов у детей. Он может быть чрезмыщелковым (отделение дистального эпифиза), надмыщелковым или эпифизарным (например, перелом латерального мыщелка). Чрезмыщелковый перелом у детей обычно возникает вследствие жестокого обращения с ребенком. Другие переломы чаще происходят от падения на вытянутую руку. Диагноз устанавливают с помощью рентгенографии пораженной конечности в передней прямой, заднебоковой проекциях. Если линия не видна, но нарушена связь плеча с лучевой, локтевой костями или на задней поверхности локтя появляются признаки отека. следует предполагать чрезмыщелковый или рентгенологически не выявляемый перелом. Типичными признаками служат отек и боль при попытках движения рукой. Из-за близости срединного, локтевого и лучевого нервов к месту травмы могут наблюдаться и неврологические расстройства.
Лечение — необходима тщательная репозиция отломков. Только в этом случае удается предотвратить деформацию и обеспечить нормальный рост плечевой кости. Используют закрытый способ репозиции, а часто и чрескожную внутреннюю фиксацию отломков. Если этого сделать не удается, необходима открытая репозиция.
Компрессионный перелом дистального метафиза лучевой кости принадлежит к наиболее частым переломам у детей, обычно происходит от падения на руку с разогнутой кистью. Перелом в данном случае вколоченный; отек или кровоизлияния выражены в минимальной степени. Нередко его принимают за растяжение или ушиб и обращаются к врачу лишь через 1-2 дня после травмы. Клинические проявления неспецифичны. Обычно отмечается легкая болезненность при пальпации. Диагноз подтверждают с помощью рентгенографии кисти в переднезадней, боковой проекциях.
При такой травме накладывают гипсовую повязку на предплечье и лучезапястный сустав. Этот перелом у детей срастается за 3-4 недели.
Такая травма обычно возникает при ударе по пальцам, защемлении их дверью. При переломе у детей дистальной фаланги под ногтем может образоваться болезненная гематома, которая требует дренирования. Кровотечение из-под ногтевого ложа и частичное отслоение ногтя указывают на открытый перелом. В таких случаях проводят активное лечение с орошением раны, профилактикой столбняка и применением антибиотиков. Иногда перелом у детей проходит по зоне роста фаланги (чаще всего тип II по классификации Солтера-Харриса). Диагноз подтверждают рентгенографией пальца в передней прямой, боковой проекциях.
Лечение. Обычно накладывают гипсовую повязку. Необходимость в закрытой репозиции отломков возникает лишь при изгибе или ротации фаланги.
У детей в 2-4 год (иногда до 6-летнего возраста) нередко бывает винтообразный перелом дистальной трети большеберцовой кости. Обычно он происходит от падения во время игры или при спотыкании о какой-либо предмет. Клинические проявления включают боль, отказ от ходьбы и небольшой отек мягких тканей. При пальпации, причиняющей боль, можно ощутить некоторое повышение температуры места травмы. Рентгенография в передней прямой. боковой проекциях может оказаться недостаточной, перелом выявляется только на снимках в косой проекции. Сцинтиграфия костей с Тс более чувствительна, но необходимость в ней возникает редко.
Лечение. В подозрительных случаях накладывают высокий гипсовый сапожок. Через 1-2 нед. на рентгенограмме появляются признаки поднадкостничного образования костной ткани. Окончательное срастание происходит обычно в течение 3 недель.
У детей часто происходит отрыв дистального эпифиза малоберцовой кости (тип I по классификации Солтера-Харриса). Такой перелом обычно проявляется симптомами растяжения. Однако следует помнить, что связки прочнее костей и отрыв эпифиза более вероятен, чем разрыв связки. У детей возникают отек и боль в латеральной области лодыжки. При пальпации можно установить, что кость более болезненна, чем каждая из трех латеральных связок. Рентгенография обычно не выявляет перелома. Диагноз можно подтвердить рентгенографией под нагрузкой, но это редко бывает необходимо.
Лечение. Отрыв дистального эпифиза малоберцовой кости требует иммобилизации с помощью короткого гипсового сапожка в течение 4-6 недель. Лечение как при тяжелом растяжении в голеностопном суставе. Именно поэтому рентгенографию под нагрузкой производят редко. На последующих рентгеновских снимках обнаруживают поднадкостничное образование костной ткани в метафизарном участке дистального отдела малоберцовой кости.
Такой перелом у детей обычно происходит от травмы тыла стопы. После травмы у детей развивается отек мягких тканей; иногда заметен кровоподтек. Пальпация болезненна непосредственно над местом перелома. Диагноз устанавливают с помощью рентгенографии стопы в переднезадней, боковой проекциях.
Нередко наблюдается также перелом бугра V плюсневой кости, называемый «переломом танцовщицы». Он происходит в месте прикрепления сухожилия короткой малоберцовой мышцы обычно при повороте стопы, когда сокращение малоберцовых мышц направлено на нормализацию ее положения. Отек, экхимоз и болезненность ограничены бугром V плюсневой кости. Боль возникает и при сокращении малоберцовых мышц. Диагноз подтверждают рентгенологически.
Лечение. Используют гипсовую повязку в виде короткого сапожка. Постепенно разрешают опираться на больную ногу. Исключение составляет перелом диафиза V плюсневой кости. Тогда травма часто не срастается и опираться на больную ногу позволяют только после определения на рентгенограмме признаков консолидации кости.
Перелом у детей фаланг малых пальцев ног обычно возникают вследствие прямого их повреждения при хождении босиком. Пальцы становятся болезненными, опухают, на них появляются кровоподтеки. Возможна и легкая деформация. Диагноз устанавливают с помощью рентгенографии. Кровотечение указывает на возможность открытого перелома.
Лечение. В отсутствие большого смещения травма малых пальцев обычно не требует закрытой репозиции отломков. В противном случае можно просто потянуть за пальцы. Достаточно прибинтовать больной палец к здоровому; это обеспечивает удовлетворительную репозицию отломков и ослабляет боль. В течение нескольких дней, пока не спадет отек, рекомендуют использовать костыли.
Некоторые травмы лучше срастаются при репозиции отломков открытым или закрытым способом с последующей внутренней или наружной стабилизацией. Хирургическое вмешательство при переломах у детей показано в 2-5% случаев. Хирургическую стабилизацию при еще не закрытых зонах роста обычно выполняют при:
- переломе эпифизов со смещением отломков;
- внутрисуставном переломе со смещением отломков;
- нестабильном переломе;
- множественных, открытых переломах.
Принципы хирургического лечения переломов у детей существенно отличаются от таковых у подростков и взрослых. Повторная закрытая репозиция отломков эпифизов противопоказана, поскольку при этом повторно повреждаются зародышевые клетки ростовых зон. Анатомическое совмещение отломков особенно необходимо при смещенных внутрисуставных и эпифизарных переломах. Внутреннюю фиксацию отломков следует проводить простыми способами (например, с помощью проволоки Киршнера, которую можно удалить сразу же после срастания). Обычно не стремятся к жесткой фиксации, препятствующей движениям конечности; достаточно удерживать отломки с помощью гибкой повязки. Наружные же фиксаторы следует удалять как можно быстрее, заменяя их шинированием, которое используют после устранения повреждений мягких тканей или после стабилизации перелома.
Хирургические методы. В лечении переломов у детей применяют в основном три хирургических метода. При смещенных переломах эпифизов (особенно типов III и IV по классификации Солтера-Харриса), внутрисуставных и нестабильных переломах у детей может потребоваться открытая репозиция с внутренней фиксацией. Этот способ используют также при повреждении нервов, сосудов и иногда — при открытом переломе бедра, голени. При некоторых смещенных переломах эпифиза, внутрисуставном и нестабильном метафизарном и диафизарном переломе показана закрытая репозиция с внутренней фиксацией. Обычно таким способом пользуются при надмыщелковом переломе дистальной части плеча, переломе фаланг пальцев и шейки бедра. Этот способ требует тщательного анатомического совмещения отломков. Если этого сделать не удается, делают открытую репозицию.
- тяжелый открытый перелом II и III степени;
- перелом, сопровождающийся тяжелым ожогом;
- перелом с утратой костной и мягких тканей, требующий реконструктивных операций (трансплантат на сосудистой ножке, пересадка кожи);
- перелом, требующий вытяжения (как при утрате большого участка кости);
- нестабильный перелом таза;
- перелом у детей, сопровождающийся травмой черепа и спастическим сокращением мышц;
- перелом, требующий восстановления целости нервов и сосудов.
Наружная фиксация обеспечивает прочную иммобилизацию места перелома у детей, позволяет отдельно лечить сопутствующие повреждения и дает возможность транспортировать больного в диагностические и другие лечебные кабинеты. Большинство осложнений наружной фиксации связано с инфицированием по ходу штифта и повторным переломом после их удаления.
Источник
