Перелом лор
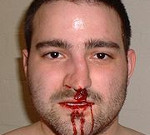

Перелом костей носа – нарушение целостности костно-хрящевой структуры носа в результате механической травмы. Проявляется интенсивной болью, нарушением формы носа, кровотечением и слизистыми выделениями из носовых ходов, затруднением носового дыхания, отечностью и синюшностью близлежащих мягких тканей. Диагностируется на основании анамнеза, данных осмотра и пальпации, передней риноскопии, рентгенографии костей носа в прямой и боковой проекции. Лечение – репозиция, тампонада, антибиотики, сосудосуживающие средства, физиотерапия. При тяжелых переломах показана ринопластика.
Общие сведения
Перелом костей носа – часто встречающееся повреждение в оториноларингологии, что обусловлено выстоянием органа и хрупкостью его костно-хрящевой основы. Занимает первое место по распространенности среди травм лицевого отдела черепа. Чаще диагностируется у мальчиков и мужчин молодого возраста. Соотношение пациентов мужского и женского пола составляет примерно 3:1. У детей пик травматизма приходится на возраст 7-12 лет. В 20% случаев перелом сопровождается нарушением целостности кожных покровов. Существенных сезонных колебаний не выявлено, количество бытовых повреждений у детей и криминальных травм у взрослых несколько увеличивается в летний период.
Перелом костей носа
Причины
Перелом костей носа возникает вследствие прямого, реже бокового удара. Возможно повреждение при падении лицом на твердую поверхность. Самыми распространенными причинами являются:
- Спортивная травма. Обычно переломы диагностируются у боксеров, спортсменов, занимающихся иными единоборствами и подвижными травмоопасными видами спорта с высокой вероятностью падений.
- Бытовая травма. К данной группе относятся криминальные переломы (полученные в драке), повреждения при падении в результате потери сознания, эпилептического припадка или выраженного алкогольного опьянения. У детей причиной травматизма нередко становится падение во время активных игр, особенно на площадках с твердым покрытием (асфальт и пр.).
- ДТП. Переломы костей носа развиваются при ударе о стекло или переднюю панель вследствие столкновения с препятствием либо другим транспортным средством, часто сочетаются с ЧМТ и переломами иных костей лицевого черепа, выявляются в составе сочетанной и комбинированной травмы.
- Повреждения на производстве. Обычно являются следствием нарушений правил техники безопасности. Чаще выявляются у строителей, работников сельского хозяйства (например, в результате удара копытом животного). Могут возникать при ударе отлетевшей деталью во время работы на станке.
- Военные травмы. Диагностируются у военных, принимающих участие в учениях или боевых действиях.
Патогенез
При ударе возможен перелом носовых костей и/или перегородки. Травматическое воздействие высокой интенсивности может сопровождаться нарушением целостности стенок пазух и лобных отростков верхнечелюстных костей, реже – сошника, носовых раковин, стенок орбиты, решетчатой кости. В последнем случае существует риск обильного кровотечения, обусловленного повреждением решетчатой артерии. Характерной особенностью переломов костей носа является формирование большого количества отломков. Типичное направление смещения фрагментов – кзади, кнаружи и кнутри. При прямом ударе в нижнюю часть органа иногда определяется изолированное повреждение хряща перегородки. В первые годы жизни переломы костей носа встречаются редко, что обусловлено эластичностью твердой основы данной области. У детей старшей возрастной группы может наблюдаться расхождение швов между костями.
Классификация
С учетом наличия либо отсутствия повреждения кожи различают открытые и закрытые переломы. Для оценки характера травмы российские отоларингологи используют классификацию Волкова, согласно которой выделяют следующие типы переломов костей носа:
- Без смещения. Считаются самыми легкими переломами, не сопровождаются изменением формы носа в отдаленном периоде.
- Со смещением. Возникают при интенсивных травматических воздействиях. При отсутствии репозиции исходом перелома становится деформация носа различной степени выраженности.
- Повреждение носовой перегородки. Может быть изолированным либо сочетаться с переломом носовых костей и соседних структур.
Симптомы
В момент травмы появляется острая боль, некоторые больные слышат хруст. Отмечается кровотечение различной интенсивности. При смещении отломков форма носа нарушается. В последующем присоединяется быстро нарастающий отек в области носа и нижних век, позже в перечисленных зонах возникает синюшность. При разрыве слизистой носа может выявляться подкожная эмфизема. В последующем болевой синдром сохраняется, при прикосновении и попытке пальпации боль резко усиливается. Возможно продолжение кровотечения, появление слизистых выделений. При одновременном переломе костей основания черепа наблюдается ликворея. Перелом костей носа сопровождается нарастающими расстройствами носового дыхания вследствие отека и изменения соотношения структур носа. Некоторые пациенты жалуются на тошноту и головокружение, что должно стать поводом для исключения сотрясения головного мозга.
Осложнения
В первые часы после травмы возможно обильное кровотечение, особенно при тяжелых повреждениях с нарушением целостности решетчатой кости. К осложнениям раннего периода относятся гематомы, абсцессы, нагноение мягких тканей. При тяжелых открытых переломах существует опасность распространения гнойного процесса на кости, в том числе – формирующие переднюю черепную ямку. После сращения при отсутствии вправления может выявляться эстетический дефект. Часто наблюдается искривление носовой перегородки, сопровождающееся расстройством носового дыхания, при этом повышается вероятность развития синусита и ринита. Реже дыхание через нос полностью блокируется.
Диагностика
Для подтверждения диагноза и определения лечебной тактики проводятся следующие диагностические мероприятия:
- Консультация отоларинголога. Включает выяснение жалоб, уточнение механизма и давности травмы, внешний осмотр и пальпацию. В ходе осмотра отмечается значительный отек области носа с распространением на нижние веки, могут выявляться кровоизлияния в кожу и конъюнктиву, при открытых переломах видны повреждения кожи. При ощупывании может определяться боль, деформация, костный хруст, иногда пальпируются края отломков.
- Передняя риноскопия. Исследование позволяет уточнить локализацию источника кровотечения, выявить разрывы слизистой, нарушение формы носовой перегородки, повреждение раковин.
- Рентгенография костей носа. Производится в прямой и боковой проекциях. Назначается для подтверждения перелома, определения его вида и локализации, оценки направления и выраженности смещения фрагментов.

КТ головы. Перелом костей носа со смещением отломков влево
Лечение
При легких травмах лечение осуществляют амбулаторно, при тяжелых переломах больных госпитализируют в отоларингологическое отделение. Пациентам с переломами без смещения производят обработку ран, назначают антибиотики, выдают направление на физиолечение. При наличии смещения выполняют репозицию костей носа в день поступления. Больным с переломами основания черепа и ликвореей вправление проводят через 2-3 недели после травмы. Боковое смещение устраняют давлением пальца со стороны, противоположной искривлению. Коррекцию смещения отломков кзади производят с использованием узкого элеватора.
Для удержания фрагментов в правильном положении репозицию завершают тампонадой среднего и верхнего носовых ходов, в нижние ходы устанавливают резиновые трубки для дыхания. При необходимости применяют наружную фиксацию отломков валиками, прикрепленными с помощью лейкопластыря, или коллодиевой повязкой. Иногда фиксация не требуется. При тяжелых многооскольчатых переломах, невозможности консервативной репозиции и повторном смещении показана ринопластика, которая в случае повреждения перегородки сочетается с септопластикой. Для удержания костей в правильном положении накладывают повязку сроком на две недели.
Прогноз и профилактика
Прогноз при изолированных переломах в случае своевременного квалифицированного лечения обычно благоприятный. При неправильном сращении фрагментов возникает косметический дефект, отмечаются нарушения носового дыхания, что может потребовать проведения пластических хирургических вмешательств. У больных с разрывами и значительным отеком слизистой иногда образуются рубцы и синехии полости носа, которые становятся причиной нарушений обоняния и дыхания. При сочетанных повреждениях исход в значительной степени зависит от тяжести других травм (чаще черепно-мозговых).
Источник
Повреждения ушной раковины могут возникнуть в результате ушиба, удара, укуса и т.д. Они бывают поверхностными, глубокими, с частичным или полным отрывом ушной раковины. Неотложная помощь на догоспитальном этапе включает обработку раны 3 % или 5 % настойкой йода, остановку кровотечения и наложение давящей повязки, введение противостолбнячной сыворотки. Лечение поверхностной раны ушной раковины может ограничиться оказанием помощи на травмпункте, где после обработки раны настойкой йода и промывания ее концентрированным раствором антибиотика или инсуфляции его порошка на рану накладывают швы (не позже 1-х или 2-х суток после ранения) и асептическую давящую повязку. При более обширной травме больного госпитализируют в ЛОР-отделение, где производят хирургическую обработку раны, максимально сохраняя кожу и фрагменты хряща. При частичном или полном отрыве ушной раковины необходимо сохранить оторванную часть или всю ушную раковину, срочно госпитализировать больного в ЛОР-отделение. В ближайшие часы ее следует пришить редкими швами, которые не проходили бы через хрящ. Назначают противовоспалительную, десенсибилизирующую и симптоматическую терапию. При одновременном повреждении наружного слухового прохода необходимо остановить кровотечение, аккуратно уложить мягкие ткани и затампонировать слуховой проход турундами с кортикостероидными мазями и антибиотиком для предупреждения его стеноза.
Ожог ушной раковины может быть вызван термическими и химическими факторами. Различают четыре степени ожога: I гиперемия кожи; II — образование пузырей на отечной коже; III поверхностный некроз кожи; IV некроз кожи и подлежащих тканей, в том числе хрящевой, их обугливание. Тактика оказания неотложной помощи должна быть следующей: при термическом ожоге I степени делают примочки 90 % этиловым спиртом до прекращения боли, затем накладывают глюкокортикостероидную мазь («Гиоксизон», преднизолоновую, «Лоринден», флуцинар). При ожоге II — IV степени в любом медпункте обязательно вводят противостолбнячную сыворотку, дают обезболивающие средства. Местно при ожоге II степени делают спиртовые примочки и накладывают асептическую повязку с глюкокортикоидной мазью. Затем больного госпитализируют в ЛОР-отделение или ожоговое отделение для вскрытия пузырей и дальнейшего лечения.
При ожогах III — IV степени пораженную поверхность обрабатывают 2 % раствором калия перманганата или 5 % раствором танина, накладывают асептическую повязку и госпитализируют больного в ЛОР-отделение или ожоговый центр для проведения хирургической обработки раны и удаления некротизированных участков, наложения повязки с антисептическими и глюкокортикостероидными мазями. Назначают антибиотикотерапию, физиотерапевтические методы лечения. При рубцевании и деформации показаны пластические операции.
Неотложная помощь на догоспитальном этапе при химических ожогах заключается в применении нейтрализующих веществ vnpn ожоге кислотой применяют щелочь, при ожоге щелочью — кислоту). Дальнейшая лечебная тактика такая же, как и при термическом ожоге.
Отморожение ушной раковины. Различают четыре степени отморожения ушной раковины: I — припухлость и цианоз кожи; образование пузырей; III — некроз кожи и подкожной особы; IV — некроз кожи и хряща. При отморожении I степени неотложная помощь заключается осторожном растирании ушной раковины спиртом, накладывании примочек с уксусной водой или мази. При отморожении II — IV степени в любом медицинском учреждении обязательно вводят противостолбнячную сыворотку, ри отморожении II степени применяют вяжущие растворы или же, соблюдая асептику, вскрывают пузыри и накладывают мазевую повязку с антибиотиками. Больного лучше госпитализировать в ЛОР-отделение.
При отморожении III и IV степени местно накладывают асептическую повязку или повязку с антибиотиком, назначают антибиотики и сульфаниламиды. Больного необходимо госпитализировать в ЛОР-отделение для удаления некротизированных тканей, проведения противовоспалительной, десенсибилизирующей терапии и физиотерапии (УФО в эритемных дозах, УВЧ).
Отгематома — кровоизлияние под надхрящницу ушной раковины вследствие тупой травмы без нарушения целости кожи. Травма может быть бытовой, спортивной. У лиц пожилого возраста отгематома возникает вследствие дегенеративных изменений хряща. Она может появиться спонтанно.
Симптомом отгематомы является сине-багровое выпячивание верхнего отдела ушной раковины или всей раковины, кроме мочки, которое безболезненно при пальпации, флюктуирует. Ушная раковина утолщена, ее контуры сглажены.
На догоспитальном этапе неотложная помощь заключается в прикладывании холода на ушную раковину, назначении кровоостанавливающих препаратов, наложении давящей повязки. Затем больного следует госпитализировать в ЛОР-отделение, где в асептических условиях производят отсасывание отгематомы толстой иглой. Полость гематомы промывают концентрированным раствором антибиотиков.
Контуры ушной раковины моделируют тампоном, смоченным в растворе риванола или изотоническом растворе натрия хлорида, накладывают давящую асептическую повязку на 1-2 сут. Назначают противовоспалительную, кровоостанавливающую и десенсибилизирующую терапию.
При повторном скоплении крови необходимо вскрыть и дренировать отгематому, продолжить противовоспалительную, кровоостанавливающую и десенсибилизирующую терапию.
Травмы носа. К травмам носа относят ушибы, кровоподтеки, ссадины и ранения.
Если травма не сопровождалась тошнотой, рвотой и потерей сознания, то ушибы и кровоподтеки в лечении не нуждаются (сразу после травмы рекомендуется делать только холодные примочки). Ссадины необходимо обработать 5 % спиртовым раство ром йода. Если же после этих травм отмечается резкое затруднение носового дыхания, то следует заподозрить гематому перегородки носа. Больного необходимо направить к оториноларингологу. Ранения носа бывают резаными, рваными, проникающими в полость носа и не проникающими в нее. Иногда они сопровождаются частичным или полным отрывом частей наружного носа (крыла, кончика).
При ранении носа неотложная помощь заключается в обработке раны 5 % настойкой йода, остановке кровотечения, наложении давящей асептической повязки и проведении передней тампонады носа. Первичную хирургическую обработку раны производят на травмпункте, в хирургическом отделении или поликлинике. Оториноларинголог обязательно проводит ревизию раны, так как в ней могут находиться инородные тела. Рану промывают концентрированным раствором антибиотика, накладывают частые швы, вводят противостолбнячную сыворотку. Если ранения проникающие и сопровождаются повреждением костно-хрящевого скелета (это определяют при зондировании раны) с частичным или полным отрывом кончика или крыла носа, то больного необходимо сразу же госпитализировать в ЛОР-отделение, прижав к ране оторванный участок носа. Ушивание раны и пришивание оторванных частей носа желательно произвести в течение 1-х суток после травмы.
Перелом костей носа. Травмы носа часто сопровождаются вывихами, трещинами, переломами костей без смещения и со смещением костных отломков. Различают переломы, возникающие от удара спереди и сбоку. При ударе спереди ломаются носовые кости, а иногда и лобные отростки верхней челюсти. Отломки западают, спинка носа деформируется. Нередко происходит также перелом перегородки носа с вывихом ее хряща.
При боковом ударе появляется вдавление на боковой поверхности со стороны нанесения удара, образуются костные выступы. При этом стенка носа может смещаться в сторону, перегородка носа ломается. При тяжелой травме может произойти расплющивание наружного носа. Тошнота, рвота и потеря сознания, сопрождающие травму носа, свидетельствуют о сотрясении головного мозга.
Симптомами перелома костей носа являются кровотечение, отеки и припухлость тканей в области травмы, конъюнктивальнве и подкожные кровоподтеки, деформация спинки носа со смешением ее в сторону или кзади, появление костных выступов на сгинке и скатах, крепитация костных отломков, подвижность спинки, подкожная воздушная крепитация, иногда ликворея.
Неотложная помощь на догоспитальном этапе включает остановку кровотечения, наложение асептической повязки (при кровотечении из носа делают переднюю тампонаду), назначение кровоостанавливающих и обезболивающих средств. Рекомендуется консультация невропатолога и окулиста. Проводят рентгенографию носа, в том числе в боковых проекциях. При открытом переломе костей носа вводят противостолбнячную сыворотку. Больного необходимо госпитализировать в ЛОР-отделение для репозиции костей носа с последующей его тампонадой и фиксации костных отломков. Назначают кровоостанавливающую, противовоспалительную, десенсибилизирующую и симптоматическую терапию.
К травмам глотки относят огнестрельные ранения, резаные и колотые раны, ссадины, царапины и разрывы слизистой оболочки глотки инородными телами.
Симптомами повреждения глотки являются:
кровотечение из полостей носа и рта;
нарушение носового дыхания, обусловленное появлением сгустков крови, смещение тканей в носовой части глотки;
затруднение и боль при глотании вследствие повреждения мышц мягкого неба;
гнусавость голоса.
Диагноз устанавливают на основании данных наружного осмотра и фарингоскопии.
Неотложная помощь на догоспитальном этапе включает следующее:
остановку кровотечения;
первичную обработку раны, удаление сгустков крови и обрывков тканей;
присыпание загрязненных участков раны порошками сульфаниламидов или антибиотиков широкого спектра действия;
сближение краев обширных ран соответствующим наклоном головы, которую фиксируют в таком положении повязкой.
При тяжелых ранениях ротовой и гортанной частей глотки через нос в пищевод вводят желудочный зонд.
Если травма глотки сопровождается воспалительным отеком, захватывающим ткани корня языка и гортани, то может потребоваться срочная нижняя трахеостомия.
При внутренних ограниченных травмах (ссадинах) глотки применяют полоскания дезинфицирующими растворами фурацилина (1:8000) или микроцида, а также слабыми растворами калия перманганата. При нарастании отека рекомендуются ингаляции антисептиков и кортикостероидов.
Больных с травмой глотки госпитализируют в ЛОР-отделение. При незначительных ссадинах и царапинах больного должен осмотреть оториноларинголог.
Травмы гортани и трахеи. В зависимости от характера повреждающего фактора травмы гортани и трахеи делят на раны (резаке колотые, осколочные, огнестрельные, укушенные), ушибы и сдавления. Различают также внутренние («инструментальные» при проведении бронхоскопии и интубации), открытые и закрытые повреждения.
Общими симптомами всех видов повреждения гортани и трахеи являются нарушения дыхания, изменения голоса, дисфагия, изменения тканей шеи и гортани.
В зависимости от тяжести повреждения и его локализации эти симптомы появляются либо сразу после травмы, либо спустя некоторое время. Выраженность симптомов может быть различной. Тяжелая травма гортани и трахеи нередко вызывает потерю сознания и шок.
Наиболее опасны закрытые (подкожные) поперечные отрывы гортани от трахеи или подъязычной кости. Симптомы появляются молниеносно (через несколько минут) после травмы. Смерть наступает, как правило, от асфиксии.
К симптомам травмы гортани и трахеи относят выраженную подкожную эмфизему в области шеи, груди и лица, двигательное беспокойство, появление хрипов, приступообразного кашля с выделением алой пенистой крови и мокроты. Характерен симптом «клавиши» — баллотирование кожи над местом разрыва при дыхании.
Для отрыва гортани от подъязычной кости (разрыв щитоподъязычной мембраны) характерен синдром «длинной шеи», свидетельствующий об опущении гортани («адамова яблока»).
Источник
