Перелом лонной кости таза роды
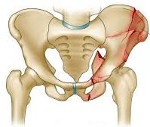
Перелом костей таза у беременных — это частичное и полное нарушение целостности костных компонентов тазового кольца, вызванное воздействием чрезмерных механических нагрузок. Проявляется локальной болью в месте повреждения, отеком, гематомой, ограниченностью движений, при тяжелых травмах — спутанностью или потерей сознания, нарастающими признаками шока. Диагностируется с помощью МРТ таза, пельвиографии. Для стабилизации состояния беременной назначается инфузионная, анальгезирующая, токолитическая терапия, после чего выполняется консервативная или оперативная репозиция отломков.
Общие сведения
В последние десятилетия в индустриально развитых странах отмечается неуклонное повышение уровня травматизма, в том числе у беременных. По наблюдениям специалистов в сфере акушерства, в период гестации разные виды переломов получает до 7% женщин. Травматизм принадлежит к числу ведущих неакушерских причин материнской летальности – более 18% смертей беременных вызваны перенесенной травмой и ее осложнениями. Одним из наиболее тяжелых травматических расстройств при беременности, приводящих к кровопотере, шоку, потере плода считаются переломы тазовых костей, особенно если они сочетаются с повреждениями внутренних органов и других отделов опорно-двигательной системы.

Перелом костей таза у беременных
Причины
Целостность костных элементов тазового кольца частично либо полностью нарушается под влиянием нагрузок, сила которых превышает прочность костной ткани. Обычно повреждение таза становится следствием сильных сжимающих либо ударных воздействий, реже — измененной архитектоники кости со снижением прочностных характеристик. По наблюдениям специалистов-травматологов к переломам при беременности приводят:
- Травмы. У 53-56% больных повреждение костей таза вызвано дорожно-транспортными происшествиями: прямым ударом выступающими частями, наездом на пешехода, сжатием конструктивными элементами автомобиля при сминании в ДТП, отбрасыванием пострадавшего. Переломы также возникают при падении беременной с высоты, огнестрельных ранениях. Повреждения часто бывают сочетанными или комбинированными.
- Патологические роды. Прохождение плода по родовым путям сопровождается значительными давящими и распирающими нагрузками на кости таза. Вероятность перелома копчика или лонных костей повышается при затяжных родах у рожениц с клинически или анатомически узким тазом, экстренном наложении акушерских щипцов, вакуум-экстракции плода, экстракции ребенка за тазовый конец, выполнении плодоразрушающих операций.
- Заболевания костей таза. Устойчивость тазовых костей к нагрузкам уменьшается при их разрушении вследствие патологических процессов: костного туберкулеза, остеодистрофии, злокачественных опухолей, остеомиелита, третичного сифилиса, остеопороза различного генеза. Патологические переломы, возникающие при незначительных воздействиях и вызванные перестройкой костной структуры, у беременных наблюдаются крайне редко.
Дополнительный фактор, повышающий риск переломов костей в гестационном периоде и замедляющий восстановление поврежденной костной ткани, — физиологический дефицит кальция, который усиленно расходуется при формировании костно-мышечного аппарата плода. Гипокальциемия сильнее выражена при недостатке естественной инсоляции, рационе питания с низким содержанием кальция и витамина D, курении, потреблении больших количеств крепкого чая, кофе, кофеинсодержащих тоников.
Патогенез
Действие на кости тазового кольца нагрузки, превышающей предел прочности костной ткани, вызывает линейную или оскольчатую деструкцию минеральной части и разрыв коллагеновых волокон. При полных переломах отломки смещаются из-за рефлекторного сокращения прикрепленных к ним мышц. Разрушение кости приводит к формированию гематомы при закрытых переломах и началу трудно останавливаемого наружного кровотечения при открытых. Массивная кровопотеря может спровоцировать развитие шока. В участке повреждения возникает защитная воспалительная реакция с отеком, миграцией лейкоцитов, отложением фибрина.
Под действием остеокластов происходит аутолиз разрушенной кости, затем клетки камбия надкостницы, губчатого вещества, костного мозга и сосудистой адвентиции начинают активно размножаться. На месте выпавших фибриновых нитей образуется белковый матрикс хряща с его последующей минерализацией и заменой на прочную костную ткань. Сформировавшаяся мозоль подвергается структурной перестройке: сначала возобновляется кровоснабжение, из костных балок образуется компактное вещество, затем микроархитектоника кости перестраивается с учетом линий силовой нагрузки, формируется надкостница.
Классификация
Основными критериями систематизации переломов костей таза у беременных являются степень и характер повреждений, их локализация, время от начала травмы, наличие осложнений. Такой подход позволяет стандартизировать план сопровождения беременности при разных видах травм. С учетом целостности кожных покровов различают закрытые переломы без разрушения кожи и открытые с повреждением мягких тканей, сообщением с окружающей средой. Травмы таза у беременных могут быть изолированными, сочетанными (с повреждением органов малого таза), множественными (сочетающимися с переломами в других анатомических областях), неосложненными и осложненными. Для прогнозирования исхода беременности и разработки акушерской тактики важно определить, как перелом повлиял на целостность тазового кольца. На основании этого критерия различают:
- Краевые переломы. Повреждены части костей, которые не формируют тазовое кольцо: седалищные бугры, крыло подвздошной кости, копчик, часть крестца под крестцово-подвздошным амфиартрозом, ости. При отсутствии других повреждений считается самым легким вариантом травм таза. Продолжение гестации возможно при обеспечении охранительного режима, грамотной репозиции и динамическом наблюдении за беременной. С учетом состояния пациентки допустимо естественное родоразрешение.
- Переломы без нарушения непрерывности таза. Повреждаются кости, непосредственно формирующие тазовое кольцо, — седалищная, ветви лобковой кости. Прочность таза снижена, но, поскольку обе части остаются связанными с крестцовой костью как напрямую, так и через другую половину, опорность сохранена. При отсутствии иных повреждений беременность удается пролонгировать, при стабильных переломах без смещения возможны естественные роды.
- Переломы с нарушением непрерывности таза. Каждая из половин тазового кольца вследствие травмы имеет одностороннюю связь с крестцом, что существенно ухудшает опорность таза. Из-за подвижности отломков возрастает риск травмирования тканей родовых путей и смежных органов. При нестабильных переломах и смещении фрагментов проводят кесарево сечение. Выявление угрозы жизни матери либо плода служит основанием для досрочного родоразрешения.
Принимая решение о возможности пролонгации беременности и варианте ее завершения, учитывают период травматической болезни. Специалисты в сфере травматологии и ортопедии выделяют острую реакцию на перелом (до 2 суток), ранние проявления (до 2 недель), поздние проявления (более 2 недель), реабилитационный период (до полного восстановления). Чем меньший промежуток времени прошел после перелома таза, тем чаще при выявлении показаний к прерыванию беременности или достижении срока родов выполняют оперативное родоразрешение.
Симптомы перелома
Клиническая картина представлена локальной симптоматикой, измененной походкой или характерной позой, общеклиническими и сопутствующими расстройствами. Местными симптомами являются интенсивная боль в участке поражения, лобке, промежности, которая обычно усиливается при движениях ногами, надавливании, пальпации. Отмечается деформация таза, отечность, видимый кровоподтек. При наличии подвижных отломков выявляется костная крепитация. Нарушения двигательной активности и наружные признаки определяются местом и особенностями перелома.
При травматическом отрыве передневерхней ости подвздошной кости нога на стороне поражения зрительно укорачивается за счет смещения отломка. Для уменьшения болезненности беременные с поврежденной седалищной и верхней ветвью лонной кости принимают «позу лягушки», при разрыве заднего полукольца ложатся на здоровую сторону. У пациенток с поврежденной вертлужной впадиной ограничена подвижность в тазобедренном суставе, при сочетании перелома и вывиха большой вертел смещен, нога находится в вынужденном положении.
Выраженные общие симптомы с болевым и геморрагическим шоком выявляются в 30% изолированных переломов таза и у всех больных с множественными, сочетанными, комбинированными травмами. При тяжелых повреждениях кожа становится бледной, покрывается липким потом, учащается пульс, отмечается оглушенность, спутанность или потеря сознания. У 10-20% беременных переломы таза сочетаются с повреждением мочевыделительных органов. Для таких травм характерна задержка мочеиспускания, наличие в моче примеси крови, жалобы на рези в мочеиспускательном канале.
Осложнения
У 37% беременных нормальное течение гестации нарушается при острой реакции на травму, у 25% — в реабилитационном периоде. В 34,2% случаев наблюдается угроза самопроизвольного прерывания беременности или выкидыш, в 13,2% — преждевременные роды. Более чем у 40% пациенток роды проходят с осложнениями. Поскольку перелом таза часто сочетается с тупой травмой живота, возможна преждевременная отслойка плаценты с развитием ДВС-синдрома, разрыв матки, возникновение внутрибрюшного кровотечения. На поздних сроках гестации при плотной фиксации головки плода повышается вероятность переломов костей черепа и конечностей ребенка.
Уровень перинатальной смертности вследствие прямой ЧМТ плода, шока у беременной, отслойки плаценты составляет от 35 до 55,3% в зависимости от тяжести переломов. Особую опасность для женщины представляют травмы с разрывом расширенных вен шейки матки и массивными кровоизлияниями в параметрий или брюшную полость. Отдаленными последствиями переломов костей тазового кольца являются контрактуры, нейропатии, деформации таза, астения, субдепрессивные расстройства.
Акушерские осложнения отмечаются у пациенток, перенесших перелом не только во время текущей гестации, но и в прошлом. При отдаленных посттравматических изменениях угроза самопроизвольных выкидышей и преждевременных родов достигает 45%. В 55% случаев роды осложняются несвоевременным излитием околоплодных вод, нарастающей гипоксией плода, коагулопатическими послеродовыми кровотечениями, травмами шейки матки, влагалища, промежности. После родов у 45% больных обнаруживается субинволюция матки, развивается эндометрит и другие гнойно-воспалительные процессы.
Диагностика
Определенной сложностью в выявлении перелома тазового кольца у беременных является ограниченное использование наиболее информативных лучевых методов исследования, представляющих потенциальную угрозу для развития плода. С учетом требований Минздрава РФ рентгенография таза допустима лишь после 20-й недели беременности, кроме ситуаций принятия решения о прерывании гестации или предоставлении ургентной помощи. В таких случаях требуется максимальная защита ребенка от излучающих воздействий. Для подтверждения диагноза и обнаружения возможных осложнений используют такие методы, как:
- МРТ костей таза. При проведении магнитно-резонансной томографии плод не испытывает лучевую нагрузку. В I триместре беременности исследование проводится ограниченно. МРТ позволяет точно визуализировать даже небольшие трещины и смещения поврежденных тазовых костей, определять степень травматической деструкции костной ткани.
- УЗИ матки и плода. Из-за высокого риска потери ребенка ультразвуковой скрининг является обязательным исследованием при травмах таза. С помощью УЗИ оценивают состояние плода, плаценты, целостность стенки матки. Для обнаружения возможных нарушений трансплацентарной гемодинамики обследование дополняют допплерографией маточно-плацентарного кровотока.
- Содержание хорионического гонадотропина. Определение уровня ХГЧ в динамике обеспечивает качественный мониторинг течения беременности и используется при выборе оптимальной тактики ведения больной. Снижение показателя свидетельствует о возникновении угрозы выкидыша, антенатальной гибели плода.
При наличии признаков шока, продолжающемся кровотечении, подозрении на отслойку плаценты в обязательном порядке оценивается состояние системы гемостаза. Чтобы исключить угрозу для ребенка, дополнительно проводят КТГ, фонокардиографию, МРТ плода для выявления возможных травм костей и внутричерепных кровоизлияний. При подозрении на повреждение внутренних органов выполняют кульдоскопию, диагностическую лапароскопию, цистоскопию. Дифференциальную диагностику осуществляют с закрытыми травмами живота без перелома таза. Кроме акушера-гинеколога и травматолога пациентку осматривают абдоминальный хирург, невропатолог, уролог.
Лечение переломов таза у беременных
Пациенток с поврежденным тазовым кольцом рекомендуется госпитализировать в многопрофильный стационар для предоставления акушерско-гинекологической, травматологической, неонатологической помощи. В остром периоде важно стабилизировать состояние беременной, обеспечить репозицию отломков, предупредить осложнения гестации. Составляя план лечения, травматолог учитывает срок беременности, характер повреждений, степень смещения фрагментов костей. С момента госпитализации в стационар женщине назначается интенсивная медикаментозная терапия:
- Обезболивающие средства. Для аналгезии используют препараты, безопасные для плода. При умеренной боли применяют нестероидные противовоспалительные средства, при интенсивной возможно проведение внутритазовых блокад с местными анестетиками. Назначение наркотических анальгетиков оправдано при нарастании признаков травматического шока.
- Инфузионная терапия. Введение кристаллоидных и коллоидных растворов направлено на восполнение объема циркулирующей крови, стабилизацию гемодинамики, улучшение реологических показателей, восстановление микроциркуляции. При ухудшении показателей гемостаза беременной вводят антикоагулянты, ингибиторы протеаз, переливают свежезамороженную плазму.
- Токолитики. Средства, расслабляющие маточную мускулатуру, обычно используют при угрозе прерывания гестации на фоне краевых и стабильных переломов. По сообщениям специалистов, токолитическую терапию проводят примерно у 20 -22% больных. При тяжелой травме учитывают влияние токолитиков на гемодинамические показатели.
При стабильных переломах, отсутствии смещения или незначительном смещении показано консервативное ведение пациентки. Выбор способа репозиции определяется локализацией и особенностями повреждений. При стабильных изолированных и краевых переломах женщину фиксируют в гамаке либо на щите. Возможно применение подколенных валиков, шины Белера. Беременным с нестабильными переломами рекомендовано скелетное вытяжение, внешняя или внутренняя хирургическая фиксация. Гестация не считается противопоказанием для выполнения операции. Предпочтительными являются вмешательства с минимальным радиационным контролем. При удовлетворительном состоянии матери и плода гестацию в отдельных случаях удается пролонгировать на несколько недель и завершить в срок естественными родами.
Досрочное родоразрешение по жизненным показаниям (при отслойке плаценты, ранении матки, нестабильных переломах тазового кольца, тяжелой политравме, терминальном состоянии беременной, признаках нарастающей гипоксии плода) проводится с 28-й недели гестационного срока при жизнеспособности плода. В ургентных ситуациях обычно выполняется кесарево сечение, родоразрешение через родовые пути возможно только при краевых или стабильных переломах с несмещенными отломками. Чтобы спасти ребенка при гибели беременной, производится посмертное кесарево сечение. Травмы таза, перенесенные до наступления беременности, не служат абсолютным показанием к оперативному родоразрешению, которое проводится у 61-64% пациенток с посттравматически измененным тазом.
Прогноз и профилактика
Исход гестации при травме таза определяется тяжестью повреждений. Прогноз зачастую серьезный, особенно у беременных с политравмой, при которой показатели материнской и перинатальной летальности достигают 18,2% и 55,3% соответственно, наблюдается тяжелая инвалидизация, нарушаются репродуктивные функции. Профилактические мероприятия направлены на предупреждение возможного травматизма, включают соблюдение правил дорожного движения на пешеходных переходах, при вождении автомобиля, отказ от выполнения профессиональных и бытовых обязанностей с работой на высоте, ношение удобной обуви на невысоком устойчивом каблуке, безопасное поведение в общественных местах.
Источник
Риск умереть на поздних сроках беременности или при родах более, чем в два раза выше, чем риск умереть от осложнений после аборта.
Безусловно, беременность — это всегда испытания организма «на прочность». Именно поэтому беременные наблюдаются в течении беременности у врача, регулярно сдают анализы, следят за артериальным давлением и весом. У беременной женщины падает иммунитет, уменьшается количество витаминов в организме, обостряются уже имеющиеся заболевания, потому что все имеющиеся у женщины ресурсы делятся с плодом (или с плодами, если их несколько). Если женщина сама по себе обладательница крепкого иммунитета, хорошо питается, принимает витамины и в целом здорова — то, скорее всего (но не точно), неблагоприятные последствия, которые может привлечь за собой беременность — ее обойдут стороной. А вот если ее организм слабоват, если она не совсем здорова и уж тем более если она не слишком за своим здоровьем следит — то риски на то, что начнут выпадать волосы, крошиться зубы, нарушаться микрофлора влагалища, начнутся отеки, гестозы, тромбоз, артрит, диабет беременных и прочие-прочие последствия ее беременность только увеличивает. Плюс ко всему важен еще возраст беременной: в группе рисков находятся девочки и девушки младше 20 лет, а так же женщины старше 35 лет.
Что касается родов — то тут все еще сложнее, и разумеется, еще опаснее. Осложнений может быть очень много, от незначительных (и вместе с тем очень частых): вроде эрозии шейки матки, разрывов влагалища, воспаления мочевыводящих путей, геморроя и выпадения прямой кишки, неполного отторжения кусков плаценты, послеродовой депрессии до болеее серьезных и опасных — геморрогического шока, сепсиса, эндометрита, перитонита, разрыва шейки матки и/или самой матки, перелом таза, предэклампсия и эклампсия, акушерский свищ, бесплодие — и это неполный перечень послеродовых осложнений, некоторые из которых могут привести к инвалидности, а так же к смерти женщины. Подчеркну, что в этот перечень я намеренно не включила возможные осложнения для плода, а их тоже не мало, потому как речь идет о здоровье именно самой женщины. Конечно, современная медицина во многом снизила риски, связанные с родами. Однако они все еще не исчезли и существуют исключительно для женщин. Для тех, кто рожает.
Если же речь идет о домашних родах — то ситуация отягощается еще сильнее, в ситуации, когда, например, у женщины плод находится в поперечном состоянии и при таком раскладе, гарантированно погибнут оба, в то время как в стацианаре их жизни наиболее вероятно были бы спасены. Или в ситуации неполного отторжения плаценты, из-за которой может начаться кровотечение и сепсис. Если своевременно не предпринять меры и не почистить матку — то, скорее всего, женщина окажется в морге. Плюс ко всему при домашних родах очень сложно соблюдать стерильность, в лучшем случаее те, кто выбирают домашние роды поддерживают просто элементарно чистоту. Как итог — все тот же сепсис, который так же может привести к гибели женщины.
Что касается аборта, тут следует оговориться и пояснить: во-первых, о каком аборте идет речь: искусственном или самопроизвольном (т.е. в простонародье выкидыш), а так же о том, подпольный он или выполненный в медицинском учреждении врачом.
Подпольные аборты — безусловно очень опасны и именно поэтому законодательство стремится к тому, чтобы у женщин всегда была возможность делать аборт без серьезных рисков для своей жизни и своего здоровья, то есть в медицинском учреждении. Аборт называется небезопасным, когда выполняется в антисанитарных условиях, ненадлежащим способом и людьми без медицинского образования. Из-за таких небезопасных абортов, в странах, где они запрещены или имеют значительные ограничения из-за своей недоступности, в год насчитывается более 70 тыс женский смертей и около 5 млн инвалидностей. Наиболее частные осложнения — сепсис и гемморрогический шок, а так же перфорация матки и повреждение шейки матки. Наименее опасные осложнения — бесплодие, эрозия шейки матки, цистит, эндометриоз. Так же очень часто возникает сепсис и заносится инфекция из-за несоблюдения санитарно-гигиенических норм.
Что касается безопасных, современных и легальных абортов в первом триместре- то они являются одной из наименее опасных процедур в современной медицинской практике. Безусловно, даже у них есть свои риски (как и во всей нашей жизни и действиях), но риски находятся на очень низком уровне и чаще всего являются наименее опасными для жизни и здоровья. Советский хирургический аборт, при котором используются расширение цервикального канала и кюретаж — является наиболее рискованным, потому как существуют некоторые риски кровотечений, эрозии шейки матки, эндометриоза. Такие осложнения, как геморрогический шок и сепсис сведены к минимуму, благодаря сдаче анализов, приему антибиотиков перед абортом в качестве профилактики, стерильности инструментов, использованию одноразовых перчаток и обработки половых органов антисептиками, а так же при соблюдении послеабортного наблюдения и лечения, который включает в себя ультразвуковое исследование, сдачу анализов и (возможно) прием некоторых лекарств. Следует уточнить, что советские аборты, то есть аборты, выполяемые кюреткой значительно устарели и во всем мире уже стараются уходить от этого метода, однако в России, к сожалению, до сих пор многие больницы недостаточно снабжены современным оборудованием и квалифицированными специалистами. Что касается вакуум-аспирации и фармацевтического аборта — так их и вовсе можно назвать максимально безопасными, так как они не травмируют ни таз, ни шейку матки, ни саму матку и уж тем более не несут за собой риски бесплодия. Существует в обществе миф, который гласит о постабортном синдроме — в действительности такого диагноза попросту не существует и он не входит в список Международной Классификации Болезней, так как статистически большинство женщин после аборта чувствуют облегчение. Психологические осложнения после аборта редки, и в основном являются продолжительным состоянием которые наблюдались ранее (т.е. в тех ситуациях, когда женщина делала аборт не по своей воли и желанию, а вынужденно или под чьим-то давлением). И, наконец, не существует достоверных данных о связях между безопасным абортом в первом триместре и неблагоприятными исходами последующих беременностей.
Что же касается самопроизвольных абортов (т.е. выкидышей) — то риск их осложнений для женщины во многом зависят от срока беременности и причины случившегося. Внематочная беременность при необращении за медицинской помощью повлечет за собой смерть женщины. При обращении — в худшем случаее ее ждет удаление трубы или обеих труб, в лучшем — продувание (это будет зависить от современности оборудования больницы и квалификации врачей). Замершая беременность или неполный выкидыш — требует выполнения искусственного аборта, кстати, точно так же и после родов в случаях неполного отторжения плаценты и частей плодного пузыря женщине делают искуственный аборт вакуумом или кюреткой, что к слову говоря, технически, не отличается от аборта с живым плодом и по желанию женщины без медпоказаний.
Как в случае самопроизвольного, так и в случае искусственного аборта — чем меньше срок, тем ниже риски.
Подводя итог, можно сказать, что подпольные аборты безусловно опасны и имеют огромное количество рисков. Легальные аборты являются по своей сути безопасными, безопаснее родов ДАЖЕ когда эти роды происходят в медицинском учреждении.
Источник
