Перелом эпиметафиза большеберцовой кости
Перелом «пилона» — термин, который используется при описании внутрисуставных переломов дистального метаэпифиза большеберцовой кости. Частота встречаемости этих повреждений составляет от 9% до 12% от всех переломов большеберцовой кости.
Данный вид перелома возникает при воздействии компрессирующих сил и связан с высокоэнергетической травмой. Комбинация сил, таких как компрессия, ротация и элементы чрезмерного тыльного сгибания приводят к тяжелому виду повреждения, сочетающемуся с обширным травматическим поражением мягких тканей. Классификация переломов по АО /ASIF переломы типа 44: А – внесуставные переломы дистального метаэпифиза большеберцовой кости, деление 44 -А1, А2, А3 основано на количестве отломков метафизарной области и степени их фрагментации. Переломы типа 44 -В – неполные внутрисуставные переломы, при которых происходит раскол суставной поверхности большеберцовой кости, но при этом часть ее остается связанной с диафизом коси. Деление на 44 — В1, В2, В3 основано на оценке импакции суставной поверхности и характере осколков. Переломы типа 44 — С — полные внутрисуставные переломы с полным прерыванием линиями перелома связи суставной поверхности и диафиза кости. Подразделение на 44 -С1, С2, С3 основано на оценке оскольчатого характера повреждения суставной поверхности и диафиза.
Характер и объем полученных повреждений определяет тактику лечения и вариант оперативного вмешательства.
С 2010 по 2015 г. г. в отделении травматологии и ортопедии ФГБУ КБ №1 УДП РФ по поводу переломов дистального метаэпифиза большеберцовой кости «пилона» наблюдалось 49 пациентов в возрасте от 24 до 65 лет, из них женщин — 15 (30, 6 1%), мужчин — 34 (69, 38%). Переломы типа В (по классификации AO/ASIF) встретились у 27 пациентов (55, 1%), переломы типа С — у 22 (44, 8%). Сроки после травмы составили от 1 суток до 2 недель. У 2 пациентов были переломы обеих нижних конечностей. У 11 пациентов была сочетанная травма (повреждение сегментов конечностей, травма органов грудной, брюшной полости). У 41 (83%) пациента перелом пилона сочетался с переломом малоберцовой кости. У 1-го пациента перелом пилона сочетался с переломом пяточной кости.
Внеочаговый остеосинтез аппаратом наружной фиксации, как основной и окончательный метод лечения был применен в 11 (22% ) случаях. Как метод первичной фиксации в 2-х случаях с последующим погружным остеосинтезом пластиной с угловой стабильностью из переднемедиального доступа. Данный вид фиксации перелома применяется при открытом характере перелома, при обширных повреждениях мягких тканей. Дает возможность ранней активизации больного с осевой нагрузкой на оперированную ногу. Операция открытая репозиция из переднемедиального доступ, остеосинтез пластиной с угловой стабильностью осуществлен у 22 (45%) пациентов. Данный вид фиксации применен при переломах А1-С1.
Осевая нагрузка при таком оперативном лечение возможна примерно после 6-8 недель. В 5-и случаях (22%) у пациентов наблюдался поверхностный некроз мягких тканей в проекции операционного доступа.
Накостный остеосинтез из заднелатерального доступа использовался в 8 (10%) случаях. Применялся при переломах А1-В1. В 1-м случае наблюдался незначительный поверхностный краевой некроз мягких тканей в проекции доступа. Данный вид остеосинтеза позволяет выполнить репозицию и фиксацию перелома с хорошей визуализацией, при минимальном травматизме мягких тканей.
Таким образом, правильно проведенная предоперационная подготовка, оптимально подобранный метод фиксации перелома, стабильный и функциональный остеосинтез, ранняя функциональная реабилитация больных предопределяет успешное восстановление статико-динамических функция сегмента, а так же является профилактикой ранних и поздних осложнений.
Статья добавлена 18 февраля 2016 г.
Источник
В различных проявлениях эти повреждения встречаются преимущественно у детей старшего возраста. Спорным можно назвать утверждение некоторых авторов, что повреждения проксимального эпиметафиза большеберцовой кости у детей являются аналогами переломов мыщелков большеберцовой кости у взрослых людей. Не идентичен и механизм повреждений костно-хрящевых образований у детей и тем более не одинаковы биомеханические условия их возникновения с соответствующей патоморфологической характеристикой. К тому же, уместно указывает А. Ф. Бухны (1973), ни одна связка, за исключением крестообразных, или сухожилие не прикрепляются непосредственно к проксимальному эпифизу и не принимают участия в возникновении эпифизеолиза при непрямом механизме травмы.
Более того, проксимальный эпифиз большеберцовой кости окружен прочными связками и многими сухожилиями, оказывающими препятствие возникновению переломов эпифиза и эпифизеолизов при прямой травме. Этими особенностями можно объяснить редкость повреждения зоны роста в этой области. Иное положение создается у детей старшего возраста, когда в зону повреждения вовлекается окостеневающая бугристость большеберцовой кости, являющаяся своеобразным продолжением проксимального эпиметафиза, В таких случаях возникает своего рода двойной эпи- или остеоэпифизеолиз эпифиза и апофиза.
При этом облегчается сопоставление отломков и уменьшается угроза развития глубоких аваскулярпых нарушений в. костно-хрящевых структурах, связанных с бугристостью связкой надколенника, несущей кровоснабжение области повреждения. Эпифизарные и эпиметафизарные повреждения проксимального отдела большеберцовой и малоберцовой костей возможны как от прямого, так и непрямого механического воздействия травмирующей силы.
При значительном непрямом воздействии может возникать полное или частичное отделение эпифиза вместе с бугристостью большеберцовой кости. Смещение, как правило, бывает в переднем направлении с приподнятием и некоторым нависанием эпифиза с частью бугристости над метафизом. Среди наших больных в пяти случаях наблюдались эпифизеолизы во время прыжков детей с большой высоты, очевидно, с чрезмерным переразгибанием в коленном суставе при приземлении. На боковых рентгенограммах у них наблюдались признаки компрессии в области бугристости большеберцовой кости и умеренное выпячивание с легким приподниманием заднего края эпифиза.
Симптомы
Клиническая симптоматология при повреждениях в области проксимальной ростковой зоны голени определяется тяжестью травмы, характером повреждения и степенью смещения фрагментов. При изолированных повреждениях бугристости большеберцовой кости отмечаются припухлость, локализованная болезненность, ограничение движений в коленном суставе и невозможность поднять выпрямленную ногу в положении лежа. При эпифизеолизах со смещением характерны более выраженная припухлость, невозможность активных и пассивных движений, сглаженность контуров коленного сустава за счет реактивного выпота, вынужденное положение конечности, а также боковые деформации на уровне повреждения. При заднем смещении дистального фрагмента клиническая картина может напоминать задний вывих или подвывих голени.
Наряду с клинической симптоматологией решающими в постановке диагноза являются рентгенологические данные, особенно рентгенограммы в переднезадней проекции, так как неповрежденный боковой сухожильно-связочный аппарат препятствует значительным боковым смещениям. При наличии клинических признаков повреждения и отсутствии рентгенологических данных повторная рентгенография через 10—12 дней по признакам обызвествления надкостницы подтверждает или исключает наличие костно-хрящевого повреждения, так называемый эпифизеолиз без смещения.
Незначительные разобщения эпифиза чаще возникают с переднемедиальной стороны и определяются по неравномерности рентгенологического просветления ростковой хрящевой зоны. Интерпретация рентгенограмм значительно облегчается при наличии перелома эпифиза или метафиза, или того и другого, как это бывает при эпиметафизарных переломах и остеоэпифизеолизах. При расшифровке рентгенограмм больных с эпифизеолизами, особенно с подозрением на повреждение бугристости большеберцовой кости, всегда необходимо учитывать возрастные сроки окостенения этих образований и особенности формирования как самого эпифиза, так и бугристости большеберцовой кости из нескольких ядер оссификации.
Среди повреждений проксимального эпиметафиза большеберцовой кости у детей преобладают эпифизеолизы и эпифизарные переломы, а среди повреждений дистальных отделов костей голени у детей преобладают остеоэпифизеолизы и эпиметафизарные переломы большеберцовой кости. В отличие от подобных повреждений в области верхних конечностей сопутствующие сосудистые и неврологические нарушения при повреждениях нижних конечностей встречаются значительно реже.
Лечебная тактика
При повреждениях в области зон роста в проксимальном отделе большеберцовой кости требуется соблюдение определенных принципов, тождественных с другими костями, направленных не только на сращение фрагментов с анатомическим и функциональным восстановлением, но и обеспечивающих нормальный последующий рост конечности. Прежде всего, не следует слишком рано прекращать иммобилизацию при этих повреждениях — не ранее 4— 5 недель. Этих сроков следует придерживаться при повреждениях бугристости большеберцовой кости без смещения отломков или с незначительным смещением, не требующим репочиции. Она может быть осуществлена с помощью глубокой гипсовой шины, которая после трех недель превращается и съемную, с наращиванием физиофункционального лечения: массажа, лечебной гимнастики и тепловых процедур. На этом заключительном этапе реабилитации шина прибинтовывается только на время сна.
При эпи- и остеоэпифизеолизах проксимального отдела большеберцовой кости, не требующих репозиции, иммобилизация конечности гипсовой повязкой длится 1 —1,5 месяца. Мри смещении отломков производится одномоментное закрытое вправление под наркозом с учетом направления и степени смещения фрагментов. Основные смещения происходят обычно в сагиттальной плоскости — это переднезадние и угловые смещения, а чаще их сочетания.
На этом основании различают:
- разгибательные переломы по типу остеоэпифизеолиза, когда кроме сдвига дистального фрагмента кзади возникает угловая деформация — угол открыт кпереди.
- При сгибательном переломе торцовая часть проксимального отломка не без участия прикрепляющейся к бугристости связки надколенника выдвигается кпереди и одновременно становится по отношению к дистальному фрагменту под углом, открытым кзади.
Техника репозиции
- Необходимым условием репозиции является придание согнутого положения в коленном суставе и противовытяжение за дистальный отдел бедра. Вправление осуществляется под наркозом. Ребенок располагается на перевязочном столе с опущенными через край стола голенями.
- Хирург, сидящий лицом к больному, захватывает область повреждения обеими руками. Как при сгибательных, так и разгибательных разновидностях повреждений большие его пальцы располагаются над бугристостью болынеберцовой кости, остальные — с боков и сзади.
- Производится тракция голени, несколько увеличивается имеющееся угловое смещение и одновременно устраняют смещения по ширине как в сагиттальной, так и фронтальной плоскостях.
- Завершается репозиция устранением чисто углового смещения в разогнутом или согнутом на 5° положении конечности. В этом положении после контрольной рентгенографии накладывается гипсовая циркулярная повязка сроком до 5—6 недель.
- При разгибательных переломах во время тракции за голень для облегчения вправления увеличивают имеющееся угловое смещение движениями пальцев хирурга в противоположном направлении.
- Таким образом, при сгибательных переломах хирург надавливает большими пальцами (на завершающем этапе репозиции) на область бугристости болынеберцовой кости спереди назад.
- При разгибательных переломах — давление осуществляется расположенными по задней и боковым поверхностям проксимального отдела голени восемью пальцами сзади наперед.
- Одновременно устраняются и имеющиеся боковые смещения во фронтальной плоскости. Исключительно важно при этом бережно и последовательно восстанавливать двигательную и опорную функцию конечности.
- При эпифизарных и эпиметафизарных переломах, а также некоторых остеоэпифизеолизах со смещением, не поддающихся закрытой ручной репозиции, ставятся показания к оперативному вмешательству.
- После открытой репозиции предпочтительнее фиксация фрагментов одной-двумя спицами, а при одновременных повреждениях эпиметафиза со стороны медиальной и латеральной сторон фиксация осуществляется двумя встречными спицами с упорными площадками, фиксированными в полукольцах аппарата Илизарова.
Исходы повреждений эпифизарных ростковых зон зависят от того, в какой именно зоне росткового хряща происходит травматическая деструкция; при повреждении зоны обызвествления наблюдаются благоприятные отдаленные результаты, а повреждение в пределах зоны зародышевых клеток колончатого слоя может привести к развитию деформации или отставанию конечности в росте.
Источник
Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
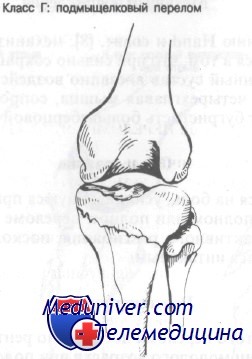
Подмыщелковый перелом захватывает проксимальный метафиз большеберцовой кости и, как правило, является косым или поперечным. Линия перелома может распространяться в коленный сустав.
Подмыщелковый перелом заключается в воздействии ротационной или угловой силы в сочетании с вертикальной компрессией.
У больного отмечаются болезненность и припухлость в месте повреждения. Наличие гемартроза может указывать на распространение линии перелома в полость сустава.
Для диагностики этого перелома достаточно снимков в обычных проекциях.
Сопутствующим повреждением часто является перелом мыщелка большеберцовой кости.
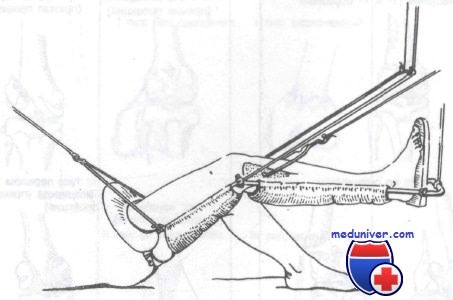
Лечение подмыщелкового перелома большеберцовой кости
Неотложная помощь включает лед, иммобилизацию конечности задней гипсовой лонгетой и срочную консультацию. Стабильные внесуставные поперечные переломы без смещения обычно лечат иммобилизацией в длинной гипсовой повязке в течение 8 нед. Оскольчатые переломы или переломы, имеющие мыщелковый компонент, подлежат открытой репозиции и внутренней фиксации или лечению скелетным вытяжением.
Подмыщелковые переломы часто сочетаются с переломами мыщелков и поэтому имеют тенденцию к осложнениям. Для рассмотрения этих осложнений читателю следует обратиться к разделу о переломах мыщелков.
Класс Д: переломы эпифиза большеберцовой кости
Переломы эпифиза большеберцовой кости нетипичны и встречаются реже переломов дистального отдела бедра или переломов бугристости большеберцовой кости.
Обычно обусловлен сильным вальгусным или варусным давлением на колено.
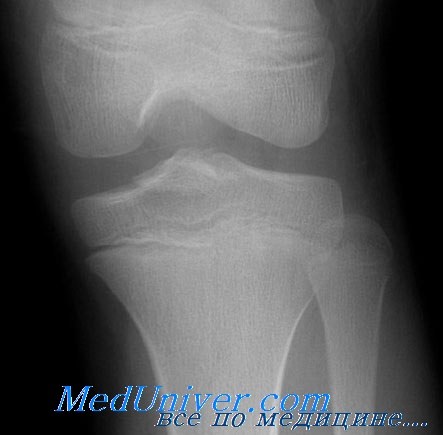
У больного отмечаются боли и деформация в области коленного сустава. При осмотре часто заметна угловая деформация. При этих переломах, как правило, гемартроза нет.
Большая часть переломов относится к II типу по класссификации Salter—Harris и для точной диагностики требует сравнительных проекций.
Переломы эпифиза большеберцовой кости изредка сопровождаются повреждением связок или менисков.
Лечение эпифизарных переломов большеберцовой кости
Неотложная помощь включает лед, иммобилизацию задней лонгетой и срочную консультацию ортопеда для проведения репозиции. После репозиции у большинства больных показана иммобилизация длинной гипсовой повязкой сроком на 6 нед.
После отрыва проксимального эпифиза большеберцовой кости может нарушаться рост кости.
— Также рекомендуем «Проксимальные переломы малоберцовой кости. Диагностика и лечение»
Оглавление темы «Переломы бедра, костей голени»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
Переломы дистального отдела бедра представляют собой нетипичные повреждения. По локализации их можно разделить на четыре типа. Надмыщелковые переломы I типа захватывают зону между мыщелками бедра и соединения метафиза с диафизом. Они являются внесуставными и не связаны с повреждением коленного сустава. Остальные типы относятся к внутрисуставным и включают мыщелковые, межмыщелковые и эпифизарные переломы. Мышцы, окружающие дистальный отдел бедра, при переломе вызывают смещение костных фрагментов.
Четырехглавая мышца бедра простирается по передней поверхности бедра и прикрепляется к бугристости большеберцовой кости. После перелома бедра в дистальном отделе эта мышца стремится сместить большеберцовую кость и дистальный фрагмент бедренной кости в передневерхнем направлении.
Сгибатели бедра располагаются по задней поверхности большеберцовой кости и крепятся на ее задневерхней поверхности. Они стремятся сместить большеберцовую кость и дистальный фрагмент бедренной кости кзади и вверх.
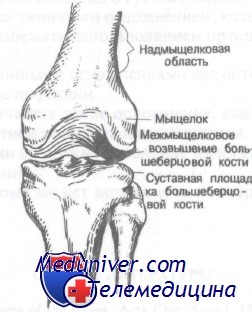
Передняя проекция коленного сустава. Обратите внимание на надмыщелки и мыщелки бедра
Икроножная и камбаловидная мышцы прикрепляются к задней поверхности дистального отдела бедра и после перелома приводят к смещению фрагмента вниз. Типичным комбинированным эффектом действия этих мышц является смещение дистального отломка кзади и вверх. Важно учитывать непосредственную близость к дистальному отделу бедра подколенной артерии и вены, проходящих вместе с большеберцовым и общим малоберцовым нервами.
Эпифизеолизы дистального отдела бедра являются нетипичными, но серьезными повреждениями, которые обычны у детей старше 10-летнего возраста. У детей 65% роста конечности в длину происходит за счет костей, составляющих коленный сустав, и особенно за счет дистального эпифиза бедра. Несмотря на анатомически точную репозицию в 25% случаев повреждений II типа по классификации Salter происходит укорочение конечности. Повреждения II типа по Salter являются наиболее частыми из повреждений эпифиза и имеют плохой прогноз в отличие от обычно хороших прогнозов при переломах I и II типа других суставов.
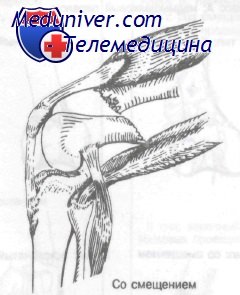
Типичное смещение при надмыщелковых переломах дистального отдела бедра, вызванное тягой сгибателей бедра и четырехглавой мышцы в одном направлении и тягой икроножной мышцы за дистальный фрагмент, что приводит к заднему угловому и поперечному смещению
Переломы бедра классифицируют по четырем типам:
Класс А: надмыщелковые переломы.
Класс Б: межмыщелковые переломы.
Класс В: переломы мыщелков.
Класс Г: переломы дистального эпифиза, или эпифизеолизы бедра.
Большинство переломов этого типа — результат прямой травмы или воздействия компонента прямой силы. Типичные случаи возникновения этих механизмов наблюдаются при дорожных происшествиях или падении. Переломы мыщелков обычно являются следствием комбинации чрезмерного отведения или приведения с прямой травмой. Эпифизеолизы дистального отдела бедренной кости, как правило, возникают при ударе по внутренней или наружной стороне, что чаще приводит к перелому более слабого эпифиза, чем метафиза. Другой характерный механизм заключается в переразгибании и скручивании колена.

Скелетное вытяжение за проксимальный отдел большеберцовой кости
У больного с переломом дистального отдела бедра могут отмечаться боль, припухлость и деформация поврежденной конечности. В подколенной ямке при пальпации можно определить крепитацию или костные фрагменты. Надмыщелковые переломы со смещением обычно проявляются укорочением и наружной ротацией диафиза бедра. Важно, чтобы при первичном обследовании больного был исследован и документирован неврологический статус поврежденной конечности. Неврологические нарушения встречаются нечасто, но, если они есть и некорригированы, последствия могут быть самые неблагоприятные.
Должно быть исследовано пространство кожи между I и II пальцами ноги, иннервируемое глубокой ветвью малоберцового нерва. Надлежит проверить дистальныи пульс и документировать его наличие. Несмотря на повреждение артерии, может сохраняться наполнение капилляров вследствие хорошего коллатерального кровообращения. Тщательно исследуйте подколенное пространство на наличие пульсирующей гематомы, указывающей на повреждение артерии.
Для выявления этого перелома обычно достаточно снимков в прямой и боковой проекциях. Следует сделать рентгенограммы всего бедра и тазобедренного сустава. Для точной диагностики незначительных переломов мыщелков могут потребоваться косые, тангенциальные и сравнительные проекции. Снимки в сравнительных проекциях следует делать у всех детей в возрасте до 10 лет. Эпифизеолизы дистального эпифиза могут потребовать снимков при варусной и вальгусной нагрузке для дифференциации повреждений связок от повреждений эпифиза.
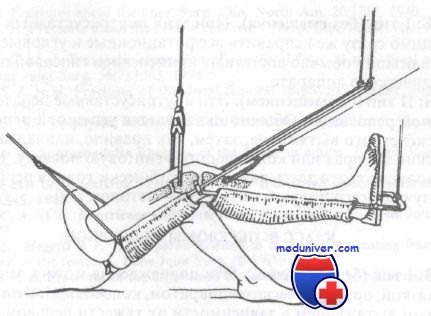
Скелетное вытяжение двумя спицами. Первая спица проведена через проксимальный отдел большеберцовой кости, вторая — дистальнее места перелома через дистальный отдел бедренной кости
Переломы дистального отдела бедренной кости могут сочетаться с:
1) сопутствующим переломом или вывихом бедра на этой же стороне;
2) повреждением сосудов;
3) повреждением малоберцового нерва;
4) повреждением четырехглавой мышцы бедра.
Лечение перелома дистального отдела бедра
Оказываемая неотложная помощь включает иммобилизацию, назначение анальгетиков и срочное направление к ортопеду. Лечение этих переломов варьируется от открытой репозиции с внутренней фиксацией до иммобилизации гипсовой повязкой в зависимости от типа перелома, степени смещения и успеха закрытой репозиции. Переломы сосмещением могут быть репонированы хирургически или с помощью скелетного вытяжения.
После репозиции методом скелетного вытяжения многие авторы предпочитают применять для иммобилизации шарнирный ортопедический аппарат, поскольку он не препятствует раннему началу ходьбы и разработке коленного сустава. Сравнительно новым методом лечения переломов области коленного сустава является иммобилизация в шарнирном ортопедическом аппарате. Последний объединяет преимущества неоперативного лечения и раннего начала движений.
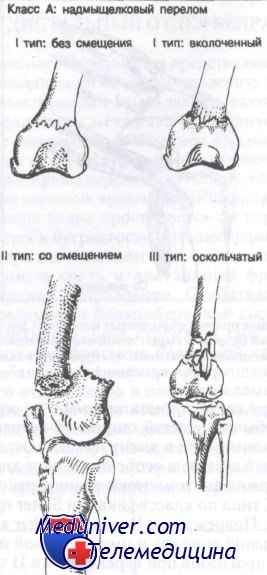
Класс А: надмыщелковые переломы бедренной кости
Класс А: I тип (без смещения). Большинство хирургов предпочитают иммобилизацию этих переломов ортопедическим аппаратом.
Класс А: II тип (со смещением). Как правило, вначале эти переломы лечат скелетным вытяжением. После репозиции рекомендована иммобилизация гипсовым корсетом.
Класс А: III тип (оскольчатые). Лечение варьируется от открытой репозиции и внутренней фиксации до скелетного вытяжения в зависимости от степени повреждения кости.
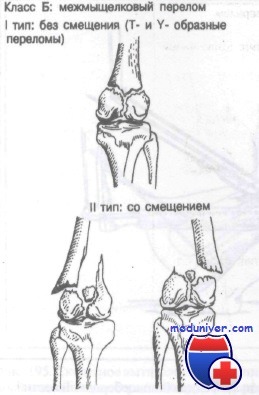
Класс Б: межмыщелковые переломы бедренной кости
Класс Б: I тип (без смещения). При этих внутрисуставных переломах необходимо сразу же исправить все ротационные и угловые смещения. Иммобилизации обычно достигают применением гипсовой повязки или ортопедического аппарата.
Класс Б: II тип (со смещением). Эти внутрисуставные переломы требуют точной репозиции. Обычно оказывается успешной репозиция методом скелетного вытяжения, затем, как правило, накладывают ортопедический аппарат или колосовидную гипсовую повязку. Многие хирурги полагают, что здесь важна анатомически точная репозиция, которую лучше всего получить открытым методом.
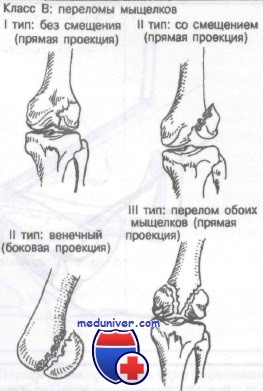
Класс В: переломы мыщелков бедренной кости
Класс В: I тип (без смещения). Эти повреждения можно лечить гипсовой повязкой, ортопедическим аппаратом, колосовидной повязкой или скелетным вытяжением в зависимости от тяжести перелома и выбора хирурга.
Класс В: II тип (со смещением). Рекомендуемым методом лечения является открытая репозиция с внутренней фиксацией.
Класс В: III тип (оба мыщелка). Рекомендуется открытая репозиция с внутренней фиксацией.
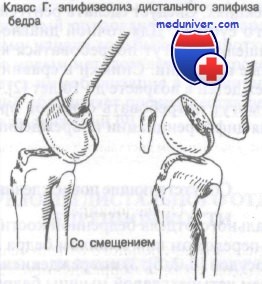
Класс Г: переломы дистального эпифиза бедренной кости
Более трети (36%) этих переломов проявляются варусной или вальгусной деформацией конечности до угла 5° и более. При внутреннем или наружном смещении лечение представляет более трудную задачу, чем при переднем или заднем. Переломы со смещением обычно требуют ручной репозиции под общей анестезией с последующим скелетным вытяжением.
Осложнения переломов дистального отдела бедренной кости
Переломы дистального отдела бедренной кости сочетаются с несколькими серьезными осложнениями.
1. Лечение этих переломов может осложниться развитием тромбофлебита или жировой эмболии.
2. Неполная репозиция или вторичное смещение отломков могут обусловить замедленное или неправильное сращение.
3. При внутрисуставных переломах может развиться спаечный процесс в суставе, в четырехглавой мышце бедра с развитием контрактуры или фронтальная угловая деформация.
4. Внутрисуставные переломы могут осложниться развитием артрита.
5. Эпифизеолизы бедренной кости часто приводят к нарушению роста поврежденной конечности.
— Также рекомендуем «Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение»
Оглавление темы «Переломы бедра, костей голени»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
