Перелом и вывихи верхних конечности

Добавлена: 6 декабря 2019 14:38:26
В медицинский центр травматологии «Диагностика» часто обращаются пациенты с переломами и вывихами различной степени тяжести.
Рассмотрим специфические признаки наиболее частых травматических повреждений костей и суставов пояса верхних конечностей и верхних конечностей.
Полный вывих акромиального конца ключицы
Сопровождается разрывом связок акромиально-ключичного сочленения и ключично-клювовидной связки. Распознается по отхождению вывихнутого конца кверху и кзади. При этом происходит ступенеобразное выпячивание наружного конца (симптом «клавиши: во время надавливания на выступающий конец он опускается и вновь поднимается после прекращения надавливания»).
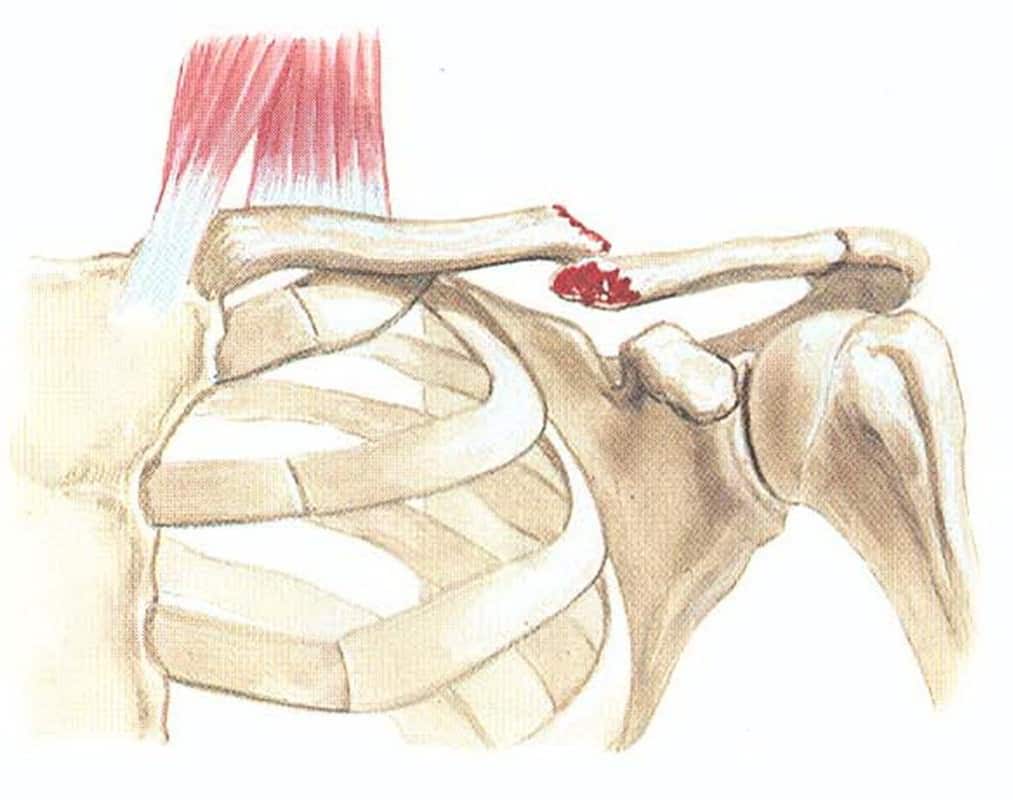
Перелом ключицы
Возникает вследствие прямого удара, при падении на вытянутую руку, локоть, наружную поверхность плеча. При значительных смещениях фрагментов имеется опасность повреждения сосудисто-нервного пучка, купола плевры. Неправильно сросшийся перелом впоследствии приводит к ограничению функции плечевого сустава, вовлечению в костную мозоль сосудисто-нервных образований или их сдавливанию. Распознают перелом по укорочению и опусканию надплечья, по опусканию периферического отломка под действием веса конечности вниз и отхождению центрального отломка кверху и кзади под влиянием грудино-ключично-сосцевидной мышцы.
Переломы клювовидного отростка лопатки
Для них характерно усиление болей при сгибании предплечья, поскольку напрягается короткая головка бицепса, местом прикрепления сухожилия которой является вышеуказанный отросток.
Перелом суставного отростка лопатки
Такой вид сопровождается гемартрозом плечевого сустава.
Переломы шейки лопатки
В данном случае под влиянием веса конечности смещаются книзу и кпереди. При этом пассивные движения в суставе возможны, в отличие от вывиха.
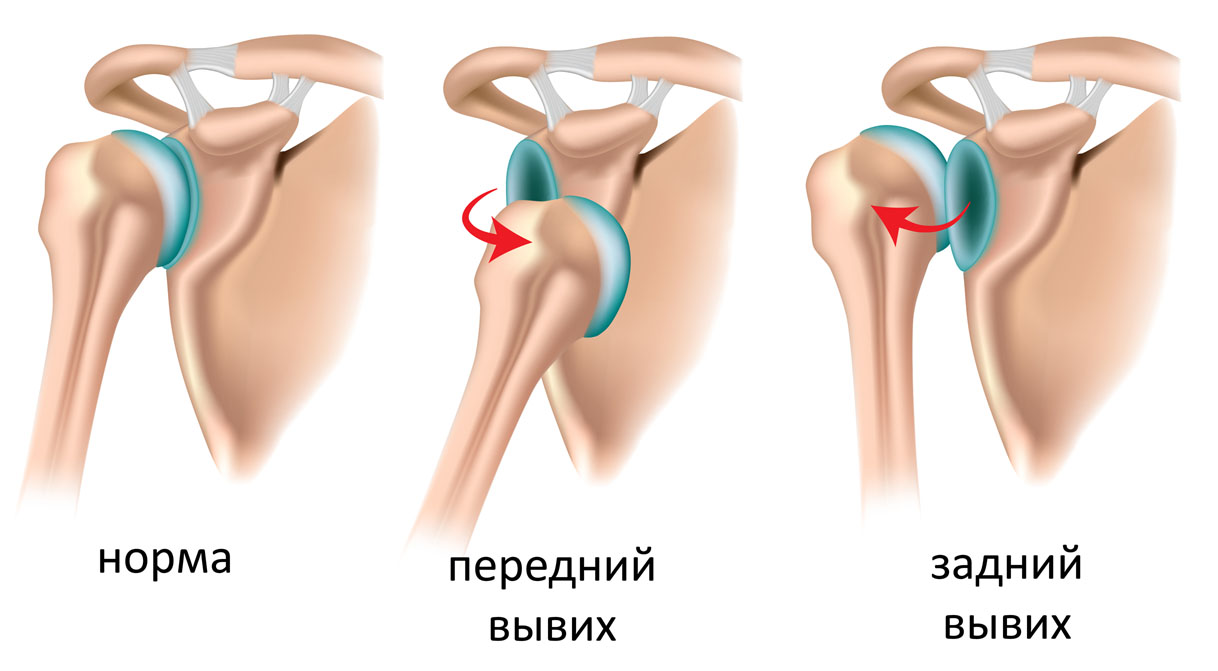
Вывих плеча
Он составляет до 60% всех травматических вывихов в травматологии. В функциональном отношении плечевой сустав самый совершенный, однако, ввиду малой площади соприкосновения суставных поверхностей и меньшего радиуса кривизны головки в сравнении с радиусом кривизны суставного отростка лопатки, часто подвергается травме. Капсула сустава тонка и слабо натянута. В большинстве случаев вывих происходит в результате непрямого приложения силы на руку при падении на вытянутую, поднятую и отведенную руку. Типичное положение плеча: при подкрыльцовом вывихе рука отведена (пострадавший удерживает ее здоровой рукой, наклонившись в больную сторону); при подклювовидном и подключичном отведение плеча незначительное; при заднем – плечо согнуто, отведено и ротировано кнаружи. Отчетливо выявляется асимметрия плечевых суставов. При пальпации головка не обнаруживается на обычном месте, здесь выявляется западение, особенно отчетливое при поднятии плеча. Часто головка располагается ниже уровня клювовидного отростка или в подмышечной впадине, в переднем отделе. Движения в суставе невозможны из-за болей и характерного пружинящего сопротивления, обусловленного рефлекторно сократившимися мышцами. Смещенная головка может повредить или сдавить нервный ствол, сплетение, сосуды. Пульс на лучевой артерии может быть ослаблен. Может страдать чувствительность участков кожи над дельтовидной мышцей ввиду частого повреждения подмышечного нерва.
Диафизарный перелом плеча
Наиболее часто встречаемый вариант перелома плеча. Смещение фрагментов на уровне средней трети плеча приводит к повреждению лучевого нерва. При этом кисть свисает, активное разгибание кисти и проксимальных фаланг невозможно, снижается чувствительность в этих зонах. Следует проверить пульс на лучевой артерии для исключения повреждения магистрального сосуда.
Перелом диафизов обеих костей предплечья
Наиболее частый перелом костей предплечья. Он возникает от непрямого насилия – падения на кисть. При этом лучевая кость повреждается на уровне нижней трети, а лучевая – на уровне средней трети. Распознают перелом по болезненной осевой нагрузке, укорочению предплечья, локальной болезненности и патологической подвижности.
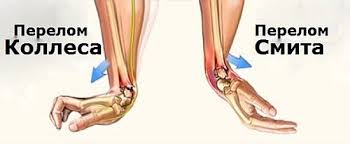
Переломы лучевой кости в типичном месте
Составляют до 25% всех переломов костей. Такой перелом имеет выраженную сезонность, возникает от действия непрямой силы при падении на руку с опорой на ладонь (разгибательный тип перелома Коллеса), реже – при падении на тыльную поверхность кисти (сгибательный тип перелома Смита), который может сочетаться с переломом ладьевидной кости. При разгибательном переломе лучевой отросток смещается в лучевую и тыльную сторону, при сгибательном – в лучевую и ладонную. Нередко переломы сколочены и вколочены, в большинстве случаев внесуставные. У детей перелом луча в типичном месте может сопровождаться переломом нижнего метафиза локтевой кости, а у взрослых – переломом шиловидного отростка локтевой кости. При вколоченных переломах симптоматика скудная. Переломы со смещением костных фрагментов и повреждением квадратной мышцы, сухожилия сгибателей кисти, ущемлением срединного нерва и его межкостных веточек, межкостных веточек лучевого нерва приводят к грубым нарушениям чувствительности, трофики.
Рассмотрим переломовывихи предплечья.
Перелом локтевой кости (на границе средней и верхней трети – перелом Монтеджа, в области проксимального метафиза – Брехта, в области эпифиза — Мальгеня) с вывихом головки лучевой кости возникают вследствие прямой травмы (приложение силы с локтевой стороны), реже – непрямой (падение на вытянутую руку), смещенная головка лучевой кости из-за разрыва кольцевидной связки прощупывается на необычном месте. Движения в локтевом суставе ограничены. Имеют место боль, припухлость и кровоизлияние в области перелома локтевой кости.
Перелом лучевой кости (на границе средней и дистальной третей) и вывих головки локтевой кости (перелом Галеацци) распознается по лучевому отведению кисти, выстоянию головки локтевой кости, боли, припухлости и деформации в нижней трети предплечья.
До 60% переломов костей запястья составляет перелом ладьевидной кости, который возникает при падении на максимально разогнутую кисть. Отломки из-за смещения, а также из-за отсутствия надкостницы и недостаточности кровоснабжения, оказываются в неблагоприятных условиях для срастания. При этом нарушается функция лучезапястного сустава, осевая нагрузка на 1-ый и 2-ой пальцы усиливает болевой симптом.
Из пястных костей кисти, составляющих до 18% всех переломов кисти, наиболее подвержены травме 1-ая и 5-ая. Преобладает прямой механизм травмы – падение на согнутую кисть. Характерны боль, локальная припухлость, кровоизлияние на тыле кисти, болезненность при пальпации и осевой нагрузке, расстройство функции.
Когда следует незамедлительно обращаться в хирургию?
Если вы получили травмы или ушибы, появилась внезапная острая боль, которая не проходит или усиливается, покраснения или припухлости, — не откладывайте визит к хирургу! Только врач может поставить диагноз и назначить правильное лечение.
Задавайте ваши вопросы и записывайтесь на прием по телефону 8 (499) 116-57-34. Будьте здоровы!
Источник
Пояс верхних конечностей человека состоит двух пар ключиц и лопаток, образующих плечевой пояс, и свободной верхней конечности, состоящей из костей плеча, предплечья и костей кисти (запястье, пястье и фаланги пальцев).
Давайте рассмотрим наиболее часто встречающиеся травмы верхних конечностей, и составим алгоритм действия по оказанию неотложной помощи пострадавшему.
Перелом ключицы
Перелом ключицы
Обычно возникает при падении с высоты на вытянутую руку или в результате сильного удара в данную область.
В результате возникает:
- Острая резкая боль, которая уменьшается в покое, но усиливается при попытке движения конечностью;
- Характерная поза: человек прижимает к туловищу согнутую в локтевом суставе поврежденную конечность;
- Иногда части ключицы могут выступать под кожей в форме так называемой «палатки»;
- Отек, припухлость, ограничения движения конечностью, особенно при поднятии руки вверх;
Иногда при осмотре человек может жаловаться на головокружение, липкий пот, потемнение в глазах. Кожа вокруг травмы приобретает багрово – синюшный оттенок. Это говорит о подкожном кровотечении или повреждении крупного сосуда в результате перелома, что является осложнением и требует незамедлительных действий. Также, в результате травмы могут быть повреждены близлежащие нервные окончания. В этом случае человек теряет чувствительность на участке перелома, вплоть до полного паралича.
Доврачебная помощь при переломе ключицы:
- Усадить пострадавшего, успокоить, принять таблетку анальгина, ибупрофена, найза.
- Вызвать бригаду скорой помощи;
- По возможности обездвижить конечность: скатать из имеющейся одежды небольшой валик и положить его в подмышечную впадину со стороны пострадавшей конечности. Далее руку, согнутую в локте положить на косынку так, чтобы предплечье и кисть полностью помещались на ней. Закрепить края косынки на шее;
- Можно приложить к поврежденной конечности любой холодный компресс, но не более, чем на 15 минут.
- Если в месте перелома присутствует рана (открытый перелом), то обработать края раны любым кожным антисептиком и наложить стерильную салфетку;
Перелом костей предплечья
В состав костей предплечья входят локтевая и лучевая кости. Как определить, где находится каждая из них? Все очень просто. Со стороны 1-го пальца располагается лучевая кость, а со стороны мизинца – локтевая. Локтевая кость так же входит в состав костей локтевого сустава, вместе с плечевой костью. Лучевая кость более массивная. Она входит в состав костей запястья.
Перелом костей предплечья
Самыми популярными являются переломы лучевой кости, особенно в районе запястья. Часто встречаются сочетанные переломы обеих костей, которые, безусловно, представляют собой наибольшую опасность в плане развития дальнейших осложнений. Переломы могут так же быть открытые (с повреждением кожных покровов), и закрытые. Могут так же сочетаться перелом одной кости и вывих другой.
Одна из главных причина таких травм – падение на вытянутую руку или удар о твердый предмет.
Основные симптомы:
- Резкая боль после получения травмы;
- Ограничение движения в конечности или наоборот ее патологическая подвижность;
- Отек, гематома, кровотечение из раны (при открытом переломе);
- При тяжелых переломах сустав может быть «вывернут наизнанку», движения невозможны (перелом Мальгеня). В данном случае могут повреждаться нервные окончания, так как поврежден локтевой отросток. Боль нестерпимая, может наступить болевой шок.
Доврачебная помощь:
- Успокоить пострадавшего, усадить или уложить в удобное положение, принять обезболивающий препарат.
- Вызвать бригаду скорой помощи.
- Если рана открытая и кровотечение не массивное, то наложить стерильную или чистую салфетку на обработанную рану. Если кровотечение достаточно обильное, то необходимо наложить давящую повязку. Ни в коем случае не разрешается самостоятельно перемещать или трогать торчащие обломки, их необходимо прикрыть так же чистой салфеткой.
- Необходимо зафиксировать поврежденный сустав. Для этого: расположить больную руку параллельно земле, наложить шину из подручных материалов (палки, кусок твердого картона, небольшая доска) так, чтобы одновременно захватывался плечевой сустав и кисть. Шину накладываем по внешней поверхности предплечья. Если пациент не может расположить руку в таком положении, то рука фиксируется в максимально комфортном положении.
- Если под рукой нет материала для наложения шины, то можно поврежденную руку примотать к туловищу, так же расположив ее параллельно земле, либо, если так удобнее пациенту расположить руку вдоль туловища. При этом так же фиксируем локтевой сустав, предплечье и кисть.
Вывих локтевого сустава
Такая травма очень часто встречается у детей в возрасте от 2 до 4 лет. В этом возрасте связочный аппарат еще очень слабый и любое неловкое движение может привести к вывиху. Особенно часто это встречается тогда, когда малыша тянут за одну руку или ведут за обе руки одновременно. Травма имеет тенденцию к повторению.
Так же вывих локтевого сустава довольно часто встречается в спорте, особенно в тяжелой атлетике, в результате привычного подвывиха или растяжения связок.
Вывихи локтевого сустава
Основные симптомы вывиха локтевого сустава:
- Нестерпимая боль в локте;
- Сустав деформирован, отечен, любые движения причиняют боль;
- В области локтя могут отмечаться покалывания, жжение, или онемение конечности, вплоть до пареза;
- Нарастают общие симптомы (головная боль, тошнота, головокружение), связанные с возможным развитием болевого шока;
- Кожа вокруг локтя, а также в области предплечья и кисти бледная, холодная на ощупь.
Доврачебная помощь:
Ни в коем случае не пытаться вправить сустав самостоятельно! Опасность такой травмы заключается в том, что можно повредить артерию или близлежащие нервы, что может привести к тяжелым последствиям и даже инвалидизации.
- Подвешиваем поврежденный сустав на повязку – косынку;
- Даем пострадавшему любой обезболивающий препарат (найз, ибупрофен, кеторол, нимесид);
- Обеспечиваем максимальный покой как поврежденной конечности, так и пострадавшему.
- Можно приложить холодный компресс или пузырь со льдом на пораженную область, но не более чем на 5-10 минут. При необходимости процедуру можно повторить через 15-20 минут.
- Вызываем бригаду скорой помощи для дальнейшей диагностики и лечения в условиях стационара.
Перелом костей кисти
Перелом костей кисти
Наиболее популярная травма, особенно в осенне–зимний период, когда при падении на конечность человек машинально опирается на кисть. Часто такие травмы сопровождают спортсменов, особенно при занятиях тяжелой атлетикой, где возможны падения предметов на кисть, а также при занятиях зимними видами спорта (лыжи, коньки, хоккей) с высокой степенью получения травмы при падении или столкновении.
Нередко, такую травму можно получить во время участия в уличной драке, а также при занятиях боксом и кикбоксингом.
Чаще всего страдают фаланги пальцев, они занимают 2/3 от общего числа травм кисти. На оставшуюся часть приходятся переломы костей запястья и пястья.
Основные симптомы:
- Невозможность сжать в кулак поврежденную конечность;
- При похлопывании тыльной стороной ладони на кончики пальцев пострадавшей руки человек ощущает сильную боль, отдающую в предплечье;
- Если случился перелом в области фаланги пальцев, то наблюдаются деформация сустава, сильная боль, отек, ограничение движения в данной области;
Доврачебная помощь при переломах кисти:
- Так как в результате любого перелома возникает обширный отек, то необходимо как можно быстрее снять все украшения (браслеты, кольца) с поврежденной конечности, чтобы не допустить дальнейшего сдавливания и некротизации поврежденной области;
- К месту перелома стоит приложить пузырь со льдом, завернутый в кусок ткани или полотенце на 10-15 минут.
- Если боль нестерпимая, то следует принять любой обезболивающий препарат.
- Поврежденную конечности подвешивают на косынку и в таком положении пациента доставляют в ближайший травмпункт.
- Если перелом случился в области фаланги пальцев, то можно поврежденный палец прибинтовать к здоровому.
Источник
Ïåðåëîìû êëþ÷èöû âîçíèêàþò ïðè ïàäåíèè íà ïëå÷î, ëîêîòü èëè íà âûòÿíóòóþ ðóêó, ò. å. ïðè ïðÿìîì è íåïðÿìîì âîçäåéñòâèè òðàâìû. Ó äåòåé ìëàäøåãî âîçðàñòà îíè âñòðå÷àþòñÿ ÷àùå âñåãî â âèäå íàäëîìà ñ ïðîãèáîì ìåñòà ïåðåëîìà âïåðåä è êâåðõó. Íàäëîì íåðåäêî âíà÷àëå ïðîõîäèò íåçàìå÷åííûì, îñîáåííî ó äåòåé ðàííåãî âîçðàñòà. Ëå÷åíèå îãðàíè÷èâàåòñÿ ôèêñàöèåé âåðõíåé êîíå÷íîñòè ñîîòâåòñòâóþùåé ñòîðîíû ê òóëîâèùó íà 1014 äíåé ñ âàòíîé ïîäóøêîé â ïîäìûøå÷íóþ âïàäèíó. Ïëå÷î ñëåäóåò îòâîäèòü íàçàä.
Ïðè ïîëíîì ïåðåëîìå ñ òèïè÷íûì ñìåùåíèåì îòëîìêîâ ñîïîñòàâëåíèå äîñòèãàåòñÿ òÿãîé íàçàä è ââåðõ, îáû÷íî áåç îáåçáîëèâàíèÿ. Èç ïðåäëîæåííûõ ïîâÿçîê ñàìûìè ïðîñòûìè è óäîáíûìè ÿâëÿþòñÿ ïîâÿçêè òèïà âîñüìåðêè íà ñïèíå ñ îòòÿãèâàíèåì ïëå÷ íàçàä (ïîâÿçêà òèïà ðàíöà). Ïîïóëÿðíûìè ðàçíîâèäíîñòÿìè ÿâëÿþòñÿ êîëüöà Äåëüáå íà ïëå÷è ñ çàâÿçûâàíèåì èõ íà ñïèíå èëè ýëàñòè÷åñêàÿ «êîëáàñà» èç òðèêî, íàïîëíåííàÿ âàòîé è äîñòàòî÷íî òóãî çàâÿçûâàåìàÿ íà ñïèíå. Ìåíåå óäîáíà ôèêñàöèÿ êëþ÷èöû ñîãíóòîé â ëîêòå âåðõíåé êîíå÷íîñòüþ íà ñïèíå ïî Îìáðåäàíó («îáðàòíûé Äåçî»).
 |
Ïåðåëîì êëþ÷èöû ñî ñìåùåíèåì îòëîìêîâ. |
Øèðîêîå ðàñïðîñòðàíåíèå, îñîáåííî ó äåòåé ñòàðøåãî âîçðàñòà, íàøëè ïîâÿçêè ñ îâàëîì èç ãèïñà èëè ïðîâîëî÷íîé øèíû, îáêëàäûâàåìûõ âàòîé, âêëàäûâàåìûõ â ïîäìûøå÷íóþ âïàäèíó è ôèêñèðóåìûõ áèíòàìè (ïî À. Â. Òèòîâîé). Ïðèìåíÿþò òàêæå-ôàíåðíóþ äîùå÷êó ïî Áåëåðó èëè àíàëîãè÷íûé àïïàðàò Ñ. È. Êóçüìèíñêîãî ñ ðàçäâèæíîé ìåòàëëè÷åñêîé ðàìêîé. Îäèí êîíåö øèíû èëè àïïàðàòà óïèðàåòñÿ â ïîäìûøå÷íóþ âïàäèíó è ïîäíèìàåò ïëå÷î ââåðõ, äðóãîé êîíåö óïèðàåòñÿ íà ãðåáåíü ïîäâçäîøíîé êîñòè.
Ïðè óãðîçå ïîâðåæäåíèÿ íåðâîâ è ñîñóäîâ, à òàêæå ïðîáîäåíèÿ êîæè êîíöàìè îñêîëêîâ ïîêàçàíî îòêðûòîå âïðàâëåíèå ñ ôèêñàöèåé ñïèöåé, ïðîâîäèìîé ðåòðîãðàäíî â öåíòðàëüíûé îòëîìîê ïî ïðîñâåðëåííîìó øèëîì êàíàëó.
Âûâèõè êëþ÷èöû êàê àêðîìèàëüíîãî, òàê è ãðóäèííîãî êîíöà ó äåòåé ðåäêè.  îòëè÷èå îò âçðîñëûõ îïåðàòèâíîå ëå÷åíèå ïî÷òè íå ïðèìåíÿåòñÿ. Äîñòàòî÷íà ôèêñàöèÿ ïîâÿçêîé âîñüìåðêè â òå÷åíèå 24 íåäåëü.
Ïåðåëîìû ëîïàòêè, øåéêè åå, òåëà è àêðîìèàëüíîãî îòðîñòêà âñòðå÷àþòñÿ ðåäêî, îáû÷íî áåç ñìåùåíèÿ. Ðóêà ôèêñèðóåòñÿ ê òóëîâèùó íàã 23 íåäåëè.
Âûâèõè ïëå÷åâîé êîñòè èíîãäà íàáëþäàþòñÿ ó ïîäðîñòêîâ. Îíè âïðàâëÿþòñÿ ïî Þ. Þ. Äæàíåëèäçå, Êîõåðó èëè Ìàòòè. Ïðèìåíåíèå ìèîðåëàêñàíòîâ îáëåã÷àåò âïðàâëåíèå.
Íàäáóãîðêîâûå ïåðåëîìû è ïåðåëîìî-âûâèõè ïëå÷åâîé êîñòè ó äåòåé ïðàêòè÷åñêè íå âñòðå÷àþòñÿ.×ðåçáóãîðêîâûå ïåðåëîìû ÿâëÿþòñÿ ýïèôèçåîëèçàìè. Ðîäîâîé ýïèôèçåîëèç èíîãäà ïðîèñõîäèò ïðè íèçâåäåíèè ðóêè âî âðåìÿ ðîäîâ. ×åðåç íåñêîëüêî äíåé ïîñëå ðîæäåíèÿ ïîÿâëÿåòñÿ ìàññèâíîå è áîëåçíåííîå óïëîòíåíèå â îáëàñòè ïëå÷à. Ðåíòãåíîãðàììà â ýòî âðåìÿ íè÷åãî íå ïîêàçûâàåò, òàê êàê îòîðâàííûé ýïèôèç åùå ïîëíîñòüþ ñîñòîèò èç õðÿùà. Íà 2-é ïåäåëå íà ðåíòãåíîãðàììàõ ïîÿâëÿþòñÿ ïðèçíàêè ïåðèîñòàëüíîé ðåàêöèè. Ñìåùåíèå ýïèôèçà ìîæíî îáíàðóæèòü àðòðîãðàììîé.
 |
Ïåðåëîì äèàôèçà ïëå÷åâîé êîñòè |
Äèôôåðåíöèðîâàòü ñëåäóåò îò ðàñòÿæåíèÿ íåðâîâ ïëå÷åâîãî ñïëåòåíèÿ è îò ñèôèëèòè÷åñêîãî îñòåîõîíäðèòà â âèäå ïñåâäîëàðà-ëè÷à Ïàððî. Ïðè ïåðâîì èìååòñÿ ïàðàëè÷ èëè ïàðåç êîíå÷íîñòè, ïðè âòîðîì õàðàêòåðíàÿ ðåíòãåíîëîãè÷åñêàÿ êàðòèíà.
Âïðàâëåíèÿ îáû÷íî íå òðåáóåòñÿ. Ôèêñàöèÿ ïðîèçâîäèòñÿ ëîíãåòîì ñ îòâåäåíèåì ïëå÷à ïîä ïðÿìûì óãëîì è ñ ñîãíóòûì ëîêòåì. Êîíñîëèäàöèÿ íàñòóïàåò ÷åðåç 1015 äíåé. Íàðóøåíèé ðîñòà â ïîñëåäóþùåì íåò.
Òðàâìàòè÷åñêèé ïðîêñèìàëüíûé ýïèôèçåîëèç äîâîëüíî ÷àñòî âñòðå÷àåòñÿ ó äåòåé øêîëüíîãî âîçðàñòà è ïîäðîñòêîâ. Îáû÷íî îòîðâàí òàêæå ó÷àñòîê ìåòàôèçà.
Ýòîò ïåðåëîì ïî÷òè âñåãäà âêëèíåííûé, ïîýòîìó ìåñòíûå ÿâëåíèÿ îòíîñèòåëüíî íåáîëüøèå.Òàêèå ïåðåëîìû ñðàñòàþòñÿ ÷åðåç 23 íåäåëè è â ïîñëåäóþùåì íàñòóïàåò çíà÷èòåëüíîå ñàìîèñïðàâëåíèå. Äîñòàòî÷íà ôèêñàöèÿ âåðõíåé êîíå÷íîñòè ê òóëîâèùó ïîâÿçêîé òèïà Äåçî ñ âàòíîé ïîäóøêîé â ïîäìûøå÷íóþ âïàäèíó.
Ïîäáóãîðêîâûå ïåðåëîìû ëîêàëèçóþòñÿ â õèðóðãè÷åñêîé øåéêå ïëå÷åâîé êîñòè.
Âêîëî÷åííûå ïåðåëîìû â áîëüøèíñòâå ñëó÷àåâ íå òðåáóþò èñïðàâëåíèÿ. Ðóêà ôèêñèðóåòñÿ ïîâÿçêîé òèïà Äåçî, èíîãäà äîñòàòî÷íî äàæå êîñûíêè. Êîíñîëèäàöèÿ íàñòóïàåò ÷åðåç 1520 äíåé.
Ïðè ñìåùåíèè îòëîìêîâ âïðàâëåíèå ïðîèçâîäèòñÿ ïîä ðåíòãåíîâñêèì ýêðàíîì, îáû÷íî ïîä íàðêîçîì. Ðóêà ôèêñèðóåòñÿ «â ïîëîæåíèè ñàëþòà» ãèïñîâûìè ëîíãåòàìè (Ñ. Ä. Òåðíîâñêèé, Ì. Â. Ãðîìîâ),
Ïåðåëîìû äèàôèçà ïëå÷åâîé êîñòè ó íîâîðîæäåííûõ è äåòåé ãðóäíîãî âîçðàñòà ÷àùå íåïîëíûå è ïîäíàäêîñòíè÷íûå, ó äåòåé â áîëåå ñòàðøåì âîçðàñòå îáû÷íî ïîëíûå.
Ó íîâîðîæäåííûõ è äåòåé ãðóäíîãî âîçðàñòà äîñòàòî÷íà ôèêñàöèÿ ãèïñîâîé ëîíãåòîì, îò ëîïàòêè äî ñåðåäèíû êèñòè, ñ îòâåäåíèåì ïëå÷à è ñîãíóòîé ïîä ïðÿìûì óãëîì â ëîêòå ðóêîé. Ïðåäïëå÷üå ôèêñèðóåòñÿ â ïîëîæåíèè ñóïèíàöèè, ó÷èòûâàÿ ïîâîðîò ïåðèôåðè÷åñêîãî îòëîìêà. Êîíñîëèäàöèÿ íàñòóïàåò â òå÷åíèå 2 íåäåëü.
Ó äåòåé øêîëüíîãî âîçðàñòà è ïîäðîñòêîâ íåîáõîäèìî âïðàâëåíèå îòëîìêîâ ñ ïîñëåäóþùåé ôèêñàöèåé ãèïñîâûìè ëîíãåòàìè èëè òîðàêî-áðàõèàëüíîé ãèïñîâîé ïîâÿçêîé íà 3 íåäåëè. Ïðèìåíåíèå âûòÿæåíèÿ âîçìîæíî â ñòàöèîíàðå, òàê êàê íåîáõîäèìî òùàòåëüíîå íàáëþäåíèå.
Ïðè íåáîëüøèõ ïàðåçàõ ëó÷åâîãî íåðâà ïîêàçàíî âûæèäàíèå, òàê êàê îíè îáû÷íî ïðîõîäÿò áåç ïîñëåäñòâèé. Ïðè âûðàæåííûõ ïàðàëè÷àõ îêàçàíà ðàííÿÿ ðåâèçèÿ ïóòåì îïåðàòèâíîãî âìåøàòåëüñòâà.
 îáëàñòè ëîêòÿ ðàçëè÷àþò ñãèáàòåëüíûå è ðàýãàáàòåëüíûå íàä-ìûùåëêîâûå ïåðåëîìû, ìåæìûùåëêîâûå ïåðåëîìû, ïåðåëîìû âíóòðåííåãî èëè íàðóæíîãî íàäìûùåëêîâ, ïåðåëîìû áëîêà ïëå÷åâîé êîñòè, ãîëîâ÷àòîãî âîçâûøåíèÿ è ÷ðåçìûùåëêîâûå ïåðåëîìû.
Ðîäîâîé ýïèôèçåîëèç äèñòàëüíîãî êîíöà ïëå÷åâîé êîñòè âñòðå÷àåòñÿ ðåäêî, íî ñîïðîâîæäàåòñÿ òÿæåëûìè ïîñëåäñòâèÿìè. Õàðàêòåðèçóåòñÿ ñèëüíûì îòåêîì çà ñ÷åò ãåìàòîìû îáëàñòè ëîêòÿ. Ïåðåëîì ðåíòãåíîëîãè÷åñêè îáíàðóæèâàåòñÿ òîëüêî àðòðîãðàììîé. Õàðàêòåðíà ðîòàöèÿ îòîðâàííîãî ýïèôèçà íà 90° è ñìåùåíèå êçàäè.
Âïðàâëåíèå è óäåðæàíèå îòîðâàííîãî ýïèôèçà ó íîâîðîæäåííîãî âåñüìà òðóäíî. Ñàìûì ïîäõîäÿùèì ÿâëÿåòñÿ ëèïêîïëàñòûðíîå âûòÿæåíèå çà ïðåäïëå÷üå. Åñëè ðîòàöèÿ íå èñïðàâëåíà ñðàçó, òî â äàëüíåéøåì íåîáõîäèìà äåòîðñèîííàÿ îñòåîòîìèÿ äèñòàëüíîé òðåòè ïëå÷åâîé êîñòè. Íàäìûùåëêîâûå ïåðåëîìû ïëå÷åâîé êîñòè â îáëàñòè ëîêòÿ ÿâëÿþòñÿ ñàìûìè ÷àñòûìè è ñîñòàâëÿþò îêîëî 15% âñåõ ïåðåëîìîâ âåðõíåé êîíå÷íîñòè ó äåòåé (Í. Ï. Íîâà÷åíêî). Ìåñòî ïåðåõîäà ãóá÷àòîé êîñòè ìåòàôèçà ÿâëÿåòñÿ ñëàáûì ìåñòîì âñëåäñòâèå áëèçîñòè ÿìîê äëÿ âåíå÷íîãî- è ëîêòåâîãî îòðîñòêà (Í. Ã. Äàìüå).
 |
Ïîäìûùåëêîâûé ïåðåëîì ïëå÷åâîé êîñòè ñî ñìåùåíèåì. |
Äèñòàëüíûé îòëîìîê îáû÷íî ñìåùàåòñÿ êçàäè, ÷àñòî êíàðóæè. Ïðåäïëå÷üå îòêëîíÿåòñÿ â âàëüãóîíîì èëè â âàðóîíîì íàïðàâëåíèè. Íåðåäêî íàáëþäàåòñÿ òîðñèÿ, äàæå äî 90°. Ïåðåäíèé îñòðûé êðàé ïðîêñèìàëüíîãî ÷ððàãìåíòà â ëîêòåâîì ñãèáå ìîæåò ïîâðåäèòü ëîêòåâóþ àðòåðèþ è ñðåäèííûé íåðâ.
Âïðàâëåíèå ïðîèçâîäèòñÿ â ïåðâûå ÷àñû, ïîêà íå ïîÿâèëèñü ïóçûðè íà êîæå è íå ðàçâèëñÿ òðàâìàòè÷åñêèé îòåê. Ïðîèçâîäÿò âûòÿæåíèå çà ñîãíóòîå ïîä ïðÿìûì óãëîì ïðåäïëå÷üå ñ äàëüíåéøèì ìàêñèìàëüíûì ñãèáàíèåì. Ýòèì ïðèåìîì îáû÷íî óäàåòñÿ óñòðàíèòü ñìåùåíèå âáîê è ê ïåðèôåðèè. Êîíå÷íîñòü ôèêñèðóþò ãèïñîâûìè ëîíãåòàìè ñ ïîäêëàäêîé. Íåæåëàòåëüíî ñëèøêîì ñèëüíîå ñãèáàíèå èç-çà îïàñíîñòè ñäàâëåíèÿ ñîñóäîâ è íåðâîâ ïîñëåäóþùèì îòåêîì. Íåîáõîäèìî ñèñòåìàòè÷åñêè ïðîâåðÿòü ïóëüñ íà ëó÷åâîé àðòåðèè, à ïîñëå ïðîõîæäåíèÿ àíåñòåçèè ÷óâñòâèòåëüíîñòü è äâèæåíèÿ ïàëüöåâ.  ñëó÷àå íàäîáíîñòè ÷åðåç 13 äíÿ ïðîèçâîäèòñÿ äîïîëíèòåëüíàÿ êîððåêöèÿ.
Ìåòîä ïîñòîÿííîãî âûòÿæåíèÿ ïîêàçàí ïðè áîëüøèõ ãåìàòîìàõ è áîëüøîì ñìåùåíèè îòëîìêîâ. Ñïèöà ïðîâîäèòñÿ ÷åðåç ëîêòåâîé îòðîñòîê. Âûòÿæåíèå ïðîäîëæàåòñÿ 23 íåäåëè, â ñëó÷àå íàäîáíîñòè ñ ïðèìåíåíèåì äîïîëíèòåëüíîé òÿãè.
Îòêðûòîå âïðàâëåíèå ïðîèçâîäÿò ïî îñîáûì ïîêàçàíèÿì. Ê íèì îòíîñÿòñÿ: áåçóñïåøíîñòü çàêðûòîãî âïðàâëåíèÿ, íåóäîâëåòâîðèòåëüíîå ñòîÿíèå îòëîìêîâ (ïðè ïîëíîì ïîïåðå÷íîì è çíà÷èòåëüíîì ïðîäîëüíîì ñìåùåíèè äèñòàëüíîãî îòëîìêà), íàðóøåíèÿ ôóíêöèè íåðâîâ.
Ïðè íàäåæíîé ôèêñàöèè îòëîìêîâ äâèæåíèÿ ñëåäóåò íà÷àòü ñ 810-ãî äíÿ. Ïîñëå ñåàíñà ëå÷åáíîé ôèçêóëüòóðû âíà÷àëå ðåêîìåíäóåòñÿ ñíîâà íàêëàäûâàòü øèíó. Áîëåå äëèòåëüíàÿ ôèêñàöèÿ (äî 3 íåäåëü) íóæíà ïðè íåóñòîé÷èâîì óäåðæàíèè îòëîìêîâ. Îäíàêî çà ýòî âðåìÿ ðóáöåâàíèå ïîâðåæäåííîé ñóìêè è ñâÿçîê ïðèâîäÿò ê òóãîïîäâèæíîñòè, êîòîðàÿ òîëüêî ìåäëåííî ïîääàåòñÿ ðàçðàáîòêå. Òðàâìàòèçàöèÿ íåäîïóñòèìà ïðè ðàçðàáîòêå äâèæåíèé, èíà÷å ïðîöåññû ðóáöåâàíèÿ óñèëèâàþòñÿ, à ðåçóëüòàò óõóäøàåòñÿ (Âëîóíò).
Âíóòðåííèé íàäìûùåëîê
 |
Ïðèêàëûâàíèå èãëîé îòîðâàííîãî âíóòðåííåãî íàäìûùåëêà ïëå÷åâîé êîñòè |
îòðûâàåòñÿ îò ñèëüíîãî íàòÿæåíèÿ âíóòðåííåé áîêîâîé ñâÿçêè ïðè ôîðñèðîâàííîì îòâåäåíèè ðàçîãíóòîãî ïðåäïëå÷üÿ, íåðåäêî ñîïðîâîæäàåòñÿ ýïèôèçåîëèçîì èëè âûâèõîì â ëîêòåâîì ñóñòàâå. Ïðè íåáîëüøîì ñìåùåíèè äîñòàòî÷íà ôèêñàöèÿ ãèïñîâîé ëîíãå-òîé íà 2 íåäåëè. Ðåïîçèöèþ ñìåùåííîãî íàäìûùåëêà ìîæíî ïðîèçâåñòè ñ ïîìîùüþ íåáîëüøîãî îñòðîãî êðþ÷êà (Í. Ã. Äàìüå) èëè ôèêñèðîâàòü, «ïðèêàëûâàíèåì» èãëîé (Ã. À. Áàèðîâ). Âåðõíÿÿ êîíå÷íîñòü ôèêñèðóåòñÿ ãèïñîâîé ëîíãåòîé îò ïàëüöåâ äî âåðõíåé òðåòè ïëå÷à. ×åðåç 1015 äíåé èãëà èçâëåêàåòñÿ.  çàñòàðåëûõ ñëó÷àÿõ ïîêàçàíî óäàëåíèå-ñìåùåííîãî íàäìûùåëêà ñ âûñîêèì ïðèêðåïëåíèåì àïîíåâðîçà ñãèáàòåëåé ê ïëå÷åâîé êîñòè.
Îòðûâ íàðóæíîãî íàäìûùåëêà íàñòóïàåò ïðè ïàäåíèè íà ëîêîòü èëè êèñòü ïðè ñëåãêà ñîãíóòîì ëîêòå. Íà ðåíòãåíîãðàììå ëèíèþ ïåðåëîìà íå âñåãäà ìîæíî çàìåòèòü âñëåäñòâèå íàëè÷èÿ ýïèôèçàðíîãî õðÿùà. Ïî» òîé æå ïðè÷èíå îòîðâàííûé íàäìûùåëîê íà ñàìîì äåëå ãîðàçäî áîëüøå ÷åì íà ðåíòãåíîãðàììå. Ðàçãèáàòåëè åãî íåðåäêî ïîâîðà÷èâàþò è ñìåùàþò.Âïðàâëåíèå ïðîèçâîäèòñÿ íàäàâëèâàíèåì ïàëüöàìè ñâåðõó âíèç è ñïåðåäè íàçàä. Åñëè îíî íå óäàåòñÿ, òî ðåêîìåíäóåòñÿ ïîäøèâàíèå íàä-ìûùåëêà. Ãèïñîâàÿ ëîíãåòà íàêëàäûâàåòñÿ íà 810 äíåé. Ïðè çàñòàðåëûõ ïåðåëîìàõ ðåêîìåíäóåòñÿ óäàëåíèå îòîðâàííîãî îòëîìêà.
×ðåçìûùåëêîâûå (äèàêîíäèëÿðíûå) ïåðåëîìû è ïåðåëîìû ãîëîâ÷àòîãî âîçâûøåíèÿ âñòðå÷àþòñÿ òîëüêî â äåòñêîì è ïîäðîñòêîâîì âîçðàñòå Ëèíèÿ ïåðåëîìà ðàñïîëàãàåòñÿ âíóòðè ñóñòàâà è ïðîõîäèò ÷åðåç ðîñòêîâóþ çîíó
 áîëüøèíñòâå ñëó÷àåâ ìîæíî ïîëó÷èòü óäîâëåòâîðèòåëüíîå ñòîÿíèå îòëîìêîâ êîíñåðâàòèâíûì ïóòåì. Åñëè îäíîìîìåíòíîå âïðàâëåíèå íå óäàåòñÿ, òî ñîïîñòàâëåíèå îòëîìêîâ íåðåäêî äîñòèãàåòñÿ âûòÿæåíèåì ïðè ðàçîãíóòîì ëîêòå, åñëè ïåðèôåðè÷åñêèé îòëîìîê ñìåùåí êïåðåäè. ×åðåç 58 äíåé ïîëîæåíèå îòëîìêîâ èñïðàâëÿåòñÿ
è òîãäà íàêëàäûâàþò ãèïñîâóþ ëîíãåòó ïðè ñîãíóòîì ïîä ïðÿìûì óãëîì-ëîêòå. Îòêðûòàÿ ðåïîçèöèÿ ïîêàçàíà ïðè íåâîçìîæíîñòè äîáèòüñÿ ñîïîñòàâëåíèÿ: ïðè áîêîâîì ñìåùåíèè áîëüøå òðåòè ïîïåðå÷íèêà êîñòè, ïðè ðîòàöèè (òîðñèè) áîëüøå 45° è ïðè ïåðåäíåì èëè çàäíåì ñìåùåíèè áîëüøå ïîëîâèíû äèàìåòðà.
Èçîëèðîâàííûå ïåðåëîìû áëîêà âñòðå÷àþòñÿ ðåäêî, ðàñïîçíàþòñÿ íà, ðåíòãåíîãðàììàõ. Ëå÷åíèå àíàëîãè÷íî ïðåäûäóùèì ïåðåëîìàì.
Êîìáèíèðîâàííûå ïåðåëîìû ïðåäñòàâëÿþò ñîáîé òÿæåëûé âèä ïåðåëîìîâ, íåáëàãîäàðíûé äëÿ ëå÷åíèÿ. Ëèíèÿ ïåðåëîìà îáû÷íî ñëîæíîé-ôîðìû, ÷àùå âñåãî Ò-, Y- è V-îáðàçíàÿ.
Âïðàâëåíèå ïðîèçâîäèòñÿ ïîä ðåíòãåíîâñêèì êîíòðîëåì. Êîíå÷íîñòü, ñîãíóòàÿ â ëîêòå ïîä ïðÿìûì óãëîì, ôèêñèðóåòñÿ ãèïñîâîé ëîíãå-òîé íà 1015 äíåé. Ðàíî íà÷èíàþò ôóíêöèîíàëüíîå ëå÷åíèå.
Îòêðûòîå âïðàâëåíèå ïîêàçàíî ïðè íåóäà÷å çàêðûòîãî âïðàâëåíèÿ, ñìåùåíèÿõ ñ ïîâîðîòîì ôðàãìåíòîâ âîêðóã îñè, íåñâåæèõ (ñâûøå 5 äíåé) ïåðåëîìàõ, çàñòàðåëûõ è íåïðàâèëüíî ñðîñøèõñÿ ïåðåëîìàõ (Í. Ï. Íîâà÷åíêî). Îòëîìêè ôèêñèðóþòñÿ øâàìè, ìåòàëëè÷åñêèìè èëè êîñòíûìè øòèôòàìè.
Ïðè âñåõ âíóòðèñóñòàâíûõ ïåðåëîìàõ íàáëþäàåòñÿ îãðàíè÷åíèå äâèæåíèé, îñîáåííî âíà÷àëå. Íåîáõîäèìî äëèòåëüíîå è íàñòîé÷èâîå, íî., îñòîðîæíîå ôóíêöèîíàëüíîå ëå÷åíèå, áåç ôîðñèðîâàíèÿ.
Çàäíèé âûâèõ â ëîêòåâîì ñóñòàâå. Íàáëþäàåòñÿ ïî ïðåèìóùåñòâó ó ìàëü÷èêîâ â âîçðàñòå 812 ëåò. Îí ïðîèñõîäèò ïðè ïàäåíèè íà ðàçîãíóòóþ â ëîêòåâîì ñóñòàâå ðóêó. Âñëåäñòâèå íàòÿæåíèÿ âíóòðåííåé áîêîâîé ñâÿçêè ÷àñòî îäíîâðåìåííî îòðûâàåòñÿ âíóòðåííèé íàäìû-ùåëîê.
 |
Âûâèõ â ëîêòåâîì ñóñòàâå |
Íàëè÷èå âûâèõà ïîäòâåðæäàåòñÿ ðåíòãåíîãðàììîé â áîêîâîé ïðîåêòöèè.
Áîêîâûå âûâèõè â ëîêòåâîì ñóñòàâå âîçíèêàþò ïðè ïàäåíèè íà ðàçîãíóòóþ ðóêó. Ñèëà óäàðà ïðè ýòîì íàïðàâëåíà ëèáî â íàðóæíóþ, ëèáî âî âíóòðåííþþ ñòîðîíó. Äèàãíîç ñòàâèòñÿ ïî âûñòóïàèèþ ëîêòåâîãî îòðîñòêà (âíóòðåííèé âûâèõ) èëè ãîëîâêè ëó÷åâîé êîñòè (íàðóæíûé âûâèõ). Ýòè âûâèõè îáû÷íî ñîïðîâîæäàþòñÿ îòðûâîì âíóòðåííåãî íàä-ìûãöåëêà ïëå÷åâîé êîñòè.
Ïðè âïðàâëåíèè ðóêó òÿíóò çà ïðåäïëå÷üå è îäíîâðåìåííî íàäàâëèâàþò íà âûñòóïàþùèé ëîêòåâîé îòðîñòîê èëè ãîëîâêó ëó÷åâîé êîñòè.
Âûâèõè â ëîêòåâîì ñóñòàâå óæå ÷åðåç 23 íåäåëè ïîñëå òðàâìû íå ïîääàþòñÿ çàêðûòîìó âïðàâëåíèþ.  ýòèõ ñëó÷àÿõ íåîáõîäèìî îòêðûòîå âïðàâëåíèå.
Ïîäâûâèõ ãîëîâêè ëó÷åâîé êîñòè íàáëþäàåòñÿ ó äåòåé â âîçðàñòå äî -5 ëåò, ÷àùå âñåãî íà 2-ì è 3-ì ãîäó æèçíè, êîãäà äåòè õîäÿò, óäåðæèâàåìûå ðóêîé ìàòåðè èëè âîñïèòàòåëÿ. Ðåáåíîê âèäèò íà äîðîãå êàêîé-íèáóäü ïðåäìåò, æåëàåò åãî ïîäíÿòü, à åãî ïðîâîäíèê íå îñòàíàâëèâàåòñÿ, òÿíåò çà ðó÷êó. Òî æå ïðîèñõîäèò, åñëè ðåáåíîê ñïîòûêàåòñÿ. Ïðè òÿãå çà ðó÷êó ðåáåíêà ãîëîâêà ëó÷åâîé êîñòè âûñêàëüçûâàåò èç êîëüöåâèäíîé ñâÿçêè â ìåøêîâèäíîå âûïÿ÷èâàíèå ñóñòàâíîé ñóìêè. Òàê êàê ñîïðîâîæäàþùèå îáû÷íî âåäóò ðåáåíêà íà ïðàâîé ñòîðîíå, ïðèäåðæèâàÿ çà ëåâóþ ðóêó, òî ÷àùå ïîäâûâèõ âñòðå÷àåòñÿ íà ëåâîé ñòîðîíå. Íàñòóïàåò õàðàêòåðíàÿ áîëåçíåííàÿ ïðîíàöèÿ ïðåäïëå÷üÿ ìàëåíüêèõ äåòåé (ïðîíàöèîííàÿ ðóêà).
Âïðàâëåíèå ïðîèçâîäèòñÿ áåç àíåñòåçèè ñóïèíàöèåé ïðåäïëå÷üÿ ñ îäíîâðåìåííûì íàäàâëèâàíèåì íà âûñòîÿùóþ ãîëîâêó ëó÷åâîé êîñòè. Ïðè ñãèáàíèè â ëîêòåâîì ñóñòàâå ãîëîâêà âïðàâëÿåòñÿ ñ îùóùåíèåì ëåãêîãî ùåë÷êà. Âïðàâëåíèå ìåíåå áîëåçíåííî, åñëè ñíà÷àëà ñîãíóòü êîíå÷íîñòü â ëîêòåâîì ñóñòàâå è çàòåì ïðîèçâåñòè ìàêñèìàëüíóþ ñóïèíàöèþ, íàäàâëèâàÿ áîëüøèì ïàëüöåì íà ãîëîâêó ëó÷åâîé êîñòè.
Ðåáåíîê ïîñëå âïðàâëåíèÿ ñðàçó ÷óâñòâóåò ñåáÿ õîðîøî, ïîëüçóåòñÿ êîíå÷íîñòüþ, êàê çäîðîâîé.  ïåðâûå äíè êîíå÷íîñòü ðåêîìåíäóåòñÿ äåðæàòü íà êîñûíêå.
Ïåðåëîì ëîêòåâîãî îòðîñòêà íàñòóïàåò â ðåçóëüòàòå óäàðà èëè ïàäåíèÿ, ðåæå ïðè ðåçêîì ñîêðàùåíèè òðåõãëàâîé ìûøöû.
Ðàñõîæäåíèå îòëîìêîâ â áîëüøèíñòâå ñëó÷àåâ íå ïðåâûøàåò 0,51 ñì, ïîýòîìó äîñòàòî÷íà ôèêñàöèÿ ðóêè â ïîëîæåíèè ðàçãèáàíèÿ ãèïñîâîé ëîíãåòîé èëè øèíîé â òå÷åíèå 101520 äíåé, â çàâèñèìîñòè îò ñòåïåíè ðàñõîæäåíèÿ. Ñøèâàíèå íåîáõîäèìî ïðè çíà÷èòåëüíîì è íå èñïðàâëÿåìîì êîíñåðâàòèâíûìè ìåòîäàìè ñìåùåíèè, ïðè èíòåðïîçèöèè è ïðè ñîïóòñòâóþùåì ðàçðûâå ñóõîæèëüíîãî ðàñòÿæåíèÿ òðåõãëàâîé ìûøöû.
Ïåðåëîì âåíå÷íîãî îòðîñòêà èíîãäà ñîïóòñòâóåò çàäíåìó âûâèõó ïðåäïëå÷üÿ.
Ïåðåëîì øåéêè ëó÷åâîé êîñòè âñòðå÷àåòñÿ ó äåòåé ñòàðøåãî âîçðàñòà ïðè ïàäåíèè íà âûòÿíóòóþ ðóêó. Ïðè ýòîì íåðåäêî âîçíèêàåò ïîïåðå÷íûé êîìïðåññèîííûé ïåðåëîì.
Íåáîëüøîå ñìåùåíèå íå òðåáóåò èñïðàâëåíèÿ. Íà 710 äíåé íàêëàäûâàåòñÿ òûëüíàÿ ãèïñîâàÿ ëîíãåòà: ïðåäïëå÷üå â ïîëîæåíèè ñóïèíàöèè, ðóêà ñîãíóòà ïîä ïðÿìûì óãëîì â ëîêòå. Âïðàâëåíèå áîëåå çíà÷èòåëüíîãî ñìåùåíèÿ ïðîèçâîäèòñÿ ïîä íàðêîçîì è ïîä ðåíòãåíîâñêèì êîíòðîëåì. Ïîñëå âïðàâëåíèÿ íàêëàäûâàåòñÿ ëîíãåòà íà 715 äíåé.
Ïðè ñìåùåíèè ãîëîâêè íà 6090° íåîáõîäèìî îòêðûòîå âïðàâëåíèå. Îáû÷íî îòëîìêè ñîïîñòàâëÿþòñÿ è óäåðæèâàþòñÿ âêëèíåíèåì. Èíîãäà íåîáõîäèìà ôèêñàöèÿ øâîì èëè ñïèöåé.
Ïåðåëîì ëîêòåâîé êîñòè è âûâèõ ãîëîâêè ëó÷åâîé êîñòè èëè ïåðåëîì Ìîí-òåäæà âîçíèêàåò ïðè ïàäåíèè íà òâåðäûé ïðåäìåò ïðîêñèìàëüíîé ÷àñòüþ ïðåäïëå÷üÿ (ëîêòåâîé êîñòè), à â âèäå èñêëþ÷åíèÿ ïðè ïàðèðîâàíèè óäàðà ýòîé ÷àñòüþ ïðåäïëå÷üÿ.
Ïåðåëîì ëîêòåâîé êîñòè ÷àùå âñåãî ðàñïîëàãàåòñÿ íà ãðàíèöå ïðîêñèìàëüíîé è ñðåäíåé òðåòåé, îáû÷íî ïîïåðå÷íûé, ñî ñìåùåíèåì ïðîêñèìàëüíîãî îòëîìêà âîëÿðíî è ðàäèàëüíî. Ãîëîâêà ëó÷åâîé êîñòè ñìåùàåòñÿ âîëÿðíî. Ïîñëå âïðàâëåíèÿ íàêëàäûâàåòñÿ òûëüíàÿ ãèïñîâàÿ ëîíãåòà íà 23 íåäåëè. Óäåðæàíèþ ñïîñîáñòâóåò ñãèáàíèå êîíå÷íîñòè â ëîêòåâîì ñóñòàâå ïîä ïðÿìûì óãëîì.
Ïåðåëîìû äèàôèçîâ êîñòåé ïðåäïëå÷üÿ ÿâëÿþòñÿ îäíèìè èç ñàìûõ ÷àñòûõ.  äèñòàëüíîé òðåòè âñòðå÷àåòñÿ îêîëî 75% ýòèõ ïåðåëîìîâ, à â ñðåäíåé òðåòè îêîëî 20%. Îíè âîçíèêàþò ïðè ïàäåíèè íà âûòÿíóòóþ êîíå÷íîñòü è ïðè ïðÿìîì óäàðå.
Êîñòè ïðåäïëå÷üÿ îáû÷íî ëîìàþòñÿ íà óðîâíÿõ íàèìåíüøåãî äèàìåòðà: ëó÷åâàÿ êîñòü â ñðåäíåé òðåòè, ëîêòåâàÿ â äèñòàëüíîé òðåòè.
 |
Ïåðåëîì êîñòåé ïðåäïëå÷üÿ |
Ïðè òÿæåëîé òðàâìå ïåðåëîì ëó÷åâîé êîñòè ìîæåò ñî÷åòàòüñÿ ñ âûâèõîì ãîëîâêè ëîêòåâîé êîñòè, ýòî òàê íàçûâàåìûé ïåðåëîì Ãàëåàööè Îòëîìêè áîëåå ìîáèëüíîé ëó÷åâîé êîñòè ïðè ïåðåëîìàõ ñìåùàþòñÿ â áîëüøåé ñòåïåíè.
Îñîáåííîñòè ñìåùåíèÿ çàâèñÿò îò òÿãè ïðèêðåïëÿþùèõñÿ ê êîñòÿì ìûøö, îò ìåñò èõ ïðèêðåïëåíèÿ è îò ëîêàëèçàöèè ïåðåëîìà. Ïðè ïåðåëîìàõ â ïðîêñèìàëüíîé ÷àñòè ñîêðàùåíèå ñóïèíàòîðîâ ñãèáàåò è ðîòèðóåò êíàðóæè ïðîêñèìàëüíûé îòëîìîê. Ñìåùåíèå îáû÷íî ñî÷åòàííîå: ïîä óãëîì, ïî øèðèíå, ïî äëèíå è ê ïåðèôåðèè, ñ ïðåîáëàäàíèåì îäíîãî èç. âèäîâ ñìåùåíèÿ (Í. Ï. Íîâà÷åíêî).
Ìàíèïóëÿöèè ïðè âïðàâëåíèè çàâèñÿò îò ìåñòà è âèäà ïåðåëîìà.. Çíà÷èòåëüíûå òðóäíîñòè ïðèõîäèòñÿ ïðåîäîëåòü ïðè èñïðàâëåíèè áîêîâûõ ñìåùåíèé è óêîðî÷åíèÿ, îñîáåííî åñëè ïðîïóùåíû ïåðâûå ÷àñû ïîñëå òðàâìû.  òàêèõ ñëó÷àÿõ ðåêîìåíäóåòñÿ äëèòåëüíàÿ (35 ìèíóò è áîëüøå) òÿãà çà êèñòü â ñðåäíåì ïîëîæåíèè ìåæäó ñóïèíàöèåé è ïðîíàöèåé, ñ ïðîòèâîòÿãîé çà ïëå÷î.
Ôèêñàöèÿ ïðîèçâîäèòñÿ ãèïñîâîé ëîíãåòîé íà ðàçãèáàòåëüíîé (òûëüíîé) ñòîðîíå îò ñåðåäèíû ïëå÷à äî îñíîâàíèÿ ïàëüöåâ. Íà òûëüíîé ñòîðîíå èíîãäà öåëåñîîáðàçíî ïîä ëîíãåòîé êëàñòü äåðåâÿííóþ ïàëî÷êó 46 ñì äëèíîé è 1 1,5 ñì òîëùèíîé. Íà ñãèáàòåëüíîé (ëàäîííîé) ñòîðîíå íåîáõîäèìà äðóãàÿ ëîíãåòà äëÿ áîëåå íàäåæíîãî óäåðæàíèÿ îòëîìêîâ. Ëîíãåòû ïðèáèíòîâûâàþò ìàðëåâûìè áèíòàìè. Ïîñëå ñïàäåíèÿ îòåêà èõ ìîæíî çàêðåïèòü ãèïñîì.
Êîíñîëèäàöèÿ íàñòóïàåò ÷åðåç 234 íåäåëè, â çàâèñèìîñòè îò âîçðàñòà ðåáåíêà, âèäà ïåðåëîìà, ñîïîñòàâëåíèÿ è óäåðæàíèÿ îòëîìêîâ. Ôèêñàöèÿ ãèïñîâîé ïîâÿçêîé íåîáõîäèìà â òå÷åíèå 345 íåäåëü è áîëüøå. Ïðè ðàííåì ñíÿòèè ãèïñà è íåïîëíîé êîíñîëèäàöèè ìîæåò íàñòóïèòü âòîðè÷íîå ñìåùåíèå.
Ïåðåëîìû äèñòàëüíîãî îòäåëà êîñòåé ïðåäïëå÷üÿ íàáëþäàþòñÿ â îáëàñòè ìåòàôèçîâ ïðè ïàäåíèè íà ëàäîíü. Ïðè íàïðàâëåíèè óäàðà ïî îñè ïðåäïëå÷üÿ âîçíèêàåò âêîëî÷åííûé ïåðåëîì ìåòàôèçà ëó÷åâîé êîñòè.
Åñëè íàïðàâëåíèå óäàðà áûëî â ñòîðîíó òûëà, òî âîçíèêàþò ïåðåëîìû îáåèõ êîñòåé ïðåäïëå÷üÿ â äèñòàëüíîé òðåòè, îáû÷íî ó äåòåé ìëàäøåãî âîçðàñòà, à ó äåòåé ñòàðøåãî âîçðàñòà ýïèôèçåîëèç ëó÷åâîé êîñòè ñî ñìåùåíèåì ê òûëó è â ëó÷åâóþ ñòîðîíó.
Ïðè ïåðåëîìå Êîëëåñà îí ñìåùåí ê òûëó è ðàäèàëüíî, à ïðè ïåðåëîìå Ñìèòñà â ëàäîííóþ ñòîðîíó. Áîëåå ðåäêèì ÿâëÿåòñÿ òðàâìàòè÷åñêèé ýïèôèçåîëèç äèñòàëüíîãî ýïèôèçà ëó÷åâîé êîñòè ó äåòåé ñòàðøåãî âîçðàñòà, ïðè êîòîðîì îáû÷íî îòîðâàí òàêæå ó÷àñòîê ìåòàôèçà.
Âïðàâëåíèå ïðîèçâîäèòñÿ ïîä îáùèì èëè ìåñòíûì îáåçáîëèâàíèåì ïîòÿãèâàíèåì çà êèñòü ñ îòêëîíåíèåì åå â ëîêòåâóþ ñ
