Перелом дифференцируется
Линия перелома и смещение отломков — это настолько характерные рентгенологические симптомы, что общая дифференциальная рентгенодиагностика перелома лишь в исключительных случаях представляет трудности. Все же различные нормальные и патологические теневые изображения иногда могут симулировать линию перелома, трещину или костный отломок. Источником ошибочного заключения прежде всего могут служить эпифизарные линии.
Процесс окостенения при нормальных и патологических условиях происходит в пределах таких широких вариантов, что подчас и очень опытный исследователь не в состоянии решить вопрос o характере линейной тени, не сделав контрольного снимка другой неповрежденной конечности; из-за разницы, хотя и небольшой, в картине правой и левой стороны, из-за трудности исследовать другую конечность в совершенно такой же проекции, даже подобный контрольный снимок в редких случаях не решает диагностической задачи.

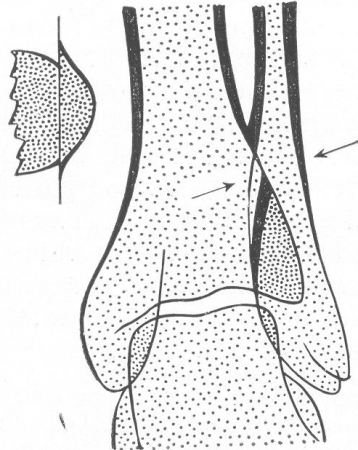
Рис. 24. Тангенциальный эффект, симулирующий перелом малоберцовой кости.
К ошибке могут вести и так называемые псевдоэпифизы (кн. 2, стр. 57). Очень большое значение имеют, далее, сверхкомплектные, или добавочные кости, преимущественно кисти (см. рис. 506) и стопы (см. рис. 530), реже сесамовидные кости. Тут опять необходима контрольная рентгенография другой неповрежденной стороны, причем не следует упускать из виду, что картина обеих сторон не всегда бывает строго симметрична. Важнейшим отличительным признаком служат контуры изолированно лежащей тени: при переломах или отрывах контуры неровны, мелкозазубрены, отломок имеет полигональную угловатую форму часто с шипиками, добавочная же косточка почти всегда округлена и имеет четко ограниченные гладкие контуры.
Малоопытный исследователь может принять за линию перелома или трещину также и нормальные глубокие борозды, сосудистые каналы, через которые проходят питающие сосуды, швы и т.д.; в особенности сложна в этом отношении интерпретация рентгенограммы черепа, с линейными тенями диплоических каналов, углублений от артерий и вен, борозд, костных швов и т. д. Напоминают переломы также те картины, которые вызываются так называемым тангенциальным эффектом при рентгенографии (рис. 24). Когда тень одной кости пересекает тень другой, например в области суставных концов костей голени или предплечья и в особенности оснований плюсневых и пястных костей, тень коркового слоя на месте перекреста теряет свой прямолинейный ход, и кость может казаться смещенной, вдавленной. Отличить это легко потому, что снимок в другой проекции покажет неизмененную кость и, кроме того, всегда отсутствует линия перелома. При неудачной проекции исследования ключицы, когда кость не лежит в плоскости, параллельной пленке, ее нормальный S-образный изгиб может симулировать смещение и деформацию. Далее, глубокие кожные складки, прилегающие к пленке во время исследования конечности, когда между двумя кожными губами сжимается воздух, также имеют отдаленное сходство с линией перелома. Подобные косые или поперечные линии встречаются главным образом на снимках области тазобедренного сустава (ягодичная складка), плечевого пояса и в особенности кисти и стопы, фаланг (пальцевые складки). Линия кожной складки дифференцируется с уверенностью благодаря тому, что выходит из пределов кости и пересекает не только ее тень, но и тень мягких тканей. Неопытными за отломки принимаются и всевозможные патологические обызвествления в мягких тканях, как, например, известковый бурсит, известковые бляшки в стенках атеросклеротических артерий, обызвествления сухожилий, мышц, суставной сумки и т.д. Сюда относятся и внутрисуставные свободные тела (мыши). Наконец, некротические костные очаги, лежащие среди Соединительной или хрящевой ткани при различных остеохондропатиях, в первую очередь при заболевании бугра большеберцовой кости, напоминают отдельно лежащие отломанные костные кусочки.
Особое дифференциально-диагностическое значение имеют еще так называемые лоозеровские зоны перестройки (кн. 2, стр. 105). Лоозеровская зона просветления в кости является частой причиной ошибочного заключения о наличии перелома кости, когда на самом деле перелома не было и нет. Единственной причиной подобной ошибки служит неосведомленность, ибо в остальном все обстоит не так уж сложно, при условии правильной клинико-рентгенологической тактики. Зона перестройки костной ткани может показывать на снимке ге же симптомы, что и истинный перелом, вплоть до незначительного смещения и периостальной костной мозоли включительно, так что отличие зоны перестройки от перелома по формальной рентгенологической картине иногда и совсем невозможно. Дифференциальная диагностика здесь основана на типичной локализации лоозеровской зоны (II или III плюсневая кость, одна из костей предплечья, чаще локтевая, или голени, чаще большеберцовая), а также на особенностях клинической картины: при локализации зоны перестройки в плюсневой кости в анамнезе отсутствуют указания на однократную травму, которая могла бы быть причиной перелома, при локализации в другом месте, кроме отсутствия травмы короткого действия, важно указание на характерные внешние механические влияния или на наличие основного далеко зашедшего заболевания скелета (рахита, остеомаляции, болезни Педжета и пр.).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Малиновская Н.А., Трояновский Р.Л., Степанов В.В., Прилуцких Ю.Ю.
Переломы «прорыва» глазницы (blowout fractures) сопровождаются выпадением, ущемлением мягких тканей глазницы, в том числе мышц в зоне перелома, что приводит к ограничению подвижности глазного яблока, появлению энофтальма [3, 4, 7, 10-13, 15, 18, 21]. Возникает стойкое двоение, нарушается бинокулярное зрение, возможен косметический дефект, страдает социальная адаптация пациента. Чаще повреждается дно глазницы и лишь изредка — внутренняя стенка. Экзофтальм может смениться энофтальмом, гипофтальмом. Диплопия связана с ущемлением в переломе нижней прямой мышцы. Появляется ограничение, болезненность при движениях глазного яблока по вертикали. У больных с переломом внутренней стенки клинические проявления напоминали синдром Duan’a (затруднение абдукции и усиление энофтальма) [8], ограничение движения глаза при аддукции. Часто клиническая картина сопровождается гипестезией в подглазничной области. Диплопия, косоглазие, нарушения подвижности глаза, энофтальм вынуждают прибегнуть к хирургическому лечению[2-8, 10, 1214, 19, 20].
Цель Обсудить особенности клинической картины, дифференциальной диагностики и результаты хирургического лечения переломов прорыва (blowout) дна и внутренней стенки глазницы у детей.
Рис. 1. Посттравматический синдром Брауна справа: д — вынужденное положение головы — наклон к правому плечу; е — гипотропия правого глаза в приведении; б, в — ограничение движений правого глаза кверху, наиболее выраженное ограничение кверху в приведении, расширение глазной щели в данных позициях; а —легкое ограничение движений правого глаза кверху в отведении; г, ж, з, и — движения симметричны, не ограничены
Рис. 2. Перелом нижней, внутренней стенки глазницы справа, странгуляция нижней прямой мышцы в зоне перелома: а,б) клиническая картина странгуляции нижней прямой мышцы [4]; в, г, д) на компьютерной томографии отек гайморовой и решетчатой пазух справа, эмфизема глазницы. Перелом нижней стенки не определен. Перелом внутренней стенки без ущемления внутренней прямой мышцы. Под наркозом тракционный тест положительный. Во время ревизии зоны перелома выявлен щелевидный перелом с полным ущемлением нижней прямой мышцы в заднем отделе
Материал и методы Изучены клиническое течение, анатомические особенности и результаты исходов лечения 132 больных (106 мальчиков — 80,3% и 26 девочек — 19,7%) в возрасте от 5 до 18 лет. До 7 лет — 2 пациента (1,5%), от 7 до 12 лет — 28 (21,2%), от 12 до 18 лет — 102 (77,27%).
Большинство пациентов — мальчики в активном подростковом возрасте. Травмы получены при нападении, в драке, от ударов кулаком и ногами. Были травмы, полученные в результате падения, удара коленом при играх и собственным коленом при акробатических упражнениях, автотравмы. Во всех случаях возникновения перелома удар был об объект достаточной плотности (табл. 1).
Во время занятий спортом травму получили 12 пациентов, что составило 9,16%.
Травма правого глаза — у 64 пациентов (48,48%), травма левого у 68 (51,52 %).
Оперировано 83 (62,88%) больных с переломами нижней стенки, 4 (3,03%) больных с переломом внутренней стенки. Не оперировано 45 больных (34,09%).
Сроки операции от момента травмы — от 4 дней до 2-х мес. Один пациент оперирован через 2 года после травмы.
Результаты И ОБСУЖДЕНИЕ Для постановки диагноза перелома дна глазницы иногда достаточно данных анамнеза и клинической картины. Однако в своей работе мы столкнулись с рядом сложностей.
В 4 случаях после полученной травмы присутствовали ограничения движений глазного яблока кверху. Была проведена компьютерная томография, ни прямых, ни косвенных признаков перелома не было. Компьютерные снимки были абсолютно «чистыми».
В одном случае травма получена при падении и ударе о пол. При поступлении: гематома век, ограничение подвижности глазного яблока кверху. При уточнении анамнеза стало известно, что ребенок и до травмы имел ограничение подвижности глаза кверху.
У троих пациентов жалобы на двоение, вынуженное положение головы, ограничение движений появились после не сразу, а спустя 2-3 недели после травмы. Обстоятельства были несколько иными: удар веткой по глазу, удар пластмассовой игрушкой (ребенок наткнулся областью верхнего века), удар локтем по глазу.
Во всех случаях изначально появилась гематома верхнего века, после рассасывания которой родители заметили косоглазие.
В перечисленных 4-х случаях по характерной клинической картине движений глаза диагностирован синдром Брауна (рис. 1).
Синдром Брауна — неэластичное, фиброзно-измененное сухожилие верхней косой мышцы, которое создает механическое препятствие для движений глазного яблока кверху. Синдром подразделяется на 2 подтипа: врожденный и приобретенный.
Приобретенный синдром возникает на фоне воспаления или травмы сухожилия верхней косой мышцы. Для синдрома Брауна характерна клиническая картина движений глаз: ограничение движений кверху в приведении, гипотропия глазного яблока в приведении, расширение глазной щели в состоянии приведения, тенденция к синдрому V, вынужденное положение головы, положительный тракционный тест (тест на ротацию с погружением глазного яблока в орбиту) [9, 22].
Пациентам назначалось местное противовоспалительное лечение. По результатам исхода травматического воспаления, при сохранении вынужденного положения головы и ограничения движений глаза, предлагали оперативное лечение на верхней косой мышце: тракционный тест на ротацию под наркозом с последующей тенотомией верхней косой мышцы.
Контузионные травмы глазницы без перелома ее стенок, такие как ретробульбарная гематома, контузионная травма вершины глазницы, переломы верхней стенки могут сопровождаться болезненностью и нарушением подвижности глазного яблока. В случаях ретробульбарной гематомы механическое препятствие для движения глаза создает кровоизлияние. В случае перелома верхней стенки — механическое препятствие создает смещение крыши глазницы и гематому в этой области. Дифференциальную диагностику в этих случаях проводили по данным компьютерной томографии.
В четырех случаях перелом нижней стенки не выявлен на КТ, хотя клинический диагноз не оставлял сомнений. Тракционный тест под наркозом положительный. Пациенты были оперированы, во время операции был выявлен дефект дна глазницы с ущемлением нижней прямой мышцы в зоне перелома (рис. 2 и 3).
В сомнительных случаях, когда клинические симптомы указывали на перелом, а по данным КТ явных дефектов стенок нет, мы обращали внимание на косвенные признаки (рис. 4). Необходимо оценивать симметричность углов между положением внутренней и нижней стенки глазницы справа и слева. Перелом нижней стенки, как правило, сопровождается «надломом» в этой зоне и угол становится более тупым. Необходимо обращать внимание на конфигурацию мягких тканей в зоне перелома, появляются «натяжки» (смещение) к зоне перелома. Травмированная мышца увеличивается в поперечном срезе из-за отека. При полном ущемлении она «теряется», часто не дифференцируется в зоне перелома. На травму также может указывать одностороннее пристеночное снижение пневматизации придаточной пазухи.
Первые дни пациентов лечили консервативно.
Проводили местное противовоспалительное, противоотечное, антибактериальное лечение. У 45 пациентов положительная динамика восстановления двигательных функций позволила ограничиться консервативным лечением. В этих случаях ущемлялись фрагменты фасций мышц или околофасциальная клетчатка [1, 16, 17].
Если сохранялось ограничение подвижности глазного яблока, двоение, тенденция к энофтальму, пациенту предлагали оперативное лечение.
При переломах нижней стенки использовали транскутанный доступ, при переломах внутренней — трансконьюнктивальный.
Транскутанный доступ осуществляли вдоль средней трети нижнего края глазницы с легким смещением медиально. Размер — до 2 см. Ткани послойно разделяли до надкостницы. Далее — разрез и отслоение надкостницы, обнажение зоны перелома. В ходе поднадкостничной орбитотомии освобождали ущемленные ткани, в том числе мышцы, удаляли свободно лежащие осколки, вправляли створки перелома и завершали вмешательство пластикой дна глазницы (табл. 2). В начале операции, по ее ходу и в конце проводили тракционный тест.
Извлечение нижней прямой мышцы из зоны перелома выполняли максимально аккуратно. При прочной фиксации (ущемлении) мышцы проводили отведение (отдавливание) и даже удаление костных отломков с целью снятия напряженной (пружинной) фиксации мышцы и, таким образом, предупреждения ее дополнительной травмы и пареза.
При значительных дефектах для пластики дна глазницы использовали хрящевой или кожно-хрящевой аллоплант, декальцинированную кость. В случаях небольшого диастаза при щелевидных переломах использовали аллосклеру, фрагменты твердой мозговой оболочки, медицинский воск [2, 4, 8, 19] (табл. 2). Размеры и форму аллопланта определяли в ходе операции, исходя из величины дефекта. Аллоплант делали достаточно тонким, по форме повторяющим перелом, превышающий размерами дефект кости на 3-5 мм по ширине и длине.
Вводили антибиотик (гентамицин, цефалоспорины и др.) для профилактики гнойных осложнений, дексаметазон или кеналог для снижения послеоперационного воспаления.
Исходы оперативного лечения приведены в табл. 3-5 и рис. 5. Полный и функционально благоприятный результат при своевременном хирургическом лечении может быть получен в 90% наблюдений и выше. В связи со сложностью юридических аспектов заготовки донорских материалов, пандемий вирусных инфекций (СПИД, гепатиты В и С) в последнее время активно используются полимерные материалы. В последние 8 месяцев мы использовали для пластики дна пористый тетрафторэтилен [6, 20]. Результаты наблюдений благоприятные.
Заключение Для правильной своевременной диагностики контузионных повреждений орбиты, определяющей дальнейшую тактику лечения, необходимо критическое осмысление нарушения функции глазодвигательных мышц и данных лучевой диагностики (компьютерной томографии).
Особенно актуально это для случаев с полной странгуляцией нижней прямой мышцы в зоне перелома, когда оперативное лечение необходимо провести достаточно рано (в первую неделю после травмы) для предотвращения ее посттравматического пареза.
Основными рентгенологическими симптомами травматического нарушения целости кости является наличие:
1. линии перелома (в виде полосы просветления, когда отломки расходятся или полосы уплотнения, когда происходит вклинение отломков друг в друга);
2. смещение отломков.
Неполное нарушение целости кости, когда линия перелома не доходит до ее края и не зияет, называется трещиной.
У пожилых людей кости становятся более хрупкими. Поэтому переломы их характеризуются сложностью формы и часто наличием множества осколков.
У детей кости отличаются гибкостью и упругостью, вследствие чего переломы бывают здесь обычно поднадкостничными. Смещение отломков бывает незначительным, т.к. их удерживает прочный периост.
Кроме того, типичной формой перелома у детей является травматический эпифизеолиз – отрыв эпифиза по ростковой зоне от метафиза со смещением эпифиза по отношению к метафизу кости.
Особое место занимают так называемые патологические переломы, которые возникают вследствие предшествующих деструктивных процессов в кости (злокачественные опухоли, воспалительные процессы, фиброзные остеодистрофии). На рентгенограмме наряду с картиной перелома присутствуют признаки основного заболевания в виде деструкции кости на большем или меньшем ее протяжении.
Контрольные вопросы.
1. Рентгеноанатомия длинной трубчатой кости. Особенности детского возраста.
2. Рентгеновская суставная щель, ее изменения.
3. Остеопороз, рентгенологические признаки и разновидности.
4. Атрофия кости, рентгенологические признаки.
5. Остеосклероз, рентгенологические признаки.
6. Гиперостоз, эбурнеация кости, рентгенологические признаки.
7. Рентгенологические признаки секвестра.
8. Отличие атрофии от остеопороза.
9. Деструкция кости, рентгенологические признаки.
10. Виды периоститов.
11. В чем заключается разница между деструкцией, дефектом и полостью?
12. Вывих, подвывих.
13. Рентгенологические признаки переломов.
14. Особенности детских переломов.
Тестовый контроль знаний студентов.
1. Апофиз-это
1) концевой отдел кости
2) средняя часть кости
3) бугры, бугристости, развивающиеся из добавочных ядер окостенения
2. Костно-мозговой канал на рентгенограмме дает
1) затемнение
2) просветление
3) не дифференцируется
3. Корковый слой диафиза костей на рентгенограмме представлен:
1) лентовидным краевым просветлением
2) лентовидной краевой тенью
3) не дифференцируется
4. Надкостница на неизмененной кости дает:
1) полоску уплотнения
2) полоску просветления
3) не дифференцируется
5. Субстратом рентгеновской суставной щели является:
1) костная ткань
2) хрящевая ткань
3) соединительная ткань
6. На рентгенограмме рентгеновская суставная щель дает:
1) затемнение
2) просветление
3) не дифференцируется
7. Хрящевая зона роста у детей на рентгенограмме дает:
1) полоску затемнения
2) полоску просветления
3) не дифференцируется
8. На рентгенограмме отличить кость ребенка от кости взрослого по наличию:
1) апофизов
2) хрящевых зон роста
3) широкой рентгеновской суставной щели
4) все ответы правильные
9. На месте хрящевой зоны роста у взрослых определяется:
1) полоска просветления
2) эпифизарный рубец (полоска уплотнения)
3) неизмененная костная ткань
10.Остеопороз-это:
1) уменьшение количества костной ткани на ед. площади кости вместе с уменьшением ее размеров
2) уменьшение количества костной ткани на ед. площади кости без изменения ее размеров
3) увеличение количества костной ткани на ед. площади кости без увеличения ее в размерах
11. Атрофия-это:
1) Уменьшение количества костной ткани на ед. площади кости вместе с уменьшением ее размеров
2) уменьшение количества костной ткани на ед. площади кости без изменения ее размеров
3) увеличение количества костной ткани на ед. площади кости без увеличения ее в размерах
12. Остеосклероз-это:
1) увеличение количества костной ткани на ед. площади кости вместе с увеличением ее размеров
2) увеличение количества костной ткани на ед. площади кости без увеличения размеров кости
3) уменьшение количества костной ткани на ед. площади кости без уменьшения кости в размерах
13. Гиперостоз — это:
1) увеличение количества костной ткани на ед. площади кости вместе с увеличением ее размеров
2) увеличение количества костной ткани на ед. площади кости без увеличения размеров
3) уменьшение количества костной ткани на ед. площади кости без уменьшения кости в размерах
14. При остеопорозе структура костей становится:
1) мелкопетлистой
2) крупнопетлистой
3) неизмененной
15. При остеосклерозе структура костей становится:
1) мелкопетлистой
2) крупнопетлистой
3) неизмененной
16.Реакция надкостницы в виде «периостального козырька» характерна
для:
1) острого остеомиэлита
2) хронического остеомиэлита
3) остеогенной саркомы
4) травматического повреждения кости
17. Для остеогенной саркомы характерен периостит:
1) линейный
2) бахромчатый
3) луковичный
4) игольчатый
18. Остеопороз на рентгенограмме начинает дифференцироваться когда потеря кост-
ного вещества достигает:
1) 5-10%
2) 11-20%
3) 21-30%
19. Просветление в кости правильной формы с четкими контурами на фоне склероза
дает:
1) деструкция
2) полость
3) дефект кости
20. Просветление в кости неправильной формы с нечеткими и неровными контура-
ми дает:
1) полость
2) деструкция
3) дефект кости
21. Основными рентгенологическими признаками перелома является:
1) смещение костных отломков и деформация кости
2) линия перелома и смещение костных отломков
3) линия перелома и деструкция кости
22. Осложнениями при заживлении переломов являются:
1) неправильно сросшийся перелом
2) избыточная костная мозоль
3) ложный сустав
4) травматический остеомиэлит
5) правильно 2,3,4
6) правильно 1,2,3,4
ЛИТЕРАТУРА
1. Л.Д. Линденбратен, И.П. Королюк. Медицинская радиология. М. Медицина, 2000.
2. Рентгендиагностика в педиатрии в 2-х томах. Под ред. В.Ф. Баклановой, М.А. Филипкина, М. Медицина, 1988.
3. Клиническая рентгенорадиология. Руководство в 5-ти томах. Под. ред. Г.А. Зедгенидзе. М. Медицина, 1985.
Оглавление
ФИЗИКА РЕНТГЕНОВЫХ ЛУЧЕЙ. СТРУКТУРА И ОРГАНИЗАЦИЯ
РАБОТЫ РЕНТГЕНОВСКОГО КАБИНЕТА. СРЕДСТВА ЗАЩИТЫ…………….стр. 3
ОСНОВНЫЕ И СПЕЦИАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
В ЛУЧЕВОЙ ДИАГНОСТИКЕ ………………………………………………………стр. 8
РЕНТГЕНОАНАТОМИЯ И РЕНТГЕНОСЕМИОТИКА
ЗАБОЛЕВАНИЙ ОРГАНОВ ДЫХАНИЯ…………………………………………. стр. 15
РЕНТГЕНОАНАТОМИЯ И РЕНТГЕНОСЕМИОТИКА
ЗАБОЛЕВАНИЙ СЕРДЦА………………………………………………………….. стр. 23
РЕНТГЕНОАНАТОМИЯ И РЕНТГЕНОСЕМИОТИКА ЗАБОЛЕВАНИЙ
ОРГАНОВ ЖЕЛУДОЧНО – КИШЕЧНОГО ТРАКТА.
МЕТОДИКИ ИССЛЕДОВАНИЙ…………………………………………………… стр. 31
РЕНТГЕНОАНАТОМИЯ И РЕНТГЕНОСЕМИОТИКА
ЗАБОЛЕВАНИЙ КОСТЕЙ И СУСТАВОВ………………………………………… стр. 43
Учебно – методическое пособие по лучевой диагностике
(для студентов 3 курса педиатрического
и лечебного факультетов)
Составители: Фетисов Виктор Максимович
Мелехова Людмила Сергеевна
Ильин Михаил Михайлович
Косова Анастасия Александровна
Рекомендуемые страницы:
