Перелом челюсти этиология
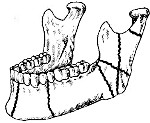
Перело́м ни́жней че́люсти — повреждение нижней челюсти с нарушением её целостности.
Этиология[править | править код]
Этиология перелома нижней челюсти мало чем отличается от общей этиологии переломов костей.
- Травматические переломы: могут быть получены бытовым, спортивным, огнестрельным или другим способом.
- Патологический перелом: возникает при минимальном внешнем воздействии на патологически изменённую костную ткань.
Патогенез[править | править код]
Неогнестрельные переломы происходят по «слабым линиям» кости и, как правило, являются двойными или тройными, что объясняется характерной подковообразной формой кости.
Патологические переломы обусловлены наличием заболеваний кости — хронического остеомиелита, злокачественных новообразований, фиброзного остита и других.
Клиническая картина[править | править код]
Клиническая картина характеризуется болевым синдромом, смещением отломков, их подвижностью; нередко наблюдается видимая деформация челюстно-лицевой области. Кроме того, как правило, имеют место изменение прикуса, нарушения речи и жевания, обильное слюнотечение.
При переломе альвеолярного отростка определяющий симптом — нарушение артикуляции. Течение переломов может осложняться остеомиелитом и околочелюстной флегмоной. Рентгенограмма помогает уточнить локализацию и характер перелома. Своеобразие клинических проявлений во многом определяется локализацией перелома.
Огнестрельные переломы имеют более разнообразную локализацию, обычно сочетаются с ранением глаз, носа, других костей черепа, сопровождаются обильным носовым и ротовым кровотечением. Возможна аспирация крови, рвотных масс, зубов и другие осложнения (асфиксия, менингит).
Существуют типичные места переломов. Как правило, они находятся в тех местах, где кость испытывает наибольшую нагрузку, или там, где её прочность ниже. К наиболее распространённым переломам относятся:
• углы нижней челюсти (проекция третьих моляров);
• в проекции ментального отверстия;
• середина (центр) тела нижней челюсти;
• суставной отросток.
Неотложная помощь[править | править код]
Неотложная помощь состоит из транспортной иммобилизации, остановки кровотечения, предупреждения асфиксии и противошоковых мероприятий. Транспортную иммобилизацию производят жёсткой подбородочной пращевидной повязкой. Для предупреждения асфиксии больного усаживают либо укладывают на бок.
Лечение[править | править код]
Лечение перелома нижней челюсти заключается в сопоставлении отломков и их фиксации. Иммобилизация обеспечивается проволочными назубными шинами, проволочными или полимерными нитями, остеосинтезом металлическими стержнями, а также с помощью специальных аппаратов. Раны ушивают, при обширных дефектах накладывают проволочные пластиночные швы. Важно обеспечить питание больного высококалорийной пищей, вводимой с помощью поильника или чайной ложки. Для предотвращения травматического остеомиелита вводят антибиотики.
Прогноз[править | править код]
При неосложнённых переломах и своевременном лечении целостность кости и функция нижней челюсти восстанавливаются в течение 3 — 4 недель. Переломы ветви, суставного или височного отростков нижней челюсти могут повлечь за собой стойкие функциональные нарушения.
Источник
Этиология, патогенез переломов челюстей. Различного рода травмы (механическая, огнестрельная и др.) и патологические процессы в кости (остеомиелит, кисты челюстей, фиброзный остит, злокачественные опухоли) .
Течение переломов челюстей. Переломы челюстей могут быть легкими и тяжелыми, с обширным разрушением скелета лицевой части головы, которые сопровождаются такими осложнениями, как повреждения центральной нервной системы, кровотечения, шок, асфиксия, нарушение речи и приема пищи; в единичных случаях бывает воздушная эмболия.
Распознавание переломов челюстей. Изменение контуров лица, рот полуоткрыт, слюнотечение, речь невнятная, жевание и глотание болезненны, резко выраженная боль на месте перелома, иногда место перелома обнаруживается надавливанием пальцем на челюсть или по смещению прикуса. При пальпации можно определить крепитацию костных отломков. В большинстве случаев диагноз легко устанавливается. Реже приходится применять рентгенографию в двух и трех проекциях.
Переломы верхней челюсти
При травмах мирного времени формируются по «слабым линиям» скелета и имеют определенные типы: ФОР-I (перелом Герена), когда линия перелома проходит от нижнего края грушевидного отверстия носа через дно верхнечелюстной пазухи и основания ячеистого отростка; ФОР-II — отрыв верхней челюсти и носа от скуловых костей и основания черепа; ФОР-III — отрыв верхней челюсти, скуловых и носовых костей от основания черепа. Переломы по типу ФОР-II и ФОР-III часто сопровождаются переломами основания черепа, сотрясением и ушибами мозга, а иногда разрушением мозгового вещества; при этом последнее может выделяться через рану на лице. Огнестрельные переломы отличаются большим разнообразием и чрезвычайно редко формируются по типу ФОР-I ФОР-II и ФОР-III. Переломы часто сопровождаются сочетанными повреждениями глаз (контузии и разрушение глаза), носа, повреждением костей черепа (лобной, основной, височной). Кровоизлияние в кожу вокруг глаз (симптом «очков») и у сосцевидного отростка нередко является признаком перелома костей, образующих основание черепа. Переломы сопровождаются обильным кровотечением «из носа» и «из полости рта», которые требуют быстрой ориентировки для определения истинного источника его. Находясь в бессознательном состоянии, пострадавший может аспирировать кровь и рвотные массы, поэтому нередко наблюдаются аспирационные асфиксии и аспирационные пневмонии. При разрывах лоскуты мягкого неба могут образовать «клапан», затрудняющий вдох (клапанная асфиксия!). Переломы верхней челюсти осложняются вторичными кровотечениями, базальным менингитом, воспалением придаточных пазух носа (чаще травматический гайморит!), остеомиелитом, сепсисом.
Переломы нижней челюсти
Чаще всего встречаются линейные переломы в типичных местах (у резцов, клыка, угла, ветви и суставного отростка). Отличаются значительным смещением отломков с нарушением прикуса и смешением языка, что приводит к нарушению приема пищи, речи, а смещение языка часто является причиной дислокационной асфиксии (см. Асфиксия при травмах и заболеваниях челюстей и лица). Отеки дна полости рта, языка и глотки могут быть причиной стенотической асфиксии (!). Особенно опасны осложнениями переломы в области угла и ветви челюсти, которые при огнестрельных ранениях являются частой причиной первичных и вторичных кровотечений; аспирация крови и пищи (аспирационная асфиксия!) с последующим развитием аспирационных пневмоний, которые нередко являются причиной смертельного исхода. Оскольчатые и раздробленные переломы осложняются травматическими и огнестрельными остеомиелитами, флегмонами и абсцессами и могут быть причиной сепсиса.
Лечение переломов челюстей. Неотложная помощь: 1) наложение повязки на раны; 2) борьба с кровотечением, асфиксией и шоком; 3) транспортная иммобилизация в виде жесткой подбородочной пращи с опорной головной повязкой или в виде матерчатой пращи с резиновой круговой повязкой вокруг головы; 4) утоление жажды и голода (жидкая пища из поильника с длинной резиновой трубкой на носике). При угрозе асфиксии пострадавшего следует транспортировать сидя или укладывать на носилки лежа на боку или вниз лицом. В случае вынужденной задержки необходимо: 1) систематически (по показаниям) перевязывать раны; 2) тщательно ухаживать за полостью рта; 3) 3—4 раза в день кормить жидкой высококалорийной, богатой витаминами пищей (из поильника или чайной ложки); 4) бороться с инфекцией (антибиотики); 5) проводить профилактику аспирационной пневмонии (антибиотики, круговые банки, изменения положений тела на койке и др.).
Специализированная помощь: 1) окончательная остановка кровотечения; 2) устранение асфиксии; 3) обработка раны (костей и мягких тканей); 4) иммобилизация челюстей (проволочными назубными шинами, остеосинтез металлическими стержнями или полимерными нитями, накладками и штифтами, с помощью аппарата Рудько или Збаржа; наложением назубных шин из быстротвердеющих пластмасс, как «Сокриз», «Норакрил» и др.); 5) наложение на раны швов (глухих), а при обширных дефектах — проволочных пластиночных швов. Хороший косметический эффект на лице дает наложение полиамидных или лавсановых нитей (жилки) толщиной 0,15 мм. При тяжелых обширных разрушениях лица проводятся многоэтапные восстановительные пластические операции и приходится изготовлять сложные протезы лица и челюстей.
При сочетанных (одновременных) переломах верхней и нижней челюстей необходимо проводить весь комплекс лечебных мероприятий, рекомендуемый при повреждениях нижней и верхней челюсти.
Источник

Перелом нижней челюсти – патологическое состояние, возникающее при нарушении целостности нижнечелюстной кости. Пациенты жалуются на появление болезненной припухлости в зоне повреждения, нарастание болевых ощущений при жевании, открывании рта. Прикус нарушен, в полости рта выявляются разрывы слизистой с оголением края кости. Зубы на поврежденном фрагменте подвижны. Диагноз «перелом нижней челюсти» ставят, исходя из жалоб, локального статуса, данных рентгенографии. Первичное лечение перелома нижней челюсти заключается в устранении боли, антисептической обработке раны, временном шинировании. Постоянная фиксация отломков достигается консервативным или хирургическим путем.
Общие сведения
Перелом нижней челюсти – повреждение кости, сопровождающееся полным или частичным нарушением ее целостности. Среди травм ЧЛО переломы нижней челюсти диагностируют наиболее часто. Комбинированные повреждения верхнечелюстной кости и нижней челюсти выявляют у 15% обследованных. Основную группу пациентов составляют мужчины в возрасте от 20 до 40 лет. У детей переломы нижней челюсти встречаются в 15% случаев.
По распространенности первую позицию занимают переломы тела (свыше 65%), на втором месте – повреждения угла (37%), на третьем – переломы ветви. Нарушение целостности ментального отдела диагностируют у каждого двадцатого пациента. Соотношение односторонних и двусторонних повреждений нижнечелюстной кости составляет 1:1. В проведении оперативного лечения перелома нижней челюсти нуждаются около четверти больных.
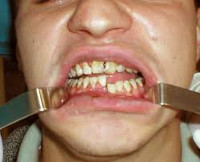
Перелом нижней челюсти
Причины перелома нижней челюсти
Перелом нижней челюсти возникает вследствие воздействия силы, величина которой превышает пластичные характеристики костной ткани, что бывает, например, в результате фронтальных и латеральных ударов в нижнюю треть ЧЛО, при падении с высоты на лицо тяжелых предметов, в случае ДТП. Локализация линии перелома соответствует участку кости со сниженной плотностью. Травматическим повреждениям в большей степени подвержены угол нижней челюсти, мыщелковый и суставной отростки, подбородочный отдел.
В стоматологии также встречаются патологические переломы нижней челюсти, возникающие в результате приложения сил, не превышающих физиологические. Подобные повреждения наблюдаются при резорбтивных процессах костной ткани у пациентов с воспалительно-деструктивными (при остеомиелите, радикулярных кистах) заболеваниями или в случае развития злокачественной опухоли.
Переломы нижней челюсти бывают не только прямыми, но и отраженными. При прямом переломе целостность кости нарушается в точке воздействия травмирующей силы. Локализация отраженных переломов нижней челюсти напрямую зависит от площади и направления удара. При двустороннем сжатии нижнечелюстной кости в области моляров максимальное напряжение костной ткани сосредотачивается в участке срединной линии. При прямом воздействии высокоамплитудной силы в зону подбородка наиболее уязвимыми являются шейки нижней челюсти. Односторонний перелом шейки зачастую бывает отраженным, возникает вследствие бокового удара. Дислокация отломков при переломе нижней челюсти определяется траекторией воздействия травмирующей силы, площадью поврежденного участка, группой мышц, прикрепленных к его поверхности.
Классификация переломов нижней челюсти
По локализации переломы нижней челюсти разделяют на 2 группы:
- Переломы тела. Чаще бывают открытыми, клинически сопровождаются разрывом слизистой, кровотечением. Различают срединные (линия разлома проходит между центральными резцами), ментальные (нарушение целостности наблюдается в участке между клыком и премоляром или между премолярами), боковые (зона повреждения локализуется в области моляров), ангулярные (повреждается кость в участке угла) переломы нижней челюсти.
- Переломы ветви. К этой категории относят нарушения целостности ветви нижнечелюстной кости (линия разлома при этом имеет параллельное или перпендикулярное направление относительно продольной оси) и двух ее отростков – суставного и венечного. В свою очередь перелом суставного отростка может проходить на уровне основания, шейки или головки. Чаще диагностируют закрытые переломы ветви нижнечелюстной кости.
Переломы нижней челюсти также разделяют на линейные (наблюдается одна линия перелома), оскольчатые (образуется несколько фрагментов, пересекающихся между собой под разными углами) и комбинированные, открытые и закрытые, односторонние и двусторонние.
Симптомы перелома нижней челюсти
При переломе нижней челюсти пациенты жалуются на появление болезненной припухлости в участке повреждения. Неприятные ощущения усиливаются при жевании, откусывании пищи. В случае нарушения целостности крупных кровеносных сосудов возникает кровотечение. При боковом линейном переломе нижней челюсти лицо приобретает асимметричную конфигурацию. Травматическое повреждение нижнелуночкового нерва вызывает онемение ментальной зоны и нижней губы. Цвет кожи изменен вследствие образования кровоподтеков, гематом.
При открытых переломах на слизистой оболочке выявляют разрывы с обнажением края кости. По переходной складке определяют кровоизлияния. Артикуляция при переломе нижней челюсти нарушена. Характер смыкания зубов определяется уровнем, симметричностью повреждения. У пациентов наблюдается ступенчатость зубного ряда. Фиссурно-бугорковый контакт нарушен. Зубы, находящиеся в линии перелома, подвижны (2-3 степени). Часто выявляют полные вывихи зубов.
Диагностика перелома нижней челюсти
Диагноз перелом нижней челюсти ставят на основании жалоб пациента, локального статуса, данных рентгенографии. В ходе физикального осмотра врач-стоматолог выявляет характерные внешнеротовые признаки перелома нижней челюсти: отечность мягких тканей в участке повреждения, изменение цвета и нарушение целостности кожи. Наблюдается отклонение срединной линии. При пальпаторном обследовании удается обнаружить неровности, западения кости. Если линия перелома нижней челюсти проходит в области угла или ветви, незначительное давление на подбородок приводит к усилению болезненности в месте повреждения. И, наоборот, если у пациента ментальный перелом, двустороннее надавливание в ангулярных участках вызывает появление выраженной боли во фронтальной зоне.
Для определения локализации перелома нижней челюсти стоматологи используют диагностический тест, при котором шпатель ставят по трансверзали на жевательных поверхностях нижних моляров. Легкое постукивание по выступающей части шпателя при сомкнутых зубных рядах вызывает у пациента болезненность в том месте, где проходит линия перелома нижней челюсти. Для диагностики целостности суставного отростка пальпируют участок кожи впереди козелка. С целью определения траектории движения суставной головки используют пробу, при которой врач-стоматолог ставит указательные пальцы в слуховые проходы потерпевшего. Пациент при этом медленно выполняет движения в вертикальной и трансверзальной плоскостях. Отсутствие движений суставной головки подтверждает наличие повреждения мыщелкового отростка.

КТ лицевого скелета (3D-реконструкция). Перелом мыщелкового отростка нижней челюсти со смещением
Ключевое значение в процессе диагностики перелома нижней челюсти имеют данные рентгенографии. Зачастую выполняют несколько снимков в разных проекциях (переднюю, боковую рентгенограммы). При подозрении на ментальный перелом нижней челюсти наряду с обзорной рентгенографией делают прицельную рентгенограмму. Для определения целостности мыщелкового отростка применяют специальные укладки (по Шюллеру, Парма). На рентгенограмме при переломе нижней челюсти обнаруживают нарушение целостности кости в виде тонкой полоски просветления. Дифференцировать перелом нижней челюсти необходимо с другими повреждениями костей ЧЛО, а также с ушибами мягких тканей. Физикальный осмотр проводит челюстно-лицевой хирург.
Лечение перелома нижней челюсти
Лечение переломов нижней челюсти включает антисептическую обработку раны, устранение болевого синдрома. Для достижения стойкой репозиции и фиксации отломков края кости сглаживают, устраняют интерпозицию мягких тканей между фрагментами. Удалению подлежат зубы, находящиеся на линии перелома. С целью предотвращения присоединения вторичной инфекции слизистую в участке разрыва ушивают.
Первичная иммобилизация при переломе нижней челюсти заключается в создании неподвижного блока, состоящего из нижней челюсти, прижатой к верхнечелюстным костям. Для этого используют бинтовые повязки или метод межчелюстного лигатурного соединения. При линейных переломах тела челюсти без смещения, а также в случае ангулярных переломов нижней челюсти без смещения для фиксации и иммобилизации фрагментов применяют двухчелюстное проволочное шинирование челюсти.
В связи с низкой эффективностью ручной репозиции отломков при ангулярном и мыщелковом переломах нижней челюсти со смещением чаще используют хирургический метод лечения. Среди основных техник открытого остеосинтеза применяют костный шов, мини-пластины, полиамидную нить. Для соединения фрагментов с помощью костного шва производят разрезы мягких тканей, скелетируют кость со щечной и оральной стороны. С линии перелома нижней челюсти удаляют осколки, края кости сглаживают. В отломках по обе стороны от линии повреждения делают отверстия для фиксации проволоки. После укладки слизисто-надкостничного лоскута рану ушивают. Для достижения более жесткой иммобилизации при переломе нижней челюсти дополнительно применяют назубные шины.
Мини-пластины показаны при косых, оскольчатых переломах ветви и тела нижней челюсти. Разрез делают только со щечной стороны, после отсепарирования слизисто-надкостничного лоскута проводят обработку перелома. На отломках по обе стороны от линии перелома нижней челюсти просверливают отверстия, с помощью шурупов фиксируют мини-пластины. Укладывают на место слизисто-надкостничный лоскут, накладывают швы.
Для предотвращения развития посттравматического остеомиелита пациентам назначают антибактериальные препараты. Эффективность лечения переломов нижней челюсти зависит от своевременности оказания специализированной помощи, характера перелома, наличия осложнений. Первичная костная мозоль при переломе нижней челюсти формируется в течение 20 дней, вторичная – на протяжении 6-8 недель. При раннем обращении пациента с переломом тела прогноз благоприятный. Повреждение ветви и ее отростков может привести к стойким функциональным нарушениям.
Источник
