Открытые переломы посттравматический остеомиелит

Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение. Проявляется повышением температуры, лейкоцитозом, болями и признаками воспаления в области травмы. При хроническом течении образуются свищи. Диагноз выставляется с учетом клинических данных и результатов рентгенографии. Лечение – антибиотикотерапия, вскрытие и дренирование гнойных очагов.
Общие сведения
Посттравматический остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – одно из самых серьезных осложнений, возникающих после открытых повреждений скелета и операций на костях. По различным данным в 15-49% случаев развивается после открытых переломов и в 3% случаев – после хирургических вмешательств. Может выявляться у лиц любого пола и возраста. Вероятность возникновения увеличивается при тяжелых повреждениях с разрушением костей и обширным повреждением мягких тканей, интенсивном микробном загрязнении, несвоевременной или неадекватной хирургической обработке, наличии сопутствующих травм и заболеваний, снижающих сопротивляемость организма и утяжеляющих общее состояние больного.
Посттравматический остеомиелит
Причины
Причинами развития посттравматического остеомиелита при открытых переломах являются обширные поражения окружающих кость мягких тканей, интенсивное загрязнение раны, недостаточно радикальная или слишком поздняя первичная хирургическая обработка и отсутствие дренажа для оттока содержимого. Кроме того, вероятность нагноения возрастает в случаях, когда кость расположена близко к коже и плохо защищена мягкими тканями (например, передневнутренняя боковая поверхность большеберцовой кости).
Послеоперационный остеомиелит связан с инфицированием раны в процессе операции. Предполагается, что увеличение количества нагноений после хирургических вмешательств в последние годы обусловлено широким распространением остеосинтеза, а также появлением новых штаммов болезнетворных микроорганизмов, устойчивых к действию антибиотиков.
Факторами, увеличивающими риск развития остеомиелита после операций, являются:
- чрезмерная травматизация мягких тканей
- нестабильный или недостаточный остеосинтез
- коррозия металлоконструкций
- наличие очагов скрытой инфекции в организме пациента.
Разновидностью данной формы остеомиелита является спицевой остеомиелит – локальное нагноение кости при установке аппарата Илизарова или наложении
скелетного вытяжения
.
Патанатомия
Все виды посттравматического остеомиелита являются не местным процессом, а заболеванием всего организма, поскольку возникают под влиянием комбинации общих и местных факторов и вызывают поражение различных органов и систем, в том числе – расположенных далеко от гнойного очага. При остеомиелите воспаляются все элементы кости: костный мозг, надкостница и компактное вещество, а также окружающие мягкие ткани, однако первичное воспаление обусловлено попаданием патогенных микроорганизмов в костный мозг.
У больных с открытыми повреждениями костей при нагноении зона воспаления, как правило, ограничивается областью перелома, иногда развиваются краевые остеомиелиты. При обширных дефектах кожи и многооскольчатых переломах наблюдаются обширные гнойные процессы, захватывающие как всю кость, так и окружающие мягкие ткани. При посттравматическом остеомиелите воспаление локализуется в области хирургического вмешательства, гнойный процесс распространяется по ходу металлоконструкции (штифта, гвоздя, пластины).
Классификация
В современной травматологии и ортопедии выделяют следующие разновидности посттравматического остеомиелита:
- Собственно посттравматический – развивающийся при открытых переломах.
- Огнестрельный – возникающий после огнестрельных ранений.
- Посттравматический – развивающийся после операций.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Симптомы посттравматического остеомиелита
Для патологии характерно хроническое течение (хронический остеомиелит). Наблюдается повышение температуры, по анализам крови выявляется нарастающий лейкоцитоз. Область раны отечна, гиперемирована, болезненна, из раны выделяется гной. После вскрытия и дренирования воспалительные явления стихают, количество гнойного отделяемого уменьшается, в области послеоперационной раны формируется свищ без тенденции к самостоятельному заживлению. При остром варианте посттравматического остеомиелита отмечаются интенсивные боли, повышение температуры до фебрильных цифр, явления общей интоксикации, значительный отек, ускорение СОЭ, выраженный лейкоцитоз и нарастающая анемия.
Диагностика
Диагноз выставляется врачом-травматологом на основании клинических симптомов. Первые рентгенологические признаки появляются лишь спустя месяц после начала заболевания. На снимках выявляется изъеденность концов костных отломков, секвестры и очаги деструкции, а также остеопороз вокруг металлоконструкций (при их наличии). При огнестрельном остеомиелите наблюдается сужение костномозгового канала, более выраженные периостальные наслоения и зона остеосклероза. Возможно наличие костных полостей. В окружающих мягких тканях иногда видны металлические осколки.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Лечение посттравматического остеомиелита
Основной задачей лечения является полная ликвидация гнойного очага и устранение воспаления. Основной метод лечения оперативный – вскрытие и дренирование. Вопрос об удалении металлоконструкций решается в индивидуальном порядке. При локализованных формах возможно сохранение остеосинтеза. При нагноении по ходу внутрикостных штифтов показано их удаление с последующим монтажом аппарата Илизарова. Во время хирургического вмешательства используют внутривенное или внутрикостное введение антибиотиков.
Для обеспечения устойчивого оттока устанавливают системы активного дренирования, производят постоянную аспирацию раневого отделяемого. Область нагноения орошают нитрофурановыми препаратами или антибиотиками. Все лечебные мероприятия осуществляют на фоне антибиотикотерапии, проводимой с учетом чувствительности возбудителя. При обширных очагах нагноения и выраженной общей интоксикации антибиотики вводят внутривенно или внутриартериально. Применяют иммобилизацию и УВЧ-терапию.
Прогноз и профилактика
Прогноз при посттравматическом остеомиелите зависит от тяжести поражения, своевременности и достаточной радикальности лечения, возраста больного, наличия сопутствующих травм и заболеваний и т. д. Исходом может стать костный дефект, ложный сустав, укорочение или угловая деформация конечности. Возможно образование длительно незаживающих свищей. Из-за подвижности фрагментов в области повреждения инфекция часто распространяется по кости, что затрудняет стабилизацию перелома и препятствует консолидации отломков.
Вероятность полного выздоровления уменьшается при застарелых формах посттравматического остеомиелита, что обусловлено нарушениями трофики, дистрофией кости и дефицитом полноценных мягких тканей в области гнойного очага. Профилактика заключается в предупреждении травм, ранней адекватной обработке ран и открытых переломов, обоснованном проведении хирургических вмешательств, соблюдении техники операций.
Источник
Посттравматический остеомиелит является серьезным заболеванием, возникающим после травмы костей или операционного вмешательства. Болезнь поражает как мужчин, так и женщин любого возраста.

Причины и особенности
Причиной возникновения заболевания являются болезнетворные бактерии и микроорганизмы, вызывающие гнойное воспаление костей. Чаще всего это золотистые стафилококки. Микроорганизмы попадают в костные и хрящевые ткани во время пореза, травмы или перелома. Различают следующие виды остеомиелита:
- посттравматический;
- огнестрельный;
- послеоперационный;
- контактный.
Любые открытые травмы и переломы способны привести к гнойному воспалению, если рана не была обработана должным образом.
Самыми уязвимыми участками человеческого тела являются те, где кость практически не защищена мягкими тканями. При переломе воспаление, как правило, возникает только на пораженном участке. При многочисленных травмах и переломах гнойные процессы захватывают не только кость и надкостницу, но и распространяются на область мягких тканей.

Огнестрельный остеомиелит является следствием заражения раны при огнестрельном ранении. Чаще всего кость поражается при значительном ранении, множественных травмах и смещении костных обломков.
Послеоперационный остеомиелит возникает при инфицировании раны во время хирургических манипуляций. Несмотря на обработку раны, в организме человека могут оставаться болезнетворные организмы, устойчивые к действию медикаментов. Кроме того, нагноение может произойти после введения спиц, наложения компрессионно-дистракционных аппаратов или скелетного вытяжения. Это спицевой остеомиелит, являющийся разновидностью заболевания.

Контактный остеомиелит является следствием распространения в окружающих кость мягких тканях болезнетворных микроорганизмов. В костномозговой канал бактерии попадают из смежных очагов инфекции. Такими очагами могут быть язвы на теле, абсцессы, флегмоны, стоматологические патологии и т. п. Этот вид заболевания чаще всего встречается у детей.
В группе риска находятся люди, ведущие асоциальный образ жизни, а также ослабленные физически, так как слабый иммунитет не способен бороться с бактериями, проникающими в человеческий организм.
Симптомы
Посттравматический остеомиелит сопровождается определенными симптомами. Это заболевание чаще протекает в хронической форме, главными признаками которой являются:
- покраснение и отечность пораженного участка тела;
- болезненные ощущения и гнойные выделения при пальпации;
- образование свищей;
- повышение температуры;
- ухудшение общего состояния;
- нарушение сна;
- слабость и отсутствие аппетита.

При анализе крови выявляются высокие показатели скорости оседания эритроцитов, нарастающие лейкоцитоз и анемия.
Острую форму заболевания характеризуют такие симптомы, как тяжелые разрушения костной ткани, значительная кровопотеря, резкое снижение защитных сил организма, повышение температуры до фебрильных цифр. В области перелома возникают сильные боли, из раны обильно выделяется гнойная жидкость.
Помимо основных симптомов существуют и скрытые признаки остеомиелита. Их выявляют с помощью рентгенологического исследования не ранее, чем через месяц после попадания в рану инфекции и начала воспалительных процессов. К таким скрытым симптомам болезни относятся:
- облитерация сосудов;
- замена мышечных волокон соединительной тканью;
- изменение надкостницы;
- частичная замена костного мозга соединительной тканью.
Диагностика
При обращении к врачу проводится первичный осмотр пациента. На начальных стадиях заболевания поставить диагноз можно только на основании клинических симптомов, так как рентгенологические признаки появляются только через 3–4 недели.

Для изучения воспалительного процесса, степени его распространения и интенсивности пациенту назначают:
- локальную термографию;
- тепловидение;
- сканирование скелета;
- компьютерную томографию;
- фистулографию;
- рентгенограмму.
С помощью рентгена выявляются секвестры и очаги деструкции, зоны остеопороза и остеосклероза, деформация окончаний костных осколков. При огнестрельном остеомиелите на рентгеновских снимках видны металлические осколки, застрявшие в мягких тканях. Остальные методы диагностики позволяют детально изучить пораженную область, выявить причины гнойных процессов.
Лечение
Лечение посттравматического остеомиелита проводится незамедлительно. Врач ликвидирует воспалительный процесс и устраняет очаг нагноения. На ранних стадиях проводится консервативное лечение с помощью медикаментов. Пациент проходит курс приема антибиотиков с широким спектром действия. Для удаления гнойных скоплений делают пункцию. При легкой форме заболевания такого лечения бывает достаточно.

Если заболевание сопровождается образованием язв, свищей, секвестров, то проводится операция. Без хирургического вмешательства не обойтись и при выраженной интоксикации, сильных болях, нарушении функции конечностей. Также операция проводится, если консервативное лечение не дало положительных результатов.
Перед операцией в течение 10–12 дней пациент проходит необходимые обследования, дающие полную картину заболевания. Это позволяет медикам выбрать наиболее эффективный способ хирургического вмешательства, а также предотвратить возможные осложнения.
Во время операции хирург удаляет омертвевшие участки мягких тканей, некротизированные части кости, вскрывает гнойные образования. Костные дефекты исправляются различными фиксирующими конструкциями. После остеосинтеза пораженную область обрабатывают горячим физраствором, нитрофурановыми средствами и антибиотиками.

Восстановление и профилактика
После операции пациент проходит курс восстановительных процедур, таких как:
- электрофорез;
- УВЧ-терапия;
- лечебная физкультура.
В течение 3 недель остается обязательным прием антибиотиков. Их вводят внутривенно и внутриартериально. В период реабилитации важно принимать витамины и соблюдать диету, направленную на укрепление организма и повышение его защитных функций.
Эффективность лечения зависит от множества факторов: сложности заболевания, возраста пациента, наличия сопутствующих травм и т. д. Поэтому профилактика — лучший способ избежать вторичного воспаления после травмы или рецидива болезни после лечения. Любые травмы, порезы и повреждения должны быть качественно обработаны антибактериальными средствами.
Сразу после повреждения следует убрать из раны инородные тела. Своевременное обращение к врачу при сложных травмах предотвратит появление гнойных процессов в мягких тканях и распространение инфекции на кость.
Источник
Посттравматический остеомиелит – разрушение кости гнойного характера, затрагивающее все её слои – надкостницу, губчатое и компактное вещество, а также костный мозг.
Чаще всего возбудителем является золотистый стафилококк. Данный микроорганизм проникает через открытую рану при серьёзных травмах, вследствие перенесённых операций или транспортируется с кровью при наличии очага хронической инфекции.
Нередко патология осложняется свищами, между которыми образуются каналы. Чаще всего остеомиелит развивается при травмах костей нижней конечности, расположенных поверхностно.
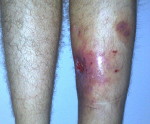
Посттравматический остеомиелит – внешние проявления
Этиология
Развивается посттравматический остеомиелит при попадании в кость и окружающие ткани гнилостных бактерий, способствующих их отмиранию, нагноению с последующим развитием воспаления.
Основные причины развития болезни:
- Открытые переломы кости – самая частая причина развития патологии. В данном случае диагностируют травматический остеомиелит. Микробные агенты заносятся в рану при сильном загрязнении или при обширной площади поражения. В последнем случае увеличивается зона заражения, которую сложнее обработать. Часто остеомиелит развивается из-за нарушения обработки переломов, когда отсутствует дренаж в ране;
- Также инфекция проникает при недостаточной обработке операционного поля во время хирургических вмешательств. Особенно опасно, когда в рану попадают устойчивые к антибиотикам микробы. Возможно развитие остеомиелита при использовании инструментов, подвергшихся коррозии;
- Последней распространённой причиной развития остеомиелита могут стать тяжёлые огнестрельные ранения. Риск заражения костей возрастает при массивном поражении кожи, мышц и суставов. В результате образуются множественные участки отмерших тканей, которые начинают разлагаться и нагнаиваться. Также посттравматический остеомиелит может развиться при наличии обломков костей, образовавшихся вследствие огнестрельной раны.
На заметку!
Кости могут быть заражены при попадании с кровью возбудителей из хронического очага инфекции. В таком случае диагностируют гематогенную форму остеомиелита.
Наиболее распространённые микробы, вызывающие заболевание:
- Стафилококк;
- Стрептококк;
- Грам-отрицательные бактерии;
- Неклостридиальные анаэробы;
- Смешанные культуры возбудителей.
Причины развития посттравматического остеомиелита
Как развивается патология
В подавляющем большинстве случаев болезнь вызывает золотистый стафилококк. После травмы или по иным причинам возбудитель попадает на поверхности кости и начинает размножаться. В качестве питательной среды микроб использует костную, мышечную и соединительную ткани, а также кровь.
Патологию усугубляет наличие костных отломков, которые «отгораживают» возбудитель от клеток иммунитета – вокруг них образуются полости, содержащие скопления микробов.
Организм не успевает уничтожать стафилококки, которые постоянно размножаясь, начинают разрастаться, вызывая поражение новых участков кости.
Секвестры – это отмершие ткани, которые отторгаются. Убитые микробы и погибшие иммунные клетки формируют гной. В результате запускается воспалительный процесс – увеличивается проницаемость стенки сосудов, жидкая часть крови выходит за пределы кровеносного русла, образуя отёк. Повышается температура тела, в области поражённой конечности появляется болезненность.
Классификация
По МКБ 10 код посттравматического остеомиелита соответствует шифру М 86 – «Остеомиелит», в зависимости от формы и причины возникновения подразделяется еще на 10 вариантов. Классификация остеомиелита проводится по разным составляющим.
В зависимости от причины развития:
- Огнестрельный;
- Посттравматический – развивается после открытых переломов;
- Послеоперационный – является осложнением перенесенного хирургического вмешательства;
- Спицевой – развивается вследствие применения спиц при скелетном вытяжении;
- Контактный – заражение кости происходит от окружающих мягких тканей.
Классификация посттравматического остеомиелита
По стадиям развития:
- Подострая – проявляется общим недомоганием и возникновением дискомфорта в поражённой зоне;
- Острая – характеризуется разгаром симптомов, протекает несколько месяцев;
- Хроническая – развивается при отсутствии лечения, протекает с умеренными симптомами, чередуется периодами обострения и ремиссии.
Клиническая картина
Появлению посттравматического остеомиелита часто способствует перенесённая травма или операция. Симптомы появляются не сразу, несколько недель пациент не испытывает никаких жалоб, так как разрушение кости ещё не началось.
Интересно!
У некоторых больных отмечался так называемый период предвестников, для которого было характерно общее недомогание, чувство слабости и дискомфорта в поражённой зоне.
Первые признаки посттравматического поражения кости:
- Чувство слабости, разбитости, недомогания, появление мышечных болей и озноба;
- Повышение температуры тела до 38-39°;
- Появление слабых ноющих болей в области поражения.
Позднее присоединяются следующие симптомы:
- Возрастает болезненность, которая усиливается при движениях конечности, а также при переносе массы тела на неё;
- Боль возникает даже при прикосновении к поражённой области;
- Появляется отёк в области остеомиелита, распространяющийся на соседние ткани, вплоть до припухлости половины всей конечности.
При длительном течении формируется хронический посттравматический остеомиелит, для которого характерно появление:
- Свищей в коже – специальных отверстий, через которые гной выделяется наружу. Эти каналы не закрываются, так как очаг инфекции остаётся внутри;
- В мягких тканях, в области поражённой кости флегмоны – разлитого участка гнойного воспаления;
- Ложных суставов – смещение обломленных костей относительно друг друга. Наблюдается при запущенном течении болезни.
Симптоматика посттравматического остеомиелита
Осложнения
При отсутствии лечения посттравматический остеомиелит может привести к следующим последствиям:
- Формирование сепсиса – попадание возбудителя в кровь и его циркуляция по организму;
- Образование гнойного артрита;
- Хрупкость кости и самопроизвольные переломы;
- Развитие контрактуры – неполноценного сгибания или разгибания;
- Образование анкилоза – полного отсутствия подвижности в суставе из-за его окостенения;
- Формирование абсцессов – ограниченных гнойных участков, в том числе и внутрикостных, а также флегмон – пропитанных гноем окружающих тканей.
Диагностика
Диагностировать остеомиелит на начальных этапах весьма затруднительно. Это объясняется тем, что разрушение кости ещё не произошло и на рентгенограмме сложно разглядеть признаки данной патологии.
Очень важную роль на начальных этапах посттравматического заболевания костей играет осмотр лечащего врача – доктор выявит поражённый участок, определит распространение боли, а также методом пальпации (ощупывания) проверит состояние надкостницы, длину конечности и возможные уплотнения.
Внимание!
Если спустя 1-2 месяца после травмы повторно появился отёк, а болезненность усилилась – следует срочно обратиться за медицинской помощью.
Методы обследования при посттравматическом остеомиелите:
- Общий анализ крови – первый, стандартный способ определения воспаления. О его наличии говорит повышение скорости оседания эритроцитов, а также лейкоцитоз со сдвигом формулы влево;
- Тепловидение – основано на инфракрасном излучении, позволяет выявить очаги воспаления. Очень информативно на ранних стадиях;
- Исследование периферического кровотока – позволяет распознать повреждения сосудов;
- Рентгенологическое исследование – информативно не ранее чем через месяц после развития посттравматического остеомиелита. Позволяет выявить секвестры – отмершие участки кости, очаги остеопороза. Для уточнения распространённости процесса доктор может назначить компьютерную томографию;
- Магниторезонансная томография – позволяет увидеть изменение мягких тканей и поражение сосудов. Спустя месяц после развития посттравматического остеомиелита на МРТ наблюдается: сужение сосудов, склероз окружающих мышечных волокон, образование под надкостницей микрополостей, защемление костного мозга соединительной тканью, а также признаки отёка.
Диагностика остеомиелита
Лечение
Лечение посттравматического остеомиелита направлено на устранение очага гнойного воспаления, обеспечение заживления поражённой области и повышение сопротивляемости организма.
Консервативное лечение
На ранних этапах остеомиелита показана антибактериальная терапия, иммобилизация конечности, возможно проведение оксигенотерапии.
Подбор антибиотиков для лечения остеомиелита осуществляется после определения вида возбудителя. Чтобы не терять драгоценное время, сразу же назначают антибактериальные препараты широкого спектра действия: Ципрофлоксацин, Цепорин, Цефалексин, Ванкомицин. Для улучшения эффекта первые 2 месяца назначаются внутривенные инъекции.
Проведение иммобилизации конечности осуществляется при помощи гипса или скелетного вытяжения. Устанавливается дренаж для удаления гноя. Такой подход обеспечивает нормализацию местного кровотока, уменьшение болей и снижение риска развития осложнений.
Оксигенотерапия – назначается как дополнение к консервативному лечению. Сущность метода заключается в помещении поражённой конечности в специальную барокамеру, где происходит насыщение клеток кислородом для ускорения процессов заживления.
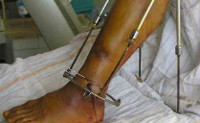
Хирургическое лечение
Показано в тяжёлых случаях посттравматического остеомиелита. В ходе операции удаляются отмершие участки кости и гнойные образования. Производится тщательная санация, обломки костей соединяются стерильными спицами. После операции показан курс антибиотиков, а также физиотерапевтических процедур.
Посттравматический остеомиелит имеет характерную клиническую картину, на ранних этапах диагностируется по результатам внешнего осмотра. Спустя месяц информативно проведение рентгена или МРТ. С лечением не стоит затягивать, чтобы не прибегать к операции.
Источник
