Остеосинтез перелома голени пластинами

Этапы и техника остеосинтеза при переломах костей голени
а) Показания для остеосинтеза переломов костей голени:
— Относительные показания: переломы со значительным повреждением мягких тканей, открытые переломы I и III типов, оскольчатые переломы, инфицирование места перелома и инфекция несращенного перелома с тяжелым сопутствующим вовлечением сустава (возможно применение внешнего навесного фиксатора).
— Альтернативные операции: внутренняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: оцените двигательную функцию, чувствительность и кровоснабжение конечности.
в) Специфические риски, информированное согласие пациента:
— Ослабление/потребность в коррекции выравнивания
— Инфекция раневого канала от винта (5-10% случаев)
— Изменение способа лечения
г) Обезболивание. Местное, региональное или общее обезболивание.
д) Положение пациента. Лежа на спине, возможно использование электроннооптического усилителя изображения.
е) Оперативный доступ. Передний для наложения одностороннего фиксатора.
ж) Этапы операции:
— Репозиция
— Установка винтов Шанца
— Направление сверления
— Наложение внешнего фиксатора
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Начните сборку с самых удаленных от перелома винтов.
— Предупреждение: избегайте мальротации.
— Фиксируйте винты Шанца в противоположном кортикальном слое.
— В длинных костях должны быть созданы четыре точки надежной кортикальной фиксации с каждой стороны перелома (то есть, по крайней мере, два винта должны быть вкручены в каждый главный фрагмент, и, по крайней мере, три — в бедренную кость).
— Стабильность можно увеличить созданием тяги на винтах Шанца и путем сборки двухъярусной стержневой системы в продольной оси.
— При многоуровневых переломах возможно применение конструкции, перекидывающейся через сустав.
— В области перелома возможно применение техники фиксации кости.
и) Меры при специфических осложнениях. Инфекция раневого канала от винта: удалите винт Шанца, выполните кюретаж просверленного отверстия, введите новый винт в другом месте.
к) Послеоперационный уход после остеосинтеза переломов костей голени:
— Медицинский уход: ежедневная проверка выходных отверстий винтов и положения оси, возможен рентгенологический контроль.
— Активизация: сразу же, без перенесения веса на поврежденную конечность.
— Период нетрудоспособности: зависит от общей ситуации.
л) Этапы и техника остеосинтеза переломов костей голени:
1. Репозиция
2. Установка винтов Шанца
3. Направление сверления
4. Наложение внешнего фиксатора
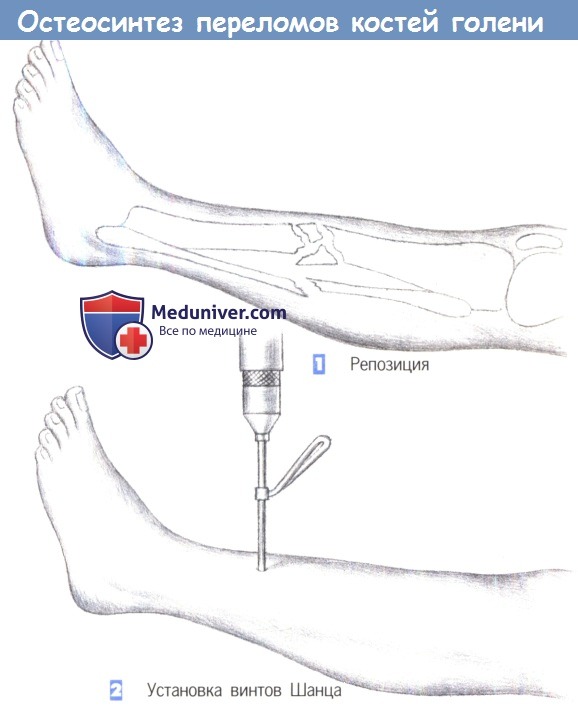
1. Репозиция. Применение внешней фиксации показано в случаях обширного повреждения мягких тканей, при оскольчатых переломах или переломах с дефектами кости, а также при инфицировании несращенного перелома. Цель операции заключается во введении не менее двух винтов Шанца или стержней Штейнманна в каждый (главный) фрагмент.
Стержни Штейнманна используются для рамочных фиксаторов. В данном случае односторонняя фиксация иммобилизацией достигается введением двух винтов Шанца в каждом фрагменте.
2. Установка винтов Шанца. Винты Шанца вводятся под рентгенологическим контролем. Отверстие для винта предварительно просверливается через маленький разрез кожи, сверлами различных размеров (3,2 мм, 3,6 мм, 4,5 мм). Для достижения лучшей стабильности оказалось эффективным вкручивать винты Шанца под углом около 15° друг к другу.
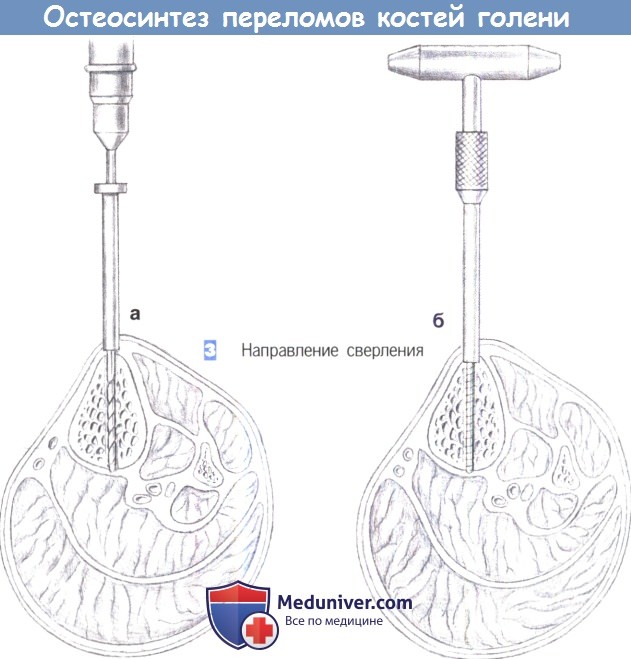
3. Направление сверления. Сверление начинается на переднем крае большеберцовой кости и примерно на этом же уровне достигается противоположный кортикальный слой (а). После предварительного сверления винт Шанца вкручивается вручную с использованием стандартной техники (б). Проходить сквозь мягкие ткани следует только с одной стороны.
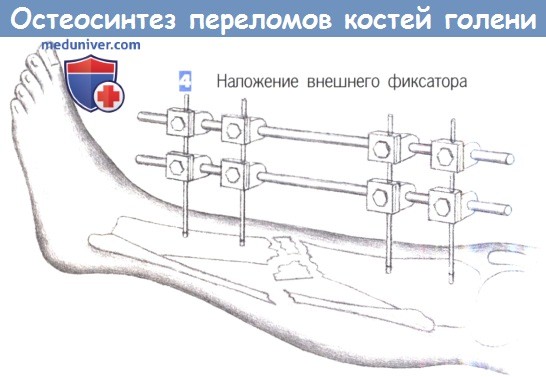
4. Наложение внешнего фиксатора. После вкручивания последнего винта может быть наложен фиксатор. Необходимо соблюдать осторожность для предотвращения смещения большеберцовой кости. При наличии обширного раздробления следует избегать как компрессии, так и дистракции.
— Также рекомендуем «Этапы и техника операции при переломе медиальной лодыжки»
Оглавление темы «Техника операций при травме»:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Этиология и механогенез ▪ Прямая травма (напр., сильный удар палкой), непрямая травма (напр., падение) или вращение (напр.,лыжная травма). ▪ Часто повреждение мягких тканей и открытые переломы из-за поверхностного расположения большеберцовой кости по передней поверхности голени.
Показания ▪ Нестабильные переломы со смещением. ▪ Открытые переломы. ▪ Внутрисуставные переломы. ▪ Патологические переломы и деструктивные процессы в области голени.
Противопоказания ▪ Перелом ы костей гонения без смещения. ▪ Чаще всего переломы костей голени в период роста.
Диагностика ▪ Обычное обследование см. 1.3 предоперационная диагностика. ▪ Клиническое обследование: тяжесть повреждений мягких тканей и кожи (открытый перелом), боль при надавливании, ограничение движений, деформация и патологическая подвижность, крепитация, ▪ Исследование периферического кровотока (определение пульса, при необходимости доплеровское исследование), двигательная и тактильная чувствительность (Внимание: синдром фасциальных футляров), при необходимости интраартериальное исследование. ▪ Рентгенологическое исследование: передне-задняя и боковая рентгенография костей голени, коленного сустава и -верхней части голеностопного сустава. ▪ При необходимости измерение давления в мышечном ложе голени.
Объяснение ▪ Точное объяснение преимуществ и недостатков при консервативном и хирургическом лечении. ▪ Общий операционный риск см. 1.2 и 1.8.3. ▪ Редко повреждение нервов (n.fibularis с симптомом повисшей стопы) или сосудов (a.tibialis anterior). ▪ Риск послеоперационных глубоких тромбозов или легочной эмболии. ▪ Риск нарушения заживления раны с некрозом кожи и мягких тканей. ▪ Развитие синдрома фасциальных футляров с необходимостью выполнения фасциотомии, ▪ Опасность послеоперационного остеомиелита. ▪ Нарушение оси голени. ▪ Расшатывание имплантата, формирование ложного сустава (особенно при оскольчатых переломах).
Предоперационная подготовка ▪ Бритье всей конечности. ▪ Натощак в день операции.
В операционной ▪ Интубационный наркоз или регионарная анестезия. ▪ Положение: на спине: — шинирование костномозгового канала: положение на ортопедическом столе; колено согнуто под 90° (Внимание: подушка под дистальный отдел бедра из-за опасности повреждения нервов и сосудов); — остеосинтез пластиной: конечность прямая, коленный сустав свободен для движений, гемостатический жгут на бедро. ▪ Обработка всей конечности дистальнее манжеты. ▪ Обложить операционное поле полотняными или одноразовыми клеящимися пеленками (чаще всего набор для конечностей). ▪ У операционного стола: оператор со стороны поврежденной конечности, 1-й ассистент напротив, операционная сестра со стороны ножного конца, при необходимости 2-й ассистент со стороны головного конца, ЭОП наискосок кзади от оператора или напротив (при шинировании костномозгового канала). ▪ Рекомендуется профилактика инфекции (напр., однократное внутривенное введение 2,0 г Gramaxin®), при открытых переломах обязательно.
Операция Длительность операции: 45—120 мин.
Методы ▪ Интрамедуллярный остеосинтез (шинирование костномозгового канала): закрытое шинирование без обнажения линии перелома (рис. 36): — динамическое или статическое укрепление гвоздя; проведение гвоздя без рассверливания канала.

Рис. 36. Интрамедуллярный остеосинтез отломков костей голени.
▪ Остеосинтез пластиной (рис. 37). ▪ Винтовой остеосинтез. ▪ Наружная фиксация.
Выбор метода ▪ Интрамедуллярный остеосинтез (шинирование костномозгового канала) при переломах диафиза большеберцовой кости в средней трети, при переломах в проксимальной и дистальной частях с укреплением шины. ▪ Остеосинтез пластиной: прежде всего при вращательных и спиральных переломах в проксимальной и дистальной трети большеберцовой кости. ▪ Винтовой остеосинтез: при косых и торсионных переломах. ▪ Наружная фиксация: тяжелые повреждения кожи и мягких тканей при сложных оскольчатых переломах как первый этап, сложные открытые переломы.

Рис. 37. Накостный остеосинтез большеберцовой кости.
Оперативный доступ ▪ Шинирование костномозгового канала: разрез кожи от головки большеберцовой кости проксимальное бугристости, тупое расслоение связки надколенника (рис. ЗЗ б). ▪ Остеосинтез пластиной или винтами: латеральнее гребня большеберцовой кости, дистально с легким изгибом в сторону внутренней лодыжки. ▪ Наружная фиксация: через небольшие разрезы.
Наиболее частые методы
Шинирование костномозгового канала большеберцовой кости ▪ Как можно более точная репозиция перелома на вытяжном столе под ЭОП-контролем в 2-х проекциях перед обработкой операционного поля. ▪ Доступ см. выше, костномозговой канал вскрыть шилом. ▪ Провести в канал гибкое сверло приблизительно на 1 см выше голеностопного сустава под ЭОП-контролем, при этом костный фрагмент нанизывается на сверло. ▪ Постепенно, начиная с диаметра сверла 9 мм (фронтальная плоскость) и увеличивая диаметр на 0,5 мм, рассверлить костномозговой канал на 11—12 мм под контролем ЭОЛ. ▪ Определить длину гвоздя и провести проводник. ▪ Забить гвоздь с помощью молотка и направительного приспособления. ▪ Удалить проводник, дренировать костномозговой канал. ▪ Ушить пателлярную связку, послойное ушивание раны.
Проксимальное или дистальное укрепление шины Аналогичный метод как на бедре (см. 5.4). Проведение гвоздя без рассверливания костномозгового канала ▪ Методика соответствует операции на бедре (см. 5.4). ▪ Нет необходимости в рассверливании костномозгового канала
Остеосинтез пластиной переломов диафиза большеберцовой кости ▪ Доступ латеральнее гребня большеберцовой кости. ▪ Выделить место перелома без отслоения надкостницы. ▪ Репозиция перелома и удерживание отломков репозиционными крючками. ▪ Нейтрализирующую пластину расположить с медиальной стороны большеберцовой кости. ▪ Фиксация фрагментов компрессирующими винтами (если возможно, винты провести через имеющиеся отверстия в пластине, в противном случае пластину снять). ▪ ЭОП-контроль в 2-х проекциях. ▪ Подкожное дренирование, ушивание раны.
Послеоперационное лечение ▪ Положение после операции на пластмассовой шине. ▪ Удалить дренажи через 24—48 часов. ▪ С 1 послеоперационного дня пассивные двигательные упражнения на двигательной шине. ▪ Физиотерапия с изометрическими двигательными упражнениями, дыхательная гимнастика. ▪ С 5—7 дня, при отсутствии болевого синдрома, начать нагрузку на большеберцовую кость с 10—15 кг. ▪ Профилактика тромбозов малыми дозами гепарина на период стационарного лечения. ▪ Снять швы на 10—12 день. ▪ Рентгенологический контроль: вдень операции, перед выпиской, через 2,3 и 6 месяцев. ▪ Выписка из стационара после заживления раны и достаточной мобилизации.
Реабилитация ▪ Полная нагрузка (решает оператор в зависимости от клинических и рентгенологических данных): — костномозговое шинирование: через 1—3 месяца; — остеосинтез пластиной или винтами: через 3—6 месяца. ▪ Удаление металлоконструкций через 1&—24 месяца (у пожилых людей имплантат не удаляется).
Осложнения и их лечение ▪ Послеоперационный синдром фасциальных футляров: фасциотомия на голени. ▪ Инфекция: раскрыть и обработать рану, адекватное дренирование, антибактериальная терапия, при необходимости замена метода на внешнюю фиксацию. ▪ Обширное повреждение мягких тканей, в том числе при открытых переломах: повторное вмешательство с обработкой раны, временное закрытие раны заменителем кожи (напр., EpicarcP) или вакуумной повязкой (напр., Vacuseal®) ▪ Ложный сустав и расшатывание имплантата: чаще всего повторная операция с необходимостью нового остеосинтеза.
Особенности ▪ При распространенном повреждении мягких тканей с медиальной стороны пластина монтируется на большеберцовой кости латерально. ▪ При нестабильной лодыжечной вилке (одновременно перелом малоберцовой кости и разрыв синдесмоза) дополнительная стабилизация малоберцовой кости пластиной в виде полу- или 1 /3 трубки (доступ через отдельный разрез по заднему краю малоберцовой кости).
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: врач-травматолог Джамилова Лидия Муратовна
Остеосинтез — хирургическая операция по соединению и фиксации костных отломков, образованных при переломах. Цель остеосинтеза – создание оптимальных условий для анатомически правильного сращения костной ткани. Радикальная хирургия показана в том случае, когда консервативное лечение признается неэффективным. Заключение о нецелесообразности терапевтического курса выносится на основании диагностического исследования, либо после неудачного применения традиционных методик по сращению переломов.
Для соединения фрагментов костно-суставного аппарата применяются каркасные конструкции, либо отдельные фиксирующие элементы. Выбор типа фиксатора зависит от характера, масштаба и места локализации травмы.
Область применения остеосинтеза
В настоящее время в хирургической ортопедии успешно применяются хорошо отработанные и проверенные временем методики остеосинтеза при травмах следующих отделов:
- Надплечье; плечевой сустав плечо; предплечье;
- Локтевой сустав;
- Кости таза;
- Тазобедренный сустав;
- Голень и голеностопный сустав;
- Бедро;
- Кисть;
- Стопа.
Остеосинтез костей и суставов предусматривает восстановление природной целостности скелетной системы (сопоставление отломков), закрепление фрагментов , создание условий для максимально быстрой реабилитации.
Показания к назначению остеосинтеза
 Абсолютными показаниями к проведению остеосинтеза являются свежие переломы, которые, согласно накопленным статистическим данным, и в силу особенностей строения костно-мышечной системы, не могут срастись без применения хирургии. Это, в первую очередь, переломы шейки бедра, надколенника, лучевой кости, локтевого сустава, ключицы, осложненные значительным смещением отломков, образованием гематом и разрывом сосудистой связки.
Абсолютными показаниями к проведению остеосинтеза являются свежие переломы, которые, согласно накопленным статистическим данным, и в силу особенностей строения костно-мышечной системы, не могут срастись без применения хирургии. Это, в первую очередь, переломы шейки бедра, надколенника, лучевой кости, локтевого сустава, ключицы, осложненные значительным смещением отломков, образованием гематом и разрывом сосудистой связки.
Относительными показаниями к остеосинтезу являются жесткие требования к срокам реабилитации. Срочные операции назначают профессиональным спортсменам, военным, востребованным специалистам, также пациентам, страдающим от боли, вызванной неправильно сросшимися переломами (болевой синдром вызывает ущемление нервных окончаний).
Виды остеосинтеза
Все виды хирургии по восстановлению анатомии сустава путем сопоставления и фиксации костных фрагментов проводятся по двум методикам – погружной или наружный остеосинтез
Наружный остеосинтез. Методика компрессионно-дистракционного воздействия не предполагает обнажения участка перелома. В качестве фиксаторов используются спицы направляющего аппарата, (техника доктора Илизарова), проводимые через травмированные костные структуры (направление фиксирующей конструкции должно быть перпендикулярным по отношению к костной оси).
Погружной остеосинтез – операция, при которой фиксирующий элемент вводится непосредственно в область перелома. Конструктивное устройство фиксатора выбирается с учетом клинической картины травмы. В хирургии применяют три метода проведения погружного остеосинтеза: накостный, чрескостный, внутрикостный.
Техника наружного чрескостного остеосинтеза
 Остеосинтез с использованием направляющего аппарата позволяет зафиксировать костные отломки, сохранив при этом естественную подвижность суставной связки в травмированной области. Такой подход создает благоприятные условия для регенерации костно-хрящевой ткани. Чрескостный остеосинтез показан при переломах большеберцовой кости, открытых переломах голени, плечевой кости.
Остеосинтез с использованием направляющего аппарата позволяет зафиксировать костные отломки, сохранив при этом естественную подвижность суставной связки в травмированной области. Такой подход создает благоприятные условия для регенерации костно-хрящевой ткани. Чрескостный остеосинтез показан при переломах большеберцовой кости, открытых переломах голени, плечевой кости.
Направляющий аппарат ( тип конструкции Илизарова, Гудушаури, Акулича, Ткаченко) , состоящий из фиксирующих стержней, двух колец и перекрещенных спиц, компонуют заранее, изучив характер расположения отломков по рентгенограмме.
С технической точки зрения правильная установка аппарата, в котором используются разные типы спиц, является сложной задачей для травматолога, поскольку при проведении операции требуется математическая точность движений понимание инженерной конструкции устройства, умение принимать оперативные решения по ходу операции.
Эффективность грамотно выполненного чрескостного остеосинтеза исключительно высока (период восстановления занимает 2-3 недели), при этом не требуется специальная предоперационная подготовка пациента. Противопоказаний для проведения операции с использованием наружного фиксирующего аппарата, практически, не существует. Методику чрескостного остеосинтеза применяют в каждом случае, если ее использование является целесообразным.
Техника накостного (погружного) остеосинтеза
Накостный остеосинтез, когда фиксаторы устанавливаются с внешней стороны кости, применяют при неосложненных переломах со смещением (оскольчатые, лоскутообразные, поперечные, околосуставные формы). В качестве фиксирующих элементов используются металлические пластины, соединяемые с костной тканью винтами. Дополнительными фиксаторами, которые хирург может использовать для упрочнения стыковки отломков, являются следующие детали:
-
 Проволока
Проволока - Уголки,
- Кольца,
- Полукольца
- Ленты.
Конструкционные элементы изготавливаются из металлов и сплавов (титан, нержавеющая сталь, композитные составы).
Техника внутрикостного (погружного остеосинтеза)
На практике применяется две техники проведения внутрикостного (интрамедуллярного) остеосинтеза – это операции закрытого и открытого типа. Закрытая хирургия выполняется в два этапа – вначале сопоставляются костные отломки с применением направляющего аппарата, затем в костномозговой канал вводят полый металлический стержень. Фиксирующий элемент, продвигаемый с помощью проводникового устройства в кость через небольшой разрез, устанавливается под рентгеновским контролем. В конце операции проводник извлекается, накладываются швы.
При открытом способе область перелома обнажается, и отломки сопоставляются с помощью хирургического инструмента, без применения специальной аппаратуры. Эта техника является более простой и надежной, но, в то же время, как любая полостная операция, сопровождается потерей крови, нарушением целостности мягких тканей, риском развития инфекционных осложнений.

Блокируемый интрамедуллярный синтез (БИОС) применяется при диафизарных переломах (переломы трубчатых костей в средней части). Названием методики связано с тем, что металлический стержень-фиксатор блокируется в медуллярном канале винтовыми элементами.
При переломах шейки бедра доказана высокая эффективность остеосинтеза в молодом возрасте, когда костная ткань хорошо снабжается кровью. Техника не применяется при лечении пациентов преклонного возраста, у которых, даже при относительно неплохих показателях здоровья, наблюдаются дистрофические изменения в суставно-костном аппарате. Хрупкие кости не выдерживают тяжести металлических конструкций, в результате чего возникают дополнительные травмы.
После проведения внутрикостной операции на бедре гипсовая повязка не накладывается.
При внутрикостном остеосинтезе костей области предплечья, лодыжки и голени применяется иммобилизационная шина.
Наиболее уязвима к перелому диафиза бедренная кость (в молодом возрасте травма чаще всего встречается у профессиональных спортсменов и поклонников экстремального вождения автомобиля). Для скрепления отломков бедренной кости используют разнообразные по конструкции элементы (в зависимости от характера травмы и ее масштаба) – трехлопастные гвозди, винты с пружинным механизмом, U-образные конструкции.
Противопоказаниями к применению БИОС являются:
- Артроз 3-4 степени с выраженными дегенеративными изменениями;
- Артриты в стадии обострения;
- Гнойные инфекции;
- Заболевания органов кроветворения;
- Невозможность установки фиксатора ( ширина медуллярного канала менее 3мм);
- Детский возраст.
Остеосинтез шейки бедренной кости без осколочных смещений проводят закрытым способом. Для повышения стабилизации скелетной системы фиксирующий элемент вводится в тазобедренный сустав с последующим закреплением в стенке вертлужной впадины.
 Устойчивость интрамедуллярного остеосинтеза зависит от характера перелома и типа выбранного хирургом фиксаторов. Наиболее эффективная фиксация обеспечивается при переломах с ровными и косыми линиями. Использование чрезмерно тонкого стержня может привести к деформации и поломке конструкции, что является прямой необходимостью к проведению вторичного остеосинтеза.
Устойчивость интрамедуллярного остеосинтеза зависит от характера перелома и типа выбранного хирургом фиксаторов. Наиболее эффективная фиксация обеспечивается при переломах с ровными и косыми линиями. Использование чрезмерно тонкого стержня может привести к деформации и поломке конструкции, что является прямой необходимостью к проведению вторичного остеосинтеза.
Технические осложнения после операций (проще говоря, ошибки врача) не часто встречаются в хирургической практике. Это связано с широким внедрением высокоточной контролирующей аппаратуры и инновационных технологий Детально отработанные техники остеосинтеза и большой опыт, накопленный в ортопедической хирургии, позволяют предусмотреть все возможные негативные моменты, которые могут возникнуть в ходе операции, или в реабилитационном периоде.
Техника проведения чрескостного (погружного) остеосинтеза
Фиксирующие элементы (болты или винтовые элементы) проводятся в кость в области перелома в поперечном или наклонно-поперечном направлении. Данная техника остеосинтеза применяется при винтообразных переломах (то есть когда линия разлома костей напоминает спираль). Для прочной фиксации отломков используют винты такого размера, чтобы соединительный элемент чуть выступал за пределы диаметра кости. Шляпка шурупа или винта плотно прижимает костные фрагменты друг к другу, обеспечивая умеренное компрессионное воздействие.

При косых переломах с крутой линией излома применяют технику создания костного шва, суть которой состоит в «связывании» отломков фиксирующей лентой (круглой проволокой или гибкой пластинчатой лентой из нержавеющей стали)
В области травмированных участков просверливаются отверстия, сквозь которые протягивают проволочные стержни, используемые для фиксации костных фрагментов в местах соприкосновения. Фиксаторы прочно стягиваются и закрепляются. После появления признаков сращения перелома проволоку удаляют, чтобы предотвратить атрофию костных тканей, сдавливаемых металлом (как правило, повторная операция проводится через 3 месяца после операции остеосинтеза).
Техника применения костного шва показана при переломах мыщелка плеча, надколенника и локтевого отростка.
Очень важно провести в кратчайшие сроки первичный остеосинтез при переломах в области локтя и колена. Консервативное лечение крайне редко бывает эффективным, и, к тому же, приводит к ограничению подвижности сустава на сгибание-разгибание.
Хирург выбирает методику фиксации отломков на основании данных рентгеновских снимков. При простом переломе (с одним фрагментом, и без смещения) применяют технику остеосинтеза по Веберу – кость фиксируется двумя титановыми спицами и проволокой. Если образовалась несколько осколков, и произошло их смещение, то используют металлические (титановые или стальные) пластины с винтами.
Применение остеосинтеза в челюстно-лицевой хирургии
 Остеосинтез с успехом применяется в челюстно-лицевой хирургии. Цель операции – устранение врожденных или приобретенных аномалий черепа. Для устранения деформаций нижней челюсти, образованных в результате травм или неправильного развития жевательного аппарата, используется компрессионно-дистракционный способ. Компрессия создается с помощью ортодонтичсеких конструкций, фиксируемых в ротовой полости. Фиксаторы создают равномерное давление на костные отломки, обеспечивая плотное краевое примыкание. В хирургической стоматологии нередко применяют комбинацию различных конструкций для восстановления анатомической формы челюсти.
Остеосинтез с успехом применяется в челюстно-лицевой хирургии. Цель операции – устранение врожденных или приобретенных аномалий черепа. Для устранения деформаций нижней челюсти, образованных в результате травм или неправильного развития жевательного аппарата, используется компрессионно-дистракционный способ. Компрессия создается с помощью ортодонтичсеких конструкций, фиксируемых в ротовой полости. Фиксаторы создают равномерное давление на костные отломки, обеспечивая плотное краевое примыкание. В хирургической стоматологии нередко применяют комбинацию различных конструкций для восстановления анатомической формы челюсти.
Осложнения после остеосинтеза
Неприятные последствия после малоинвазивных форм хирургии наблюдаются крайне редко. При проведении открытых операций могут развиться следующие осложнения:
- Инфицирование мягких тканей;
- Остеомиелит;
- Внутреннее кровоизлияние;
- Артрит;
- Эмболия.
После операции назначаются антибиотики и антикоагулянты в профилактических целях, обезболивающие – по показаниям ( на третий день препараты выписывают с учетом жалоб пациентов).
Реабилитация после остеосинтеза

Время реабилитации после остеосинтеза зависит от нескольких факторов:
- Сложности травмы;
- Места локализации травмы
- Вида примененной техники остеосинтеза;
- Возраста;
- Состояния здоровья.
Восстановительная программа разрабатывается индивидуально для каждого пациента, и включает несколько направлений: лечебная физкультура, УВЧ, электрофорез, лечебные ванны, грязевая терапия (бальнеология).
После операций на локтевом суставе пациенты в течение двух-трех дней испытывают сильную боль, но, несмотря на этот неприятный факт, необходимо проводить разработку руки. В первые дни упражнения проводит врач, осуществляя вращательные движения, сгибание-разгибание, вытяжение конечности. В дальнейшем пациент выполняет все пункты физкультурной программы самостоятельно.
Для разработки колена, тазобедренного сустава применяются специальные тренажеры, с помощью которых постепенно увеличивается нагрузка на суставный аппарат, укрепляются мышцы и связки. В обязательном порядке назначается лечебный массаж.
После погружного остеосинтеза бедра, локтя, надколенника, голени период восстановления занимает от 3 до 6 месяцев, после применения чрескостной наружной методики – 1-2 месяца.
Беседа с врачом
 Если операция по остеосинтезу является плановой, пациент должен получить максимум сведений о предстоящем лечебно-восстановительном курсе. Эти знания помогут правильно подготовиться к периоду пребывания в клинике и к прохождению реабилитационной программы.
Если операция по остеосинтезу является плановой, пациент должен получить максимум сведений о предстоящем лечебно-восстановительном курсе. Эти знания помогут правильно подготовиться к периоду пребывания в клинике и к прохождению реабилитационной программы.
Прежде всего, следует узнать, какой у вас тип перелома, какой вид остеосинтеза планирует применить врач, и каковы риски осложнений. Пациент должен знать о методах дальнейшего лечения, сроках реабилитации. Абсолютно всех людей волнуют следующие вопросы: «когда я смогу приступить к работе?», «насколько полноценно я смогу обслуживать себя после хирургического вмешательства?», и « насколько сильной будет боль после операции?».
Специалист обязан подробно, последовательно, и в доступной форме осветить все важные моменты Пациент имеет право узнать, чем отличаются друг от друга фиксаторы, применяемые при остеосинтезе, и почему хирург выбрал именно этот тип конструкции. Вопросы должны быть тематическими и четко сформулированными .
Помните, что работа хирурга является исключительно сложной, ответственной, непрерывно связанной со стрессовыми ситуациями. Старайтесь выполнять все предписания лечащего врача, и не пренебрегайте ни одной рекомендацией. Это и есть главная основа быстрого восстановления после сложной травмы.
Стоимость операции
Стоимость операции по остеосинтезу зависит от тяжести травмы и, соответственно, от сложности примененных медицинских технологий. Другими факторами, влияющими на цену врачебной помощи, являются: стоимость фиксирующей конструкции и лекарственных препаратов, уровень обслуживания перед (и после) операции. Так, например, остеосинтез ключицы или локтевого сустава в разных медицинских учреждениях может стоить от 35 до 80 тыс. рублей, операция на большеберцовой кости – от 90 до 200 тысяч рублей.
Помните, что металлоконструкции после сращения перелома должны быть удалены – для этого проводится повторная хирургия, за которую придется платить, правда, на порядок меньше (от 6 до 35 тысяч рублей).
Бесплатные операции проводятся по квоте. Это вполне реальная возможность для пациентов, которые могут ждать от 6 месяцев до года. Травматолог выписывает направление на дополнительное обследование и прохождение медицинской комиссии (по месту жительства).
Отзывы пациентов об остеосинтезе, в основном, положительные. Конструкции не причиняют дискомфорта и боли – возможно лишь незначительное ограничение подвижности в области установки трансплантата.
Видео: интрамедуллярный остеосинтез перелома правой бедренной кости
Видео: остеосинтез надколенника спицами и проволочной петлей по Веберу
Источник
