Особенности возрастных переломов
Анатомо-физиологическая рентгенологическая и клиническая картина переломов костей имеет свои возрастные особенности. Начиная с возраста 40—50 лет кости прогрессивно теряют свою упругость, становятся более хрупкими и легче ломаются при действии менее значительной травмы. Переломы у старых людей определяются на рентгенограммах в виде сложных линий перелома со множеством осколков, обычно продольных с заостренными концами.
Полную противоположность представляют собой кости в детском, возрасте — гибкие и упругие, легко гнущиеся, уступающие лишь значительному насилию. Действительно, здесь имеется сходство с молодой зеленой веточкой, по своим физико-механическим свойствам резко отличающейся от высохшей старой ветви. Переломы в грудном и детском возрасте очень часто бывают поднадкостничными, субпериостальными.
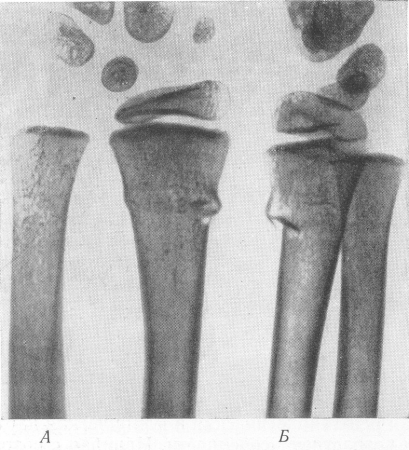
Линия перелома проходит в поперечном или несколько косом направлении, осколки отсутствуют. Надкостница, не разорванная и туго натянутая поднадкостничным кровоизлиянием, крепко удерживает отломки, и поэтому при этих переломах бывает лишь очень незначительное угловое смещение, а другие виды смещения наблюдаются только в исключительных случаях (рис. 25).
Рентгенодиагностика этих переломов наподобие зеленой веточки имеет очень большое практическое значение, так как клиническое распознавание их очень ненадежно — крепитация и подвижность отломков могут отсутствовать, нарушение функции и боли у ребенка бывает трудно оценить. Очень большая доля просмотренных в клинике переломов падает именно на эти отнюдь не редкие поднадкостничные детские переломы. Зачастую они попадают к рентгенологу с диагнозом ушиба, дисторзии, нередко также спустя некоторое время после травмы, когда прощупывается и на снимке уже видна костная мозоль.
Громадное большинство так называемых травматических периоститов у детей представляют собой нераспознанные поднадкостничные переломы.
Десткому возрасту свойственны также и так называемые перегибы костей. Перегиб кости — это поперечный поднадкостничный надлом длинной трубчатой кости, при котором костный цилиндр сплющивается, и противоположные внутренние слои коркового вещества могут приходить в соприкосновение друг с другом, как в перегнутой резиновой трубке. При этом имеется угловое смещение отломков. Диагноз перегиба допускается лишь в том случае, когда на ряде снимков при различных проекциях можно убедиться в отсутствии линии перелома, т. е. разъединения или дефекта коркового вещества.
Перегибы имеют место чаще всего не в нормальных костях, а в патологически размягченных, например при рахите, остеомаляции и т. д.

Рис. 25. Поднадкостничный перелом лучевой кости у ребенка „наподобие зеленой ветки” без смещения отломков. А — в прямой проекции; Б — в боковой проекции.
В детском же возрасте значительно чаще, чем у взрослых, встречается и другой вид неполного перелома кости, а именно вдавления костей, например плоских костей черепного свода во время родов.
В связи с родовым актом происходят также и другие характерные и своеобразные травматические нарушения целости костей у ребенка. Внимания заслуживают, например, переломы эпифизарных концов длинных трубчатых костей нижних конечностей, особенно бедер, возникающие при неумелом наложении акушерских щипцов во время осложненных родов при ягодичном предлежании ребенка. Здесь наблюдаются обширные поднадкостничные кровоизлияния, клинически скрывающие перелом, и истинное положение дела становится ясным только благодаря обязательному рентгенологическому контролю, когда уже в такие ранние сроки, как на 6— 10-й день после травмы, становятся видимыми первые обызвествления. Эти переломы отличаются вполне удовлетворительным исходом.
Напомним здесь также (стр. 29) о множественных переломах диафизов длинных трубчатых костей у новорожденных, в происхождении которых какую-то несомненную, хотя еще и загадочную роль играют изменения центральной нервной системы в связи с обширными кровоизлияниями под твердую мозговую оболочку. Это важно потому, что в случаях, не ясных по происхождению, например, без определенных указаний на травму конечностей в коротком анамнезе, необходимы по инициативе рентгенолога дополнительные поиски патологии центральной нервной системы, консультация со специалистом по неврологии раннего детского возраста и, главное, скорейшее избавление ребенка от сдавливающей мозг субдуральной гематомы.
Определяемые подчас рентгенологически у беременных женщин или у ребенка в периоде новорожденное™ истинные внутриутробные переломы костей обычно имеют характер патологических, чаще всего при несовершенном остеогенезе.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Возрастные особенности переломов
Физиологическое состояние костной ткани и надкостницы существенно влияет и на характер возможных повреждений. У молодых людей костная ткань эластична, надкостница плотная, с возрастом костная ткань нашего тела постепенно теряет эти качества.
Особенности переломов у детей раннего возраста
Наиболее часто возникают вдавленные или. Так называемые, переломы по типу «зеленой ветки».

Вдавленные переломы характеризуются дугообразными плавными углублениями в кости относительно места приложения усилия, что обуславливается компрессией «балок прочности» костной ткани.
Перелом под надкостницей по типу «зеленой ветки» возникает в длинных костях, благодаря плотной и эластичной надкостнице.
Остеоепифизеолиз и остеоапофезиолиз тоже частая разновидность перелом, которые можно встретить только у детей. Они возникают на границе зоны роста кости. Повреждение самой зоны роста в случае эпифизеолиза в дальнейшем приводить к нарушению ее функции с характерным укорочением кости. Дальнейшая деформация кости, вследствие повреждения зоны роста, бывают настолько значимыми, насколько в раннем возрасте пострадала зона роста и на сколько она активна.
Пожилой возраст
Люди в пожилого возраста особенно часто страдают из-за переломов костей, в связи с утратой их прочности на фоне возрастных изменений. Вследствие утраты органических веществ эластичность костей нарушается и существенно ослабляется. Они стают ломкими и довольно плохо срастаются. При переломах у пожилых людей чаще всего образуется большое количество острых отдельных костных фрагментов. Ослабленная функция надкостницы и повреждения ее острыми краями отломков плохо сказываются на дальнейшем сращении.
Локальные особенности травматических повреждений костей
Сегодня мы рассмотрим наиболее часто встречаемые травмы скелета грудной клетки, плечевого пояса и конечностей.

Переломы ребер
Возникает вследствие травмы грудной клетки при прямом или непрямом воздействии чрезмерного усилия. Наиболее часто повреждаются средние, наиболее выпуклые и выступающие ребра (от 5го по 8ое). Как ни парадоксально, но множественные повреждения встречаются более часто, чем изолированные.
Переломы костных частей ребер не всегда можно сразу выявить при помощи классической рентгенографии, в этом случае наиболее информативным будет использование спиральной компьютерной томографии.
Переломы ребер также могут вызвать дополнительные повреждение окружающих мягких тканей: костными фрагментами могут быть травмированы: плевра, ткань легких, диафрагма и даже печень с селезенкой. В свою очередь, повреждение плевры может привести к дополнительному осложнению: развитию пневмо или гидроторакса, возможно и сочетано.
Также переломы ребер могут комбинироваться с переломами ключицы, лопатки, плечевой кости.
Грудина
Ломается крайне редко, чаще всего вследствие прямого воздействия силы. Обычно ломается в области тела (несколько ниже верхнего отдела).
В следующей статье мы детально рассмотрим наиболее распространенные переломы ключиц, лопатки, плечевой кости, конечностей в целом.
Статью подготовили специалисты отделения лучевой диагностики АЦМД-МЕДОКС
Источник
Глубокие демографические изменения привели к резкому увеличению числа людей пожилого и старческого возраста.
Анализ возрастного состава больных, обращающихся за помощью по поводу различных переломов, показал, что 20-25% всех пострадавших составляют больные пожилого и старческого возраста. Сравнение общего числа пожилых и старых людей в возрастной структуре населения (12%) с числом людей старших возрастных групп среди больных с переломами костей (20-25%) отчётливо показывает, что у лиц пожилого и старческого возраста наблюдается повышенная частота переломов.
Это обстоятельство объясняется, во-первых, повышенной частотой падения. Пожилые и старые люди нередко падают «на ровном месте» из-за головокружения, общей слабости, неустойчивости походки. Возрастное ослабление силы мышц конечностей, тугоподвижность суставов делают опасными для пожилых и стариков пороги, ступеньки лестниц, ковры, половики, натёртый или мокрый пол. Немаловажное значение приобретает возрастное снижение остроты зрения и слуха, быстроты реакции на опасность.
Во-вторых, большая частота переломов у людей старших возрастных групп объясняется так называемым старческим остеопорозом — повышенной хрупкостью и ломкостью костей, ведущей к перелому даже при сравнительно небольшом насилии. Особенно тонкой, разрежённой и хрупкой становится губчатая кость в эпи- и метафизарных отделах длинных трубчатых костей, т.е. вблизи суставных концов.
Этим объясняется высокая частота околосуставных и внутрисуставных переломов костей конечностей у лиц пожилого и старческого возраста. Именно поэтому для людей старших возрастных групп характерны переломы лучевой кости в «типичном месте», хирургической шейки плеча, надмыщелковые переломы и переломы мыщелков плечевой кости, переломы шейки и вертельные переломы бедра, мыщелков большеберцовой кости и лодыжек.
В отличие от больных молодого и среднего возраста у пожилых и старых людей значительно реже наблюдаются вывихи, так как суставная капсула и связки теряют свою эластичность и подвергаются обызвествлению. Если и наступает вывих, то он часто сопровождается переломом кости.
Большинство людей старших возрастных групп страдают различными заболеваниями внутренних органов. Под влиянием перелома, особенно крупных костей нижних конечностей, наступает обострение хронических заболеваний. Общее состояние пострадавших ухудшается, вынужденное длительное пребывание в постели может привести к развитию пневмонии, пролежней.
У пожилых и старых людей нередко отмечаются варикозное расширение вен и повышение свёртываемости крови. В результате переломов у них могут развиваться тромбозы и эмболии.
Старческие изменения стенок артерий делают их весьма хрупкими и ломкими, поэтому переломы у лиц старческого возраста нередко сопровождаются обширными кровоизлияниями и кровоподтёками, гематомами.
Диагностика и лечение переломов костей конечностей у лиц старших возрастных групп принципиально не отличаются от таковых у больных молодого и среднего возраста. Однако возрастные изменения опорно-двигательного аппарата, а также основных органов и систем, наличие множества сопутствующих заболеваний обусловливают особенности диагностики, течения и лечения переломов в данном возрасте.
В настоящем сообщении будут описаны эти особенности применительно к наиболее часто встречающимся переломам костей конечностей у старых и пожилых людей.
К ним, как указывалось выше, прежде всего относятся переломы лучевой кости в дистальном отделе, так называемые переломы луча в типичном месте.
Они возникают, как правило, при падении с упором на кисть. Эти переломы могут быть не только около-, но и внутрисуставными, когда линия перелома проникает в лучезапятный сустав. Особенно часто у пожилых и старых людей наблюдаются оскольчатые переломы, сопровождающиеся подвывихом или вывихом головки локтевой кости. Основными клиническими симптомами этого перелома являются боль и деформация предплечья. Однако при переломах без смещения отломков или из-за развившегося отёка видимой деформации может и не быть. Болезненность в области перелома усиливается при ощупывании и попытке движений в лучезапястном суставе и пальцах кисти. Для уточнения диагноза, определения характера перелома и наличия смещения отломков необходимо рентгенологическое исследование (рентгенограммы делаются в передне-задней и боковой проекциях).
Для транспортировки накладывается транспортная или импровизированная шина от основания пальцев до верхней трети предплечья. Если предстоит длительная транспортировка, то для уменьшения болей можно ввести внутримышечно 3,0-5,0 мл 25% раствора анальгина. Морфин, промедол больным пожилого и старческого возраста вводить не рекомендуется, так как они угнетают дыхательный центр и вызывают ряд неблагоприятных побочных реакций. Основным методом лечения переломов лучевой кости в типичном месте является закрытое вправление отломков ручным способом или с последующим наложением лангетной гипсовой повязки от основания пальцев до верхней трети предплечья. Подавляющее большинство больных лечится амбулаторно.
После вправления необходимо следить, чтобы нарастающий отёк не вызвал сдавления конечности в гипсовой повязке. При малейших признаках этого осложнения (отёк пальцев, их цианоз, похолодание, отсутствие движений и чувствительности) следует снять марлевый бинт, осторожно, не снимая, отогнуть края лонгеты и вновь фиксировать её марлевым бинтом.
Конечности придают возвышенной положение. Если эти меры не приводят к быстрому положительному эффекту, то необходимо немедленно госпитализировать больного.
Так как у пожилых и старых людей даже при кратковременной иммобилизации быстро развивается тугоподвижность суставов, буквально с первого дня после вправления перелома и наложения гипса необходимо рекомендовать больному проводить активные движения в пальцах кисти, а также в локтевом и плечевом суставах. Движение следует делать несколько раз в день на протяжении всего времени иммобилизации (4-6 недель). В противном случае может утратиться функция пальцев кисти, а также существенно ограничиться подвижность в локтевом и плечевом суставах. Занятия лечебной гимнастикой продолжаются и после снятия гипсовой повязки, когда наступает сращение перелома, что подтверждается контрольной рентгенограммой. Рекомендуются также тёплые ручные ванночки, лёгкий массаж.
Вторым по частоте переломом у людей старших возрастных групп является перелом хирургической шейки плечевой кости, которые наступает при падении на руку.
Больные жалуются на резкие боли в плечевом суставе как в покое, так и при малейшей попытке движений. При осмотре определяются припухлость и нередко быстро нарастающий кровоподтёк, который распространяется на всё плечо и локтевой сустав, а иногда и на соответствующую половину грудной клетки. Для уточнения диагноза необходимо рентгенологическое исследование. В качестве транспортной иммобилизации обычно используют косынку с валиком в подмышечную область, повязку Дезо или шину Крамера, которую накладывают от здоровой лопатки до лучезапястного сустава (рука сгибается в локте под углом 90о).
Основным методом лечения переломов хирургической шейки плечевой кости у больных пожилого и старческого возраста является так называемый функциональный метод. Он заключается в том, что конечность на 10-12 дней фиксируют гипсовой лонгетой от здоровой лопатки до лучезапястного сустава с валиком в подмышечной впадине. После стихания болей гипс снимают, подвешивают руку на повязке «змейке», охватывающей предплечье, и начинают занятия лечебной гимнастикой. Ранние движения в плечевом суставе необходимы из-за опасности контрактуры, которая, как указывалось выше, развивается у пожилых людей и у стариков. Переломы хирургической шейки плеча хорошо срастаются, а раннее начало движений в плечевом суставе способствует полноценному восстановлению функции конечности даже в тех случаях, когда имелось большое смещение отломков.
Более редко у людей старших возрастных групп наблюдаются надмыщелковые переломы и переломы мыщелков плечевой кости. Они обычно наступают при падении на область локтевого сустава или на вытянутую руку. После травмы возникает резкая боль, усиливающаяся при попытке движений в локтевом суставе, значительный отёк и кровоподтёк. Для уточнения диагноза необходимо срочное рентгенологическое исследование. В качестве транспортной иммобилизации используются транспортные шины или шины из подручных материалов. Конечность фиксируется от здоровой лопатки до основания пальцев кисти.
При переломах со смещением производятся закрытая ручная репозиция и иммобилизация гипсовой повязкой. Часто для вправления и удержания отломков плечевой кости накладывается скелетное вытяжения за локтевой отросток на отводящей шине. По показаниям применяется оперативное лечение — открытая репозиция отломков и их фиксация металлическими конструкциями. Длительность иммобилизации при этих переломах составляет около 8 недель. После сращения перелома для восстановления движений в локтевом суставе проводится лечебная гимнастика.
Следует избегать горячих ванн, массажа, парафина, так как они способствуют обызвествлению капсулы локтевого сустава и приводят к тугоподвижности. Движения в локтевом суставе следует производить без насилия, придавать конечности облегчённое положение (движение на скользящей плоскости, с помощью тележки на подшипниках и т.д.).
Самыми частыми и тяжёлыми переломами нажней конечности у пожилых и старых людей являются переломы шейки и вертельные переломы бедра.
Переломы шейки бедренной кости относятся к числу внутрисуставных, они бывают вколоченными и невколоченными. Возникают переломы шейки бедра при падении на область большого вертела. Однако нередко у старых людей при выраженном остеопорозе перелом шейки может возникнуть и без падения — при резкой внезапной нагрузке на конечность, при попытке встать с низкого стула.
При вколоченных переломах шейки бедра больные жалуются на небольшие боли в тазобедренном суставе; они могут самостоятельно передвигаться, поднимать выпрямленную ногу, активно сгибать и разгибать её в коленном и тазобедренном суставах. Если во-время не установить диагноз и не начать лечение, наступает смещение отломков и перелом превращается в невколоченный. Поэтому больные пожилого и старческого возрастов с жалобами на боли в тазобедренном суставе обязательно должны направляться на рентгенологическое исследование.
При невколоченных переломах шейки бедра боли в тазобедренном суставе носят выраженный характер, больные не могут пользоваться конечностью, поднять и удержать на весу выпрямленную ногу. При осмотре конечность подвёрнута кнаружи (наружный край стопы лежит на плоскости постели), отёка, кровоподтёка, деформации области тазобедренного сустава не отмечается, укорочение конечности выражено незначительно. При ощупывании области тазобедренного сустава определяются боли в паху, которые усиливаются при попытке движений в тазобедренном и коленном суставах, поколачивании по большому вертелу и по пятке.
Больные с подозрением на перелом шейки бедра должны быть экстренно направлены на рентгенологическое обследование, которое производится в двух проекциях (передне-задней и боковой). В качестве временной иммобилизации используются транспортные или импровизированные шины, фиксирующие тазобедренный и коленный суставы. Для обезболивания внутримышечно вводят анальгин, димедрол или пипольфен.
Лечение вколоченных переломов шейки бедра осуществляется гипсовой повязкой с тазовым поясом или скелетным вытяжением. Больные с невколоченными переломами подлежат оперативному лечению, так как переломы шейки бедра со смещением отломков без операции не срастаются.
Консолидация перелома шейки бедренной кости наступает не ранее 6-8 месяцев с момента перелома. Поэтому в течение указанного срока больные должны ходить на костылях без нагрузки на конечность и спать на жёсткой постели. Рекомендуются массаж, лечебная гимнастика.
Вертельные переломы бедра, как и переломы шейки, возникают при падении на область большого вертела. При этих переломах клиническая картина выражена гораздо более отчётливо. Больные жалуются на резкие боли, невозможность пользоваться конечностью. При осмотре отмечаются наружная ротация и значительное укорочение конечности, деформация области тазобедренного сустава, часто отёк и обширный кровоподтёк по наружной и внутренней поверхности бедра. Больные подлежат немедленному направлению в стационар на транспортной шине.
Подавляющее большинство больных пожилого и старческого возраста с вертельными переломами бедра лечатся методом скелетного вытяжения. Оперативное лечение проводится редко, так как эти переломы, в отличие от переломов шейки бедра, срастаются хорошо. У ослабленных больных применяется так называемый функциональный метод, когда фиксация конечности осуществляется гипсовым сапожком с поперечной планкой или мешочками с песком. Сращение вертельного перелома бедренной кости продолжается 8-12 недель, после чего больные ещё 2-3 месяца пользуются костылями, ходят с частичной нагрузкой на конечность.
Для восстановления силы мышц и подвижности в суставах применяются массаж и лечебная гимнастика.
Переломы мыщелков большеберцовой кости наблюдаются у пожилых и старых людей реже, чем переломы шейки бедра. Они могут возникать как при прямом, так и непрямом насилии (падение на отведённую или приведённую ногу, а также на колени).
Так как эти переломы носят внутрисуставной характер, у больных развивается гемартроз коленного сустава (кровоизлияние в полость сустава). Больные предъявляют жалобы на боли, которые усиливаются при попытке движений в суставе. Отмечаются отёчность коленного сустава, сглаженность его контуров. Если перелом мыщелков сопровождается большим смещением отломков, возникает варусная или вальгусная деформация коленного сустава (отклонение голени кнаружи или кнутри от оси бедра). Диагноз может быть уточнён только после рентгенографии сустава в двух проекциях.
Для транспортировки в лечебное учреждение необходимо наложить шину от верхней трети бедра до пальцев стопы, при этом коленный сустав должен быть слегка согнут.
Лечение переломов мыщелков большеберцовой кости у больных старших возрастных групп заключается в закрытом вправлении отломков с последующей иммобилизацией гипсовой повязкой или в наложении скелетного вытяжения. Перед этим обычно производится хирургом пункция сустава и удаление излившейся крови. Нередко для фиксации отломков используются спицы с упорными площадками или другие способы оперативного лечения.
Для полноценного восстановления функции коленного сустава движения в нём начинают в возможно ранние сроки после снятия гипсовой повязки. Нагрузка на конечность разрешается только после полной консолидации перелома, не ранее 4-5 месяцев после травмы. Рекомендуются также массаж, лечебная гимнастика, физиотерапевтическое лечение.
Переломы лодыжек относятся к числу частых переломов нижних конечностей у лиц пожилого и старческого возраста. Травма возникает при падении на подвернувшуюся кнаружи или кнутри стопу. Основными клиническими признаками являются сильные боли в голеностопном суставе, обширный отёк или кровоподтёк, распространяющийся на стопу и нижнюю треть голени.
Если своевременно не произвести вправление отломков и устранение подвывиха или вывиха стопы, отёк быстро нарастает и на коже области голеностопного сустава появляются эпидермальные пузыри с серозно-геморрагическим содержимым.
Больные с травмой голеностопного сустава подлежат экстренному направлению на рентгенологическое обследование (обязательно производятся рентгенограммы в передне-задней и боковой проекциях). Транспортная иммобилизация осуществляется шиной до верхней трети голени.
При переломах со смещением отломков под местной анестезией производится их вправление с одновременным восстановлением правильных взаимоотношений суставных поверхностей в голеностопном суставе. Конечность фиксируется гипсовым сапожком до верхней трети голени.
Ходьба на костылях без нагрузки на конечность продолжается до полной консолидации отломков, которая наступает в сроки 2,5-3 месяца. Если пожилые и старые больные не могут ходить на костылях без нагрузки, то на гипсовой повязке укрепляется металлическое стремя для ходьбы.
После снятия гипсовой повязки назначают тёплые ножные ванны, лечебную гимнастику, массаж, бинтование голеностопного сустава эластическим бинтом, ходьбу с постепенно возрастающей нагрузкой на конечность.
В заключение следует отметить, что своевременно и правильно проведённое лечение переломов костей конечностей у больных пожилого и старческого возраста с учётом возрастных изменений опорно-двигательного аппарата и сопутствующих заболеваний внутренних органов в подавляющем большинстве случаев приводит к сращению перелома, полноценному восстановлению анатомии и функции конечности. Этим достигается основная цель лечения — возврат пожилых и старых людей к тому состоянию и образу жизни, который они вели до травмы.
Источник
