Операция при переломе челюсти фото
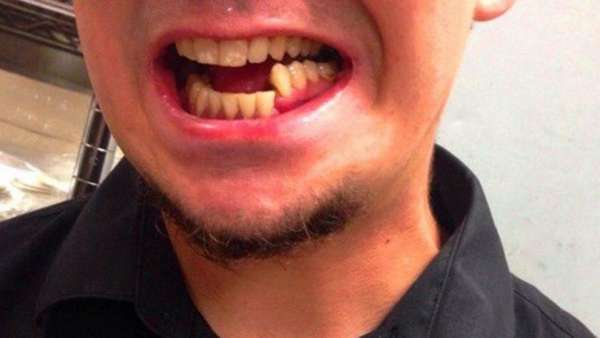
Êîãäà ïîëó÷èë ïåðåëîì ÷åëþñòè — î÷åíü ðàññòðîèëñÿ. Áîëü, øèíèðîâàíèå, óäàëåíèå çóáà ìóäðîñòè, åñòü òîëüêî æèäêóþ ïèùó è òî ÷åðåç òðóáî÷êó. Äàæå íîñîì êóðèòü ïûòàëñÿ, ÷òîáû íå êðîâèë øîâ. Ñòðàõ îäèí. (ìåëêàÿ ôîòîãðàôèÿ íå ìîÿ, íî çóá â ëèíèè ïåðåëîìà íàõîäèëñÿ ïðèìåðíî òàê)
Íà÷èòàëñÿ â èíòåðíåòå âñÿêîãî, ïîñìîòðåë íà «íàïàðíèêîâ» ïî ïàëàòå — ñîâñåì äóõîì ïîíèê. Ñïàñàëñÿ ÷òåíèåì èíòåðåñíûõ ñòàòååê, èãðàìè â ìîáèëüíîì è ïðîñìîòðîì ôèëüìîâ íà òâ (ïðèíåñ â ïàëàòó òåëåê). Ðåøèë ïîäåëèòüñÿ îïûòîì ñ ÷èòàòåëÿìè, èáî òðàâìà ýòà î÷åíü íåïðèÿòíàÿ. À ëå÷èòüñÿ íóæíî.
1. Ñàìîå ãëàâíîå — îòâëå÷üñÿ îò ñèòóàöèè è íå ïûòàòüñÿ øåâåëèòü ÷åëþñòüþ!!! Êóðèòü ëó÷øå (åñëè âû ñòðàäàåòå îò ýòîé ïàãóáíîé ïðèâû÷êè) ñïóñòÿ äåíü-äâà ïîñëå îïåðàöèè (ìîæíî è â äåíü îïåðàöèè êóðèòü, íî íå ìíîãî!!! ýòî ìåøàåò çàæèâëåíèþ øâà è ìîæåò êðîâü ïîéòè!!!). Ïîñëå êóðåíèÿ íóæíî ïîëîñêàòü çóáû, ÷òîáû íàë¸òà áûëî ìåíüøå. Õëîðãèêñåäèí (êîòîðûé ðåêîìåíäóþò âðà÷è) õîðîøî ïîìîãàåò óáèâàòü ìèêðîáû âî ðòó, íî âîò ïðîòèâ íàëåòà îí áåññèëåí. Ðåêîìåíäóþ êóïèòü ïîëîñêàëêó äëÿ ðòà òèïà «Ôòîðîäåíò». Îíà ñòîèò ïðèìåðíî 80 ðóá.
2. Êóøàòü íàäî!!! Äàæå åñëè íå õî÷åòñÿ. Ëó÷øå óïîòðåáëÿòü ÷òî-òî êàëîðèéíîå — äåòñêîå ïèòàíèå (â íåì î÷åíü ìíîãî âèòàìèíîâ. ïðàâäà åãî íóæíî ñîëèòü è ñïåöèè ìåëêèå äîáàâëÿòü) ïîäõîäèò äëÿ ýòîãî îòëè÷íî. Ïîäîéäóò òàê æå: áóëüîíû (îñîáåííî íàâàðèñòûå, â íèõ ìíîãî âåùåñòâ ñîïóòñòâóþùèõ âîññòàíîâëåíèþ) ñîêè ñ ìÿêîòüþ, êåôèð, ñãóù¸ííîå ìîëîêî. Åñëè íåò îòâåðñòèé ìåæäó çóáàìè — áëåíäåð âàì â ïîìîùü. ß äàæå éîãóðòû ÷åðåç íåãî ïðîïóñêàë, ÷òîáû êóñêè ôðóêòîâ íå çàñòðåâàëè âî ðòó. Ïîñëå åäû îáÿçàòåëüíî ïîëîùèòå ðîò è ÷èñòèòå çóáû (õîòÿ áû òàì, ãäå ýòî âîçìîæíî). Òàê âû ïîìîæåòå è ïîëîñòè ðòà è ýìàëè, êîòîðàÿ î÷åíü ñòðàäàåò. Åùå æåëå è êèñåëè íóæíî ïèòü, â íèõ ìíîãî æåëàòèíà!!! Àëêîãîëü ïèòü íå ðåêîìåíäóþ, èáî îðãàíèçì îñëàáëåí!
3. Ïðè¸ì ëåêàðñòâ. Ïåðâûå 10 äíåé âàì áóäóò êîëîòü àíòèáèîòèêè. Çàä, ïîñëå ýòîé ïðîöåäóðû, ëó÷øå ãðåòü ãðåëêîé, èáî àíòèáèîòèêè äîâîëüíî æåñòêèå è ìîãóò ïîÿâèòüñÿ øèøêè. Îáåçáàëèâàþùèì ëó÷øå íå çëîóïîòðåáëÿòü, ïîòîìó ÷òî îíî íå ÿâëÿåòñÿ ÷åì-òî ïîëåçíûì äëÿ îðãàíèçìà. Ïîñëå êóðñà óêîëîâ, âðà÷è íàçíà÷àþò ýëåêòðîôàðåç ñ êàëèé-éîäîì, íî ìíîãèå íà íåãî íå õîäÿò. À çðÿ!!! Áëàãîäàðÿ ôàðåçó óìåíüøàåòñÿ îòåê òêàíåé, äà è îùóùåíèÿ ïîñëå íåãî ëó÷øå. Ïîñëå ýòîãî âàì íàçíà÷àò åù¸ êàêîé-íèáóäü êîñòíûé àíòèáèîòèê (ãîðüêèé äî íåâîçìîæíîñòè, íî ïèòü åãî íóæíî!!! ñîêîì ìîæíî çàïèòü!!!) Îí íàêàïëèâàåòñÿ â êîñòè è ñïàñàåò åå îò îñòåîìèåëèòà. È êàëüöèé!!! Åãî ìîæíî ðàçáàâëÿòü â âîäå è ïèòü, ïèòü, ïèòü. Åùå âðà÷è äåëàþò êîìïðåññû ñ äèêñèäèíîì, îí òàê æå ñíèìàåò âîñïàëåíèå. Ëó÷øå åùå è øàðôîì ãîëîâó çàìîòàòü, ÷òîáû â òåïëå áûëà (äåëî çèìîé áûëî).
4. Ñîí. Ïåðâóþ íåäåëþ ëó÷øå ñïàòü íà ñïèíå. Äâå ïîäóøêè (íåáîëüøèå) î÷åíü ïîìîãàþò óäîáíî óëîæèòü ãîëîâó (íà áîêó ÷åëþñòü áîëåëà è îòåêàëà). À ïîòîì è íà áîêó íîðìàëüíî, òîëüêî çóáû ìîãóò ïî óòðàì áîëåòü èç çà æåëåçà.
5. Ñðîêè. Ëå÷åíèå äëèòüñÿ îò 4 äî 6 íåäåëü, ýòî åñëè ïåðåëîì ïðîñòîé. ß õîäèë ñ æåëåçîì ðîâíî 30 äíåé.
6. Âåñ. Áûë 99 êã, ñòàë 87 êã. Ñëàáîñòè íåò, ÷óâñòâà ãîëîäà îñîáî íå èñïûòûâàë.
7. Åñëè ÷åëþñòü äâèãàåòñÿ èëè ñêðèïèò. Ó ìåíÿ ïåðåëîì çàôèêñèðîâàëñÿ òîëüêî íà 16 äåíü ïîñëå òðàâìû. Äî ýòîãî ÷åëþñòü ïîáàëèâàëà è êëàöàëà. Î÷åíü íåïðèÿòíîå îùóùåíèå. ×òîáû òàêîãî íå áûëî — ñòàðàéòåñü íå íàïðÿãàòü ðîò. Ñòàíåò îíà íà ñâîå ìåñòî.
8. Îò¸ê. Îòåê ïðîõîäèò íà 10 — 14 äåíü. Ó ìåíÿ áûë 16 äíåé. Ïîñëå ýòîãî åùå ìîæåò â óõî áîëüþ ïîñòðåëèâàòü. Âñ¸ ýòî íå ñèëüíî ñòðàøíî.
9. Çóáû. Çóáû ìîãóò ïîòåìíåòü, îñîáåííî åñëè âû êóðèòå. Çóáû ìîãóò øàòàòüñÿ. Íå ïåðåæèâàéòå, âñ¸ íîðì. Ó âñåõ òàê. Âîçìîæíî, ÷òî ïîñëå ëå÷åíèÿ áðåêåòû ïîñòàâèòü ïðèäåòñÿ (åñëè èñêðèâÿòñÿ îò æåëåçà), íî ýòî íå òàê óæ ñòðàøíî.
10. Òóàëåò. Åñëè ìàëî åäèòå, òî è õîäèòü íå÷åì. Íå ñòðàøíî.
11. Áîëüíèöà. Â áîëüíèöå íóæíî ëåæàòü 14 — 21 äåíü. Êàê âðà÷ ðåøèò.
12. Ñíÿòèå øèíû. Äîñòàâàòü èõ áîëüíî, íî òåðïèìî. Ïîñëå ýòîãî ïðèêóñ ìîæåò áûòü íàðóøåí. Íóæíî ïîäîæäàòü íåäåëè äâå, äîëæåí ñàì èñïðàâèòüñÿ. Çóáû ìîãóò áîëåòü è øàòàòüñÿ òîæå íåäåëè äâå.
13. Ñíÿòèå íàëåòà. Ëó÷øå ïðîêîíñóëüòèðîâàòüñÿ ñî ñòîìàòîëîãîì. ß ðåøèë ñíèìàòü ÷åðåç íåäåëþ ïîñëå ñíÿòèÿ øèí. Íå ïðèÿòíî, íî òåðïèìî.
14. Åäà. Ëó÷øå åñòü ìÿãêóþ åäó. ×åëþñòü íå íàïðÿãàòü. Êîñòü çàæèâàåò ïðèìåðíî ïîë ãîäà.
Áóäüòå çäîðîâû, äðóçüÿ!
Источник
Различные травмы сопровождают человека на протяжении всей жизни. Порезы, растяжения, ушибы и переломы разной сложности и локализации знакомы всем.
От раны или вывиха избавится относительно просто, а вот лечение переломов, допустим, верхней челюсти требует больших усилий. Именно поэтому важно знать, что такое перелом челюсти, и какие последствия ждут пострадавшего от такой травмы.
Описание
Перелом челюсти – это травма в полости рта, которая характеризуется нарушением целостности костей челюсти. Они повреждаются только тогда, когда внешнее воздействие на кости превосходит их прочность.
Читайте также: Как лечить некроз челюсти
Факторами возникновения перелома могут выступить сильные удары в область подбородка, падения лицом на асфальт или иную твердую поверхность. В большинстве случаев челюсть повреждается во время дорожных происшествий или драк.
Разновидности переломов челюсти
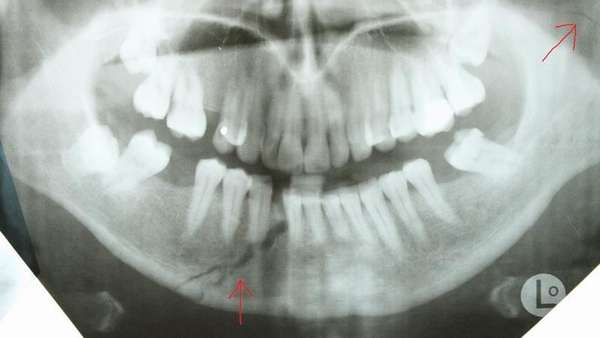
Перелом может произойти как на нижней, так и на верхней челюсти. Повреждения разделяют еще по нескольким критериям. Опираясь на характер повреждения, выделяют такие переломы:
- Патологический. Перелом случается при дефектах костной ткани. Даже небольшая нагрузка может спровоцировать нарушение целостности кости.
- Травматический. Такой характер имеет травма, полученная в результате ударов, падений с высоты и т.д.
В зависимости от наличия повреждений мягких тканей, существует открытый и закрытый переломы нижней челюсти.
- Открытый перелом сопровождается разрывом мягких тканей отломками кости. Такая травма может привести к развитию инфекции в ране.
- Закрытый перелом считается менее опасным, поскольку разрыва тканей во время травмирования не происходит.
Знаете ли вы: Как лечить артрит челюстного сустава?
Еще одним критерием, благодаря которому определяют сложность перелома верхней и нижней челюсти, является наличие смещения. Так, есть три типа повреждений:
- Перелом нижней челюсти со смещением . В случае такого повреждения осколки кости смещаются со своего привычного места сразу после удара или при перевозке больного.
- Без смещения. Логично, что этот вариант повреждения не характеризуется сдвигом во время повреждения кости.
- Оскольчатый перелом. Самый трудный вид травмы, в случае которой челюсть буквально рассыпается на кусочки.
Особо опасным видом переломов челюсти считается двойной перелом нижней челюсти. При нем центральный фрагмент челюсти проваливается вниз, а боковые части расходятся внутрь и вверх. Получается, что такая травма сочетает в себе боковой (ментальный) перелом нижней челюсти и перелом верхней челюсти.
После получения таких повреждений человек способен запросто задохнуться, ведь существует большой риск потери сознания и западания языка. Именно поэтому нужно срочно вызывать скорую помощь.
Как оказать первую помощь пострадавшему
До приезда врачей очень большую роль играет то, была ли оказана первая помощь пострадавшему, и насколько качественно это смогли сделать. Поэтому каждому стоит ознакомиться с тем, как проводится первая помощь при переломе челюсти:
- остановить кровотечение, если перелом открытый. Нужно приложить стерильный бинт к ране. К тому же, можно прикладывать и что-то холодное,
- иммобилизовать кость. Под верхние зубы можно подложить планку, а потом привязать ее к голове, или привязать нижнюю челюсть к верхней,
- обезболить. Чтобы убрать слишком сильные болевые ощущения, надо сделать инъекцию болеутоляющего,
- осуществить реанимационные действия, если в этом есть надобность.
Важно, чтобы реанимацию проводил человек, понимающий все основные принципы метода.
Подробнее про то как лечить артроз челюстного сустава читайте тут.
Оказывающий первую помощь, как минимум, должен иметь за плечами особые курсы, на которых были пояснены основные правила этой медицинской техники. В противном случае, реанимировать пострадавшего категорически запрещается. В противном случае, желание помочь обернется плачевно.
Характерные симптомы
Несмотря на то, что разные виды переломов нижней челюсти обладают своими особенностями, все они имеют список общих признаков.
Среди них: внезапная острая боль, тошнота, нарушение жевательной, глотательной, речевой функций. На фото или невооруженным глазом часто видна неправильная позиция зубного ряда.
Пострадавший не в состоянии закрыть рот. Другие симптомы зависят от места возникновения перелома и его характера.

В частности, повреждение нижней челюсти имеет такие признаки:
- отек мягких тканей,
- нарушения симметрии,
- кровотечения,
- боль при нажатии, разговоре и открытии рта,
- нарушение прикуса,
- чувствительность зубов,
- повышенное слюноотделение с кровью.
Как лечат перелом носа подробно описано тут
Если сломана верхняя часть челюсти, симптоматика будет следующей:
- кровотечение в зоне между верхней губой и зубами,
- отек носа, щеки, губ,
- возможное смещение носовой перегородки, отлом гайморовой пазухи,
- гематома под глазами (в случае задевания основы черепа),
- нарушением обоняния, зрения,
- утрата способности открывать рот,
- опущение глазных яблок,
- асимметрическое лицо.
Диагностирование травмы
Перелом челюсти – одна из тех травм, наличие которой возможно определить без наличия специальных приборов. Но для того, чтобы провести качественное лечение, точно определить степень сложности повреждений, их особенности, нужно пройти тщательное обследование у врача. После визуального осмотра он назначит самый эффективный метод выявления трещин. Например:
- рентген,
- ортопантомографию,
- КТ,
- МРТ.
Понятно, что если перелом спровоцирован не внешними факторами, а внутренними сбоями, то доктор дополнительно назначает другие анализы. Только так возможно выявить настоящую причину появления травмы.
К тому же, если симптомы достигли и других органов, то стоит пойти также к невропатологу, отоларингологу и офтальмологу. На протяжении обследования контролируется еще и уровень давления.
Лечение
После того, как были обнаружены симптомы, начинается лечение переломов нижней челюсти. Диагностика лишь уточняет степень сложности повреждений. Что касается методов терапии, то их всего два: шинирование челюсти при переломе и операция. Рассмотрим эти два способа ближе.
Шинирование
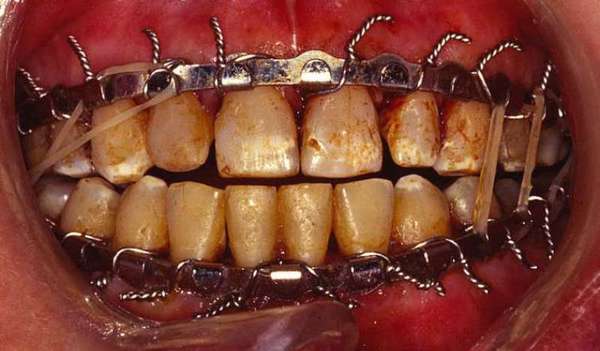
Этот метод представляет собой фиксацию сломанной челюсти посредством накладывания шин (специальных пластмассовых или металлических конструкций). Он был изобретен еще специалистами прошлого столетия и используется до сих пор. Хотя, с того времени материалы изготовления шин значительно изменились. Сейчас специалисты работают с ленточными и алюминиевыми шинами.
Читайте также: Как лечить фиброзную дисплазию
Тип накладываемой шины зависит от тяжести травмы. На основе диагностики конструкцию устанавливают с одной стороны (если была повреждена одна челюсть) или сразу с двух (когда произошел двойной перелом нижней челюсти). Если с зубами все в порядке, хватит гибкой шины. Но если трещина находится в двух местах, то нужна конструкция устойчивее, то есть металлическая. При ее установке также используют крючки и кольца для фиксации.
Лечение путем операции
Без помощи хирурга не обойтись при сложных множественных переломах со смещением в области угла челюсти. Дополнительной причиной являются шатающиеся зубы или полное их отсутствие, пародонтоз либо иные воспалительные процессы. Остеосинтез поможет и при переломе мыщелкового отростка. Часто такая травма осложняется вывихом суставной головки.
Во время операции хирург использует спицы, стержни, штифты, проволоку. Также существуют быстротвердеющие пластмассы, полиамидная нить, специальный клей. Они помогают правильно иммобилизировать кость.
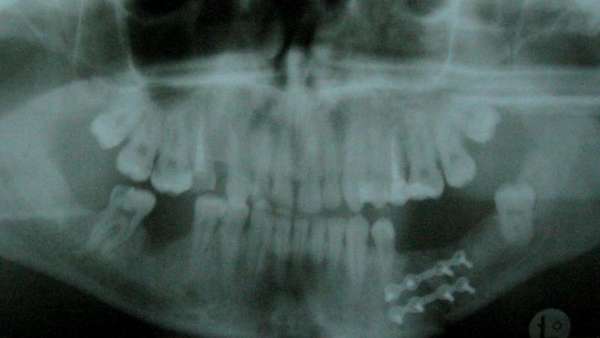
Мало того, на сегодняшний день чаще всего применяют алюминиевые пластины. Они позволяют сократить срок реабилитации больного.
Возможные осложнения
После травмы костей часто могут возникать осложнения. Наиболее распространенными считаются:
- наружные кровотечения,
- гематомы на месте травмы,
- вывихи височно-нижнечелюстного сустава,
- остеомиелит, который появляется из-за инфекции.
- появление неправильного прикуса,
- псевдоартроз,
- смещение зубного ряда,
- неправильное сращение кости,
- неврит нерва, который может спровоцировать потерю чувствительности,
Реабилитационные меры
После проведения операции пациентов всегда ждет длительная реабилитация после перелома челюсти. Врачами для полного выздоровления назначаются как медикаменты, так и физиопроцедуры:
- антибиотики,
- медикаменты с противовоспалительным действием,
- лекарства, стимулирующие иммунитет,
- физиотерапия,
- специальная физкультура (назначается только после снятия шины).
Также, во время восстановления обязательно придерживается специального режима питания. Так, больной должен употреблять только жидкую пищу (бульоны, супы).

Особую роль в реабилитации имеют физиопроцедуры. Эффективно действуют облучения ультрафиолетом, электрофорез, УВЧ, магнитотерапия. Но добиться нужного результата реально только если прислушиваться к советам доктора. Важно, что как правильно лечат перелом челюсти в домашних условиях, способен подсказать лишь ваш лечащий доктор.
Заключение
Перелом челюстей – сложное повреждение лица. Трещины способны возникнуть сбоку челюсти, посредине, либо в двух местах сразу. Кроме того, заживление повреждений иногда приостанавливают осложнения. Но если вовремя начать лечить травму и беспрекословно выполнять все рекомендации докторов, то восстановить прежнее состояние челюсти возможно.
Источник
Âòîðîé ìîé ÷åëþñòíî-ëèöåâîé êâåñò, êîòîðûé ÿ ëàñêîâî íàçûâàþ «àäñêèé àä», íà÷àëñÿ ñ ë¸ãêîé íîþùåé áîëè.
Îïöèÿ áðîñèòü âñ¸ è áåæàòü ê ñòîìàòîëîãó ïðè ìàëåéøåé çóáíîé áîëè, íåñìîòðÿ íà óæå èìåþùèé çà ïëå÷àìè ïå÷àëüíûé îïûò, ó ìåíÿ ê òîìó ìîìåíòó ïîêà åù¸ íå çàêðåïèëàñü.
Òàê, íåñêîëüêî äíåé ÿ ïðîáåãàëà íà ëþáèìîì òîãäà êåòîðîëå è, âðîäå êàê, ïðîøëî. ß áëàãîïîëó÷íî çàáûëà î çóáå, ïîãðóçèâøèñü â ðàáîòó. Íà äâîðå áûë ôåâðàëü, ðàáîòà ïðåäïîëàãàëà ÷àñòîå ìîòàíèå ïî ãîðîäó, ìàøèíû òîãäà ó ìåíÿ åù¸ íå áûëî, ïîýòîìó íà õîëîäå ÿ ïðîâîäèëà äîâîëüíî ìíîãî âðåìåíè. Êàê ìíå ïîòîì îáúÿñíèë âðà÷, ïîñòîÿííîå «îõëàæäåíèå» çàìåäëÿëî ïðîöåññ âîñïàëåíèÿ, íî îí óæå, êàê îêàçàëîñü, ø¸ë ïîëíûì õîäîì.
Ñïîéëåð: â èòîãå ìíå äèàãíîñòèðîâàëè àáñöåññ ÷åëþñòíî-ÿçû÷íîãî æåëîáêà è ÷òî-òî òàì åù¸ ñ ïîäúÿçû÷íûì âàëèêîì áûëî. Äî ýòîãî ñëó÷àÿ ÿ äàæå íå äîãàäûâàëàñü î íàëè÷èè ó ìåíÿ âî ðòó ýòèõ âîò æåëîáêîâ è âàëèêîâ)
Òàê âîò, çóá ðåøèë î ñåáå íàïîìíèòü ñïóñòÿ íåäåëè äâå. È, êàê îáû÷íî, íå ïðîñòî íåíàâÿç÷èâî íàìåêíóòü, ÷òî âñ¸-òàêè ïîðà ê ñòîìàòîëîãó à ðàçðàçèëñÿ àäñêîé áîëüþ. Ïîñìîòðåâ íà ñåáÿ â çåðêàëî, ÿ óâèäåëà, ÷òî çà íî÷ü çàìåòíî «ïîïðàâèëàñü» â ðàéîíå ïîäáîðîäêà — íà÷àëîñü îïóõàíèå.
ß ïîçâîíèëà ñâîåìó ñòîìàòîëîãó è îíà, â áóêâàëüíîì ñìûñëå îáðóãàâ ìåíÿ, ïðèêàçíûì òîíîì âåëåëà ìíå áðîñàòü âñ¸ è ñðî÷íî åõàòü ê íåé, ÷òî ÿ è ñäåëàëà. Áîëÿùèì îêàçàëñÿ çóá ìóäðîñòè, ïîýòîìó îíà áåç ñòåñíåíèÿ åãî óäàëèëà. Åù¸ äâà äíÿ, äâàæäû â äåíü, ÿ õîäèëà ê íåé íà óêîëû, íî íà òðåòèé äåíü, îíà îñìîòðåëà ìåíÿ è ñêàçàëà, ÷òî óëó÷øåíèÿ íåçíà÷èòåëüíûå íóæåí õèðóðã. «Åäü äîìîé, ñîáèðàéñÿ, ÿ òåáå ñêîðóþ âûçîâó!». Ê ýòîìó ìîìåíòó ó ìåíÿ óæå ïîÿâèëñÿ óâåðåííûé òàêîé «æèðíåíüêèé» âòîðîé ïîäáîðîäîê, çàêðûâàþùèé øåþ ïðèìåðíî íàïîëîâèíó.
Ê òàêîìó ïîâîðîòó ñîáûòèé ÿ áûëà íå ãîòîâà, íî ÷òî äåëàòü ïîåõàëà ñîáèðàòüñÿ.
Ñîáðàëà ñóìêó ñî âñåì íåîáõîäèìûì è ñòàëà æäàòü. Ïðèåõàëà ñêîðàÿ, ìåíÿ îñìîòðåë âðà÷, ìèëåéøèé, êñòàòè, îáèëüíî çàòàòóèðîâàííûé ìîëîäîé ÷åëîâåê. Ïîêà îñìàòðèâàë ìíîãî âñåãî èíòåðåñíîãî ðàññêàçàë. Íàïðèìåð, î òîì, ÷òî â Ïèòåðå âûøå 3-4 ýòàæà æèòü âîîáùå íå ðåêîìåíäóþòñÿ, èç-çà «íèçêîãî íåáà», îí äîñòàòî÷íî äîëãî ðàññêàçûâàë ÷òî-òî î ðàçíèöå àòìîñôåðíîãî äàâëåíèÿ â íàøåì ðåãèîíå è åãî âëèÿíèè íà ãèïåðòîíèêîâ è ãèïîòîíèêîâ, íî ÿ íå î÷åíü âíèìàòåëüíî ñëóøàëà, òàê êàê ïðåäâêóøàëà «âåñ¸ëîå» áîëüíè÷íîå ïðèêëþ÷åíèå, îäíàêî îñíîâíîé ïîñûë óëîâèëà.
Ïîñëå îñìîòðà, îí êóäà-òî ïîçâîíèë è ñêàçàë, ÷òî ìíå î÷åíü ïîâåçëî, è ÷òî ìåíÿ îòâåçóò â âîåííî-ìåäèöèíñêóþ àêàäåìèþ. Îäíàêî ïî÷åìó-òî îòâåç¸ò íå îí, à äðóãàÿ «êàðåòà», êîòîðàÿ ïðèåäåò çà ìíîé âå÷åðîì.
Íó, îê.
Ïîêà ïðèåõàëè çà ìíîé, ïîêà äîåõàëè (ñ ïðèìîðñêîãî ðàéîíà íà Çàãîðîäíûé) è îôîðìèëèñü, áûëî ïî÷òè 11 âå÷åðà. ß áûëà îòíîñèòåëüíî ñïîêîéíà, ðàññ÷èòûâàÿ, ÷òî îïåðèðîâàòü áóäóò òîëüêî çàâòðà, íî íå òóò-òî áûëî. Óëîæèâ ìåíÿ íà êóøåòêó äëÿ îñìîòðà, õèðóðã ïî÷åñàë áîðîäó è ñî ñëîâàìè «à ÷åãî æäàòü?», ñêàçàë ìåäñåñòðå, — «ãîòîâü ê îïåðàöèè, ñåé÷àñ âñ¸ ñäåëàåì!».
____
Íåìíîæêî îòâëåêàÿñü îò îïåðàöèîííîé — âðà÷ ïîçæå îáúÿñíèë ìíå, ÷òî ÿ íåäîñòàòî÷íî ýôôåêòèâíî ÷èñòèëà çóáû. ×òî ïðè ïðàâèëüíîé ãèãèåíå ðîòîâîé ïîëîñòè, èëè õîòÿ áû ñâîåâðåìåííîì îáðàùåíèè ê âðà÷ó, ýòîãî íè÷åãî áû íå áûëî. ×èñòèëà ÿ çóáû, êîíå÷íî, êàæäûé äåíü, íî íå äâà ðàçà, êàê ïîëîæåíî, à îäèí, è íå òàê òùàòåëüíî, êàê òðåáóåòñÿ, èçáåãàÿ áîëüíîãî ó÷àñòêà, à ñ «êà÷åñòâîì» ìîèõ çóáîâ òàêîå ïðåíåáðåæåíèå ñìåðòè ïîäîáíî.
Îí ïðî÷èòàë ìíå öåëóþ ëåêöèþ îá óõîäå çà ïîëîñòüþ ðòà (î÷åíü ãëóïî ÿ ñåáÿ ÷óâñòâîâàëà â òîò ìîìåíò, áûëî äàæå ñòûäíî, ñòîþ ÿ, âçðîñëàÿ äåâî÷êà, è äÿäåíüêà äîêòîð ðàññêàçûâàåò ìíå, êàê ïðàâèëüíî ÷èñòèòü çóáû).
Òåïåðü òùàòåëüíàÿ ÷èñòêà óòðîì è âå÷åðîì è â îáÿçàòåëüíîì ïîðÿäêå 2-3 ðàçà â òå÷åíèå äíÿ ïîëîñêàíèå. Êñòàòè, ðàç óæ ó íàñ òàêàÿ âîò íåïðèÿòíî-ãèãèåíè÷åñêàÿ òåìà, ìîãó ðåêîìåíäîâàòü ïîëîñêàíèå (2-3 ðàçà â äåíü) âñåì, âî-ïåðâûõ — ýòî çäîðîâüå, âî-âòîðûõ ñâåæåå äûõàíèå, äàæå åñëè âû êóðèëüùèê, íåïðèÿòíûé çàïàõ óáèðàåòñÿ ïðîöåíòîâ íà 90 è âû — âñåãäà ïðèÿòíûé ñîáåñåäíèê)
Ìîæíî âûáðàòü ëþáîé îïîëàñêèâàòåëü, íî ëó÷øå ïðîòèâîâîñïàëèòåëüíûé.
_____
 îáùåì, îáêîëîëè ìíå âñþ ÷åëþñòü è ðàçðåçàëè, òóò ìîæíî ñòàâèòü òåã «æåñòü», «ìåðçîñòü» è âñ¸-òàêîå, ðîò íàïîëíèëñÿ æèäêîñòüþ, ÿ ïîíèìàëà, ÷òî ýòî ãíîé, íî ñòàðàëàñü îá ýòîì íå äóìàòü.
Îïåðàöèÿ ïðîøëà áûñòðî, áîëüíî íå áûëî ñîâñåì. À íà ñëåäóþùåå óòðî íà÷àëñÿ òîò ñàìûé àäñêèé àä. Êîãäà ÿ ïîøëà íà «ïåðåâÿçêó» óæå íèêàêîãî îáåçáîëèâàíèÿ íå áûëî, è áèíò, èëè ìàðëþ, êîòîðóþ çàñóíóëè ìíå ïîä ÿçûê äîñòàâàëè è ìåíÿëè óæå «íàæèâóþ». Íå çíàþ, ñêîëüêî áûëî «çàïèõàíî» ìíå ïîä ÿçûê, íî, ïî-ìîåìó, ìåòðîâ 50, íå ìåíüøå) Ýòîò ïðîöåññ äëèëñÿ âå÷íî, è áûëî òàê áîëüíî, ÷òî ÿ äàæå âöåïèëàñü ðóêàìè â êóøåòêó. Êðîìå òîãî, ïðèêîñíîâåíèÿ ê íèæíåé ÷åëþñòè âûçûâàëè äèêóþ áîëü, à âðà÷ íå ïðîñòî îùóïûâàë, à ñèëüíî äàâèë, ÷òîáû ÷òî-òî òàì îïðåäåëèòü è íàùóïàòü, îò ýòèõ «ëàñêîâûõ» ïðèêîñíîâåíèé ó ìåíÿ äàæå ðåôëåêòîðíî âûãèáàëàñü ñïèíà. À îñìîòðû áûëè êàæäûé äåíü, èíîãäà äâàæäû, â îäèí èç íèõ îò áîëè ÿ óêóñèëà âðà÷à çà ïàëåö)
Ïîñëå ïåðâîé ïåðåâÿçêè ìíå çàñóíóëè ïîä ÿçûê òðóáî÷êó (êàê îò êàïåëüíèöû) è îíà ñàíòèìåòðîâ íà 30 òîð÷àëà ó ìåíÿ èçî ðòà. Ñåòóÿ íà òî, ÷òî ÿ ïîõîæà íà áåøåíîãî êîìàðà ñ ýòîé òðóáêîé, ÿ óãîâîðèëà ìåäñåñòðó å¸ îáðåçàòü.  èòîãå, òîð÷àëî âñåãî ñàíòèìåòðîâ 5, íî ñìûêàòüñÿ çóáàì òðóáêà íå ïîçâîëÿëà)
«Âòîðîé ïîäáîðîäîê» óõîäèë ìåäëåííî, ÿ áûëà ñòðàøíî êðàñèâà âñå ýòè äíè)
Íî, åñëè ÷åñòíî, ìíå áûëî ñîâåðøåííî áåçðàçëè÷íî, êàê ÿ âûãëÿäåëà, òàê êàê ñî ñëîâ âðà÷à, åñëè ãíîé íå óø¸ë áû, åñëè á îí ðàñïðîñòðàíèëñÿ, òî ðåçàòü ïðèøëîñü áû óæå ÷åðåç øåþ, ÷òî çàíèìàëî âñå ìîè ìûñëè (êîãäà áîëü ïîçâîëÿëà äóìàòü). Íî, áëàãî, îáîøëîñü.
Äà ê òîìó æå, áîëüøèíñòâî ïàöèåíòîâ â ×ËÕ âûãëÿäåëî íå ëó÷øå, à òî è õóæå)
Êàê è â ïåðâûé ðàç, ïðîëåæàëà ÿ â áîëüíèöå äíåé 10, òîæå íå çàøèâàëè. Òåïåðü ïîä ÿçûêîì ó ìåíÿ èìååòñÿ øðàì ñì 4-5. Êàæäûé ðàç, ïðîâîäÿ ïî íåìó ÿçûêîì, ÿ âñïîìèíàþ ýòè ïðåêðàñíûå äíÿ è èäó ïîëîñêàòü ðîò)
Íàìó÷èëàñü ÿ òîãäà çíàòíî, ñ ýòèìè ïåðåâÿçêàìè è îñìîòðàìè, áîëü îñòàâàëàñü äèêîé åù¸ äíÿ 3 ïîñëå îïåðàöèè, ñèëüíîé — åù¸ äíÿ 2, îáåçáîëèâàþùèå ïî÷òè íå ïîìîãàëè, à ïîòîì óæå ñòàëî ëåã÷å.
Ñåé÷àñ âîò ïèøó âñ¸ ýòî, è ñòîëüêî âîñïîìèíàíèé âñïëûâàåò, â òîì ÷èñëå è çàáàâíûõ. Ñêîðåå âñåãî, áóäåò òðåòüÿ (íî íå ñåãîäíÿ òî÷íî), çàêëþ÷èòåëüíàÿ ÷àñòü, óæå íå ïðî ìó÷åíèÿ, à ïðî áûò è ôëèðò â ×ËÕ, ïðî ìîþ èíòåðåñíóþ ñîñåäêó ïî ïàëàòå, ïðî êðûñ è òàðàêàíîâ, ïðî èíòåðíîâ, êîòîðûå ðàçãëÿäûâàëè ìîé ðîò êàê ó÷åáíîå ïîñîáèå, ïðî 8 ìàðòà, ïðîâåä¸ííîå â ñòåíàõ áîëüíèöû, ïðî «ïðåêðàñíîå» ïèòàíèå â öåëîì è ïðî òî, êàê äâà äíÿ ïîäðÿä â áîëüíèöå çàáûâàëè, ÷òî ìåíÿ òîæå íàäî êîðìèòü)
Çíàþ, ÷òî ìíîãèõ òóò ðàçäðàæàåò ðàçáèâàíèå èñòîðèé íà ÷àñòè, íî íå ïîëó÷àåòñÿ ó ìåíÿ îïèñûâàòü áåç äåòàëåé è êðàòêî (òîëüêî «ïðîñòûíè», òîëüêî õàðäêîð), óæ, ïðîñòèòå))
Áåðåãèòå çóáû, ïîëîùèòå ðîò)
Источник
