Обследование больного с переломом верхней челюсти
Пациенты с челюстно-лицевой травмой ставят перед клиницистом уникальный набор проблем. Зачастую эти пациенты имеют травмы нескольких систем, включая черепно-мозговую травму с различными уровнями нарушения сознания. При острых, опасных для жизни состояниях полная оценка повреждений лица может задерживаться на часы и даже дни. Так как возникают потенциально опасные для жизни повреждения, пациентов с травмой лица нужно лечить стандартизированным образом. Использование алгоритма «АВС» (Airway — обеспечение проходимости дыхательных путей, Breathing — поддержка дыхания, Circulation — поддержка гемодинамики) отдает предпочтение экстренным вмешательствам, которые предшествуют обследованию лицевого скелета.
Повреждения средней части лица часто осложняются кровотечением. Кровотечение может быть минимальным, связанным с разрывом слизистой оболочки носа, носовой перегородки и пазух. Профузное кровотечение развивается из сосудов основания черепа и требует тампонады носа или даже временной репозиции перелома для остановки.
Хотя в экстренной ситуации это непросто, но диагност должен стараться получить максимально возможную анамнестическую и клиническую информацию. Особенно важно состояние прикуса до повреждения и анамнестические указания на травмы. Помимо этого, краткий офтальмологический анамнез поможет избежать путаницы, если впоследствии будет отмечаться снижение зрения.
За сбором анамнеза следует тщательное обследование, включающее осмотр и пальпацию всего лицевого скелета. Несмотря на доступность прекрасных способов получения медицинских изображений, оценка подвижности и стабильности структур лица возможна только путем физикального обследования. Доверие к рентгенологическим находкам без точной клинической корреляции приведет к лечебным ошибкам.
Обследование начинается с визуального осмотра лица на предмет симметрии и пропорций. Травма средней части лица обычно вызывает значительный отек и экхимозы мягких тканей, которые могут изменить вид лица. Травмирующие силы обычно смещают верхнюю челюсть назад и вниз, вдоль до ската основания черепа, создавая «плоский» или «корытообразный» вид лица. В других ситуациях разобщение лобно-скуловых швов или смещенный вниз подбородок придают лицу удлиненный вид. Распространение повреждения на глазницы дает окологлазничный отек и может привести к ненормальному положению глазных яблок. Разрыв медиальных углов глазных щелей может вызвать телекант, тогда как смещение скуловерхнечелюстного комплекса может оставить понижение скулового возвышения.
За осмотром лица следует пальпация всего лицевого скелета. При нижнем повреждении Le Fort может быть выявлена крепитация в щечно-десневой борозде или подкожная эмфизема. Переломы Le Fort II вызывают ступенчатые деформации краев глазниц и могут дать парестезию V2. Переломы Le Fort III часто сопровождаются диастазом и ступенчатой деформацией лобно-скулового шва и скуловой дуги. При медиальных переломах верхней челюсти вдавливается латеральная часть носовой кости и медиальная часть верхнечелюстной кости, вызывая пальпируемую деформацию.
Затем обследующий производит тщательную оценку прикуса. Смещенная верхняя челюсть вызовет преждевременный контакт моляров и деформацию в виде открытого прикуса. Если имеется латеральное смещение отломков, можно увидеть перекрестный прикус. Дополнительные нарушения прикуса возникают при переломах альвеолярного отростка и расщепляющих переломов неба, при которых резцы выпадают или ломаются. При альвеолярном переломе имеется подвижный отломок с зубами и две видимые линии перелома. Оценка прикуса особенно важна при неподвижных или минимально смещенных отломках, когда имеется мало клинических симптомов, и единственным признаком перелома может быть небольшое нарушение прикуса.
Последним этапом обследования переломов верхней челюсти является оценка подвижности. Подвижность в средней части лица лучше всего определять, используя большой и указательный пальцы для захвата премаксиллярных тканей и пальпируя другой рукой нижние края глазниц. При переломе Le Fort I подвижна только премаксиллярная область, тогда как переломы Le Fort II разобщают на уровне нижних краев глазниц, которые сместятся с премаксиллой. При повреждении Le Fort III премаксилла, скуловые кости и оставшиеся кости лица подвижны в носолобных и скулолобных швах. Хотя клиническая подвижность является доказательством перелома верхней челюсти, неподвижные переломы наблюдаются в 9% переломов Le Fort.
Офтальмологическое обследование
Выступающее положение глазниц в скелете средней части лица обусловливает высокую частоту повреждения глаз при травмах этой области. Повреждения глаз происходят у 90% пациентов с переломами в средней трети лица, с опасными для зрения состояниями (включая гифему, ретробульбарное кровотечение и травматическую невропатию зрительного нерва) в 12% случаев. Когда беспокоит возможность снижения зрения, требуется офтальмологический осмотр. Ранняя диагностика серьезного повреждения глаза позволяет провести срочное лечение, которое может спасти зрение. К тому же ранняя диагностика помогает избежать репозиции переломов, которая может нарушить зрение. Безусловно, ухудшение зрения после хирургического лечения перелома требует немедленного офтальмологического обследования.
Неврологическое обследование
Неврологические повреждения часты при травме средней части лица; закрытые травмы головы имеют до 90% пациентов. Серьезные внутричерепные травмы встречаются у 38% пациентов с переломами в этой области; они наиболее часты при автотравмах. Травмированные пациенты с нарушением сознания или нарушенной чувствительностью должны подвергаться компьютерной томографии (КТ) головы, чтобы правильно оценить серьезность внутричерепного повреждения. Даже при нормальной компьютерной томограмме клинические закрытые травмы головы могут вызвать отдаленные последствия, включая головную боль, головокружение, проблемы с памятью и отсроченное возвращение к работе. Поэтому важно, чтобы эти пациенты с повреждениями головы подвергались неврологическому обследованию и наблюдению невропатологом или нейротравматологом.
Рентгенологическое обследование
Компьютерная томография лицевого скелета является диагностическим методом выбора при челюстно-лицевой травме. В идеале, все пациенты с подозрением на травму должны подвергаться сканированию в осевой и венечной плоскостях с соответствующим костным интервалом. Это можно сделать при компьютерной томографии головы без значительных дополнительных временных затрат. Некоторым пациентам не удается сделать венечное сканирование из-за интубации, предосторожностей со стороны шейного отдела позвоночника или других повреждений. В таких случаях доступные компьютерные программы могут создать прекрасные венечные или сагиттальные реконструированные изображения.
Хотя для первичного скрининга подходят более толстые срезы, для оптимальной детализации анатомии костей лица требуются 2-3-мм осевые и венечные срезы. При анализе изображений должны быть тщательно и систематически осмотрены на предмет переломов вертикальные опоры и горизонтальные перекладины, а также отмечены любые смещения и раздробления. Особое внимание должно быть также направлено на глазницы и основание черепа с целью выявления повреждений глазных яблок и содержимого черепа, которые могут усложнить лечение. Использование системного анализа опор и перекладин позволяет радиологу и хирургу понять распространенность травмы более детально, чем это возможно на основании описаний Le Fort. Он также дает возможность хирургу выбрать необходимый доступ и предугадать степень разрушения костей и установить потребность в костных трансплантатах или восстановлении объема.
Дополнительную информацию можно получить с помощью трехмерно реконструированных изображений, которые могут быть полезны в очень тяжелых случаях.
Timothy D. Doerr и Robert Н. Mathog
Переломы Le Fort (переломы верхней челюсти)
Опубликовал Константин Моканов
Источник

Перелом верхней челюсти – повреждение кости с нарушением ее целостности. При всех типах переломов верхней челюсти возникает отек мягких тканей околоротовой зоны. На коже лица обычно определяются ссадины, рваные раны. Высота лица удлиняется, горизонтальные параметры уплощаются. Локализация костных выступов, кровоизлияний соответствует уровню повреждения. Прикус нарушен. Мягкое небо смещается вниз. Постановка диагноза перелом верхней челюсти базируется на основании жалоб пациента, клинического осмотра, результатов КТ. До оказания специализированной помощи проводится временная иммобилизация. Основным методом лечения является остеосинтез титановыми минипластинами.
Общие сведения
Перелом верхней челюсти – патологическое состояние, возникающие при нарушении анатомической целостности кости. В 1901 году французский врач Rene Le Fort предложил наиболее полную классификацию переломов верхней челюсти. Переломы верхней челюсти составляют около 4% от всего числа повреждений челюстно-лицевой области. В превалирующем большинстве случаев пациентами становятся мужчины. Наиболее часто в стоматологии диагностируются средние переломы верхней челюсти (44%), сопровождающиеся разрывом слизистой и кровотечением. Закрытые переломы встречаются крайне редко. В 15 % случаев наблюдаются не изолированные, а сочетанные повреждения, при которых нарушение целостности определяют и в окружающих тканях.
Причины
Лицевой скелет состоит из 3 парных вертикальных комплексов – скуловерхнечелюстного, носоверхнечелюстного и крыловерхнечелюстного и одной непарной срединной перегородочносошниковой опоры. Между вертикальными линиями в горизонтальном направлении проходят альвеолярный отросток, орбита, надбровные дуги, которые совместно усиливают лицевой скелет. В результате высокоэнергетических повреждений (удар тяжелым предметом в лицо, падение, в случае ДТП) развиваются прогиб и коллапс этих поддерживающих структур, вследствие чего возникает перелом верхней челюсти.
Траектория перемещения отломанных фрагментов при переломе верхней челюсти зависит от травмирующей силы, места крепления жевательных мышц, площади отломка. Кзади поврежденный фрагмент смещается под воздействием кинетической энергии удара, вниз – в результате тяги мышц. Медиальные крыловидные мышцы способствуют неравномерному перемещению отломков в направлении книзу, вследствие чего задние фрагменты смещаются больше передних.
Классификация
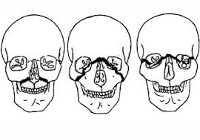
Переломы верхней челюсти разделяют на 3 группы:
- Ле Фор 1 – нижний перелом верхней челюсти. Возникает при повреждении верхней губы в момент, когда челюсти разомкнуты. При этом альвеолярный отросток лишается опоры и остается открытым, в результате чего при ударе наблюдается отделение нижней части верхней челюсти от ее тела. Нарушение целостности выявляют и в участке нижних стенок гайморовых синусов.
- Ле Фор 2 – средний перелом верхней челюсти. Основная причина – сильный прямой удар в участок носовых костей при сомкнутых челюстях. Также 2 тип перелома верхней челюсти может возникнуть при отраженном повреждении подбородка, когда травмирующая сила передается на верхнюю челюсть через нижние зубы. При этом происходит отделение массива, включающего верхнечелюстную кость и кости носа.
- Ле Фор 3 – верхний перелом верхней челюсти. Возникает при травмировании участка орбиты или при косом ударе относительно вертикальных анатомических структур лицевого скелета. Поврежденный верхнечелюстно-скуловой комплекс отделяется от костей черепа. У пациентов присутствует характерная неврологическая симптоматика.
Симптомы переломов верхней челюсти
У пациентов с 3 типом перелома верхней челюсти выявляют припухлость верхней губы, нарушение носового дыхания. Основные жалобы сводятся к болезненности в участке травмированной челюсти, нарастании болевого синдрома при смыкании зубов. Если смещения отломка при переломе верхней челюсти нет – фиссурно-бугорковый контакт в норме. В результате перемещения поврежденного дистального участка вниз пациент указывает на наличие стороннего тела в горле. В зависимости от траектории смещения отломка может наблюдаться нарушение смыкания зубов в сагиттальной, трансверзальной или вертикальной плоскостях.
При переломе верхней челюсти по 2 типу кровоизлияние локализуется в тканях вокруг орбиты, в результате чего возникают хемоз, экзофтальм. Горизонтальные параметры лица уплощаются, вертикальные удлиняются. При сжатии зубов усиливается болезненность. При 2 типе перелома верхней челюсти снижается обоняние, появляется слезотечение. Язычок мягкого неба дислоцируется вниз.
Перелом верхней челюсти по типу Ле Фор 1 сочетается с повреждением костей основания черепа. У пациентов наблюдается выраженный отек тканей. Кровью пропитываются конъюнктива, склера, ткани периорбитального участка. Смещение язычка мягкого неба книзу вызывает першение в горле, тошноту. Дислокация кзади верхней челюсти может привести к механической асфиксии вследствие перекрытия дыхательных путей. При повреждении зрительного и глазодвигательного нервов нарушается зрение, может развиться косоглазие.
Диагностика
При внеротовом осмотре пациентов с 3 типом перелома верхней челюсти выявляют нарушение целостности скулоальвеолярных гребней: отек тканей, ссадины, увеличение вертикальных параметров лица. На границе перехода неподвижной слизистой альвеолярного отростка в подвижную, а также на твердом небе диагностируют кровоизлияния. Смещение поврежденных отделов при переломе верхней челюсти приводит к разрыву слизистой. Дислокация заднего фрагмента вниз является причиной удлинения мягкого неба.
В ходе пальпаторного обследования на альвеолярном отростке определяют неровности, западения. При надавливании на крючки крыловидных отростков пациент ощущает болезненность в зоне, соответствующей линии перелома верхней челюсти. Чаще наблюдается дизокклюзия в переднем участке, реже диагностируют патологии прикуса по трансверзали и сагиттали. Касание кончиком зонда слизистой оболочки альвеолярного отростка пациент не ощущает, что говорит о потере болевой чувствительности. На КТ при переломе верхней челюсти 3 типа выявляют участки нарушения целостности в зонах грушевидной апертуры и скулоальвеолярных гребней, снижение прозрачности гайморовых синусов.
При переломе верхней челюсти по 2 типу симптом очков положительный – периорбитальная зона сразу после повреждения пропитывается кровью. Наблюдаются хемоз, экзофтальм, слезотечение. Болевая чувствительность кожи в участках, соответствующих уровню повреждения, снижена. В переднем отделе, как правило, дизокклюзия. В ходе пальпаторного обследования врач-стоматолог определяет подвижность верхнечелюстной кости на границе с глазницей, в участке скулоальвеолярного гребня, а также в области шва, соединяющего лобную кость с верхней челюстью. Эти же изменения удается диагностировать при проведении рентгенографического исследования.
При переломе верхней челюсти по 1 типу наблюдаются диплопия, хемоз, экзофтальм, субконъюнктивальные геморрагии, отек век. Если пациент лежит, выявляют энофтальм. В сидячем положении диплопия усиливается, при смыкании зубов уменьшается. Пальпаторно при верхнем переломе верхней челюсти удается выявить неровность в участках лобноверхнечелюстного, а также скулолобного швов, скуловой дуги. Проба нагрузки положительная. На компьютерной томографии обнаруживают нарушение целостности в участке корня носа, скуловой дуги, лобно-скулового шва, клиновидной кости. Диагностическим тестом, определяющим наличие ринореи, является проба носового платка. После высыхания структура ткани, пропитанной ликвором, остается неизменной. Если платок стал жестким, значит, ликвореи нет, с носовых ходов выделяется серозное содержимое.
Дифференцировать перелом верхней челюсти необходимо с другими повреждениями костей челюстно-лицевого скелета. Все пациенты должны быть обследованы челюстно-лицевым хирургом, а также невропатологом. При повреждении гайморовых пазух, зрительного нерва, костей черепа лечение проводят совместно с нейрохирургом, реаниматологом, офтальмологом, оториноларингологом.
Лечение переломов верхней челюсти
Лечение переломов верхней челюсти состоит из этапов репозиции, фиксации отломков, иммобилизации кости. При транспортировании пациента в специализированное учреждение на лобную кость и подбородок накладывают бинтовые повязки для обеспечения временной фиксации челюстно-лицевого комплекса. Краниофасциальное крепление при переломе верхней челюсти подразумевает использование назубных шин вместе с подковообразной скобой, которую устанавливают в области лобной кости.
При хирургическом способе лечения переломов верхней челюсти производят репозицию поврежденных отломков с их последующей фиксацией к здоровым костям лицевого скелета. Наиболее распространенным способом остеосинтеза является использование проволочных швов и титановых минипластин, соединяющих поврежденные и неподвижные кости челюстно-лицевого участка. При переломах верхней челюсти по 2 и 3 типам титановый винт вводят в скуловую кость, так как именно эта кость является близлежащей опорой для поврежденного отломка.
Доступ производят по переходной складке в проекции перелома верхней челюсти. Отслаивают слизисто-надкостничный лоскут, скелетируя фрагменты кости. Титановые винты вкручивают в скуловую кость и в альвеолярный отросток между большими коренными зубами под углом 90 градусов к линии перелома. После выполнения репозиции отломков винты соединяют между собой с помощью титановой проволоки, концы которой скручивают. После укладки слизисто-надкостничного лоскута рану ушивают.
При переломе верхней челюсти по 3 типу разрез делают по линии наружного края орбиты. Отслаивают лоскут в участке скулового отростка лобной кости, вводят титановый винт. Лигатуру проводят вокруг головки минипластины и под скуловой костью, выводят в преддверье ротовой полости между молярами, где фиксируют к головке второго вкрученного винта. При своевременно начатом лечении перелома верхней челюсти прогноз благоприятный. Формирование костной мозоли происходит в течение 2 месяцев. Посттравматические отеки рассасываются на протяжении 7 дней, субконъюнктивальные геморрагии удерживаются несколько недель. При позднем обращении возникает неправильное сращение отломков. В таком случае нужно проводить репозицию фрагментов кости после возобновления линии перелома верхней челюсти.
Источник