Головодержатели при переломах
Головодержатель (воротник) жесткий (типа Филадельфия)
ШИНА-ВОРОТНИК типа «ФИЛАДЕЛЬФИЯ»
ГОЛОВОДЕРЖАТЕЛЬ (ОРТОПЕДИЧЕСКИЙ ВОРОТНИК) ЖЕСТКИЙ (типа ФИЛАДЕЛЬФИЯ)
Конструкция жесткого
воротника (типа Филадельфия) имеет анатомический профиль, что позволяет обеспечить лучшую
фиксацию шейного отдела позвоночника, при этом создает комфортное ощущение у
больного. Изготавливается шина –
воротник (жесткий головодержатель) из гипоаллергенного, легкого, обладающего
необходимой плотностью и упругостью материала – «вспененного пенополиуретана».
Вентиляционные отверстия обеспечивают оптимальную циркуляцию воздуха при использовании
жесткого головодержателя Филадельфия. Для улучшения фиксации
и степени регулирования, жесткий головодержатель сконструирован из двух частей,
которые соединяются друг с другом при
помощи застежки «липучки». Пластмассовые накладки в обеих частях шино —
воротника (жесткого головодержателя) – выполняют функцию стабилизирующих
элеменов (ребра жесткости), придают необходимую жесткость головодержателю. Подробнее см. здесь


Применение: последствия травм шейного отдела позвоночника,
реабилитация в послеоперационный период, остеопороз
Размер жесткого головодержателя подбирается по высоте и окружности шеи.
Производитель: Италия
Цена: 5 150 руб.
Головодержатель (ортопедический воротник) жесткий (шина-воротник) – ортопедическое
изделие, используемое для сильной
фиксации шейного отдела позвоночника.
Основные показания
при назначении жесткого ортопедического воротника:
— реабилитационный период после
травм позвоночника (компрессионных переломов тел позвонков, переломов дужек,
отростков, вывихи и подвывихи позвонков)
— реабилитационный
период после операций на шейном отделе
позвоночника
— при реабилитационном
лечении после черепно-мозговых травм
—
последствия черепно-спинальной травмы
— при
нефиксированной форме врожденной мышечной кривошеи (у детей)
-при нарушении мышечного
равновесия, вследствие мышечной атонии, миопатии, сирингомиелии,
менингоэнцефалитов
— в процессе комплексного лечения
обширных повреждений кожи шеи,
вследствие ожогов, травм, воспалительных процессов для профилактики стягивающих
рубцов
— остеохондроз, спондилез,
спондилоартроз в период обострений и для профилактики осложнений
— при остеохондропатии,
инфекционные (в том числе специфические), метапластические и другие умеренно
выраженные деструктивные поражения позвоночника
— изменения структуры тел позвонков различной природы в
умеренной степени выраженности, в т.ч. при остеопорозе
— неврологические боли различной
этиологии
— при операциях наложения
трахеостомы (отверстия на трахею), при повреждениях трахеи или находящихся в
непосредственной близи от нее анатомических образований
Жесткий шейный воротник (шина-воротник) фиксирует и стабилизирует шейный отдел
позвоночника. При использовании ортопедического воротника обеспечивается разгрузка связочного аппарата и мышц шейного
отдела позвоночника. Воротник используют для декомпрессии дисков шейного отдела, при этом
снижается травматизация нервных
корешков. Жесткий ортопедический воротник обеспечивает стабилизацию шеи в функционально
выгодном положении, ограничивает подвижность шеи. Применение жесткого
головодержателя (шина -воротника) нормализирует тонус мыщц шеи.
Что собой представляет головодержатель
жесткий (шина-воротник)?
Существует два вида жестких воротников:
— головодержатель
жесткий с отверстием для доступа к
трохеи
—
головодержатель жесткий без отверстия для трахеи
Конструкция жесткого
воротника имеет анатомический профиль, что позволяет обеспечить лучшую
фиксацию шейного отдела позвоночника, при этом создает комфортное ощущение у
больного. Изготавливается шина –
воротник (жесткий головодержатель) из гипоаллергенного, легкого, обладающего
необходимой плотностью и упругостью материала – «вспененного пенополиуретана».
Вентиляционные отверстия обеспечивают оптимальную циркуляцию воздуха при использовании
головодержателя, что положительно сказывается при использовании шина –
воротника, так как он одевается непосредственно на тело. Для улучшения фиксации
и степени регулирования, жесткий головодержатель сконструирован из двух частей,
которые соединяются друг с другом при
помощи застежки «липучки». Пластмассовые накладки в обеих частях шино —
воротника (жесткого головодержателя) – выполняют функцию стабилизирующих
элеменов (ребра жесткости), придают необходимую жесткость головодержателю.
Полезные советы
Жесткий головодержатель
рекомендуется носить после предварительной консультации врача, подбирается
индивидуально.
Головодержатель жесткий (шина -воротник) рекомендуется
примерить и обязательно подобрать нужный размер, в зависимости от высоты и
объема шеи.
Надевать головодержатель на шею
нужно следующим образом:
заднюю часть жесткого
головодержателя приложить сзади к шее и
затылочной части головы; переднюю часть приложить спереди, так чтобы подбородок
располагался в предназначенном для него углублении, что достаточно легко
осуществить, так как голодержатель имеет анатомический профиль. Без чрезмерного
натяжения зафиксировать обе части жесткого головодержателя при помощи
«липучки». Шина – воротник (жесткий головодержатель) должен покоится на ключице
и одновременно упираться в подбородок, если смотреть вперед.
О времени ношения жесткого головодержателя
и его применении проконсультируйтесь у лечащего врача.
Жесткий головодержатель
изготовлен из водостойкого материала, что позволяет его легко мыть в теплой
воде нейтральным мылом. Не использовать хлоросодержащие моющие средства.
Источник
Главная
Библиотека
Хирургия
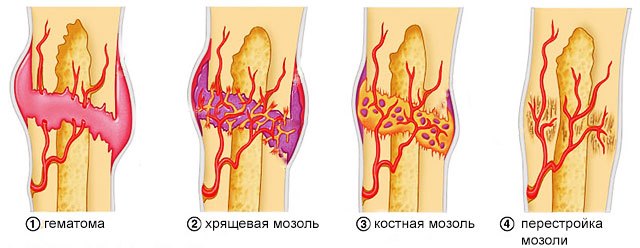
Определение мест наложения скелетного вытяжения при переломах
1. За большой вертел бедренной кости (при переломах вертлужной впадины и центральном вывихе бедра). Точка проведения спицы или наложения клеммы через большой вертел определяется следующим образом: двумя пальцами (I-II) прощупывают большой вертел; на передней поверхности, ближе к основанию вертела, выбирают точку и через нее, перпендикулярно к длинной оси бедра или под углом 130-135° (спереди и снизу, назад и вверх) вводят спицу или скобу Коржа — Алтухова. У полных людей иногда приходится производить небольшой разрез на уровне большого вертела.
2. За мыщелки бедра (при переломах таза, проксимального конца и диафиза бедренной кости в верхней и средней трети). Большим и указательным пальцами прощупывают надмыщелки бедра; несколько выше этого места на уровне верхнего края надколенника и середины передне-заднего диаметра бедренной кости проводят спицу или накладывают клемму.
3. За бугристость большеберцовой кости (при переломах дистального конца бедра). С наружной поверхности большеберцовой кости легко определяется небольшая площадка, расположенная на 1,5-2 см кзади от высшей точки бугристости; через нее и следует проводить спицу.
4. За дистальный метафиз большеберцовой кости (при переломах костей голени в верхней и средней трети). Спицу проводят на 5 см выше суставной щели голеностопного сустава и на 1-2 см кзади от передней поверхности большеберцовой кости.
5. За пяточную кость (при переломах костей голени в нижней трети). Место проведения спицы через пяточную кость устанавливают следующим образом: на 3-4 см кзади и ниже верхушки медиальной лодыжки определяется небольшая площадка; через нее изнутри кнаружи и вводят спицу или накладывают клемму.
Независимо от локализации перелома бедра и костей голени скелетное вытяжение в первом случае можно накладывать за бугристость большеберцовой кости, во втором — через пяточную кость.
Однако применение скелетного вытяжения за надмыщелки бедра и дистальный метафиз большеберцовой кости имеют ряд преимуществ:
- возможность ранних движений в коленном и голеностопном суставах;
- предупреждение болезненного растяжения сумочно-связочного аппарата сустава;
- облегчение вправления благодаря непосредственному воздействию на дистальный отломок;
6. За локтевой отросток (при переломах плеча). Место введения спицы лежит на 2-3 см дистальнее верхушки локтевого отростка и 1 см вглубь от края кости.
7. За дистальный метафиз лучевой кости (при изолированном переломе луча со смещением отломков). Лучевая артерия смещается в локтевую сторону, спица проводится на 4 см выше верхушки шиловидного отростка лучевой кости.
8. За теменные бугры свода черепа (при переломах и переломо-вывихах шейного отдела позвоночника, особенно в случаях, осложненных парезами и параличами конечностей). Скелетное вытяжение за череп осуществляется с помощью специальной клеммы с раздвижными браншами, имеющих винты с пуговичным расширением на конце, перед наложением клеммы волосы на голове сбриваются. Операционное поле обрабатывается йодом. Под местной анестезией (40-50 мл 0,5% раствора новокаина) делают разрез кожи и надкостницы до кости непосредственно над ушными раковинами, соответственно теменным буграм, где кость имеет наибольшую толщину. Строго симметрично трепаном просверливают маленькие углубления в наружной пластинке кости. В углубление до внутренней пластинки кости вводят пуговчатые расширения клеммы и закрепляют их. Бранши клеммы фиксируют с помощью четырехгранного ключа. К крючку клеммы привязывают шнур, который пропускают через блок, прикрепленный к головному концу кровати; к шнуру фиксируют груз. Головной конец кровати поднимают. Груз для вытяжения применяют весом 7- 10 кг. Каждый час делают рентгенограммы. После того как рентгенограммы покажут, что перелом, переломо-вывих, вывих тела или суставных отростков шейных позвонков вправился, вытяжение снимают и накладывают гипсовую повязку с головодержателем. В некоторых случаях вытяжение сразу не снимают, а уменьшают груз до 4- 5 кг, и лишь через 2-3 дня заменяют гипсовой повязкой.
А.П. Скоблин, Ю.С. Жила, А.Н. Джерелей
«Определение мест наложения скелетного вытяжения при переломах» раздел Травматология и ортопедия
Дополнительная информация:
- Вытяжение при переломах, виды вытяжения
- Техника скелетноого вытяжения при переломах
- Вся информация по этому вопросу
Источник
Методика скелетного вытяжения при переломах широко используется в травматологии. Главной целью такого лечения заключается в устранении болевого синдрома путем расслабления мышц с медленным выпрямлением и удержанием в необходимой позе отломков кости до развития костной мозоли.

Скелетное вытяжение устраняет риск развития вторичного смещения сломанной кости. После такого способа значительно уменьшается реабилитационный период после перелома.
Разновидности процедуры
Вытяжение проводят клеевым или скелетным способом в зависимости от показаний.
Клеевое вытяжение
Этот метод используется лишь тогда, когда наблюдается небольшое смещение отломков кости. Техника наложения заключается в приклеивании лейкопластыря шириной 10 см на участки мягких тканей с наружной, а потом с внутренней стороны перелома. Важно проследить, чтобы не было никаких складок, затяжек на месте выступов обломков кости. К концу липкого пластыря закрепляются фанерные небольшие дощечки, сверху укладываются циркулярные туры из бинта.

Прикрепленный груз при этой методике не должен быть тяжелее двух килограммов.
Скелетное вытяжение
Скелетное вытяжение осуществляет нагрузку на близлежащие мышцы переломанной кости с целью их расслабления. Также оно устраняет возможность смещения обломков и обеспечивает их неподвижность. Этот метод практически не имеет противопоказаний, он может применяться всем за исключением детского возраста до пяти лет.
Травматологи чаще применяют для этих целей спицу Киршнера изготовленную из высококачественной нержавеющей стали. Скоба, которая обеспечивает пружинистое действие и обеспечивает надежное растягивание спицы, представлена в виде стальной пластины.
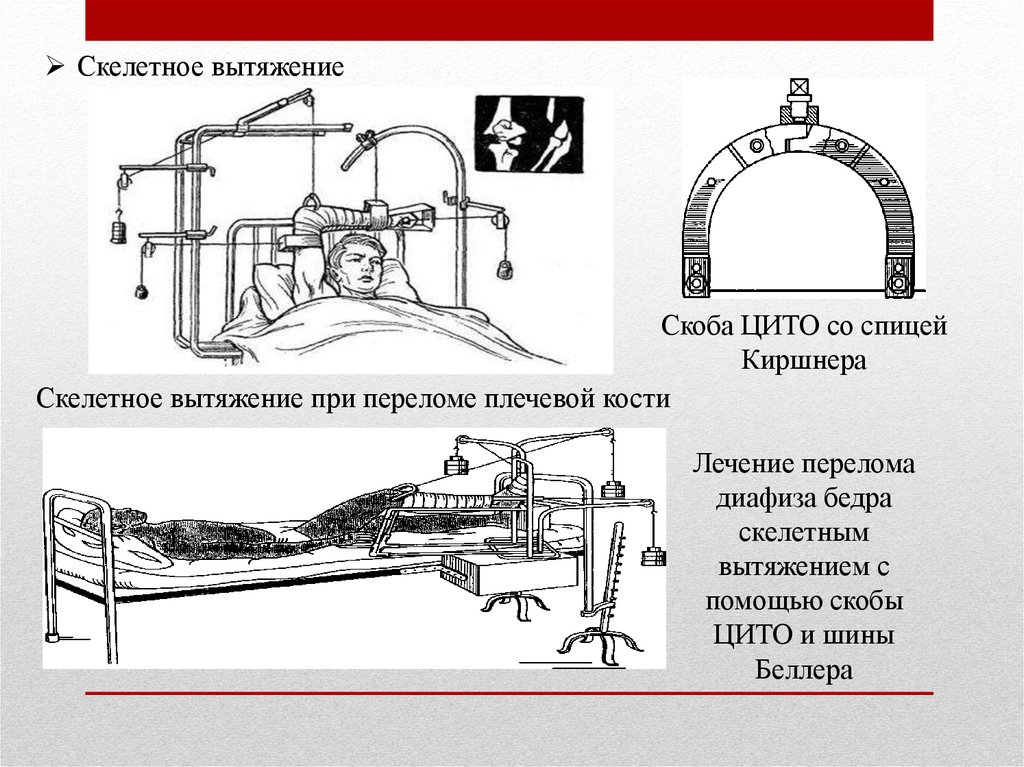
Смотря, где располагается пораженный участок, спицу хирург прокладывает через некие точки. Например, если перелом охватывает плечо задействуют локтевой отросток, если поражена голень, то через надлодыжечное место. Врач методом осмотра и с помощью рентгеновских снимков определяет какие точки следует задействовать для лечения перелома ноги или руки в зависимости от его места локализации.
Спицу после протягивания закрепляют к скобе и устанавливают вправляющий груз. Масса тяжести подбирается с учетом пораженного участка и веса пострадавшего.
Показания к назначению
Скелетное вытяжение показано больным с:
- переломом бедра;
- латеральным поражением шейки бедренной кости;
- Т и U образным поражением большеберцовой кости;
- диафизарным переломом костей голени, лодыжек;
- вывихом шейных позвонков;
- поражением плечевой кости;
- вправлением старых вывихов тазобедренного сустава.

Также скелетное вытягивание нередко используют при подготовке к операции или после хирургического вмешательства пациентам с:
- медиальным переломом шейки бедра;
- врожденным вывихом бедра;
- несросшимся переломом со смещением;
- дефектами кости;
- деформацией сегментарной остеотомии бедра;
Процедура скелетного вытяжения должна проводиться только при соблюдении полной стерильности с учетом всех правил асептики и антисептики. Манипуляцию выполняют под местной анестезией, больному предварительно ее вводят на месте прокладывания спицы.
Бывают случаи, когда врач выбирает для лечения поломанной кости не скелетное вытяжение, а использование гипсовой повязки при поражениях кости без смещения. Лицам пожилого возраста, у которых образовался перелом вообще предпочтительнее лечиться оперативно — остеосинтезным путем.
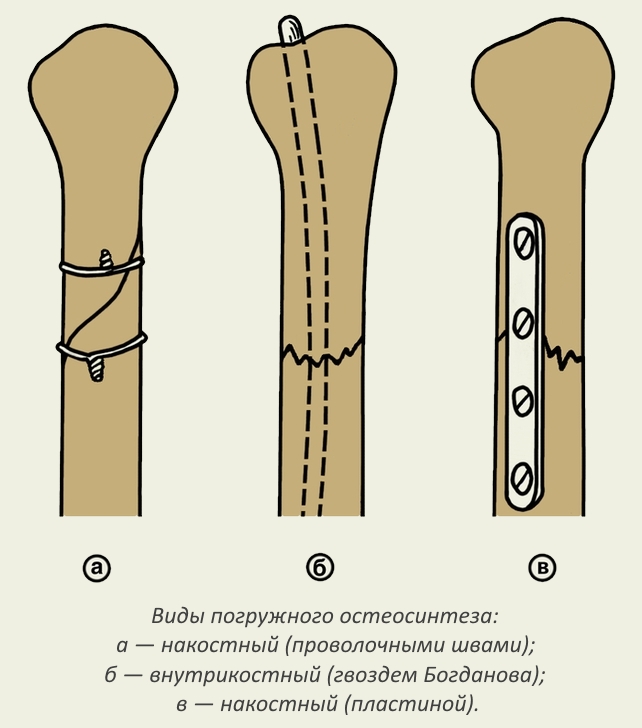
Процесс лечения
После прокладывания спицы и установки первого груза назначают контрольный рентгеновский снимок, который определяет массу вправляющей тяжести. Изменив груз на нужный вес, рентгенограмму следует повторить еще через двое суток. За весь период лечения поломанная конечность должна быть в неподвижном состоянии.
Лечение подразделяется на три этапа:
- Репозиционный. Он охватывает первые трое суток лечения. За этот период наблюдается репонирование обломков, которые регулируются рентгенографией.
- Ретенционный этап длится около 2–3 недель. На протяжении этого времени отмечается нахождение обломков в состоянии репозиции.
- Репарационный — последний этап лечения, где появляются признаки развития костной мозоли и образование необходимой консолидации. Период охватывает 4–5 недель.
Сколько лежать в таком положении больному зависит от локализации пораженной кости. В среднем требуется около 1–1.5 месяца.
 За этот промежуток времени необходимо устранить на месте перелома имеющуюся патологическую подвижность — это является основным критерием столь продолжительного лечения. Такой результат должен подтверждаться рентгенологическими исследованиями, при благоприятных показателях врач переводит пациента на фиксационный метод лечения.
За этот промежуток времени необходимо устранить на месте перелома имеющуюся патологическую подвижность — это является основным критерием столь продолжительного лечения. Такой результат должен подтверждаться рентгенологическими исследованиями, при благоприятных показателях врач переводит пациента на фиксационный метод лечения.
Полная реабилитация после скелетного метода лечения включает в себя проведение лечебного массажа, ванны, регулярное наложение эластичного бинта, лечебной гимнастики, физиопроцедур.
Особые указания
Скелетный метод имеет много преимуществ, но не стоит забывать и о недостатках. Продолжительное пребывание пострадавшего в неподвижном состоянии приводит к возникновению сбоя функциональной деятельности ЖКТ, сердечно–сосудистой системы, атрофии тканей, образованию пролежней.
Важно знать, что пациенту, находящемуся на скелетном вытягивании, необходим ежедневный осмотр не только со стороны врача и медперсонала, но он также требует особого внимания от родственников.
К осложнениям, которые может вызвать скелетное вытяжение, относятся гнойное инфицирование мягких тканей. Такая патология может возникнуть при нарушении правил асептики при лечебных мероприятиях перелома. Гнойное инфицирование может вызвать остеомиелит, а потом сепсис. Такие серьезные осложнения могут привести к необратимым последствиям. Поэтому важно осуществлять за больным правильный ежедневный уход.
Источник

Удалять или нет?
Сегодня мы поговорим о показаниях и противопоказаниях к удалению металлоконструкций.
В прошлом году, а может быть и ранее, вам или вашему близкому выполнили операцию остеосинтеза при переломе кости, поставили металлоконструкцию и сейчас встал вопрос: «Удалять или нет?» данная статья поможет вам более взвешенно подойти к данному вопросу.
С одной стороны это ещё одна операция, а с другой стороны инородное тело, вызывающее в организме определенные реакции.
Итак, рассмотрим необходимые условия и показания к удалению металлоконструкции:
— Сращение перелома, по поводу которого была выполнена операция.
Если сращение перелома не наступило, разумеется, удалять металлоконструкцию не следует. Поможет ответить на этот вопрос рентгенологическое исследование, которое в обязательном порядке проводится всем перед операцией. Не сращение перелома в течение 6 месяцев и более называется ложным суставом и требует обращения к травматологу-ортопеду. В большинстве случаев формирование ложного сустава требует повторной операции с удалением старой и постановкой новой металлоконструкции.
— Ограничение подвижности сустава, рядом с которым установлена металлоконструкция.
Металлоконструкция может конфликтовать с суставными структурами, ограничивая движения в суставе. Так же интенсивный рубцовый процесс, вызванный первичной травмой, операцией и металлоконструкцией (которая является инородным телом) может вызывать формирование контрактуры сустава. В такой ситуации при удалении металлоконструкции возможно провести мобилизацию (освобождение) мышц, сухожилий, что при правильной последующем реабилитации позволит существенно улучшить функцию сустава.
— Установлена металлоконструкция низкого качества.
Пластина и винты должны быть выполнены из специальных сплавов и иметь одинаковый химический состав, чтобы снизить вероятность металлоза. Этот процесс представляет из себя коррозию металлических фиксаторов. В окружающих тканях возрастает концентрация железа, хрома, никеля, титана. Сочетание различных марок стали в конструкции усиливает процесс металлоза, весьма неблагоприятно сочетание в металлических сплавах хрома и кобальта, ванадия и титана, высоких концентраций никеля в нержавеющей стали.
Установлена зависимость степени коррозии металлических имплантатов в условиях снижения рН-среды, что характерно при гнойно-воспалительных осложнениях, остеомиелите, а также при длительном пребывании в организме. Электрохимическая коррозия в металлических имплантатах возникает из-за наличия в тканевых жидкостях растворенных солей металлов (Fe, Na, К, Сb и др.), являющихся электролитами.
Определить качество импланта помогает справка из лечебного учреждения и паспорт импланта, который выдают при выписке.
— Миграция, перелом импланта или его элементов.
Если при контрольных рентгенограммах выяснилось, что металлоконструкция начала мигрировать или произошел её перелом — обратитесь к врачу, выполнившему вам операцию, для согласования тактики лечения. Такая ситуация возможна при не сращении кости и/или инфекционном процессе.
— Инфекционный процесс в послеоперационном периоде.
Если после операции были проблемы с заживлением раны, свищи и гнойное отделяемое, врач назначал вам дополнительный курс антибактериальной терапии. Не смотря на то, что сейчас вас может ничего не беспокоить — удалите металлоконструкцию в плановом порядке. Рубцы в такой ситуации являются источником хронической инфекции. Снижение иммунного статуса и травма данной области могут спровоцировать воспалительный процесс, что потребует удаления конструкции в экстренном порядке.
— Необходимость косметической коррекции рубца.
Гипертрофический, келойдный рубец может располагаться на участке тела, подверженному механическому воздействию. Постоянная травматизация, вызывает дискомфорт и ограничения. Например, после остеосинтеза ключицы пластиной лямка рюкзака давит на послеоперационный рубец и человек не может заниматься любым хобби — туризмом.
Удаление металлоконструкции, в отличие от первичной операции, является плановым вмешательством, при котором возможна и полноценная эстетическая коррекция рубца.
— Обязательно проведение этапного удаление металлоконструкции заложенное в лечебную методику.
Наиболее частые ситуации: динамизация перелома костей голени после интрамедуллярного остеосинтеза штифтом с блокированием и удаление позиционного винта после перелома лодыжек. Динамизация перелома позволяет дать необходимую нагрузку на костную мозоль, ускоряя сращение перелома и снижая риск образования ложного сустава. Удаление позиционного винта через 6-8 недель после остеосинтеза перелома лодыжек голени с повреждением дистального межберцового синдесмоза (связки стабилизирующей сустав) позволяет легче восстановить полный объем движений в голеностопном суставе, снизить вероятность развития деформирующего остеоартроза голеностопного сустава и формирования межберцового синостоза (костное сращение большеберцовой малоберцовой костей между собой, нарушающее физиологическую работу сустава).
— Удалите металлоконструкцию если вы занимаетесь спортом или планируете начать это делать.
В особенности это относиться к игровым, контактным и экстремальным видам спорта. При повторной травме выше вероятность перелома по краю пластины и наличие старого импланта будет создавать технические трудности во время операции, особенно если фиксатор установлен более 2-х лет.
— Проконсультируйтесь с травматологом-ортопедом если металлоконструкция находится вблизи сустава.
Любой сустав, получивший травму находится в зоне риска по более раннему развитию деформирующего артроза. Наличие пластины или штифта при операции эндопротезирования (замены сустава на искусственный) будет существенно осложнять оперативное вмешательство, особенно если металлоконструкция установлена 5 лет назад и более.
— Остеопороз (снижение минеральной плотности кости) и наличие фиксатора на нижней конечности.
Пациенты с остеопорозом требуют особенного подхода в выборе металлоконструкций, реабилитации и решении вопроса об удалении фиксатора. Установленная пластина после сращения перелома мешает пластической деформации кости при движении, в процессе которой происходит усиление кровотока в кости. Так же происходит шинирование нагрузки через пластину и создание концентрации напряжения на границе кость-имплант, что также повышает вероятность повторного перелома. Это ситуация требует взвешенного подхода и комплексного обследования пациента.
Теперь давайте разберем противопоказания.
Кроме общих противопоказаний к плановым операциям и анестезиологическому пособию, которые определяются терапевтом, специалистом по вашей профильной патологии (если она есть), анестезиологом следует отметить следующие моменты:
При расположение металлоконструкции в непосредственной близости от сосудисто-нервного пучка, рубцовый процесс вызванный травмой и первичной операцией затрудняет его идентификацию при хирургическом доступе. В такой ситуации возможные риски могут превосходить пользу от удаления металлоконструкции и от оперативного вмешательства стоит воздержаться.
При наличии неврологических нарушений, таких как снижение или исчезновение кожной чувствительности, мышечная слабость или отсутствие активных движений может являтся показанием к невролизу (освобождению нерва от рубцов) и удалению импланта, разумеется при условии сращения перелома. В такой ситуации оптимально проведение операции травматологом-ортопедом совместно с микрохирургом.
Правильно установленный, современный фиксатор, не вызывающий субъективных жалоб и установленный на верхней конечности у пациента с невысокими двигательными запросами в большинстве случаев не требует удаления. В остальных случаях решение об операции удаления пластины, штифта, спиц и других имплантов принимается совместно с врачом травматологом-ортопедом на очной консультации с обязательным проведением рентгенологического обследования.
Если по каким-то причинам у вас нет возможности или желания провести удаление металлоконструкции у врача, выполнившего первичную операцию, предлагаем провести данную операцию в клинике «XXI век».
В большинстве случаев удаление металлоконструкции является менее травматичным вмешательством, чем первичная операция и возможно ее проведение без госпитализации. Центр Амбулаторной Хирургии клиники «XXI век» оснащен необходимым современным оборудованием для безопасного анестезиологического пособия, решения возможных нестандартных ситуаций с имплантами неизвестного происхождения. Возможно проведение операции мультидисциплинарной бригадой совместно с микрохирургом или пластическим хирургом.
Фоторепортаж
с подобной операции, проведенной в нашем Центре Амбулаторной Хирургии.
Записаться на консультацию травматолога можно по телефону круглосуточного колл-центра (812) 380-02-38, или через форму для
on-line записи
.
Стоимость удаления металлоконструкций в нашем центре 12000 руб. + стоимость анестезии от 3500 руб./час в зависимости от вида анестезии.
Памятка для пациентов «Подготовка к анестезии» —
для детей
,
для взрослых
. Вы можете распечатать и заполнить дома или предварительно ознакомиться с вопросами и заполнить в клинике перед операцией.
Подготовка к анестезиологическому пособию и противопоказания
ВАЖНО! Задавая вопрос в этой теме, пожалуйста, напишите:
— Возраст пациента
— Дату травмы и/или операции
— Какой диагноз стоит в выписке
— Какое лечение получали
Источник
