Несросшийся перелом пальца кисти
Содержание
- Переломы костей кисти и пальцев у детей
- Переломы костей запястья у детей
- Переломы пястных костей у детей
- Переломы пальцев у детей
Переломы костей кисти и пальцев у детей выявляются реже, чем у взрослых, и обычно подлежат амбулаторному наблюдению. Тем не менее, к таким повреждениям следует относиться с максимальной серьезностью, поскольку несвоевременное лечение может стать причиной ограничения движений и других нарушений функции кисти. Переломы костей кисти обычно являются следствием прямой травмы (ударов по кисти). Переломы пальцев у детей могут возникать при спортивных травмах, после падения, удара тяжелым предметом и пр. Клинические симптомы – отек, боль, ограничение движений. Для подтверждения диагноза осуществляется рентгенография поврежденного сегмента кисти. Лечение, как правило, консервативное – наложение гипсового лонгета с последующим физиолечением. При смещении выполняется репозиция. При открытых переломах необходимо хирургическое вмешательство.
Переломы костей кисти и пальцев у детей
По статистике, переломы пальцев и костей кисти у пациентов детского возраста составляют примерно 3-5% от общего числа всех переломов верхней конечности. Частота повреждений возрастает в дистальном направлении: переломы костей запястья возникают очень редко (0,2-0,5% случаев), пястные кости ломаются чаще (около 35% случаев), переломы пальцев у детей наблюдаются достаточно часто (около 65% случаев).
Большинство подобных травм требуют амбулаторного лечения. Тем не менее, при многооскольчатых переломах, повреждениях со значительным смещением фрагментов и открытых переломах иногда требуется госпитализация. В стационар направляют около 3,5% детей с переломами пальцев и кисти.
В группе переломов пальцев и костей кисти выделяют:
- Переломы костей запястья. Обычно у детей ломается ладьевидная кость, повреждения других костей запястья встречаются чрезвычайно редко.
- Повреждения пястных костей. Чаще наблюдаются переломы V и I пястных костей.
- Повреждения фаланг пальцев.
Переломы костей запястья у детей
Чаще наблюдаются в школьном возрасте. Выявляются преимущественно переломы ладьевидной кости, причиной становится прямой удар по руке. На тыле кисти в области сустава появляется отек, движения ограничены из-за болей, особенно болезненно разгибание кисти. При пальпации определяется болезненность в области анатомической табакерки и рядом с шиловидным отростком лучевой кости.
На рентгеновских снимках обнаруживается нарушение целостности ладьевидной кости, обычно линия перелома проходит в ее самой узкой средней части. Для уточнения характера повреждения, кроме стандартных проекций, часто бывает необходимо выполнить снимок в положении «три четверти». В сомнительных случаях ребенка направляют на компьютерную томографию или МРТ костей запястья.
Лечение заключается в наложении гипса от большого пальца до предплечья в его верхней трети. Кости запястья недостаточно хорошо кровоснабжаются, поэтому перелом срастается медленно, и иммобилизация продолжается до 6 недель и более. В этот период назначают УВЧ. Затем выполняют контрольные снимки. Если сращения нет, фиксацию продолжают еще 4-5 недель, потом контрольный снимок повторяют. При выявлении признаков декальцинации иммобилизацию продлевают еще на 1 месяц.
Переломы пястных костей у детей
У детей чаще всего ломаются V и I пястные кости. Причиной становится ушиб тяжелым предметом или удар сжатым кулаком, например, во время драки.
Переломы I пястной кости обнаруживаются в области диафиза либо в проксимальной части кости. В отличие от пациентов старших возрастных групп, у детей типичное повреждение этой области – перелом Беннета почти никогда не выявляется, вместо этого возникает остеоэпифизеолиз. При переломах диафиза смещение обычно отсутствует или выражено незначительно, поврежденная область отечна, осевая нагрузка и пальпация резко болезненны. При остеоэпифизеолизе дистальный фрагмент может смещаться, палец при этом находится в положении приведения.
Диагноз подтверждается на основании рентгенографии костей кисти, КТ и МРТ кисти требуются редко. При повреждениях без смещения кость фиксируют гипсом на 10-14 дней. При повреждениях со смещением осуществляют репозицию пястной кости под наркозом: помощник держит руку пациента, а травматолог тянет палец по оси и отводит его в сторону, затем, не прекращая тяги, надавливает на выступающий отломок и увеличивает отведение пальца. По окончании репозиции ребенка направляют на контрольную рентгенограмму. Иммобилизацию продолжают 2-3 недели, после снятия гипса назначают ЛФК. Лечение проводится в травматологическом пункте, госпитализация не требуется.
Переломы V пястной кости чаще возникают в области диафиза, ближе к дистальной части кости. Отмечается отек и нарушение функции кисти, при осевой нагрузке и ощупывании определяется резкая болезненность. Диагноз подтверждают по результатам рентгенографии. При повреждениях без смещения накладывают гипс, срок – 2 недели. При смещении отломков предварительно выполняют репозицию.
Техника репозиции зависит от характера смещения. Обычно отломки пястной кости смещаются под углом, открытым в сторону ладони, а величина угла может значительно различаться. Иногда наблюдается смещение по длине или разворот дистального фрагмента. Для устранения смещения помощник осуществляет тягу по оси за соответствующий палец, а врач в это время надавливает на отломки с тыльной стороны, одновременно придерживая их со стороны ладони. Потом выполняют контрольную рентгенографию, гипс сохраняют 2-3 недели. В периоде восстановления назначают ЛФК.
Если отломки не удерживаются на месте, приходится проводить закрытую репозицию пястной кости с чрескожной фиксацией спицей. Для этого сначала осуществляют вправление отломков, а затем, продолжая удерживать отломки, сгибают палец под прямым углом. Спицу проводят, наклонив ее немного косо и отступя около 1 см в проксимальную сторону от суставной щели между основной фалангой и пястной костью. Прокалывают кортикальный слой кости, чтобы спица оказалась в костномозговом канале, и «нанизывают» на нее костные фрагменты, удерживая их в правильном положении. Стояние отломков проверяют на контрольной рентгенограмме. Затем выступающий конец спицы откусывают, кончик спицы накрывают повязкой, руку загипсовывают. Через 2-3 недели гипс снимают, спицу удаляют.
Переломы пальцев у детей
Обычно переломы возникают вследствие прямого удара. Смещение возможно, но оно чаще бывает незначительным. У детей до 6-7 лет иногда наблюдаются краевые отрывы (открытые переломы) ногтевой фаланги, сопровождающиеся повреждением мягких тканей и образованием мягкотканного дефекта. Лечение большинства повреждений проводится в травмпункте. При сложных многооскольчатых закрытых переломах и открытых повреждениях с дефектом мягких тканей показана госпитализация в детское травматологическое отделение.
Закрытые переломы пальцев у детей обычно несложны в диагностике. Палец отечен, возможно кровоизлияние в месте повреждения. Осевая нагрузка и ощупывание резко болезненны, при смещении отломков выявляется укорочение и деформация фаланги. Ребенка направляют на рентгенографию пальцев кисти. В сомнительных случаях назначают МРТ или КТ пальцев кисти.
При повреждениях без смещения накладывают гипс на 7-10 дней. Повреждения со смещением могут представлять проблему, поскольку пальчики у ребенка очень маленькие, и из-за этого образующиеся осколки трудно сопоставить. Если обычная репозиция оказалась неудачной, приходится проводить закрытую репозицию фаланги с чрезкожной фиксацией спицей или инъекционной иглой. Затем выполняют контрольный снимок и накладывают гипс на 2 недели. По окончании иммобилизации назначают ЛФК.
Открытые переломы пальцев у детей при наличии дефекта мягких тканей являются показанием для экстренной пластической операции. Характер кожной пластики зависит от месторасположения и размера дефекта. Хирургическое вмешательство проводят под общим наркозом. При небольших ранах выполняют местную пластику с перемещением мягких тканей по методике Клаппа. Рядом с раной формируют кожный лоскут с двумя основаниями и диаметром, равным диаметру раны. Лоскут перемещают и подшивают к краям раны. Дефект, образовавшийся на месте формирования лоскута, замещают кожным трансплантатом, который берут с предплечья или плеча той же руки.
Для кожных швов используют шелк или капрон. В область кожных трансплантатов помещают марлевые шарики для лучшего придавливания – это обеспечивает хороший контакт с подлежащими тканями и повышает шансы на успешное приживление лоскута. На раны накладывают давящие повязки. Первую перевязку выполняют без удаления марлевых шариков, последующие перевязки проводят в обычном порядке. Время снятия швов определяют с учетом состояния лоскута. В первые дни после оперативного вмешательства назначают УВЧ. Иммобилизацию осуществляют 2-3 недели.
При крупных дефектах применяют более сложный способ – пластику с использованием лоскута на питающей ножке. Место для формирования трансплантата выбирают с учетом поврежденного пальца. Для I пальца лоскут создают в области ладони, для II-V пальцев – в области тенара (места между I пальцем и лучезапястным суставом). Трансплантат выкраивают так, чтобы по форме и размеру он совпадал с поверхностью дефекта, оставляя широкую питающую ножку в области материнского ложа. Поврежденный палец сгибают, трансплантат фиксируют отдельными капроновыми или шелковыми швами. Затем на пальцы и кисть накладывают гипс. Отсечение лоскута от материнского ложа проводят на 18-21 день. В последующем назначают физиопроцедуры и ЛФК.
Источник
Внесуставные переломы дистальных фаланг пальцев кисти. Диагностика и лечение
Переломы дистальных фаланг делят на внесуставные (продольные, поперечные и оскольчатые) и внутрисуставные. Для диагностики и лечения этих видов травм важно знание анатомии дистальной фаланги. Как показано на рисунке, между костью и кожей натянуты фиброзные перемычки, способствующие стабилизации перелома дистальной фаланги.
В пространстве между этими перемычками может сформироваться травматическая гематома, вызывающая сильные боли из-за повышения давления внутри этого замкнутого пространства.
К дистальным фалангам II—V пальцев прикрепляются два сухожилия. Как показано на рисунке, глубокий сгибатель прикреплен к ладонной поверхности, а терминальная порция сухожилия разгибателя — к дорсальной поверхности. При чрезмерном усилии эти сухожилия могут отрываться. Клинически при этом отмечается потеря функции, а рентгенологически можно выявить незначительные отрывные переломы у основания фаланги. Эти переломы считают внутрисуставными.

Механизмом повреждения во всех случаях является прямой удар по дистальной фаланге. Сила удара определяет тяжесть перелома. Наиболее типичен оскольчатый перелом.
При осмотре обычно выявляют болезненность и припухлость дистальной фаланги пальца. Нередко наблюдаются подногтевые гематомы, указывающие на разрыв ногтевого ложа.
В диагностике перелома и возможного смещения одинаково информативны снимки как в прямой, так и в боковой проекциях.
Как упоминалось ранее, часто наблюдаются подногтевые гематомы и разрывы ногтевого ложа. Нередко в сочетании с поперечным переломом дистальной фаланги отмечается неполный отрыв ногтя.

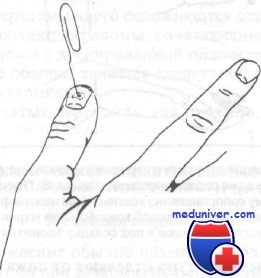
Лонгета типа шпильки для волос, используемая при переломах дистальной фаланги
Лечение внесуставных переломов дистальных фаланг пальцев кисти
Класс А: Iтип (продольные), II тип (поперечные), III тип (оскольчатые). Эти переломы лечат защитной лонгетой, приданием конечности приподнятого положения для уменьшения отека и анальгетиками. Рекомендуется простая лонгета, накладываемая с ладонной стороны, или лонгета типа шпильки для волос. Обе они допускают некоторую степень увеличения объема тканей вследствие отека.
Подногтевые гематомы должны быть дренированы рассверливанием ногтевой пластинки с помощью раскаленной скрепки для бумаг. Эти переломы требуют защитного шинирования в течение 3—4 нед. Оскольчатые переломы могут оставаться болезненными на протяжении нескольких месяцев.

Дренирование подногтевой гематомы скрепкой для бумаги
Класс А: IV тип (со смещением). Поперечные переломы с угловой деформацией или смещением по ширине могут оказаться сложными для репозиции, поскольку вероятна интерпозиция мягких тканей между отломками. При отсутствии коррекции этот перелом может осложниться несращением.
Репозицию часто выполняют тракцией в дорсальном направлении за дистальный фрагмент с последующей иммобилизацией ладонной лонгетой и контрольной рентгенографией для подтверждения правильности репозиции. При неудаче показано направление больного к ортопеду для оперативного лечения.
Класс А (открытые переломы с разрывом ногтевого ложа). Переломы дистальных фаланг в сочетании с разрывами ногтевой пластинки должны рассматриваться как открытые переломы и обрабатываться в условиях операционной. Способ лечения этих переломов описан ниже.
1. Для анестезии следует использовать регионарную блокаду запястья или межпястных промежутков. Затем кисть обрабатывают и укрывают стерильным материалом.
2. Ногтевую пластинку тупо отделяют от ложа (с помощью ложечки или зонда) и матрикса.
3. Удалив ногтевую пластинку, можно поднять ногтевое ложе и произвести репозицию. Затем ногтевое ложе ушивают лигатурой № 5—0 Dexon, накладывая минимальное количество швов.
4. Ксероформную марлю подкладывают под крышу матрикса, отделяя ее от корня. Это предотвращает развитие синехий, которые могут привести к деформации ногтевой пластинки.
5. Палец целиком забинтовывают и для защиты шинируют. Наружный бинт меняют по необходимости, но адаптационный слой, отделяющий корень от крыши матрикса, должен оставаться на месте в течение 10 дней.
6. Для подтверждения правильности репозиции показаны контрольные рентгенограммы. Если отломки кости остаются несопоставлен-ными, можно произвести остеосинтез спицей.
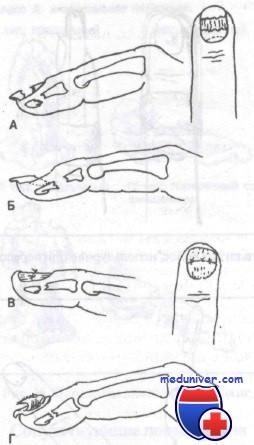
А. Методика лечения открытого перелома дистальной фаланги.
Б. Удаляют ноготь и ушивают ногтевое ложе рассасывающимся швом.
В. Простое ушивание ногтевого ложа приводит к хорошему сопоставлению костных фрагментов фаланги.
Г. Ногтевое ложе укрывают маленькой полоской пропитанной ксероформом марли, которую помещают над ногтевым ложем и под складку эпонихия
Осложнения внесуставных переломов дистальных фаланг пальцев кисти
Переломам дистальных фаланг могут сопутствовать несколько серьезных осложнений.
1. Открытые переломы часто осложняются остеомиелитом. Открытые переломы включают переломы, сочетающиеся с разрывом ногтевого ложа, и переломы с дренированной подногтевой гематомой.
2. Несращение обычно является следствием интерпозиции ногтевого ложа между отломками.
3. При оскольчатых переломах, как правило, наблюдается замедленное сращение.
— Также рекомендуем «Внутрисуставные переломы дистальных фаланг кисти. Диагностика и лечение»
Оглавление темы «Общая травматология. Травмы кисти»:
- Ишемическая контрактура Фолькмана. Клиника и лечение
- Остеомиелит. Клиника и лечение
- Газовая гангрена. Посттравматическая рефлекторная дистрофия
- Синдром жировой эмболии. Клиника и лечение
- Радиоизотопное исследование костей. Показания к сцинтиграфии скелета
- Компьютерная томография (КТ) костей. Диагностические возможности
- Переломы костей кисти. Классификация, диагностика и лечение
- Внесуставные переломы дистальных фаланг пальцев кисти. Диагностика и лечение
- Внутрисуставные переломы дистальных фаланг кисти. Диагностика и лечение
- Переломы средней и проксимальной фаланг пальцев кисти. Диагностика и лечение
Источник
Перелом мизинца на руке представляет собой травматическое повреждение сустава с сопутствующим нарушением целостности кости. Данная травма отличается широким распространением, сопровождается сильными болезненными ощущениями и отечностью. Каковы причины такого перелома, и какое лечение требуется пострадавшему?
От чего возникает?
 При переломе мизинца травмируются костные и соединительные ткани сустава. Сломать мизинец можно при ударе, падении, в результате аварийной ситуации. Часто переломы случаются в быту, при неосторожном обращении с различными инструментами. Мизинец, в силу своего анатомического положения, подвержен травмам значительно в большей степени, нежели другие пальцы!
При переломе мизинца травмируются костные и соединительные ткани сустава. Сломать мизинец можно при ударе, падении, в результате аварийной ситуации. Часто переломы случаются в быту, при неосторожном обращении с различными инструментами. Мизинец, в силу своего анатомического положения, подвержен травмам значительно в большей степени, нежели другие пальцы!
Встречаются в медицинской практике и патологические переломы, когда палец повреждается даже при самых незначительных нагрузках. Спровоцировать травму может недостаток в организме кальция, остеопороз и другие костные заболевания.
Согласно установленной классификации, выделяют следующие виды переломов:
- Закрытый — без повреждения кожных покровов.
- Открытый — с выходом костного обломка через открытую раневую поверхность.
- Без смещения — характеризуется отсутствием повреждения надкостницы и сохранностью анатомического положения костных фрагментов.
- Со смещением — с сопутствующим повреждением надкостницы и сдвигом костных обломков.
- Внутрисуставные.
- Внесуставные — перелом тела кости, без сопутствующего повреждения сустава.
При переломе мизинца необходимо своевременно обратиться за медицинской помощью, чтобы избежать возможной деформации травмированного пальца и нарушений в функционировании конечности!
Как проявляется?
Основной симптом переломов мизинца — это сильные, ярко выраженные болезненные ощущения, возникающие в момент травмы.
Боли усиливаются при прикосновениях или попытках совершения каких-либо движений.
Помимо этого, врачи-травматологи выделяют следующие признаки перелома данного типа:
- Отечность, припухлость;
- Нарушение двигательной активности;
- Патологическая подвижность сустава в области повреждения;
- Гематомы, подкожные кровоизлияния;
- Деформация пальца;
- Кровоизлияние под ногтевую пластину;
- Укорочение, искривление мизинца.

Сломанный мизинец не может полностью сгибаться или разгибаться, при попытках движения слышится характерный, специфический хруст. Открытые повреждения обычно сопровождаются кровотечением. В ране можно увидеть костные осколки. В случае перелома закрытого типа, в местах, где сместившиеся костные фрагменты упираются в мягкие ткани, заметны своеобразные, специфические выступы.
При внутрисуставной травме потерпевший жалуется на ярко выраженный болевой синдром, который постепенно ослабляется. Человек, сломавший мизинец, на некоторое время сохраняет трудоспособность. Насторожить должна сильная отечность, увеличивающаяся на протяжении нескольких часов, что обусловлено скоплением крови в области суставной сумки. На протяжении суток мизинец становится неподвижным.
В некоторых случаях (например, при внутрисуставных повреждениях), выявить перелом бывает довольно сложно, а между тем, данная травма требует грамотного и своевременного лечения. Поэтому при проявлении хотя бы некоторых характерных симптомов, необходимо обратиться в травматологическое отделение и сделать рентгенографический снимок.
В чем опасность?
Переломы мизинца, при отсутствии должного лечения, могут стать причиной развития следующих осложнений:
- Суставная деформация;
- Приростание кожной ткани к хрящевой;
- Формирование костной мозоли;
- Воспалительные процессы;
- Суставная деформация;
- Процессы гнойного характера;
- Нарушение подвижности и основных функций сустава.

Первая догоспитальная помощь
При подозрении на данную травму, необходимо предпринять меры по обездвиживанию поврежденного пальца. В целях иммобилизации накладывают шину, изготовленную из любых подручных средств. Чтобы уменьшить припухлость и предупредить образование обширной гематомы, к мизинцу прикладывают лед, холодные компрессы.
Если речь идет о повреждении закрытого типа, то, в первую очередь, нужно остановить кровотечение, обработать раневую поверхность антисептиком и наложить стерильную повязку. После оказания первой доврачебной помощи больного необходимо доставить в лечебное учреждение и передать на попечение профессионалов.
Методы лечения
Лечение перелома мизинца на руке зависит от типа травмы. При повреждениях без сопутствующего смещения специалист проводит иммобилизацию, накладывая на область сломанного пальца шину и гипсовую повязку.
Если диагностирована травма с сопутствующим смещением, требуется проведение хирургического вмешательства, направленного на предупреждение нарушений суставных функций и двигательной активности. Репозиция — сопоставление и вправление костных фрагментов, осуществляется под действием местной анестезии, после чего накладывается фиксирующая гипсовая повязка.

Реабилитационный период
Пациентов интересует вопрос – сколько заживает перелом данного типа? Сроки восстановления во многом зависят от степени тяжести травмы и применяемых терапевтических методов. Закрытые повреждения, без сопутствующего смещения, заживают на протяжении 2–3 недель.
При условии грамотного лечения и соблюдения всех врачебных рекомендаций, подвижность и функциональность мизинца восстанавливается обычно уже через месяц. В более сложных клинических случаях, гипс снимают лишь спустя 1,5 месяца с момента получения травмы. А полная реабилитация длится до 2,5-3 месяцев.
Если проводилось хирургическое вмешательство, то сроки восстановления могут увеличиваться, при наличии сопутствующих постооперационных осложнений!
Для того чтобы ускорить процесс заживления и предупредить возможные осложнения, необходим полноценный реабилитационный курс. Пациентам назначается лечебный массаж, способствующий устранению болезненных ощущений, нормализации процессов лимфообращения и кровообращения, снятию напряжения и скорейшему восстановлению пальцевых тканей.

Используются противовоспалительные и антисептические мази, рекомендованные лечащим врачом в индивидуальном порядке. Лекарственные средства втирают в область травмированного мизинца легкими, массажными движениями по 2–3 раза на протяжении суток.
Основным реабилитационным мероприятием являются занятия лечебной физкультурой. Помимо специальных упражнений, назначенных специалистом по ЛФК, пациентам рекомендуется перебирать рисовые зерна, перекладывая их из одной емкости в другую, сжимать и раскатывать пластилин, заниматься с эспандером.
Хороший эффект после снятия гипсовой повязки дают ванночки для рук с морской солью Данная процедура активизирует регенерационные процессы, снимает боль, отеки и признаки воспаления. Обратить внимание придется и на питание. Для полноценного восстановления и ускоренного сращивания костной ткани в меню пациента должны входить продукты, богатые кальцием, аминокислотами, витаминами. В рацион рекомендуется включить злаки, овощи и фрукты, молочную продукцию, бобовые, орехи, морепродукты, рыбу.
При переломах мизинца существуют серьезные риски деформации пальца, нарушений основных функций сустава и верхней конечности. Однако, профессиональное, своевременное лечение в сочетании с полноценной комплексной реабилитацией, позволяет избежать столь нежелательных последствий, добиться полного восстановления поврежденного мизинца буквально за 1–1,5 месяца!
Источник
