Неоперированный перелом бедра
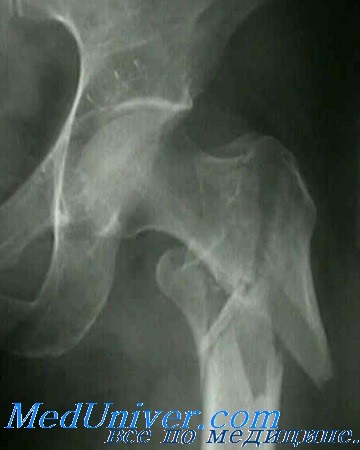
Межвертельный перелом бедра. Диагностика и лечение
Межвертельные переломы являются внекапсульными и проходят через губчатую кость между большим и малым вертелами. Они обычно встречаются у пожилых больных в возрасте от 66 до 76 лет, у женщин в 4—6 раз чаще, чем у мужчин. Кровоснабжение этой области очень хорошее благодаря тесному прилеганию окружающей мускулатуры и наличию губчатой кости.
Внутренние ротаторы бедра остаются прикрепленными к проксимальному фрагменту, в то время как короткие наружные ротаторы остаются прикрепленными дистальнее головки. Классификацией Boyd и Griffin пользуются большинство ортопедов, однако врачам неотложной помощи достаточно классифицировать эти переломы только на стабильные (I тип) и нестабильные (II тип).
Класс В, I тип: стабильные межвертельные переломы. Единичная линия перелома пересекает кортикальный слой между двумя вертелами. Между диафизом и шейкой бедренной кости смещения нет. Класс В, II тип: нестабильные межвертельные переломы. Между диафизом и шейкой бедра имеется несколько линий перелома или фрагментация с сопутствующим смещением.
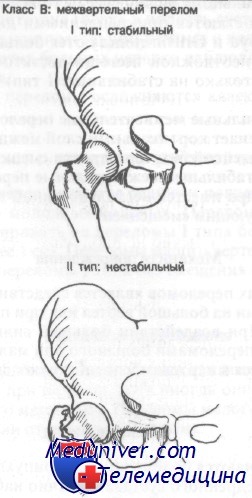
Большинство этих переломов является следствием прямой травмы, например при падении на большой вертел или при передаче силы по оси бедренной кости. При воздействии большей силы это повреждение может сочетаться с переломами большого или малого вертела. Мышцы, прикрепляющиеся к вертелам, способствуют дальнейшему смещению фрагментов.
У больного отмечаются болезненность, припухлость и кровоизлияния в области тазобедренного сустава. Обычно наблюдается укорочение конечности с наружной ротацией вследствие тяги подвздошно-поясничной мышцы.
Для выявления этих переломов обычно достаточно снимков в прямой и боковой проекциях.

Лечение межвертельных переломов бедра
Неотложная помощь при этих переломах включает иммобилизацию больного, анальгетики и госпитализацию. Повреждения II типа лучше всего лечить методом открытой репозиции с внутренней фиксацией, позволяющей раннее начало движений. Переломы I типа можно лечить постельным режимом, скелетным вытяжением по Russell с последующим переходом от частичной к полной нагрузке на конечность.
Межвертельные переломы имеют несколько серьезных осложнений.
1. Летальность при этих переломах достигает 10—15%, что объясняется преобладанием в этой группе больных пожилого возраста.
2. Послеоперационные осложнения — развитие в 5—8% случаев остеомиелита и протрузия гвоздя в полость сустава.
3. При длительном постельном режиме и недостаточной физической активности у этих больных нередко наблюдаются тромбоэмболические осложнения.
4. Иногда эти переломы осложняются аваскулярным некрозом и несращением.
— Также рекомендуем «Вертельные и подвертельные переломы бедра. Диагностика и лечение»
Оглавление темы «Переломы бедра, костей голени»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
Значительная часть пожилых людей страдает опасным заболеванием — остеопорозом. У таких больных даже незначительные травмы могут привести к переломам. При этом особенно опасен синдром падений. Часто его последствием становится перелом шейки бедра. Представляем вниманию читателей научную статью «Комплексная профилактика делирия у пациентов старших возрастных групп с не оперированным переломом шейки бедра», посвященную проблемам здоровья в пожилом возрасте. Ее авторами являются врачи Городской клинической больницы № 31 Санкт-Петербурга и московского НИМЦ «Геронтология». В данной работе подробно рассматривается синдром падений и профилактика делирия.
СПб ГБУЗ «Городская клиническая больница № 31», Санкт-Петербург.
АНО «НИМЦ «Геронтология», Москва
Авторы: Будылев С.А., Селиванов А.Н., Куликов В.А.
«Комплексная профилактика делирия
у пациентов старших возрастных групп
с не оперированным переломом шейки бедра»
Комплексная профилактика делирия у пациентов старших возрастных групп с не оперированным переломом шейки бедра
Аннотация. Одной из основных проблем современной гериатрии является синдром падений, который нередко приводит к длительному вынужденному лежачему положению пациента. В свою очередь, данное состояние приводит к развитию делирия, который как гериатрический синдром в остром периоде перелома шейки бедра развивается у 50% пациентов, в период госпитализации после проведенной операции по поводу перелома проксимальной части бедра – у 20-30% пациентов. Велика частота развития делирия и в отдаленном после травмы периоде. Опасность делирия как гериатрического синдрома заключается в снижении контроля пациента за своим поведением, прогрессировании хронических когнитивных расстройств, увеличении уровня зависимости, что весьма нежелательно при осуществлении ухода в домашних условиях или домах-интернатах для пожилых граждан и инвалидов.
Ключевые слова: делирий, комплексная профилактика, перелом шейки бедра, старшая возрастная группа.
В современной гериатрии большое значение имеет синдром падений и его осложнения, наиболее частым из которых является перелом шейки бедра. Следует отметить, что до сих пор нет четкого понимания о наиболее целесообразных методах оперативного лечения этой патологии в гериатрической практике (применение металлоостеосинтеза или первичного эндопротезирования), а нередко, ввиду тяжелого общего соматического состояния пациента или низкого потенциала к послеоперационной реабилитации, приходится прибегать к консервативному методу ведения, частота которого в отношении пациентов гериатрического профиля составляет не менее 60 — 70% [1, 5]. Длительное пребывание в условиях постельного режима способствует утяжелению состояния пациента за счет пролежней, недержания мочи, запоров, тревожно-депрессивного синдрома и делирия.
Делирий как гериатрический синдром в остром периоде перелома шейки бедра развивается у 50% пациентов, в период госпитализации после проведенной операции по поводу перелома проксимальной части бедра – у 20 – 30% пациентов [2, 6]. Велика частота развития делирия и в отдаленном после травмы периоде. Опасность делирия как гериатрического синдрома заключается в снижении контроля пациента за своим поведением, прогрессировании хронических когнитивных расстройств, увеличении уровня зависимости, что весьма нежелательно при осуществлении ухода в домашних условиях или домах-интернатах для пожилых граждан и инвалидов [3]. В этой связи нами было проведено исследование, целью которого являлось предложить комплексную систему профилактики делирия у пациентов пожилого и старческого возраста с неоперированным переломом шейки бедра и оценить ее эффективность.
Материал и методы
Всего в исследовании приняло участие 189 пациентов в возрасте от 76 до 83 лет, средний возраст составил 78,4+2,4 года. Общая характеристика пациентов представлена в табл. 1.
Таблица 1
№ п/п Характеристика пациентов Абс. %
1. Медиальный перелом шейки бедра 158 83,6
2. Латеральный перелом шейки бедра 31 16,4
3. Наличие инвалидности 119 62,9
4. Одиноко проживающие пожилые люди 104 55,0
5. Применение деротационного сапожка как метода консервативного лечения 171 90,5
6. Наличие артериальной гипертензии как сопутствующей патологии 152 80,4
7. Ишемическая болезнь сердца 140 74,1
8. Хроническая венозная недостаточность нижних конечностей 105 55,6
9. Остеоартроз различной локализации 169 89,4
10. Нуждаемость в уходе со стороны службы социальной защиты и социального обеспечения 157 83,1
Проведенное исследование проходило в два этапа.
На первом этапе было осмотрено 123 пациента с переломом шейки бедра, которым по причине высокого анестезиологического риска и низкого потенциала послеоперационной реабилитации был противопоказан оперативный метод лечения. При диагностике делирия нами были использованы диагностические критерии, изложенные в четвертом издании «Diagnostic and Statistical Manual of Mental Disorders»
(DSM-IV-TR®) Американской психиатрической ассоциации [4]. Возраст пациентов составлял от 76 до 82 лет. Они были разделены на две группы – первая, численность которой составляла 62 пациента, средний возраст – 78,2+2,1 лет – не имела синдрома делирия и была осмотрена психиатром профилактически; вторая группа пациентов была осмотрена психиатром в связи с наличием синдрома делирия, ее численность была 61 пациент, их средний возраст составлял 79,1+2,2 года. После купирования синдрома делирия у пациентов обеих групп был проведен углубленный осмотр для выявления особенностей соматического статуса, а также был проведен специализированный гериатрический осмотр с использованием специальной компьютерной программы.
Вторая часть проведенной работы представляла собой рандомизированное, контролируемое исследование и было направлено на изученное эффективности разработанной схемы профилактики синдрома делирия. Было сформировано две группы пациентов – контрольная (n=32, возраст пациентов от 76 до 82 лет, 77,9+1,5 года) и основная (n=34, возраст пациентов от 76 до 83 лет, средний возраст 78,1+1,8 года). Критериями включения в исследование явилось наличие в анамнезе купированного синдрома делирия; наличие в анамнезе перелома шейки бедра с противопоказаниями к оперативному лечению – соматическая и нервно-психическая патология, обусловливающая высокий анестезиологический риск и низкий потенциал пациент к реабилитации; средний возраст пациента. Критерии исключения – острая соматическая патология (внегоспитальная пневмония, инфаркт миокарда и пр.); онкологическая патология IV клинической группы; синдром деменции и другие состояния, которые затрудняют контакт с пациентом. Продолжительность применения предложенных мер профилактики синдрома деменции составила 1 месяц, период наблюдения составил 3 месяца, при этом в сравниваемых группах были оценены следующие параметры: частота возникновения и продолжительность эпизодов делирия; состояние гериатрического статуса, а именно когнитивные способности, синдром мальнутриции, моральный статус; качество жизни.
При проведении статистической обработки полученных в работе результатов был применен метод оценки значимости различий двух совокупностей путем применения критерия t-Стьюдента, рассчитан коэффициент корреляции; разность показателей была достоверна при p<0,05.
Результаты и обсуждение
При изучении гериатрического статуса пациентов с делирием было выявлено, что у них в достоверно большей степени по сравнению с
пациентами без делирия были выражены такие гериатрические синдромы как снижение слуха и зрения, хронический болевой синдром, они принимали достоверно большее количество медикаментов и были старше по возрасту (табл. 2)..
Таблица 2
Особенности гериатрического статуса пациентов с синдромом делирия (в баллах по данным визуальной аналоговой шкалы)
Особенности гериатрического статуса Пациенты без синдрома делирия (n=62) Пациенты с синдромом делирия (n=61)
Снижение слуха 2,3+0,1 1,4+0,2*
Снижение зрения 2,4+0,3 1,5+0,2*
Количество принимаемых
препаратов (среднее количество
на одного пациента) 4,1+0,2 8,3+0,4*
Хронический болевой синдром 2,1+0,3 4,1+0,1*
Эмоциональная лабильность 3,4+0,3 1,2+0,2*
Индекс полиморбидности
(среднее количество заболеваний
на одного пациента) 2,3+0,2 4,8+2,9*
Возраст (годы) 73,1+2,2 81,2+2,9*
* p<0,05 при сравнении пациентов с синдромом делирия и без делириозных расстройств
При применении опросников и шкал специализированного гериатрического осмотра было выявлено следующее. У пациентов с переломом шейки бедра, испытывающим состояние гипомобильности и другие ограничения независимости, но без синдрома делирия имел место риск развития синдрома мальнутриции (19,2+0,3 балла), при синдроме делирия имелся развернутый синдром мальнутриции – 11,5+0,2 балла, p<0,05. Для пациентов с неоперированным переломом шейки бедра без синдрома делирия характерно хорошее моральное состояние (45,1+0,3 балла), с синдромом делирия – удовлетворительное моральное состояние (56,2+0,4 балла), p<0,05. Без синдрома делирия уровень когнитивных способностей пациентов оценивался в 21,9+0,5 балла (легкие нарушения), с синдромом делирия – в 15,3+0,3 балла, что соответствовало умеренным нарушениям.
В соответствие с полученными данными об особенностях гериатрического статуса пациентов с синдромом делирия нами были предложены следующие комплексные меры его профилактики:
оптимизация питания посредством применения питательной смеси «Унипит», которая позволяет восполнить дефицит белков, витаминов, других нутриентов, клетчатки, употребление жидкости без ограничений в зависимости от потребностей пациента; меры по улучшению коммуникации с внешним миром и повышению когнитивных способностей – подбор слухового аппарата, очков, применение линз при чтении, организация среды, в которой пребывает пациент, с целью минимизации зависимости от посторонней помощи, применение вертикализаторов; применение лечебной физкультуры, массажа, включая упражнения для улучшения дренажной функции бронхов. Проводилась тщательная ревизия проводимой лекарственной терапии, включение в рацион БАДов ускоряющих сращивание костной ткани (Остеомед-форте, Одуванчик-П, Апитонус-П), минимизация полипрагмазии, тщательный подход к назначению лекарственных препаратов таких групп как транквилизаторы, ноотропы; меры психологической адаптации пациенты с целью коррекции морального статуса (рациональная психотерапия, методы отвлечения, терапия занятостью); проведение регулярных медицинских осмотров для своевременного выявления и коррекции осложнений со стороны сердечно-сосудистой и дыхательной систем, хронической почечной и печеночной недостаточности, анемического синдрома, пролежней, нарушений сна.
Объяснение включения БАДов ускоряющих сращивание обломков костей следующее. Концентрация кремния в месте перелома возрастает до 50 раз. Лекарственное растение одуванчик является источником кремния, улучшает реологические свойства крови, тем самым способствует улучшению кровоснабжения места перелома. Одуванчик-П применяется по 2 таблетки 3 раза в день. Апитонус-П, сделанный на основе: пчелиной обножки, маточного молочка, дигидрокверцетина, витаминов С и Е – является источником незаменимых аминокислот, макро и микро элементов. Апитонус-П применяется по 1 таблетке 3 раза в день. Остеомед-форте – это анаболизатор костной ткани, субстрат для продукции собственных андрогенов, он стимулирует остеобласты в костях пациента, тем самым ускоряет сращивание переломов. Применяется по 2 таблетки утром и вечером.
При изучении эффективности предложенной схемы профилактики синдрома делирия было показано снижение частоты и степени выраженности делирия (табл. 3).
Таблица 3
Влияние разработанной схемы профилактики синдрома делирия на его клиническое течение
Показатель Контрольная группа Основная группа до после До после
Частота эпизодов делирия (10
дней наблюдения) 3,7+0,3 3,7+0,4 3,8+0,5 2,1+0,3*
Средняя продолжительность
эпизода делирия (часы) 3,6+0,5 3,7+0,8 3,7+0,6 1,8+0,5*
*p<0,05 при сравнении динамики показателей в основной группе
При проведении специализированного гериатрического осмотра было выявлено, что улучшение клинического течения синдрома делирия было достоверно обусловлено улучшением когнитивных способностей, статуса питания и морального состояния пациентов (r=0,8, p<0,05). Так, в контрольной группе по данным позициям не было отмечено динамики данных: в отношении когнитивного статуса – 17,5+0,5 и 17,4+0,6 баллов в динамике наблюдения, синдрома недостаточности питания — 11,4+0,3 и 11,5+0,7 баллов, морального состояния — 64,2+1,5 и 64,4+1,6 баллов; в основной группе по всем параметрам имело место достоверное улучшение показателей: когнитивный статус – 17,6+0,3 и 26,0+0,4 баллов, синдром недостаточности питания — 11,7+0,5 и 19,5+0,6 баллов, моральное состояние — 64,3+1,4 и 50,7+1,5 баллов, p<0,05. Также нами было показано, что интегральный показатель качества жизни у пациентов контрольной группы не имел достоверных отличий в динамике наблюдения, в основной группе он достоверно увеличивался, соответственно, 25,3+3,1 и 25,1+2,2 балла (контрольная группа), 25,1+2,3 и 32,4+2,1 балла (основная группа), p<0,05 в основной группе. Улучшение показателя качества жизни при
применении разработанной нами схемы профилактики делирия составило 35,5%.
Выводы. 1. Гериатрический статус пациентов с неоперированным переломом шейки бедра характеризуется нарушениями пищевого режима, полипрагмазией, тревожно-депрессивным синдромом, синдромом снижения слуха и зрения, хроническим болевым синдромом, синдромом эмоциональной лабильности, а также высоким индексом полиморбидности, что обусловливает развитие синдрома делирия.
2. В комплекс мер профилактики делирия целесообразно включать оптимизацию питания пациента и питьевого режима, включение в рацион БАДов ускоряющих консолидацию переломов (Остеомед-форте, Одуванчик-П, Апитонус-П), меры по повышению когнитивных способностей, лечебную физкультуру, купирование полипрагмазии, психологическую поддержку пациента, своевременную коррекцию гериатрического и общесоматического статуса способствует устранению причин развития синдрома делирия и может рассматриваться как система его профилактики.
3. Внедрение комплексной системы профилактики синдрома делирия способствует улучшению его клинического течения на 35,4%, улучшает показатели специализированного гериатрического осмотра (когнитивный статус, моральное состояние и статус питания) на 30,5%, повышает качество жизни на 35,5%.
Будылев С.А.1, Селиванов А.Н.1.2, Куликов В.А. 2
1 СПб ГБУЗ «Городская клиническая больница № 31», Санкт-Петербург,Россия, 197110, пр.Динамо, дом 3, e-mail: b31@zdrav.spb.ru
2 АНО «Научно-исследовательский медицинский центр «Геронтология», Москва, e-mail: wrach73@mail.ru
Статья в журнале «Врач», №6, 2016
Источник
Перелом бедренной кости со смещением является самой опасной травмой для человека. Особенно следует беречь себя от травм людям в преклонном возрасте, так как при повреждении шейки бедра приходится долгое время находиться в лежачем положении, из-за этого могут возникнуть осложнения со стороны работы сердечно-сосудистой и дыхательной системы.
Виды перелома бедренной кости
Кость бедра является самой большой трубчатой костью в теле человека. Она поделена на следующие отделы:
- верхний концевой отдел (эпифиз);
- нижний концевой отдел;
- центральный отдел (диафиз);
В связи с этим перелом бедра подразделяется на три вида.
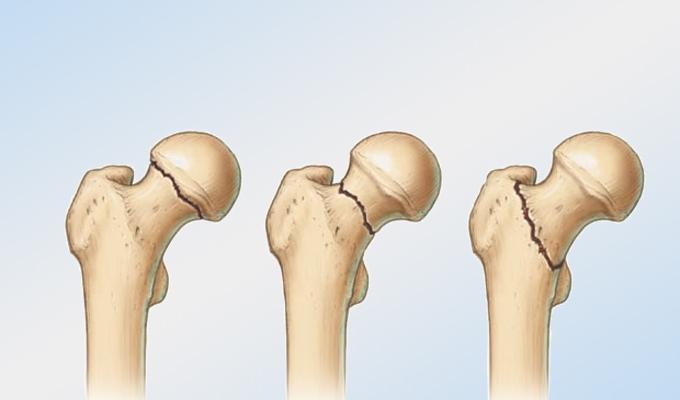
Травма верхнего отдела бедра
Проксимальный отдел бедра располагается в районе тазобедренного, то есть в месте соединения кости с ее головкой.
При травме проксимального отдела повреждаются следующие части кости:
- шейка бедра;
- головка бедра.
Травма шейки бедра самый опасный вид повреждения, и имеет высокий процент осложнений.
Основными признаками травмы верхней трети бедра являются следующие симптомы:
- Болезненность в тазовой области.
- Боль усиливается при постукивании по пятке травмированной ноги.
- Незначительное укорочение ноги.
- Появляется «синдром прилипшей пятки», это когда пострадавший не может оторвать ногу от поверхности.
- В горизонтальном положении нога пострадавшего вывернута наружу.
Гематома появляется в течение пары дней после травмы. В положении лежа боль значительно уменьшается.
Важно! При так называемом «вколоченном переломе» некоторые пострадавшие могут спокойно отрывать ногу от поверхности и даже ходить, опираясь на нее.
Если вовремя не обнаружить такой вид травмы, то «сросшиеся» части костей распадутся, и травма осложнится смещением костей, что в свою очередь затруднит срастание и без того трудно поддающегося заживлению перелома.
Лечение
В настоящее время врачи рекомендуют оперативное лечение при данном виде перелома.
Проводят следующие виды операций:
- Фиксация отломков кости при помощи различных приспособлений, например, гвоздя. После операции пациента обездвиживают на 3 недели. Нагружать больную ногу запрещается около полугода.
- Эндопротезирование. После этой операции больному рекомендуют разрабатывать ногу уже через месяц.
- Реабилитация после перелома бедра.
Замена поврежденного сустава, несомненно, является существенным плюсом для пожилых людей.
Травма средней части бедра
Основными симптомами при такой травме являются следующие признаки:
- Болезненные ощущения в месте перелома.
- Нетипичная подвижность кости.
- Нога ниже перелома вывернута кнаружи.
- Укорочение конечности.
- Отек.
Часто кость из-за такого вида травмы смещается из-за сокращения мышц во время травмы.
Лечение
При переломе средней части бедра применяют следующие виды лечения:
- Вытяжение конечности.
- Операция на бедренной кости. Она заключается в фиксации кости при помощи специального штифта.
Также фиксацию сломанной кости производят специальными пластинами.
При лечении перелома с помощью вытяжения поврежденной ноги производят следующие действия:
- Конечность фиксируют на специальном аппарате под углом в зависимости от вида перелома. Фиксацию производят на 1,5-2 месяца.
- После накладывают гипс примерно на 3 месяца.
Ходить можно примерно через два месяца после завершения вытяжки, при этом не сильно нагружая ногу, и только при помощи костылей.
Трудоспособным человек становится через 3-6 месяцев после травмы, этот период во многом зависит от возраста и физической формы пострадавшего.
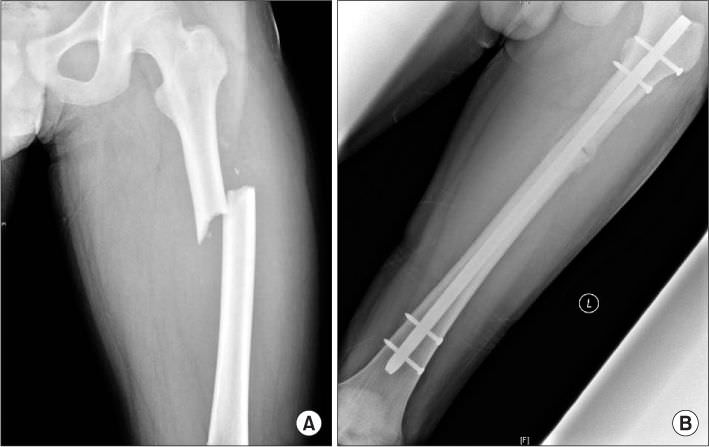
Травма нижнего отдела бедра
Дистальный отдел бедра – нижняя часть трубчатой кости бедра, чаще всего перелом происходит в области над коленным суставом.
Основными симптомами такого перелома являются следующие признаки:
- боль в колене;
- отек колена;
- ограничена подвижность колена;
- голень может быть повернута внутрь или наружу.
В группе риска такой травмы находятся люди преклонного возраста. Также может возникать перелом бедра со смещением.
Лечение
При травме без смещения проводится следующее лечение:
- Из поврежденного колена спец шприцом выкачивается кровь.
- Скелетное вытяжение.
- Наложение гипса на 4-5 недель.
Лечение может проходить как со вскрытием коленного сустава, так и без вскрытия. При переломе со смещением применяется следующее лечение:
- Производится фиксация отломков специальными пластинами.
- Если перелом был зафиксирован хорошо, то последующее наложение гипса не производят.
При травме среднего отдела бедренной кости у ребенка появляется риск того, что нога укоротится в длину, так как рост конечности в длину происходит именно за счет костей, составляющих коленный сустав. При таком переломе укорочение кости происходит в 25% случаев. Поэтому после перелома бедра часто применяется операция, а также очень важна реабилитация после операции.
Важно! При оказании первой помощи пострадавшему необходимо прощупать область под коленом, для того чтобы убедится есть ли пульс в артерии, так как бедренная артерия находится очень близко к этому отделу.
Физическую активность человек начинает через 3-4 месяца после травмы.
Восстановительный период

Очень важным этапом после перелома бедра станет реабилитация, которая длится до 6 месяцев. Также она может происходить в домашних условиях.
Важно! Быстрое и полное сращивание перелома частей шейки бедра происходит только в детском возрасте.
Как быстро восстановиться после перелома? Несомненно, самый сложный период восстановления у людей наблюдается после перелома шейки бедра. В этом случае важно сразу начать реабилитировать поврежденную ногу.
ЛФК
Гимнастика является основой успешного восстановления ноги. Ее можно начать выполнять уже вскоре после операции, даже не вставая с постели. Можно выполнять следующие упражнения:
- Двигать пальцами на ногах.
- Вращение плечами из положения лежа.
- Вращение головой.
- Упражнения с небольшими гантелями или экспандером для тренировки рук.
Такие действия предотвратят застой крови в теле, и улучшат обмен веществ.
После того, как пациенту разрешат вставать с кровати, арсенал ЛФК пополнят следующие упражнения:
- Сгибание и разгибание колена.
- Поднимание прямых ног поочередно.
- Вращение стопами по кругу.
- Сведение коленей вместе и так далее.
Следующим этапом будет обучение ходьбе с помощью костылей или ходунков, уменьшая опору на руки с момента укрепления мышц ног.
Важно! Дети должны восстанавливаться под присмотром реабилитолога.
Если во время выполнения упражнений возникает боль, ее терпеть нельзя, это вредит сердечно сосудистой системе. Следует принять обезболивающее лекарство.
Массаж
Массаж способен творить чудеса. Плюсами массажа являются следующее:
- Улучшает кровообращение.
- Предотвращает проблемы с легкими.
- Нормализует состояние мышц.
Массаж можно начинать уже на 2 день после операции.
Важно! Массаж следует делать аккуратно, в особенности людям преклонного возраста, чтобы не навредить сердечно сосудистой системе организма.
Продолжительность массажа нужно согласовывать с лечащим врачом. Также не стоит доверять массаж непрофессионалу.
Питание
Питание – важная составляющая периода восстановления после операции, так как для лучшего заживления костей необходим целый комплекс витаминов и минералов. Рацион пациента с переломом ноги должен состоять из следующих продуктов:
- продукты с повышенным содержанием кальция;
- наваристые костные бульоны;
- крупы;
- овощи;
- овощные супы и пюре.
Все эти принципы реабилитации подойдут также людям с переломом бедренной кости, у которых лечение проводилось консервативным методом.
Переломы бедренной кости – очень серьезные травмы. Лучшей профилактикой перелома бедренной кости является поддержание физической активности течении всей жизни, которая укрепляет кости и организм в целом.
Источник
