Мрт переломы костей

МРТ костей и суставов позволяет получить трехмерное изображение высокой четкости для реальной оценки степени заболевания и области поражения, чтобы назначить правильное лечение. Благодаря высокой чувствительности томографа, определяют незначительные аномалии, микропереломы от нагрузок и травм.
МРТ костей скелета и суставов
Это эффективный метод для диагностирования поражений позвоночника и суставов. С его помощью определяют патологии в развитии и работе органов, прогнозируют процесс заболевания.
Главным преимуществом МРТ перед КТ и рентгеном является визуализация структур внутри сустава, сухожилий и связок. Оборудование выдает послойные изображения высокого качества.
Преимущества магнитно-резонансной томографии:
- Неинвазивный способ диагностики. В ходе обследования не происходит травмирование организма.
- Высокое качество изображений. Врач видит четкую картину патологии. Метод позволяет выявить заболевание на ранней стадии и значительно улучшить прогноз лечения.
- Безопасность и отсутствие лучевого воздействия. Процедура может быть назначена для обследования маленьких детей.
Для каких костей можно делать МРТ?
МРТ применяют для исследования пяточных, височных костей, таза и черепа. При обследовании позвоночника выявляют изменения в позвоночном столбе, остеохондроз и его осложнения. Метод помогает определить поражения спинномозгового вещества, ущемление нервов, а также врожденные патологические процессы. В результате МРТ костей получают высокоинформативные снимки, позволяющие обнаружить малейшие отклонения и своевременно начать лечение.
МРТ височных костей
Одним из самых информативных и быстрых способов диагностики височных костей является МРТ. Оперативность и информативность обследования при травме головы является фактором, определяющим успешный прогноз лечения. Чтобы оценить сложность травмы и принять решение о необходимости операции, прибегают к МРТ. Роль височной кости велика, она является несущей, защищает внутреннее ухо. При любой травме необходима точная и быстрая диагностика, в таких ситуациях лучшим решением является именно магнитно-резонансная томография, которая не требует никакой специальной подготовки.
Как проходит процедура?
Пациента укладывают на специальный стол, который перемещают в томограф, чтобы голова находилась внутри. Время обследования составляет 25 минут. Если используется контрастирующее вещество, длительность процедуры увеличивается до 40 минут. МРТ с контрастированием назначают для уточнения контура патологии и при подозрении на онкологию. Вещество вводят внутривенно, оно распространяется с кровью и накапливается в пораженных тканях. При этом вред организму не наносится, контраст полностью выводится в течение суток. Во время обследования нужно лежать неподвижно, в противном случае это негативно отразится на четкости снимков. На следующий день пациент получает результаты с расшифровкой врача, в которой указываются патологические изменения и рекомендации.
Показания и противопоказания
Процедуру назначают при:
- нарушениях зрения или слуха;
- боли в среднем ухе;
- отите и гнойных выделениях из уха;
- травмах виска;
- нарушениях работы челюсти и лицевых мышц;
- абсцессах;
- подозрении на опухоль;
- нарушении вкусовых ощущений.
МРТ височной кости не проводят при беременности (первый триместр) и лактации. Противопоказанием является наличие электронных и металлических имплантатов, а также почечная недостаточность. Выраженная клаустрофобия является препятствием к проведению процедуры. По техническим причинам МРТ не проводится пациентам с весом более 120 кг.
МРТ тазовых костей
Это эффективный и точный метод диагностики повреждений костей таза. Травмы тазовой области являются тяжелыми и сложными из-за большого количества кровеносных сосудов и нервных окончаний. Благодаря тому, что МРТ тазовых костей показывает четкую картину патологий и повреждений, специалист может точно провести диагностику и назначить лечение. Метод позволяет избежать ошибок при диагностировании и не допустить инвалидности пациента.
Как проходит процедура?
Пациент ложится на спину, таз фиксируют с помощью валиков и ремней. Стол перемещают в зону томографа. Процедура сканирования занимает 20 минут. Во время нее нельзя двигаться, чтобы получить снимки высокого качества.
Показания и противопоказания
Процедуру назначают при:
- переломах и трещинах;
- подозрении на онкологию;
- ущемлении нервов;
- аномалиях в развитии костей;
- туберкулезе, сепсисе, сифилисе.
Среди противопоказаний к проведению МРТ: наличие кардиостимулятора и электронных имплантатов, тяжелая патология почек и первый триместр беременности.
Показывает ли МРТ переломы костей?
Когда рентген не дает точных результатов, назначают МРТ. Оборудование визуализирует малейшие смещения и трещины, помогает с высокой точностью определить степень повреждения при переломе. Корректная диагностика позволяет специалисту точно спланировать операцию и процесс лечения. Отсутствие лучевой нагрузки делает диагностику безопасной.
Магнитно-резонансная томография с проекцией костей
Исследование назначают при повреждениях, затрагивающих вертлужную впадину, при подозрении на перелом шейки и головки бедренной кости без смещения. МРТ визуализирует срезы костей в разных проекциях и с разных сторон. Врач может увидеть зону обследования в аксиальной проекции. Это особенно актуально при задних и передних смещениях для выбора оптимальной схемы лечения.
Источник
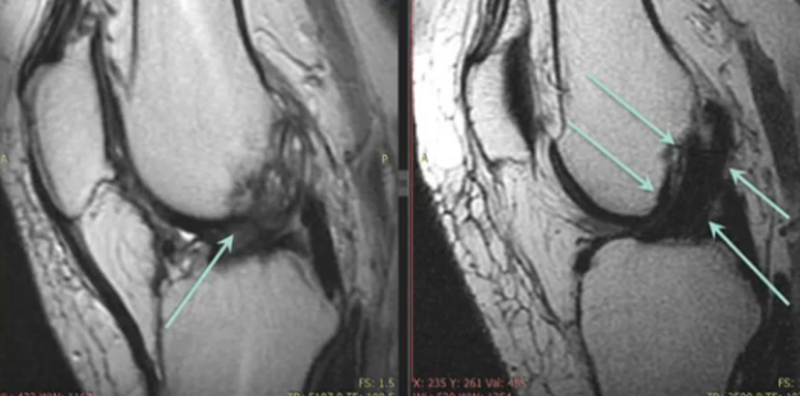 Перелом в коленном суставе (указан стрелками)
Перелом в коленном суставе (указан стрелками)Травмы, ушибы или падения могут сопровождаться серьезными повреждениями. Среди них нередко встречаются нарушения целостности костей. При признаках вывиха, растяжения связок, ушиба, осложненного или неосложненного перелома врачи предпочитают рентгенографию. Метод быстрый, простой и доступный, часто клиники располагают собственным оборудованием для проведения исследования. При подозрении на осложненные переломы, подготовке к операции обычно применяют КТ. Оба метода базируются на рентгеновском излучении и позволяют четко визуализировать костную ткань. Однако врачи-травматологи в дополнение нередко назначают магнитно-резонансную томографию. Процедура дорогостоящая, поэтому у пациентов возникает вопрос: «Видны ли на МРТ переломы, и зачем проводить исследование, если повреждение уже обнаружено?» МР-сканирование — высокоинформативная диагностическая процедура, которая поможет правильно подобрать лечение.
Видны ли на МРТ переломы?
Магнитно-резонансная томография базируется на свойствах магнитного поля. Под воздействием последнего изменяется движение атомов водорода, которые входят в молекулы воды и в разном количестве присутствуют во всех тканях организма. Аппарат улавливает импульсы от возбужденных протонов и преобразует их в изображение. В результате получают послойные снимки исследуемой области, на которых хорошо просматриваются ткани с разным содержание жидкости.
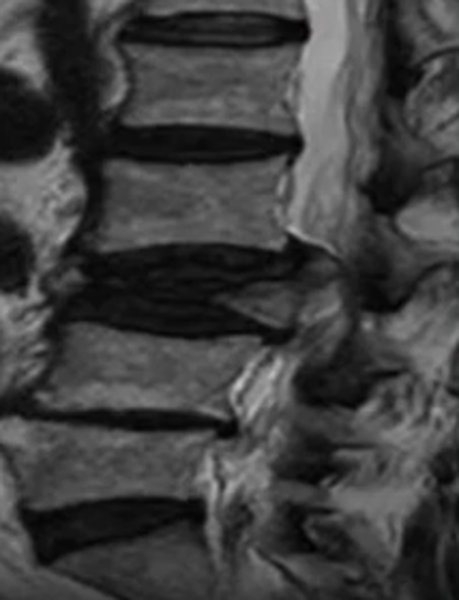 Осложненный компрессионно-оскольчатый перелом тела позвонка в грудном отделе на МРТ
Осложненный компрессионно-оскольчатый перелом тела позвонка в грудном отделе на МРТ
На срезах можно увидеть хрящи, связки, мышцы. Применение специальных последовательностей позволяет изучить сосуды, нервные волокна, головной и спинной мозг, лимфатические структуры. Существенным недостатком метода является его низкая информативность относительно состояния костной ткани. МР-сканирование плохо отображает участки с малым содержание влаги.
Покажет ли МРТ перелом, зависит от структуры поврежденной кости. Врач может заподозрить деструкцию по характерным признакам. Например, о скрытом переломе будет говорить отек костного мозга. При этом результаты рентгена могут не показать повреждение.
С целью первичной диагностики нарушений целостности костей магнитно-резонансная томография не применяется как ведущий метод по следующим причинам:
- вся процедура занимает продолжительное время;
- требует специального оборудования, которое есть лишь в некоторых медучреждениях;
- процедура дорогостоящая;
- дает мало информации о состоянии костной ткани.
Травматолог может назначить МРТ перелома при яркой неврологической симптоматике. МР-сканирование даст подробную информацию о состоянии окружающих мягких тканей. Метод незаменим при подозрениях на травмы позвоночника. Он поможет выявить ущемление нервных корешков, сужение спинномозгового канала, опухолевые образования в костной ткани позвонков, которые могут быть истинной причиной травмы.
В некоторых случаях МР-сканирование дает наиболее точную информацию по сравнению с другими методами (при рентген-негативных, субхондральных переломах и пр.). Отдельные программы помогают судить о давности перелом (режим жироподавления и др.).
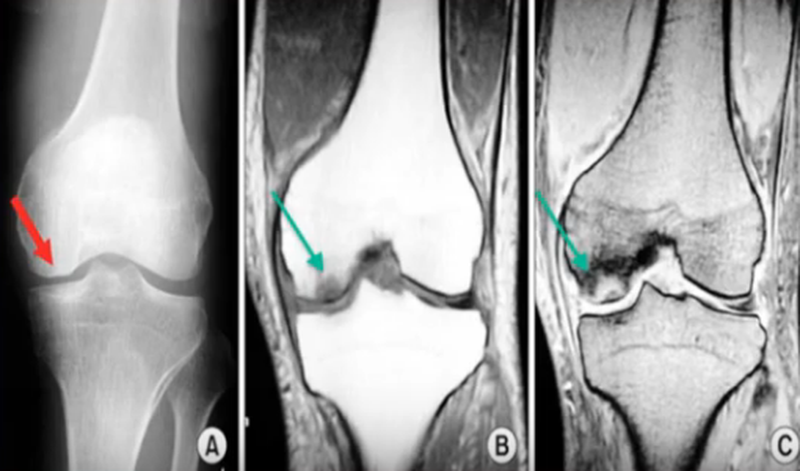 Субхондральный перелом на рентгенографии (А), КТ (В) и при МР-сканировании (С), указан стрелками
Субхондральный перелом на рентгенографии (А), КТ (В) и при МР-сканировании (С), указан стрелками
Как проходит МРТ при переломах?
Чтобы сделать МРТ перелома в диагностическом центре «Магнит», пациент должен предварительно записаться. Во время беседы с медперсоналом по телефону стоит сообщить о наличии в теле металлических имплантов или электронных устройств:
- штифтов, пластин, спиц;
- эндопротезов;
- кардиостимулятора;
- инсулиновой помпы;
- кровоостанавливающих клипс;
- стентов в сосудах и т.п.
Присутствие электроники — противопоказание для проведения сканирования. Чтобы пройти обследование при наличии металлических конструкций, необходимо предоставить паспорт на имплант, с описанием материала, из которого он изготовлен. Документ можно взять в клинике, где ранее проводили операцию.
Относительными противопоказаниями для МРТ являются первый триместр беременности, клаустрофобия, вес больного более 120 кг. Женщинам в положении исследование проводят после согласования с акушером-гинекологом. Пациентам с лишним весом и боязнью замкнутого пространства диагностику осуществляют на аппаратах открытого типа.
Если у человека есть трудности с сохранением неподвижности (например, из-за неврологической симптоматики или острой боли), МР-сканирование проводят под седацией или наркозом.
Пациентам, способным передвигаться самостоятельно или с помощью близких, исследование проводят в стандартном порядке:
- подготовка. Больной приходит в клинику за 5-10 минут до назначенного времени, заполняет документы. После консультации с рентгенологом пациента проводят в раздевалку. Здесь нужно оставить украшения, одежду с металлическими элементами, электронные приборы;
- сканирование. Лаборант проводит больного в диагностический кабинет, помогает лечь на платформу томографа, подкладывает валики для удобства, предлагает наушники, фиксирует тело. Рентген-техник выходит в кабинет, расположенный за стеклянной стеной/окном, откуда контролирует весь ход процедуры. Врач напоминает больному о необходимости лежать неподвижно и включает аппарат. Исследование длится 20-25 минут;
- результаты. После МРТ пациент получает заключение рентгенолога в письменном виде и цифровой носитель со сканами исследуемой области. Врач дает краткие пояснения относительно результатов процедуры.
Заключение МРТ необходимо предоставить Вашему доктору — травматологу или ортопеду. Только лечащий врач имеет право устанавливать диагноз и назначать лечение.
МРТ или КТ при переломе?
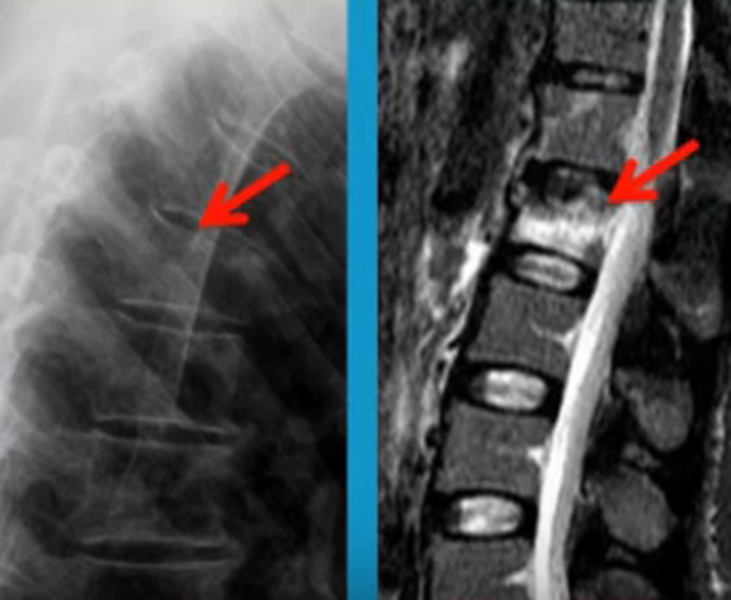 Перелом позвоночника (указан стрелками) на рентгене (слева) и при МР-сканировании (справа)
Перелом позвоночника (указан стрелками) на рентгене (слева) и при МР-сканировании (справа)
Компьютерная томография — это усовершенствованный вид рентгенографии. Отличие заключается в том, что КТ-аппарат делает множество снимков в аксиальной плоскости послойно, тогда как обычный рентген дает лишь суммарные изображения всей области интереса. Результаты КТ более информативны в плане диагностики переломов. Метод реагирует и отражает минимальное изменение плотности костной ткани. Недостатками КТ являются:
- лучевая нагрузка;
- ограниченная кратность проведений (не более 2 раз за год);
- противопоказания (нельзя делать беременным и детям, есть ограничения по применению контраста).
Метод активно используют для экстренной диагностики переломов, когда врачам необходимо точно и срочно оценить клиническую ситуацию, чтобы оказать пациенту помощь.
МРТ не подразумевает лучевой нагрузки. Метод используют в комплексной диагностике посттравматических состояний, для изучения мягкотканных структур. МР-сканирование может пригодиться при переломе, если:
- пациент — это ребенок или беременная женщина;
- больной уже проходил лучевую диагностику или терапию и есть риск передозировки нагрузки во время очередного КТ или рентгена;
- деформация поврежденной кости влияет на целостность мягких тканей;
- есть подозрения на компрессию сосудов или нервных волокон;
- врач предполагает, что перелом является следствием не травмы, а структурных нарушений в кости.
При отсутствии противопоказаний методом выбора для диагностики переломов считается КТ.
Источник
Все виды повреждения кисти можно разделить на несколько групп.
Начнем с МР-диагностики травматических повреждений кисти и лучезапястного сустава.
При клиническом обследовании больных с ушибами лучезапястного сустава и кисти, как правило, определяются болезненность при пальпации, увеличение объема окружающих мягких тканей, а объективно и рентгенологически изменения отсутствуют. Наиболее часто встречаются ушибы метаэпифиза лучевой и локтевой костей, а также полулунной и ладьевидной костей. Ушибы (контузионные поражения) кисти определяются только при МРТ-исследовании, особенно хорошо видно на программах с подавлением сигнала от жира. Морфологически ушиб кости проявляется нарушением целостности трабекул костной ткани с кровоизлиянием и отеком костного мозга. Однако, несмотря на повреждение трабекул костной ткани, рентгенологические исследования, включая КТ, не позволяют обнаружить патологические изменения.
Клинические проявления у пациента: боль и ограничение движений после падения на вытянутую руку 4 месяца назад.
Перелом ладьевидной кости с явлениями асептического некроза проксимального полюса и, связанного с ним, остеоартрита. Ладьевидный перелом обычно происходит из-за падения на вытянутую руку, которое приводит к гиперэкстензии лучезапястного сустава.

Аваскулярный (асептический) некроз нередко сопутствует переломам проксимальной части ладьевидной и переломам полулунной кости, а также неадекватно репонированным и иммобилизированным переломам этих костей. Основная причина – нарушение трофики участка кости при повреждении питающих артерий.
Методом выбора в диагностике и стадировании остеонекроза костей кисти является МРТ.
Этот термин применяется для обозначения переломов, которые первично не были выявлены рентгенологически, а обнаружены только методом МРТ. Только через 5-10 дней после травмы на отсроченных рентгенограммах появляется линия перелома. Через 1,5-2 мес. после травмы ретгенография и СКТ у пациентов со скрытыми переломами позволяют визуализировать незначительные облаковидные остеосклеротические изменения по ходу линии перелома, как проявление репаративного процесса.

Лучевая диагностика повреждений связочного аппарата лучезапястного сустава и кисти представляет наибольшие трудности в связи со сложностью анатомии и малыми размерами данной области. Возможности рентгенографии и КТ в диагностике повреждений связок ограничены. О них судят по наличию косвенных признаков. Вследствие относительно малых размеров связок, УЗИ затруднительно. Методом выбора при исследовании связочного аппарата является МРТ.
Клинически: Острая боль. В анамнезе нет травмы или чрезмерной нагрузки. Увеличение диаметра и повышение МР-сигнала в проекции сухожилия разгибателя.

МРТ показывает веретенообразное расширение нерва, которое вызвано утолщением нервных пучков и жировой и фиброзной пролиферацией. МРТ характеристики фибролипоматозной гамартомы являются патогномоничным, что исключает необходимость в биопсии для диагностики.

Кистозное образование в проекции тыльных межзапястной и лучезапястной связок; незначительный синовит.
Синдром повреждения сухожилий включают частичные и полные их разрывы, проявления теносиновита и посттравматического тендиноза. Основную долю составляют теносиновиты, возникающие изолированно или на фоне повреждения костей и связок. Морфологически теносиновиты характеризуются скоплением синовиальной жидкости под оболочками сухожилия. Рентгенодиагностика в диагностике теносиновитов неинформативна. Наиболее информативны в диагностике теносиновита УЗИ и МРТ.

Теносиновит сухожилий глубокого сгибателя пальцев кисти и длинного сгибателя большого пальца.
Клинически: Отек левой руки, сохраняющийся длительное время, в настоящий момент пациент начал жаловаться на нарушение чувствительности боковых трех пальцев.

Капсулированная масса прикреплена к сухожилиям поверхностного и глубокого сгибателей указательного пальца. Липома из сухожилия (гистологически доказано).
Большинство травм лучезапястного сустава и кисти сопровождается симптомами сопутствующего экссудативного синовита; его выраженность зависит от тяжести травм. На МРТ выявляется суставной выпот. Кроме того, иногда определяется отек костного мозга в субхондральных отделах эпифизов костей, отек периартикулярных мягких тканей.

Артрит.

Ревматоидный артрит. Субхондральные эрозии, гипертрофия синовиальной оболочки.

Ревматоидный артрит. Анкилозирование костей запястья, деструкция эпифизов лучевой и локтевой костей.

Хронический остеомиелит ладьевидной кости.
Кистевой туннельный синдром может быть спровоцирован целым рядом причин. Существует два механизма формирования данного синдрома. Первый – уменьшение в размерах самого карпального канала. Сюда относят такие причины, как артроз, травмы, акромегалия, и чрезмерное механическое воздействие. Второй механизм – увеличение в размерах содержимого карпального канала. Например, при ганглиевых кистах, опухолях нерва, отложение веществ (например, амилоида), или синовиальной гипертрофии при ревматоидном артрите. Также некоторые индивидуальные факторы, такие как размер и форма запястья и форма срединного нерва, могут способствовать развитию синдрома запястного канала.
Клинически проявляется болью и нарушениями чувствительности. Типичным является брахиалгия, парастезии, или ночные восходящие боли, исходящие из запястья. Кроме того, определяется слабость в руке. Слабость, чаще всего, является поздним симптомом.

На основании всего вышеизложенного, можно сделать вывод, что магнитно-резонансная томография кисти – высокоинформативное исследование, позволяющее оценить изменения самого различного характера и происхождения.
Источник
