Мкб перелом лучевой

Содержание
- Описание
- Дополнительные факты
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Перелом лучевой кости.
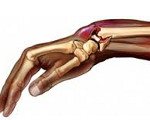
Перелом лучевой кости
Описание
Перелом лучевой кости. Нарушение целостности лучевой кости в результате травматического воздействия. Является широко распространенной травмой, обычно образуется при падении на руку. Может возникать на любом уровне: в области головки и шейки луча, в нижней и средней трети. Наиболее распространенными являются переломы луча чуть выше запястья (в типичном месте). Проявляются отеком, болью, деформацией и ограничением движений. Для уточнения диагноза используется рентгенография, реже КТ. Лечение консервативное, при невозможности адекватной репозиции и тяжелых многооскольчатых переломах показана операция.
Дополнительные факты
Перелом лучевой кости – одно из самых распространенных повреждений опорно-двигательного аппарата. Обычно возникает при падении на руку. Может выявляться у лиц любого возраста и пола, однако, повреждения верхней части лучевой кости и переломы диафиза чаще обнаруживаются у детей, пациентов среднего и молодого возраста, а переломы луча в типичном месте – у пожилых. Такая разница обусловлена некоторыми различиями в механизме травмы, разным уровнем и характером двигательной активности, а также возрастными особенностями костно-мышечной системы.
Переломы лучевой кости могут быть изолированными или сочетаться с другими повреждениями. В травматологии чаще встречается сочетание переломов лучевой и локтевой кости. При нетипичном механизме травмы (автодорожных происшествиях, несчастных случаях на производстве, падениях с высоты) возможны сочетания с переломами других костей конечностей, переломами ребер, переломами позвоночника, переломами таза, ЧМТ, повреждением почки, повреждением грудной клетки, повреждением мочевого пузыря и тупой травмой живота. Лечение переломов луча осуществляют травматологи.
С учетом перечисленных анатомических особенностей выделяют несколько видов изолированных переломов луча и более сложных повреждений, при которых страдают как лучевая, так и локтевая кости. К числу изолированных травм относятся переломы шейки и головки луча, изолированные переломы диафиза и переломы дистальной части (переломы в типичном месте). Одновременное повреждение лучевой и локтевой кости наблюдается при переломе диафизов обеих костей предплечья и при повреждении Галеацци, которое представляет собой сочетание перелома луча в нижней или средней части диафиза с вывихом дистального конца локтевой кости в лучезапястном суставе.
Переломы головки и шейки лучевой кости.
Перелом лучевой кости в области головки обычно возникает в результате падения на вытянутую и немного отведенную руку. Составляет около 20% от общего числа травм локтевого сустава. В 50% случаев сочетается с повреждением других анатомических структур, в 10% случаев – с вывихом костей предплечья. Проявляется болью и припухлостью в области локтя. Боль усиливается при пальпации, попытке повернуть или согнуть руку. Крепитация не определяется. Для уточнения диагноза назначают рентгенографию локтевого сустава. Лечение обычно консервативное. При повреждениях без смещения накладывают гипс, при наличии смещения выполняют закрытую репозицию, а затем назначают контрольные снимки.
При неудовлетворительном результате контрольной рентгенографии осуществляют повторную репозицию с фиксацией головки спицей. Затем накладывают гипс, спицу удаляют через 2-3 нед. , иммобилизацию продолжают 4-5 нед. При многооскольчатых повреждениях и значительном разрушении головки показано хирургическое вмешательство – резекция головки или эндопротезирование головки с использованием силиконового протеза. Последний способ обычно применяется при лечении молодых пациентов.
Изолированные переломы диафиза лучевой кости.
Перелом лучевой кости в зоне диафиза возникает в результате удара по лучевой стороне предплечья и наблюдается достаточно редко. Симптоматика обычно стертая. В области повреждения возникает припухлость, пациенты жалуются на боль, усиливающуюся при ощупывании и движениях, особенно ротационных. Крепитация и патологическая подвижность, как правило, отсутствуют, поскольку отломки лучевой кости удерживаются целой локтевой костью и межкостной мембраной. Диагноз уточняют при помощи рентгенографии костей предплечья.
При повреждениях без смещения накладывают гипс сроком на 8-10 нед. При наличии смещения показана закрытая репозиция с последующей иммобилизацией в течение 8-12 нед. Если отломки не удается сопоставить (обычно бывает при внедрении мягких тканей между костными фрагментами), необходимо хирургическое вмешательство – остеосинтез лучевой кости пластиной или штифтом.
Повреждение Галеацци.
Описано итальянским хирургом Галеацци в первой половине двадцатого века. Представляет собой сочетание перелома лучевой кости и вывиха локтевой кости в лучезапястном суставе. Подобные повреждения составляют около 7% от общего количества переломов костей предплечья и образуются при падении на пронированную кисть. Сопровождаются болью в нижней и средней трети предплечья, выраженной припухлостью и образованием подкожных гематом. Движения в лучезапястном суставе ограничены.
Отличительными особенностями данной травмы являются частые сопутствующие повреждения нервов, развитие компартмент-синдрома (сдавления нервов, вен и артерий отечными мягкими тканями) и необходимость хирургического вмешательства для восстановления нормальных анатомических соотношений костей предплечья. Признаками, позволяющими заподозрить повреждение нервов, являются выпадение чувствительности и движений в области кисти. Усиливающееся напряжение мягких тканей, мучительная нарастающая боль и усиление боли при тяге за пальцы указывают на наличие компартмент-синдрома.
Диагноз выставляется на основании рентгенографии предплечья с захватом лучезапястного сустава. В сомнительных случаях выполняют сравнительные рентгенограммы обеих предплечий или назначают КТ кости. При подозрении на травму нервов и повреждение сосудов назначают консультации сосудистого хирурга и невролога. При компартмент-синдроме необходима немедленная фасциотомия. Лечение оперативное – открытая репозиция и остеосинтез лучевой кости пластиной. При необходимости дополнительно осуществляется фиксация головки локтевой кости спицей. Иммобилизацию продолжают 6-8 нед. , затем назначают реабилитационные мероприятия, включающие в себя ЛФК, массаж и физиотерапию. При застарелых повреждениях накладывают дистракционные аппараты.
Перелом лучевой кости в типичном месте.
Переломы лучевой кости в типичном месте (чуть выше лучезапястного сустава) – самые распространенные переломы костей предплечья. Нередко наблюдаются у детей и у молодых людей, однако, чаще всего встречаются у лиц пожилого возраста, что обусловлено остеопорозом. Как правило, возникают при падении с опорой на вытянутую руку, могут сопровождаться или не сопровождаться смещением фрагментов. С учетом характера смещения выделяют две разновидности таких повреждений – переломы Коллеса и переломы Смита. При переломе Коллеса дистальный отломок смещается к тылу, при переломе Смита – к ладони. Кроме того, такие переломы могут быть внутрисуставными или внесуставными, открытыми или закрытыми.
Повреждение сопровождается резкой болью, отеком и кровоизлияниями. Возможна крепитация и патологическая подвижность. При смещении выявляется видимая деформация чуть выше сустава или в его проекции. Движения и пальпация резко болезненны. Диагноз подтверждают по результатам рентгенографии лучезапястного сустава. При сложных переломах и в ходе предоперационной подготовки может потребоваться проведение КТ лучезапястного сустава и МРТ. Лечение в подавляющем большинстве случаев консервативное.
При переломах лучевой кости без смещения накладывают гипс, при смещении проводят закрытую репозицию с последующим наложением гипсовой повязки. При необходимости для лучшего удержания отломков используют чрезкожную фиксацию спицами. Затем больного направляют на контрольную рентгенографию. При удовлетворительном стоянии отломков гипс сохраняют 4-5 нед. При неудаче репозиции осуществляют попытку повторного вправления. Если фрагменты не удалось сопоставить, показана операция.
Хирургическое вмешательство проводят в условиях стационара. Возможен остеосинтез дистального метаэпифиза лучевой кости пластиной или винтами. При сложных открытых переломах наложение металлоконструкций в области раны противопоказано, поэтому в таких случаях используют аппараты внешней фиксации. В послеоперационном периоде назначают УВЧ, обезболивающие и антибиотики. Срок начала реабилитационных мероприятий зависит от вида остеосинтеза. Стабильная фиксация пластиной позволяет начать ЛФК уже через неделю после операции, при других способах лечения разработку сустава откладывают на более поздние сроки.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
S52.5. Перелом нижнего конца лучевой кости.
Эпидемиология перелома лучевой кости в типичном месте
Переломы лучевой кости в типичном месте встречают очень часто, они составляют 12% всех повреждений костей скелета.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Что вызывает перелом лучевой кости в типичном месте?
Разгибательный перелом (экстензионный перелом Коллиса) бывает результатом непрямой травмы, падения на разогнутую в лучезапястном суставе руку, хотя возможен и при прямом насилии. Смещение отломков при разгибательном переломе бывает типичным: центральный фрагмент смещается в ладонную сторону, периферический — в тыльную и лучевую. Между отломками образуется угол, открытый к тылу.
Сгибательный перелом (флексионный, перелом Смита) возникает при падении на кисть, согнутую в лучезапястном суставе, реже — от прямого механизма воздействия. Под действием механизма травмы и сокращения мышц периферический отломок смещается в ладонную и лучевую стороны, центральный — в тыльную. Между отломками образуется угол, открытый в ладонную сторону.
Симптомы перелома лучевой кости в типичном месте
Пациента беспокоят боли и нарушение функций лучезапястного сустава.
Классификация перелома лучевой кости в типичном месте
В зависимости от механизма травмы различают разгибательный и сгибательный типы перелома, первый встречают значительно чаще.
 [6], [7], [8], [9]
[6], [7], [8], [9]
Диагностика перелома лучевой кости в типичном месте
Анамнез
В анамнезе — указание на соответствующую травму.
Осмотр и физикальное обследование
Дистальный отдел предплечья штыкообразно деформирован, отёчен. Пальпация резко болезненна, выявляет сместившиеся костные отломки. Положительный симптом осевой нагрузки. Движения в лучезапястном суставе ограниченные из-за боли.
Лабораторные и инструментальные исследования
Рентгенограмма подтверждает диагноз.
 [10], [11], [12], [13], [14]
[10], [11], [12], [13], [14]
Лечение перелома лучевой кости в типичном месте
Консервативное лечение перелома лучевой кости в типичном месте
Разгибательный перелом. После анестезии места перелома 1% раствором прокаина в количестве 10-20 мл выполняют закрытую ручную репозицию. Предплечье сгибают под углом 90° и создают противотягу: тракцию за кисть по продольной оси конечности и в ульнарную сторону в течение 10-15 мин. После расслабления мышц периферический отломок смещают в ладонную и локтевую стороны. Чтобы устранить углообразную деформацию, кисть сгибают вместе с дистальным фрагментом в ладонную сторону. Эту манипуляцию выполняют обычно через край стола, подложив предварительно под руку тонкую клеенчатую подушечку. В достигнутом положении (ладонного сгибания и лёгкого ульнарного отведения) накладывают тыльную гипсовую лонгету от верхней трети предплечья до пястно-фаланговых сочленений сроком на 4 нед. Движения в пальцах кисти разрешают со 2-го дня. УВЧ на область перелома — с 3-го дня. После ликвидации иммобилизации назначают курс реабилитационного лечения.
Сгибательный перелом. Обезболив место перелома, выполняют закрытую ручную репозицию. Создают тракцию по продольной оси конечности, периферический отломок ставят по центральному, т.е. перемещают его в тыльную и локтевую стороны. Для устранения углового смещения периферический фрагмент разгибают, а кисти придают положение разгибания в лучезапястном суставе под углом 30°, создают лёгкое сгибание пальцев кисти, противопоставление I пальца. В этом положении накладывают ладонную гипсовую лонгету от локтевого сустава до головок пястных костей. Сроки иммобилизации и реабилитации такие же, как и при переломе Коллиса.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 6-8 нед.
 [15], [16]
[15], [16]
Источник

Перелом предплечья – сложности в любом возрасте.
В статье рассмотрим варианты переломов лучевой кости (radius), каждый из которых имеет свой персональный код по МКБ 10 (международная классификация болезней). Каждый из возможных типов перелома имеет свои особенности возникновения, а именно механизмы травмы, субъективные и объективные изменения, а также методы их лечения.
Перелом в типичном месте
Перелом лучевой кости код по МКБ 10 имеет разный в зависимости от своего вида. Все переломы данной области классифицируются по отношению к их локализации или механизму нанесения травмирующего фактора.
Данный вид перелома один из наиболее часто встречающихся среди травм «луча» у пациентов, поступающих в приемное отделение. Его особенностью является место линии перелома, она располагается примерно на 2.5 см выше от лучезапястного сустава.

На фото представлена форма руки в виде «обеденной вилки».
Итак:
- Перелом Коллеса. Поперечное направление линии перелома несколько выше запястья отличается смещением дистального фрагмента кости кзади. Чаще всего встречается у пожилых людей, особенно у женщин в постменопаузальном периоде за счет развившегося и прогрессирующего со временем остеопороза.
Важно! Частота травм дистальной части radius у женщин старше 50 лет составляет от 12% до 52.7%, когда в этом же возрасте среди мужской части населения частота переломов данной области не превышает цифру в 6.2%, о чем говорит значительное снижение плотности костной ткани у женщин после наступления менопаузы.
Для того чтоб «заработать» такой вид травмы, достаточно упасть на вытянутую руку, разогнутую в лучезапястном суставе. При этом в момент перелома дистальная часть кости смещается кзади, отклоняется и укорачивается.
Такое движение отломков обуславливает характерный для данного перелома объективный признак – вид руки на подобие «обеденной вилки», возникший из-за изогнутой кзади тыльной поверхности предплечья в области лучезапястного сустава (ЛЗС). Субъективно пациенты ощущают боль и повышенную местную чувствительность в месте перелома.
- Перелом Смита. В противовес перелому Коллеса существует его зеркальный аналог. Под словом «зеркальный» подразумевается точная копия перелома, но с движением отломков в противоположную сторону.
При переломе Смита дистальная часть сдвинута кпереди. Образуется подобного вида травма, наоборот, при падении на тыл руки. Объективный признак, а именно деформация руки обратная Коллесу, и имеет название «садовая лопата» из-за своей формы.

Деформация в виде «садовой лопаты».
Внимание! Интересно, что перелом дистального метаэпифиза radius имеет код – S52.5 как для перелома по типу Коллеса, так и по типу Смита.
Терапевтическая тактика
При выставлении диагноза перелом radius код S52.5 лечение напрямую зависит от одного фактора – наличия или отсутствия смещения отломков. Ввиду того, что при переломах Коллеса и Смита смещение имеет место быть, то определяется в первую очередь степень того, насколько сдвинулись относительно нормальной оси костные фрагменты.
При незначительном смещении или без такового отдается предпочтение консервативной тактике ведения с наложением шины на тыльную поверхность кисти и руки для фиксации фрагментов. В дальнейшем через пару дней производится гипсование поврежденной конечности.

Ручная редукция перелома проводится под местной анестезией (гематома-блок).
Внимание! Циркулярное гипсование не проводится обычно в первое время из-за отека, который может значительно увеличиться в течение первых суток после перелома.
Наличие смещения априори требует проведения анестезии, которая обычно является местной или региональной. Врач-ортопед проводит ручную тракцию за кисть по длине radius, что позволяет восстановить правильную ось предплечья.
Иногда требуется надавливание на дистальный фрагмент кости для его вставления на свое место. Подробно данная процедура показана в видео в этой статье.
После такой манипуляции проводится контроль при помощи рентгенографии для определения положения костных фрагментов, и фиксация при помощи гипсовой лангеты. Для профилактики отека пациенту дается совет при возможности удерживать верхнюю конечность в вертикальном положении.
Комбинированное повреждение
В понятие комбинированного повреждения лучевой кости входит сочетание ее перелома с другим типом травмы, например вывихом. Примером такой травмы может служить перелом Бартона – перелом внутрисуставной дистальной части radius, сочетающийся с вывихом в ЛЗС.
Лучезапястный сустав, находящийся в состоянии разгибания и пронации, плюс сильный удар о тыльную поверхность суставной щели становится виновником такого повреждения. История болезни перелом radius по типу Бартона отличается от Смита и Коллеса именно наличием вывиха в суставе, который определяется как клинически, так и радиологически.
Консервативное лечение возможно в случае полноценного восстановления правильной оси, однако в некоторых случаях требует перехода к оперативному вмешательству – закрытой фиксации.
| Рентгенограмма и вариант перелома | Описание повреждения |
Перелом Смита | На рентгенограмме определяется внесуставной перелом radius в ее нижней 1/3 вблизи ЛЗС, имеющий поперечную направленность; |
Перелом Коллеса | Место перелома совпадает с таковым при переломе Смита, однако в отличие от последнего, в данном случае отмечается отклонение костного фрагмента в тыльную сторону; |
Перелом Бартона | На представленной рентгенограмме обращает на себя внимание место перелома, а именно внутрисуставная часть radius, сочетающаяся с вывихом в данном сочленении. |
Другим примером комбинированной травмы предплечья с вовлечением в процесс лучевой кости является перелома Галеацци. Он характеризуется переломом radius в ее нижней 1/3, сочетающейся с вывихом этой же кости из лучезапястного сустава.
Существует характерный клинический признак, по которому можно заподозрить наличие перелома Галеацци. Его появление связано с нестабильностью лучелоктевого сочленения, при котором при надавливании на область лучевой кости возникает признак «клавиши рояля».
Внимание! Всегда нужно обращать внимание на клинику, с которой поступает пациент, так как цена объективных признаков в некоторых случаях превышает дополнительные методы лечения.
Целью лечения пациента с подобным перелом является восстановление длины и целостности кости, а также стабильности в поврежденном суставе. Потому наиболее эффективным методом является открытая оперативная редукция, в процессе которой накладывается компрессионная плата.
Важно! В случае если возник неправильно сросшийся перелом, его код М84.
Переломы в других локализациях
Как утверждалось ранее, в зависимости от места повреждения различают разные виды переломов. В дополнении к перелому луча в типичном месте, возникающий вблизи ЛЗС, существует также перелом головки луча код S52.1, который является внутрисуставным, так как данная часть кости является анатомической и функциональной единицей локтевого сочленения.
Не смотря на изолированность травмы, это не мешает данному перелому быть сложным. Его лечение отличается в зависимости от прохождения линии перелома и наличию или отсутствию осколков.
Таким образом, лечение травмы перелом головки луча, в подавляющем большинстве является оперативным. Консервативное ведение больного возможно лишь в случае краевого перелома без какого-либо движения отломков, что бывает редко.
Нежелательные осложнения
Все осложнения подразделяются на ранние и поздние, в зависимости от срока их возникновения после формирования перелома:
- синдром запястного канала (англ., carpal tunnel syndrome);
- неправильное срастание костных отломков;
- лучево-локтевое несоответствие.
В первом случае чрезмерный отек приводит к сдавлению извне срединного нерва, вызывая характерную симптоматику при данном синдроме. К жалобам пациента относится боль, онемение, покалывания и чувство жжения в пальцах кисти, которые получают сенсорную иннервацию от данного нерва, а именно большой, указательный, средний и внутренняя поверхность безымянного пальца.
Полнота и красочность симптоматики различается в зависимости от уровня компрессии срединного нерва (англ., median nerve), а также степенью сдавления. Специфическим признаком данного синдрома является значительное ухудшение симптоматики ночью, и улучшение днем, сопровождающееся необходимостью предания вынужденного положения руке.

Carpal tunnel syndrome – распространенная проблема при переломе «луча».
В таком случае история болезни по травматологии перелом луча будет дополнен сформировавшимся осложнением – синдромом запястного канала с указанием срока его появления и степени выраженности.
Неполное сращение, в свою очередь, может привести к деформации предплечья, однако у детей младше 10 лет подобного вида осложнение не вызывает особых затруднений, так оно зачастую самостоятельно редуцируется из-за постоянного роста кости.
Важно! В случае наличия перелома, он должен быть в обязательном порядке уточнен в соответствие со своим специфичным шрифтом в МКБ 10 консолидированный перелом луча может быть записан только при подтверждении наличия образовавшейся костной мозоли. Такие правила записи любого заболевания или травмы в историю болезни пациента.
Лучево-локтевое несоответствие подразумевает под собой несоразмерность длин лучевой и локтевой кости, которая может возникнуть в случае повреждения эпифиза луча во время травмы и ее преждевременного срастания. Такая проблема касается только детей.
Однако во взрослой группе населения подобного вида патология также может иметь место быть в случае значительного укорочения длины лучевой кости по сравнению с локтевой костью.
Для предупреждения развития какого-либо из осложнений необходима полноценная работа не только врача с пациентом, но и пациента с доктором. Выполнение всех предписаний должно интересовать не лечащего врача, а скорее самого больного, так как этого зависит эффективность проводимой терапии. Инструкция к упражнениям, составленная в индивидуальном порядке физиотерапевтом, должна выполняться в полном объеме пациентом.
Источник



