Методы исследования при переломе конечностей
Диагностика перелома нижней конечности. Сбор анамнеза, обследование
Тщательно выясняя историю заболевания и историю жизни, врач получает необходимую информацию, позволяющую еще до проведения рентгенологического обследования предположить диагноз. Полученные данные должны помочь точно установить механизм травмы, составить впечатление об энергии травмирующей силы, насторожить врача в отношении сопутствующих повреждений, выявить соматические заболевания и другие медицинские проблемы, относящиеся к делу.
Если сбор анамнеза затруднен или невозможен в силу тяжелого состояния пострадавшего, более подробное выяснение и детализация сведений должны быть отложены до улучшения состояния или получены из других доступных источников.
Анамнез может быть особенно важен при составлении плана лечения открытых переломов, так как дает информацию об источнике и степени загрязнения, о времени, прошедшем с момента травмы, а также позволяет уточнить исходную ситуацию в отношении визуализации костных отломков в ране.
При несоответствии данных анамнеза и степени повреждения можно заподозрить либо патологический перелом, либо вероятность опьянения. У здорового ребенка до двух лет не может произойти перелом бедра во время игры, даже активной, с другим ребенком или родителями. Пожилые люди, как правило, не ломают головку бедренной кости при изменении положения в кровати.
В то время как при злокачественных новообразованиях или метаболических нарушениях патологические переломы предсказуемы и им может предшествовать местная болезненность, то при бессимптомно протекающей болезни переломы возникают спонтанно, и являются первым проявлением патологического состояния. Обнаруженные у ребенка множественные переломы на разных стадиях консолидации свидетельствуют о жестоком обращении с ним и требуют оказания соответствующей помощи, направленной на сохранение его жизни.
Жалобы на боль или ухудшение функции конечности предполагают проведение тщательного обследования с целью исключения перелома или повреждений суставов, нервов, мышц или кровеносных сосудов.
Обследование по протоколу ATLS (жизнеобеспечение пострадавших в первые часы после травмы) подразумевает системный подход к оценке пациента и минимум пропущенных повреждений. В этой связи излишне говорить о необходимости постоянного и тщательного ведения записей о всех результатах обследования. Трудно оценить динамику процесса без повторного обследования больного и надлежащего ведения истории болезни.
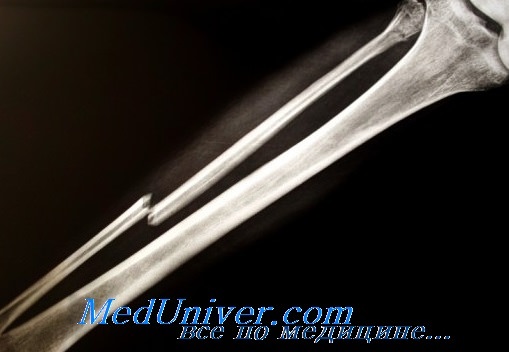
У пострадавших с тяжелой травмой местная болезненность в области перелома может четко не определяться или полностью отсутствовать. Почти всегда при переломах и вывихах в области нижних конечностей возникает деформация, припухлость или то и другое, хотя припухлость может присоединиться позднее, особенно, если пациент поступает в состоянии гипо-волемии. Недиагностируемые переломы встречаются крайне редко.

Переломы со смещением приводят к укорочению длинных трубчатых костей, неполной ротации и угловой деформации. Немедленное вправление и иммобилизация в гипсе уменьшают боль и кровопотерю, и часто восстанавливают кровообращение при отсутствии пульсации в сосудах конечности. Типичным признаком вывихов является вынужденное положение конечности, но при сочетании вывиха с переломом, последний может маскировать симптомы вывиха.
При внутрисуставных повреждениях над суставом образуется припухлость, которая не имеет четких контуров, а из-за разрыва связок часто возникает гемартроз. Важными диагностическими критериями являются патологическая подвижность и изменения функций, но повышенная чувствительность в области травмированного сустава затрудняет выявление этих симптомов, поэтому обследование должно проводиться после обезболивания. Вправление вывиха производится в экстренном порядке, особенно при наличии явных признаков нарушения кровообращения.
Отеки и боль являются типичными проявлениями субфасциального гипертензионного синдрома, о котором следует помнить во всех случаях травмы нижней конечности. Чувствительные и двигательные расстройства присоединяются на более поздних стадиях этого синдрома и связаны с некротическими изменениями. Клинически компартмент-синдромы обычно появляются по прошествии нескольких часов после травмы или позднее, до или после начатого лечения, а также, могут быть вызваны чрезмерно плотным прилеганием гипсовой повязки или перевязочного материала при нарастании отека конечности.
Незамедлительное устранение механического сжатия может быть достаточным для получения терапевтического эффекта. Компартмент-синдром с успехом выявляется опытным специалистом. Диагноз ставится в основном на основании клинических симптомов. У пациента под действием транквилизаторов контроль давления в подфасциальных пространствах проводится с помощью артериальных канюль или специальных приборов. При нормальном уровне сознания жалобы на непрекращающуюся боль, чувство распирания и значительное увеличение объема конечности заставляют заподозрить компартмент-синдром.
В таких случаях следует срочно доставить пациента в операционную и вскрыть все межфасциальные ложа (три в области бедра, четыре в области голени, девять на стопе). Неполная фасциотомия и ограничение длины разреза у травматологических больных, как правило, недопустимы.
Клиническая оценка кровообращения и иннервации поврежденной конечности при тяжелом состоянии пострадавшего или серьезной травме конечности может быть очень сложной. Повреждения сосудов могут привести к катастрофическим последствиям, поэтому их выявление и оказание помощи подразумевают активный лечебно-диагностический поиск.
Капиллярное наполнение само по себе не является достаточным клиническим параметром, по которому можно судить об отсутствии повреждений сосудистой сети, расположенной выше места исследования. Периферический пульс может сохраняться после значительных повреждений артериальных сосудов. Наиболее известной, по всей видимости, является травма подколенной артерии, вызванная вывихом голени или околосуставные переломы. При такой травме, изначально не сопровождающейся окклюзией, тромбоз в более отдаленном периоде может привести к потере конечности. В таких ситуациях необходимо часто оценивать пульс в области артерий стопы.
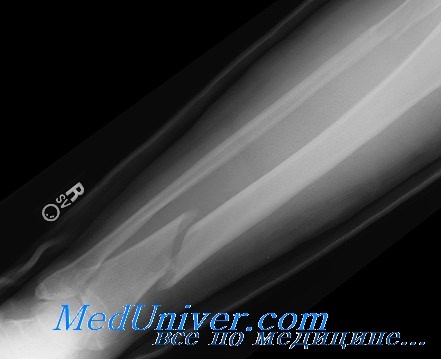
Любое изменение пульса в данной области вызывает необходимость проведения, по крайней мере, допплерографического определения внутрисосудистого давления. Оценка систолического давления в области стопы является важным дополнением к физикальному исследованию. Если давление составляет менее 90% от систолического давления на плече или на противоположной нижней конечности, то необходимо срочное вмешательство сосудистых хирургов. При слабом пульсе можно подумать о проведении цветовой допплеро-метрии или контрастной артериографии. Вопрос о срочной консультации с травматологом не вызывает сомнений.
Факторами риска в отношении нежизнеспособности конечности являются задержка операции, контузия артерий с последующим тромбозом и, самое главное, неудавшаяся реваскуляризация.
Еще до проведения окончательного лечения необходимо, по возможности, внести в историю болезни данные неврологического исследования травмированной конечности. При тяжелой травме оценка иннервации, как и кровообращения, может быть недостоверной. Гипестезия может явиться результатом острой ишемии или травмы самого нерва, а может иметь психогенное происхождение. Отсутствие чувствительности в зонах иннервации определенного нерва, наводит на мысль о его повреждении. Ограничения двигательной функции могут быть вызваны болью и неустойчивостью, повреждением периферического нерва или травмой спинного мозга.
Поражение нервного ствола характерно для определенных повреждений. При задних вывихах бедра может быть травмирован седалищный нерв, обычно его малоберцовая ветвь. При вывихах голени или аналогичных травмах в области подколенной ямки могут пострадать общий малоберцовый и/или большеберцовый нервы, что вызывает подозрение о сопутствующем повреждении артерии. Сдавление шиной или гипсовой повязкой способно вызвать травму малоберцового нерва, который огибает головку малоберцовой кости в области коленного сустава.
Беглая оценка открытых переломов должна быть проведена сразу при поступлении в приемное отделение. Рану следует защитить марлевыми салфетками, смоченными в слабосолевом растворе или растворе бетадина. Во избежание дальнейшего загрязнения и травматизации мягких тканей обследование раны должно проводиться в операционной. В условиях приемного отделения не должны предприниматься никакие попытки исследования раны или воздействия на обнаженную кость. Практически всегда при кровотечении, даже из ампутационной раны, помощь оказывается путем наложения давящей повязки. Использование жгута предназначено для остановки других неконтролируемых кровотечений.
В значительном проценте случаев повреждения не диагностируются при первичном осмотре, особенно повреждения, относящиеся к нижним конечностям и крупным суставам. Поэтому так важно проводить повторные осмотры, особенно после стабилизации состояния и возможности контакта с пациентом. По крайней мере, один осмотр, но проведенный с «утроенным» вниманием, играет важную роль в каждом случае диагностического обследования тяжелопострадавшего.
Рентгенологическое исследование повреждений нижней конечности
По ATLS протоколу обзорная рентгенография органов грудной клетки и таза в переднезадней проекции и отвечающая требованиям рентгенография шейного отдела позвоночника в боковой проекции, должны выполняться одновременно с первичным осмотром и реанимацией пострадавших. Kaneriy et al. показали, что обязательное проведение рентгенографии таза во всех случаях тупой травмы является экономически оправданным. Рентгенологическое исследование поврежденной конечности имеет гораздо меньшее значение, и проводится при дополнительных осмотрах пострадавшего. Нога закрывается перевязочным материалом и иммобилизируется в шине. В любых случаях недопустимо откладывать и прерывать реанимационную помощь для выполнения снимков конечности.
Рентгенография может быть проведена по окончании экстренной операции, проводимой в связи с другими, угрожающими жизни обстоятельствами. У пациентов с нарушениями гемодинамики жизненноважные вмешательства должны проводиться параллельно, а не поочередно. Это означает, что рентгенологическое исследование и стабилизация перелома могут выполняться одновременно с реанимационными мероприятиями и оперативными вмешательствами, такими как лапаротомия или торакотомия. Если предоставляется возможность надлежащим образом провести рентгенографию конечности, и это не препятствует проведению другой необходимой лечебно-диагностической помощи, то это исследование может иметь существенное значение при составлении плана первоочередных мероприятий.
На рентгенограммах, выполненных в переднезадней и боковой проекции, соответствующий сегмент конечности должен быть виден полностью. Если принято решение об оперативном лечении, то дальнейшее рентгенологическое исследование лучше продолжить в операционной после обезболивания, а также провести его после того, как за счет вытяжения будут выделены и сопоставлены костные фрагменты. Для выявления некоторых сложных внутрисуставных переломов лучше воспользоваться КТ. Если пациент стабилен по гемодинамике и нуждается в КТ по другим показаниям, то исследование конечности можно провести одновременно. Раннее участие травматологов обеспечивает правильность получения рентгеновских снимков и позволяет избежать ненужных обследований.
КТ таза при его переломе не является частью первичного обследования нестабильного по гемодинамике пострадавшего.
— Также рекомендуем «Тактика при переломах таза и вертлужной впадины. Диагностика»
Оглавление темы «Травмы нижней конечности»:
- Показания к ампутации конечности при травме. Невозможность сохранения конечности
- Реплантация конечности после травмы. Показания, особенности
- Тактика при открытых переломах конечности. Принципы лечения
- Значение ранней диагностики переломов конечности. Комбинированные переломы
- Патофизиология переломов конечности. Биомеханика
- Диагностика перелома нижней конечности. Сбор анамнеза, обследование
- Тактика при переломах таза и вертлужной впадины. Диагностика
- Тактика при повреждениях тазового кольца. Диагностика, лечение
- Тактика при переломах вертлужной впадины. Диагностика, лечение
- Тактика при вывихе бедра. Диагностика, лечение
Источник
Методы лучевого
исследования
Основным и первичным
методом исследования опорно-двигательной
системы в большинстве случаев является
рентгенологический метод. Как правило,
любое исследование начинается с
рентгенографии для исключения или
выявления патологических изменений
костей. Исключением является применение
КТ в неотложной диагностике повреждений
головы (черепа), позвоночника, таза и
УЗИ и МРТ при целенаправленном исследовании
сосудов, мышц, сухожилий, связок.
РЕНТГЕНОЛОГИЧЕСКИЙ
МЕТОД
При лучевом исследовании
костей и суставов этот метод является
основным. Как правило, при первичном
обследовании применяют рентгенографию. Основные
требования к рентгенографии:
— выполнение рентгенограмм
в стандартных укладках как минимум в
двух взаимно перпендикулярных проекциях;
— отображение на снимке
двух или хотя бы одного сустава, ближайшего
к исследуемой области;
— использование
дополнительных укладок при исследовании
сложных анатомических структур.
Рентгеноскопия (рентгенотелевизионное
просвечивание) применяется для изучения
кинематики суставов, выполнения
функциональных проб, получения прицельных
рентгенограмм интересующих участков,
контроля манипуляций при проведении
хирургических вмешательств.
Линейная томография используется
для более детальной оценки изменений
костной структуры, в том числе деструкции
и новообразований костей, формирования
костной мозоли при переломах и др.
Методики рентгенологического
исследования с контрастированием (ангиография,
лимфография, фистулография, артрография,
бурсография, тенография) применяют
для получения дополнительной информации
о состоянии сосудов, характеристики
сосудистой сети новообразований,
локализации абсцессов и гнойных затеков,
визуализации внутрисуставных структур,
синовиальных сумок и синовиальных
влагалищ сухожилий.
РЕНТГЕНОВСКАЯ КОМПЬЮТЕРНАЯ
ТОМОГРАФИЯ
КТ обладает более высокой
разрешающей способностью и широким
диапазоном при измерении рентгеновской
плотности по сравнению с рентгенографией
и томографией. Это создает возможность
детального изучения состояния костных
и многих мягкотканных анатомических
структур. КТ позволяет получить
комплексное трехмерное (объемное)
изображение органов опоры и движения.
В процессе КТ можно
применять методики с
контрастированием. КТ-артрографию используют
для выявления внутрисуставных
повреждений. КТ-фистулографию применяют
для детальной характеристики гнойных
полостей и затеков. КТ с внутривенным
болюсным контрастным
усилением (КТ-ангиография) выполняется
при обследовании пострадавших с тяжелой
сочетанной травмой, а также больных
опухолевыми, сосудистыми, воспалительными
заболеваниями опорно-двигательной
системы.
При травмах и заболеваниях
сложных анатомических областей и
структур (голова, шея, позвоночник, таз,
крупные суставы) КТ становится методом
выбора при неотложном лучевом исследовании.
УЛЬТРАЗВУКОВОЙ МЕТОД
Ультразвуковой метод
применяется для исследования мягкотканных
структур опорно-двигательной системы.
Исследование может быть проведено как
в неотложном порядке для выявления
патологических изменений сухожилий,
мышц, связок, капсулы суставов, хрящевых
образований, сосудов, так и при плановом
обследовании и динамическом контроле
репаративных процессов. Высокая
разрешающая способность современных
ультразвуковых аппаратов позволяет
выявлять изменения отдельных пучков
волокон мышц и сухожилий.
МАГНИТНО-РЕЗОНАНСНАЯ
ТОМОГРАФИЯ
МРТ является методом
выбора в диагностике повреждений и
заболеваний мягкотканных структур.
Этот метод позволяет получать изображения
с высоким пространственным и контрастным,
идентифицировать гораздо больше
анатомических структур, чем при КТ. При
исследовании суставов, особенно
внутрисуставных структур, МРТ наиболее
информативна.
МРТ является также
эффективным методом диагностики многих
заболеваний и повреждений костей. В
силу физических закономерностей
формирования изображений в разных
режимах при МРТ создаются возможности
визуализации патологических изменений
костного мозга, губчатого и коркового
вещества кости, надкостницы, суставного
хряща.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Б о л ь. Ощущение боли появляется у пострадавшего сразу же после травмы. Боль уменьшается спустя некоторое время после травмы, если поврежденная конечность находится в состоянии покоя, и вновь усиливается при изменении положения органа (движение больной конечности, дыхательные движения при переломе ребер, нагрузка на кость по ее оси). Характер болевых ощущений зависит от степени повреждения костей и окружающих зону перелома тканей. Пальпация зону перелома всегда сопровождается усилением боли – это является диагностическим признаком перелома кости. Однако следует помнить, что боль не всегда абсолютный признак перелома, так как она является и признаком повреждения мягких тканей – ушиба, растяжения, разрыва и т.д.
Нарушение функции органа, как правило, возникает при переломе костей. Однако этот симптом, так же как и боль, бывает и при повреждении мягких тканей. При различных переломах нарушение функции органа может иметь различную степень выраженности. Иногда нарушение функции органа почти не выражено (при переломе малоберцовой кости), в других случаях этот клинический признак настолько ярко выражен, что является главным симптомом перелома (невозможность встать на ноги при переломе бедра, большеберцовой кости).
Деформация органа в зоне перелома его кости (искривление оси конечности, укорочение длины конечности) всегда указывает на наличие перелома. Однако надо помнить, что этот симптом не всегда бывает выражен и его отсутствие вовсе не означает отсутствие перелома кости. В то же время не следует забывать, что деформация органа (конечности) может быть связана с изменением мягких тканей в области повреждения (отек тканей за счет кровоизлияния в них).
Подвижность, изменение оси кости на ее протяжении являются абсолютными признаками перелома. Они бывают хорошо выражены при диафизарных переломах длинных трубчатых костей, и менее выражены при переломах плоских и коротких костей. Подвижность костных отломков отсутствует при вколоченных переломах.
Крепитация считается абсолютным признаком перелома. Этот признак появляется при попытке сместить костные отломки в противоположных направлениях – возникает шум трения концов отломков. Следует отметить, что выявлять этот симптом надо с большой осторожностью, так как грубое его выявление может привести к смещению костных отломков и повреждению рядом лежащих органов и тканей.
Осложненные переломы сопровождаются появлением клинических признаков, характерных для повреждения расположенных в зоне перелома органов (нарушение функции нижних конечностей при переломе позвоночника с повреждением спинного мозга, ишемия тканей при повреждении крупного сосуда сместившимися костными отломками и пр.).
Диагностика перелома основывается на следующих моментах:
1)тщательное изучение анамнеза развития патологического процесса;
2) выявление специфических симптомов перелома с помощью физических методов исследования – осмотра и пальпации;
3) обязательное применение рентгеновского метода исследования
Анамнез. При опросе пострадавшего или сопровождающих его лиц надо выяснить обстоятельства травмы, ее механизм; изучить характер ощущений, испытываемых пострадавшим; узнать о поведении пострадавшего после травмы.
Осмотр и пальпация. Проводя осмотр пострадавшего с травмой, необходимо полностью открыть поврежденную часть тела (органа), а лучше раздеть его полностью. При повреждении парных органов осмотр их должен производиться с обязательным сравнением здорового и поврежденного органа.
При выполнении пальпации для установления места локализации перелома надо помнить, что пальпировать лучше одним пальцем, так как при пальпации несколькими пальцами среди большой площади повреждения мягких тканей в области перелома трудно выделить локализацию места перелома. Для места локализации перелома характерно наличие наибольшей болезненности среди всего болезненного участка.
Проводя обследование пострадавшего с травмой, очень важно помнить, что переломы костей могут сочетаться с повреждениями органов, находящихся в непосредственной близости к месту перелома. Поэтому всегда надо обращать внимание на все симптомы, которые выявляются у пострадавшего, и не забывать выявлять симптомы, которые должны быть при повреждении соседних органов (выявление симптомов перитонита при переломе костей таза, гемо- или пневмоторакса при переломе ребер).
Рентгеновское исследование должно быть обязательным методом исследования пострадавшего не только с подозрением на перелом кости, но и при наличии явных признаков перелома. Это исследование надо выполнять и после проведения лечебного мероприятия, поскольку оно поможет определить правильность выполненного лечения.
Основным рентгенологическим признаком перелома кости является наличие линии перелома (плоскости перелома в рентгеновском изображении) или смещение костных отломков. Последний признак считается абсолютным признаком перелома.
Рентгенографию кости для выявления перелома в ней следует выполнять обязательно в двух проекциях – прямой и боковой. Нарушение этого правила может привести к ошибкам в диагнозе.
Источник
