Лечение переломов осложненный остеомиелитов

Посттравматический остеомиелит является серьезным заболеванием, возникающим после травмы костей или операционного вмешательства. Болезнь поражает как мужчин, так и женщин любого возраста.

Причины и особенности
Причиной возникновения заболевания являются болезнетворные бактерии и микроорганизмы, вызывающие гнойное воспаление костей. Чаще всего это золотистые стафилококки. Микроорганизмы попадают в костные и хрящевые ткани во время пореза, травмы или перелома. Различают следующие виды остеомиелита:
- посттравматический;
- огнестрельный;
- послеоперационный;
- контактный.
Любые открытые травмы и переломы способны привести к гнойному воспалению, если рана не была обработана должным образом.
Самыми уязвимыми участками человеческого тела являются те, где кость практически не защищена мягкими тканями. При переломе воспаление, как правило, возникает только на пораженном участке. При многочисленных травмах и переломах гнойные процессы захватывают не только кость и надкостницу, но и распространяются на область мягких тканей.

Огнестрельный остеомиелит является следствием заражения раны при огнестрельном ранении. Чаще всего кость поражается при значительном ранении, множественных травмах и смещении костных обломков.
Послеоперационный остеомиелит возникает при инфицировании раны во время хирургических манипуляций. Несмотря на обработку раны, в организме человека могут оставаться болезнетворные организмы, устойчивые к действию медикаментов. Кроме того, нагноение может произойти после введения спиц, наложения компрессионно-дистракционных аппаратов или скелетного вытяжения. Это спицевой остеомиелит, являющийся разновидностью заболевания.

Контактный остеомиелит является следствием распространения в окружающих кость мягких тканях болезнетворных микроорганизмов. В костномозговой канал бактерии попадают из смежных очагов инфекции. Такими очагами могут быть язвы на теле, абсцессы, флегмоны, стоматологические патологии и т. п. Этот вид заболевания чаще всего встречается у детей.
В группе риска находятся люди, ведущие асоциальный образ жизни, а также ослабленные физически, так как слабый иммунитет не способен бороться с бактериями, проникающими в человеческий организм.
Симптомы
Посттравматический остеомиелит сопровождается определенными симптомами. Это заболевание чаще протекает в хронической форме, главными признаками которой являются:
- покраснение и отечность пораженного участка тела;
- болезненные ощущения и гнойные выделения при пальпации;
- образование свищей;
- повышение температуры;
- ухудшение общего состояния;
- нарушение сна;
- слабость и отсутствие аппетита.

При анализе крови выявляются высокие показатели скорости оседания эритроцитов, нарастающие лейкоцитоз и анемия.
Острую форму заболевания характеризуют такие симптомы, как тяжелые разрушения костной ткани, значительная кровопотеря, резкое снижение защитных сил организма, повышение температуры до фебрильных цифр. В области перелома возникают сильные боли, из раны обильно выделяется гнойная жидкость.
Помимо основных симптомов существуют и скрытые признаки остеомиелита. Их выявляют с помощью рентгенологического исследования не ранее, чем через месяц после попадания в рану инфекции и начала воспалительных процессов. К таким скрытым симптомам болезни относятся:
- облитерация сосудов;
- замена мышечных волокон соединительной тканью;
- изменение надкостницы;
- частичная замена костного мозга соединительной тканью.
Диагностика
При обращении к врачу проводится первичный осмотр пациента. На начальных стадиях заболевания поставить диагноз можно только на основании клинических симптомов, так как рентгенологические признаки появляются только через 3–4 недели.

Для изучения воспалительного процесса, степени его распространения и интенсивности пациенту назначают:
- локальную термографию;
- тепловидение;
- сканирование скелета;
- компьютерную томографию;
- фистулографию;
- рентгенограмму.
С помощью рентгена выявляются секвестры и очаги деструкции, зоны остеопороза и остеосклероза, деформация окончаний костных осколков. При огнестрельном остеомиелите на рентгеновских снимках видны металлические осколки, застрявшие в мягких тканях. Остальные методы диагностики позволяют детально изучить пораженную область, выявить причины гнойных процессов.
Лечение
Лечение посттравматического остеомиелита проводится незамедлительно. Врач ликвидирует воспалительный процесс и устраняет очаг нагноения. На ранних стадиях проводится консервативное лечение с помощью медикаментов. Пациент проходит курс приема антибиотиков с широким спектром действия. Для удаления гнойных скоплений делают пункцию. При легкой форме заболевания такого лечения бывает достаточно.

Если заболевание сопровождается образованием язв, свищей, секвестров, то проводится операция. Без хирургического вмешательства не обойтись и при выраженной интоксикации, сильных болях, нарушении функции конечностей. Также операция проводится, если консервативное лечение не дало положительных результатов.
Перед операцией в течение 10–12 дней пациент проходит необходимые обследования, дающие полную картину заболевания. Это позволяет медикам выбрать наиболее эффективный способ хирургического вмешательства, а также предотвратить возможные осложнения.
Во время операции хирург удаляет омертвевшие участки мягких тканей, некротизированные части кости, вскрывает гнойные образования. Костные дефекты исправляются различными фиксирующими конструкциями. После остеосинтеза пораженную область обрабатывают горячим физраствором, нитрофурановыми средствами и антибиотиками.

Восстановление и профилактика
После операции пациент проходит курс восстановительных процедур, таких как:
- электрофорез;
- УВЧ-терапия;
- лечебная физкультура.
В течение 3 недель остается обязательным прием антибиотиков. Их вводят внутривенно и внутриартериально. В период реабилитации важно принимать витамины и соблюдать диету, направленную на укрепление организма и повышение его защитных функций.
Эффективность лечения зависит от множества факторов: сложности заболевания, возраста пациента, наличия сопутствующих травм и т. д. Поэтому профилактика — лучший способ избежать вторичного воспаления после травмы или рецидива болезни после лечения. Любые травмы, порезы и повреждения должны быть качественно обработаны антибактериальными средствами.
Сразу после повреждения следует убрать из раны инородные тела. Своевременное обращение к врачу при сложных травмах предотвратит появление гнойных процессов в мягких тканях и распространение инфекции на кость.
Источник
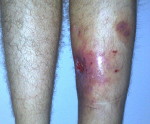
Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение. Проявляется повышением температуры, лейкоцитозом, болями и признаками воспаления в области травмы. При хроническом течении образуются свищи. Диагноз выставляется с учетом клинических данных и результатов рентгенографии. Лечение – антибиотикотерапия, вскрытие и дренирование гнойных очагов.
Общие сведения
Посттравматический остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – одно из самых серьезных осложнений, возникающих после открытых повреждений скелета и операций на костях. По различным данным в 15-49% случаев развивается после открытых переломов и в 3% случаев – после хирургических вмешательств. Может выявляться у лиц любого пола и возраста. Вероятность возникновения увеличивается при тяжелых повреждениях с разрушением костей и обширным повреждением мягких тканей, интенсивном микробном загрязнении, несвоевременной или неадекватной хирургической обработке, наличии сопутствующих травм и заболеваний, снижающих сопротивляемость организма и утяжеляющих общее состояние больного.
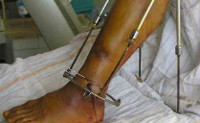
Посттравматический остеомиелит
Причины
Причинами развития посттравматического остеомиелита при открытых переломах являются обширные поражения окружающих кость мягких тканей, интенсивное загрязнение раны, недостаточно радикальная или слишком поздняя первичная хирургическая обработка и отсутствие дренажа для оттока содержимого. Кроме того, вероятность нагноения возрастает в случаях, когда кость расположена близко к коже и плохо защищена мягкими тканями (например, передневнутренняя боковая поверхность большеберцовой кости).
Послеоперационный остеомиелит связан с инфицированием раны в процессе операции. Предполагается, что увеличение количества нагноений после хирургических вмешательств в последние годы обусловлено широким распространением остеосинтеза, а также появлением новых штаммов болезнетворных микроорганизмов, устойчивых к действию антибиотиков.
Факторами, увеличивающими риск развития остеомиелита после операций, являются:
- чрезмерная травматизация мягких тканей
- нестабильный или недостаточный остеосинтез
- коррозия металлоконструкций
- наличие очагов скрытой инфекции в организме пациента.
Разновидностью данной формы остеомиелита является спицевой остеомиелит – локальное нагноение кости при установке аппарата Илизарова или наложении
скелетного вытяжения
.
Патанатомия
Все виды посттравматического остеомиелита являются не местным процессом, а заболеванием всего организма, поскольку возникают под влиянием комбинации общих и местных факторов и вызывают поражение различных органов и систем, в том числе – расположенных далеко от гнойного очага. При остеомиелите воспаляются все элементы кости: костный мозг, надкостница и компактное вещество, а также окружающие мягкие ткани, однако первичное воспаление обусловлено попаданием патогенных микроорганизмов в костный мозг.
У больных с открытыми повреждениями костей при нагноении зона воспаления, как правило, ограничивается областью перелома, иногда развиваются краевые остеомиелиты. При обширных дефектах кожи и многооскольчатых переломах наблюдаются обширные гнойные процессы, захватывающие как всю кость, так и окружающие мягкие ткани. При посттравматическом остеомиелите воспаление локализуется в области хирургического вмешательства, гнойный процесс распространяется по ходу металлоконструкции (штифта, гвоздя, пластины).
Классификация
В современной травматологии и ортопедии выделяют следующие разновидности посттравматического остеомиелита:
- Собственно посттравматический – развивающийся при открытых переломах.
- Огнестрельный – возникающий после огнестрельных ранений.
- Посттравматический – развивающийся после операций.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Симптомы посттравматического остеомиелита
Для патологии характерно хроническое течение (хронический остеомиелит). Наблюдается повышение температуры, по анализам крови выявляется нарастающий лейкоцитоз. Область раны отечна, гиперемирована, болезненна, из раны выделяется гной. После вскрытия и дренирования воспалительные явления стихают, количество гнойного отделяемого уменьшается, в области послеоперационной раны формируется свищ без тенденции к самостоятельному заживлению. При остром варианте посттравматического остеомиелита отмечаются интенсивные боли, повышение температуры до фебрильных цифр, явления общей интоксикации, значительный отек, ускорение СОЭ, выраженный лейкоцитоз и нарастающая анемия.
Диагностика
Диагноз выставляется врачом-травматологом на основании клинических симптомов. Первые рентгенологические признаки появляются лишь спустя месяц после начала заболевания. На снимках выявляется изъеденность концов костных отломков, секвестры и очаги деструкции, а также остеопороз вокруг металлоконструкций (при их наличии). При огнестрельном остеомиелите наблюдается сужение костномозгового канала, более выраженные периостальные наслоения и зона остеосклероза. Возможно наличие костных полостей. В окружающих мягких тканях иногда видны металлические осколки.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Лечение посттравматического остеомиелита
Основной задачей лечения является полная ликвидация гнойного очага и устранение воспаления. Основной метод лечения оперативный – вскрытие и дренирование. Вопрос об удалении металлоконструкций решается в индивидуальном порядке. При локализованных формах возможно сохранение остеосинтеза. При нагноении по ходу внутрикостных штифтов показано их удаление с последующим монтажом аппарата Илизарова. Во время хирургического вмешательства используют внутривенное или внутрикостное введение антибиотиков.
Для обеспечения устойчивого оттока устанавливают системы активного дренирования, производят постоянную аспирацию раневого отделяемого. Область нагноения орошают нитрофурановыми препаратами или антибиотиками. Все лечебные мероприятия осуществляют на фоне антибиотикотерапии, проводимой с учетом чувствительности возбудителя. При обширных очагах нагноения и выраженной общей интоксикации антибиотики вводят внутривенно или внутриартериально. Применяют иммобилизацию и УВЧ-терапию.
Прогноз и профилактика
Прогноз при посттравматическом остеомиелите зависит от тяжести поражения, своевременности и достаточной радикальности лечения, возраста больного, наличия сопутствующих травм и заболеваний и т. д. Исходом может стать костный дефект, ложный сустав, укорочение или угловая деформация конечности. Возможно образование длительно незаживающих свищей. Из-за подвижности фрагментов в области повреждения инфекция часто распространяется по кости, что затрудняет стабилизацию перелома и препятствует консолидации отломков.
Вероятность полного выздоровления уменьшается при застарелых формах посттравматического остеомиелита, что обусловлено нарушениями трофики, дистрофией кости и дефицитом полноценных мягких тканей в области гнойного очага. Профилактика заключается в предупреждении травм, ранней адекватной обработке ран и открытых переломов, обоснованном проведении хирургических вмешательств, соблюдении техники операций.
Источник
 01.02.2020
01.02.2020
Метаболические нарушения костной ткани у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом
В статье рассматривается актуальная проблема ортопедии – влияние нарушений метаболизма костной ткани на исходы лечения переломов длинных костей, осложненных хроническим остеомиелитом
Введение
В настоящее время частота посттравматического остеомиелита, в зависимости от локализации и типа перелома, колеблется от 5 до 10 % [1]. Среди главных проблем лечения пациентов с хроническим остеомиелитом остаются:
•длительная консолидация (в среднем на 4–6 месяцев дольше в сравнении с переломами, не осложненными посттравматическим
хроническим остеомиелитом) [2–4].
•рецидивы воспалительного процесса после хирургического вмешательства у 15–30 % пациентов [5].
•высокая частота инвалидизации пациентов (50– 90 %) [6].
Одной из причин замедленно консолидации или формирования ложных суставов, даже при условии адекватного хирургического
вмешательства, у таких пациентов может быть нарушенное ремоделирование костной ткани вследствие воздействия провоспалительных цитокинов [7].
По крайней мере, известно, что золотистый стафилококк, помимо давно исследуемой способности к инвазии, обладает выраженным негативным действием на равновесие костеобразования и резорбции, а также на отдельные звенья данных механизмов, а именно, остеобласты (костеобразующее звено) и остеокласты (костеразрушающее звено) .
Кроме того, микробные возбудители способны изменять и извращать иммунный ответ, воздействуя на баланс интерлейкинов [10].
Отклонения в течении иммунных процессов, в свою очередь, усугубляют нарушения метаболизма костной ткани. Очевидно, что в условиях воспалительного процесса для оптимизации лечебного процесса необходимы не только полноценная хирургическая санация, стабилизация повреждённого сегмента, адекватная антибактериальная и противовоспалительная терапия, но и дополнительное лечение, направленное на коррекцию нарушенного метаболизма костной ткани.
Цель. Обосновать целесообразность терапии, направленной на коррекцию метаболических нарушений костной ткани у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом.
Материалы и методы
Исследование – ретроспективное со стратифицированной рандомизацией групп сравнения. В работу включены результаты лечения 112 пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом (средняя продолжительность воспалительного процесса 37 месяцев). Сравнивались две группы пациентов: основная и контрольная.
В основной группе комплексное лечение включало оперативный этап, антибактериальную, противовоспалительную терапию и медикаментозную коррекцию метаболических нарушений костной ткани.
В контрольной группе выполнялся оперативный этап, антибактериальное и противовоспалительное лечение.
Стратифицированная рандомизация проводилась путем случайного отбора в указанные группы пациентов, проходивших лечение в условиях отделения последствий травм и гнойных осложнений опорно-двигатель — ной системы НМИЦ ТО им. Н.Н. Приорова в период с июля 2017 по август 2018 года. В связи с малым числом наблюдаемых пациентов с нарушениями консолидации плечевой кости в основной группе (6 пациентов) рандомизация исходной совокупности проводилась только для формирования соответствующей контрольной группы с такой же итоговой численностью.
В основную группу вошло 56 пациентов в возрас — те от 27 до 77 лет (в среднем 47 ± 13 лет), среди них 25 женщин (45 %) и 31 мужчина (55 %).
В контрольную группу включено 56 пациентов в возрасте от 29 до 75 лет (в среднем 53 ± 12 лет). Из них 26 женщин (46 %) и 30 мужчин (54 %).
Внутри каждой группы распределение пациентов в соответствии с поврежденным сегментом составило: плечевая кость – 6 пациентов, бедренная – 25, большеберцовая – 25 человек (табл. 1).
.png)
Преобладающим диагнозом как в основной, так и в контрольной группе являлся ложный сустав, осложненный хроническим остеомиелитом. Распределение по нозологии показано в таблице 2.
.png)
До поступления пациентам в других лечебных учреждениях выполнялись следующие операции: в основной группе: остеосинтез пластиной – 25 пациентам (45 %), интрамедуллярным штифтом – 15 (27 %), аппарат внешней фиксации применен в 16 случаях (28 %); в контрольной группе: остеосинтез пластиной – 30 пациентам (54 %), интрамедуллярным штифтом – 12 (21 %), аппаратом внешней фиксации – 14 (25 %).
При поступлении пациентам обеих групп проведено оперативное лечение, включающее следующие этапы:
1) удаление металлоконструкции или демонтаж аппарата внешней фиксации;
2) радикальная фистулсеквестрнекрэктомия / секвестрнекрэктомия, резекция зоны ложного сустава с реканализацией костномозгового канала;
3) биомеханически обоснованный реостеосинтез с учётом рычаговых свойств костных отломков и механических (прочность и жесткость) свойств аппаратов внешней фиксации [11, 12].
Перед операцией у пациентов обеих групп оценивался метаболизм костной ткани. Исследовались показатели гомеостаза кальция (в крови – кальций общий ( Са ), кальций ионизированный ( Са ++ ), фосфор ( Р ), кальцийрегулирующий гормон (паратгормон), 25(ОН)D 3 – транспортная форма D-гормона, а также маркеры костеобразования (щелочная фосфатаза ( ЩФ ), остеокальцин ( Оc ) и маркеры резорбции (C-концевой телопептид коллагена первого типа ( β -Cross Laps )).
В моче определяли кальций и фосфор суточной мочи и маркер резорбции ДПИД (как соотношение деоксипиридинолина мочи к креатинину). Полученные данные в основной группе служили основанием для выбора терапии, направленной на коррекцию нару — шенного метаболизма, и контроля влияния терапии на динамику этих нарушений.
Статистический анализ проводился на программном обеспечении IBM SPSS Statistics 22. Для всех статистических расчетов пороговый уровень значимости был принят как р = 0,05.
Оценка динамики маркеров метаболизма костной ткани в основной группе проводилась при помощи W-критерия рангов Вилкоксона; показатели до операции сравнивались с таковыми на сроках в 3 месяца.
Для сравнения сроков лечения в аппарате внешней фиксации использовался U-критерий Манна-Уитни, при этом отдельно сравнивалась длительность чрескостного остеосинтеза в двух группах (основная и контрольная) с одинаковыми сегментами (плечевая кость, бедренная кость, большеберцовая кость). Основным исследуемым параметром являлся срок фиксации поражённого сегмента в аппарате.
Результаты.
Среди полученных показателей, отражающих метаболизм костной ткани, обращал на себя внимание уровень витамина 25(ОН)D 3, в среднем составляющий 17,79 нг/мл. Этот показатель был почти 2 раза мень — ше нижней границы нормы (N = 30–100 нг/мл), что, в свою очередь, свидетельствовало о D-недостаточности (11 пациентов – 20 %) или D-дефиците (38 пациентов – 68 %). Уровень ДПИД (11,637 нмоль/ммоль в среднем) в итоговом значении в 2 раза превышал нормальные показатели (N = 2,3–5,4) у мужчин и в 1,5 раза у женщин (N = 3–7,4). Это повышение свидетельствовало об увеличении интенсивности резорбции костной ткани.
Средний уровень кальция крови был близок к нижней границе нормы – 2,29 ммоль/л (N = 2,10–2,55), ионизированного кальция (Са ++ ) – 1,12 ммоль/л (N = 1,03–1,23). Средний уровень кальция суточной мочи составил 3,1 ммоль/сут (N = 2,5–7,0), паратгормона – 12,47 пм/л (N = 1,7–6,4), что превышало норму и отражало реакцию организма на дефицит или недостаточность D-гормона.
Диагноз вторичного гиперпаратиреоза выявлен у трети пациентов. Полностью результаты оценки отклонений гомеостаза кальция и маркеров ремоделирования приведены в таблице 3.
.png)
В послеоперационном периоде в основной группе была назначена терапия, направленная на коррекцию выявленных нарушений метаболизма костной ткани, включающая препараты кальция (карбонат кальция, оссеин-гидроксиапатитный комплекс) и активный метаболит витамина D (альфакальцидол) для коррекции D-недостаточности и вторичного гиперепаратиреоза. Доза этих препаратов подбиралась индивидуально в зависимости от исходного уровня кальция крови (Патент РФ на изобретение No 2176519 от 10.12.2001 г.) [13].
Кроме того, во всех случаях назначалась антирезорбтивная терапия, направленная на снижение интенсивности резорбции костной ткани. В качестве антирезорбтивного препарата использовали бисфосфонат (БФ) – ибандроновая кислота в дозе 3 мг/3 мл один раз в 3 месяца.
Через 3 месяца оценка показателей гомеостаза кальция и интенсивности резорбции проведена у 18 из 56 больных основной группы. Во всех случаях отмечено снижение уровня ДПИД в пределах 30 % от исходной величины, что свидетельствовало о наличии антирезорбтивного эффекта.
До назначения терапии, направленной на коррекцию нарушений метаболизма костной ткани, различия между группами по лабораторным показателям не определялись (р >> 0,05). При сравнении лабораторных данных в основной группе через 3 месяца выявлены статистически значимые различия (р < 0,05) по следующим параметрам:
• остеокальцин (р = 0,043);
• паратиреоидный гормон (p = 0,043);
• соотношение ДПИД / креатинин (p = 0,041).
Полные статистические данные приведены в таблице 4.
.png)
Фармакотерапия у пациентов основной группы продолжалась до формирования полноценной костной мозоли.
По итогам сравнения длительности лечения в аппаратах внешней фиксации у пациентов двух групп с одинаковыми сегментами (статистические данные приведены в таблице 5 и рисунке 1) выявлены статистически значимые различия (во всех случаях р <
0,05): в основной группе срок консолидации был достоверно короче.
.png)
.png)
Обсуждение.
Картина метаболических сдвигов на фоне хронического остеомиелита у исследуемых больных характеризуется
выраженным изменением лабораторных показателей.
Ключевыми из них являются следующие:
-щелочная фосфатаза(ЩФ)
–активность фермента коррелирует с уровнем образования костной ткани(низкий уровень отражает слабую активность остеобластов, высокий уровень отражает нарушение минерализации кости, в том числе и при переходе ремоделирования на высокий уровень при усилении резорбции);
–β-Cross Laps
–продукт деградации коллагена 1 типа, который составляет более 90 % органического матрикса кости;
–остеокальцин — один из наиболее информативных маркеров костеобразования. Является основным не коллагеновым белком кости, включенным в связывание кальция и гидроксиапатита. Синтезируется остебластами (высокий уровень может свидетельствовать о повышенной резорбции костной ткани);
–ДПИД (утренней мочи) является основным материалом поперечных связей коллагена в костях. Отражает интенсивность резорбции костной ткани.
У наблюдаемых пациентов выявлено повышение уровня щелочной фосфатазы (123,45 ± 65,67 при N= 53–128), β -Cross Laps (0,63271 ± 0,267 при N < 0,704), а также соотношения ДПИД/креатинин (11,6367 ± 6,445 при N = 2,3–5,4 у мужчин и 3–7,4 у женщин).
Данные изменения указывают на усиление интенсивности ремоделирования костной ткани, схожее с изменениями при высокооборотном типе остеопороза. По нашему мнению, это может объясняться, в том числе, и компенсаторной реакцией костной ткани, возникающей в ответ на ее разрушение возбудителями хронического остеомиелита. Согласно ряду исследований [7], золотистый стафилококк (обнаруживается в ходе микробиологического исследования в 35,51–59,1 % случаев) [14–16] индуцирует гибель остеобластов за счёт вырабатываемых токсинов, таких как фенол растворимые модулины (PSM α, PSM β ) и δ -токсин.
Также воспалительные цитокины (интерлейкин (IL–1 β ), фактор некроза опухоли (TNF- α ) и др.), образующиеся в результате длительного воспалительного процесса, запускают каскад биохимических реакций, приводящих к активации процессов
некроза или апоптоза в остеобластах.
С другой стороны, известно о стимулирующем влиянии золотистого стафилококка на остеокластогенез посредством усиления продукции мембрансвязанных RANK-L, sRANK-L (растворимых) и малых форм RANK-L.
Эти лиганды активируют специфический рецептор RANK, который расположен на остеокластах и дендритных клетках. RANK-L является основным стимулирующим фактором в образовании зрелых остеокластов. При этом в условиях хронической инфекции снижается продукция остеопротегеринов –остеокластингибирующего (остеокластсвязывающего) фактора, который является
ключевым звеном ингибирования дифференциации и активации остеокластов. Указанные факторы в совокупности приводят к усиленному остеокластогенезу, и, как следствие, к повышению резорбции костной ткани без ее адекватного замещения [7].
В ходе каскада данных биохимических реакций нарушаются процессы минерализации кости [8–9]. Вынужденная гиподинамия и длительное отсутствие осевых нагрузок на поражённую конечность приводят к дополнительному снижению минеральной плотности костной ткани. Выраженная остеопения пораженного сегмента скелета отмечена у всех пациентов основной и контрольной группы.
Низкий уровень витамина 25(ОН)D3(17,79±10,223 при N=30–100), отмеченный у наблюдаемых пациентов, может быть связан с климатическими факторами, а именно, проживанием пациентов в условиях средней полосы России [17], а также с отсутствием в России официальной программы по обогащению продуктов витамином D, кроме продуктов детского питания[18].
Коррекцию выявленных метаболических нарушений, согласно данным исследований [19–20], предпочтительнее осуществлять комплексом препаратов(оссеинги-дроксиапатитный комплекс и активные метаболиты витамина D).
В настоящее время также установлено, что при высоких показателях резорбции костной ткани и отсутствии ответа на комбинацию указанных препаратов рационально включить в план лечения препараты из группы бисфосфонатов, что позволяет за счёт снижения интенсивности резорбции увеличить минеральную плотность костной ткани и эффективность лечения в целом[21–22].
Среди препаратов данной группы была выбрана ибандроновая кислота, механизм действия которой заключается в ингибировании фарнизил-дифосфатсинтазы(FDPS) по мевалонатному пути, что тормозит образование внутриклеточных сигнальных молекул остеокластов и нарушает их жизнедеятельность вплоть до апоптоза. Преимущества ибандроновой кислоты перед алендроновой заключаются в длительном персистировании препарата в костной ткани, что позволяет увеличить интервал между инъекциями до 3-х месяцев [23]. Ее эффективность в комбинации с альфакальцидолом при повышенной интенсивности резорбции показана ранее при высокооборотном системном остеопорозе [22].
На основе полученных нами данных можно сделать вывод о том, что применённая комплексная терапия статистически достоверно
(для плечевой и большеберцовой костей p= 0,009, для бедренной кости p= 0,041) нормализует процесс консолидации и сокращает срок лечения в аппарате внешней фиксации у пациентов с переломами длинных костей конечностей, осложнённых
хроническим остеомиелитом.
Согласно полученным предварительным результатам, терапия, направленная на коррекцию нарушений метаболизма костной ткани, уже через 3 месяца позволяет достичь улучшения некоторых лабораторных показателей в сравнении с изначальными значениями, а именно, уровней остеокальцина и паратиреоидного гормона (р = 0,043) и соотношения ДПИД /креатинин(р=0,041),
что позитивно влияет на механизмы ремоделирования костной ткани Для формирования выводов в отношении прочих показателей, по нашему мнению, требуется долгосрочное (более 3мес.) наблюдение динамики показателей метаболизма костной ткани.
Выводы
1.Изменения метаболизма в костной ткани, осложняющие течение хронического остеомиелита, у большинства пациентов характеризуются повышением интенсивности ремоделирования, что, с одной стороны, является свидетельством
компенсаторной реакции на процессы, протекающие в воспалительном очаге, с другой, нарушает процесс консолидации
перелома.
2.Назначение в послеоперационном периоде, дополнительно к адекватному хирургическому вмешательству, терапии,
направленной на коррекцию метаболизма костной ткани, позволяет добиться нормализации сроков консолидации. Для получения оптимального результата следует проводить комплексное лечение, а именно, сочетать хирургический компонент, антибактериальную и противовоспалительную терапию с медикаментозной коррекцией нарушенного гомеостаза кальция,
D-недостаточности или D-дефицита и нарушений интенсивности резорбции.
4.Необходимо дальнейшее изучение влияния метаболических нарушений костной ткани у пациентов с хроническим
остеомиелитом на результаты лечения методом чрескостного остеосинтеза, включая поиск новых компоновок, обеспечивающих стабильную фиксацию поврежденных сегментов и функциональность конечности.
Литература
1.Infection in Orthopaedics / G.E. Cook, D.C. Markel, W. Ren, L.X. Webb, M.D. McKee, E.H. Schemitsch//J.Orthop.Trauma.2015.Vol.
29, No Suppl. 12 P. S19-S23.
2. Травматология:нац.рук./гл.ред.:Г.П.Котельников,С.П. Миронов. М. : ГЭОТАР-Медиа, 2008-808с.
3. Леонова С.Н., Рехов А.В.,Камека А.Л. Традиционное хирургическое лечение пациентов с переломами костей голени,
осложненными хроническим травматическим остеомиелитом//Бюллетень ВСНЦ СО РАМН. 2013. No 2-1 (90). С. 45-48.
4. Леонова С.Н., Рехов А.В., Камека А.Л. Лечение переломов, осложненных гнойной инфекцией//Сибирский медицинский журнал.
2013. Т. 120, No 5.С.141-143.
5. Хронический посттравматический остеомиелит плеча: экономические аспекты лечения
методом чрескостного остеосинтеза аппаратом Илизарова/Д.С. Леончук, Н.В. Сазонова, Е.В. Ширяева, Н.М. Клюшин No1 С. 74-79.
6. Микулич Е.В. Современные принципы лечения хронического остеомиелита//Вестник новых медицинских технологий.2012.Т.
19,No2. С. 180-184.
А.В. Цискарашвили, С.С. Родионова, С.П. Миронов, К.М. Бухтин, Д.С. Горбатюк, А.Ю. Тараскин Федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр травматологии и ортопедии имени Н.Н.
Приорова» Министерства здравоохранения Российской Федерации, г. Москва, Россия
Теги: нарушение костной ткани
234567
Начало активности (дата): 01.02.2020 23:27:00
234567
Кем создан (ID): 989
234567
Ключевые слова:
