Лечение перелома после остеомиелита

Посттравматический остеомиелит является серьезным заболеванием, возникающим после травмы костей или операционного вмешательства. Болезнь поражает как мужчин, так и женщин любого возраста.

Причины и особенности
Причиной возникновения заболевания являются болезнетворные бактерии и микроорганизмы, вызывающие гнойное воспаление костей. Чаще всего это золотистые стафилококки. Микроорганизмы попадают в костные и хрящевые ткани во время пореза, травмы или перелома. Различают следующие виды остеомиелита:
- посттравматический;
- огнестрельный;
- послеоперационный;
- контактный.
Любые открытые травмы и переломы способны привести к гнойному воспалению, если рана не была обработана должным образом.
Самыми уязвимыми участками человеческого тела являются те, где кость практически не защищена мягкими тканями. При переломе воспаление, как правило, возникает только на пораженном участке. При многочисленных травмах и переломах гнойные процессы захватывают не только кость и надкостницу, но и распространяются на область мягких тканей.

Огнестрельный остеомиелит является следствием заражения раны при огнестрельном ранении. Чаще всего кость поражается при значительном ранении, множественных травмах и смещении костных обломков.
Послеоперационный остеомиелит возникает при инфицировании раны во время хирургических манипуляций. Несмотря на обработку раны, в организме человека могут оставаться болезнетворные организмы, устойчивые к действию медикаментов. Кроме того, нагноение может произойти после введения спиц, наложения компрессионно-дистракционных аппаратов или скелетного вытяжения. Это спицевой остеомиелит, являющийся разновидностью заболевания.

Контактный остеомиелит является следствием распространения в окружающих кость мягких тканях болезнетворных микроорганизмов. В костномозговой канал бактерии попадают из смежных очагов инфекции. Такими очагами могут быть язвы на теле, абсцессы, флегмоны, стоматологические патологии и т. п. Этот вид заболевания чаще всего встречается у детей.
В группе риска находятся люди, ведущие асоциальный образ жизни, а также ослабленные физически, так как слабый иммунитет не способен бороться с бактериями, проникающими в человеческий организм.
Симптомы
Посттравматический остеомиелит сопровождается определенными симптомами. Это заболевание чаще протекает в хронической форме, главными признаками которой являются:
- покраснение и отечность пораженного участка тела;
- болезненные ощущения и гнойные выделения при пальпации;
- образование свищей;
- повышение температуры;
- ухудшение общего состояния;
- нарушение сна;
- слабость и отсутствие аппетита.

При анализе крови выявляются высокие показатели скорости оседания эритроцитов, нарастающие лейкоцитоз и анемия.
Острую форму заболевания характеризуют такие симптомы, как тяжелые разрушения костной ткани, значительная кровопотеря, резкое снижение защитных сил организма, повышение температуры до фебрильных цифр. В области перелома возникают сильные боли, из раны обильно выделяется гнойная жидкость.
Помимо основных симптомов существуют и скрытые признаки остеомиелита. Их выявляют с помощью рентгенологического исследования не ранее, чем через месяц после попадания в рану инфекции и начала воспалительных процессов. К таким скрытым симптомам болезни относятся:
- облитерация сосудов;
- замена мышечных волокон соединительной тканью;
- изменение надкостницы;
- частичная замена костного мозга соединительной тканью.
Диагностика
При обращении к врачу проводится первичный осмотр пациента. На начальных стадиях заболевания поставить диагноз можно только на основании клинических симптомов, так как рентгенологические признаки появляются только через 3–4 недели.

Для изучения воспалительного процесса, степени его распространения и интенсивности пациенту назначают:
- локальную термографию;
- тепловидение;
- сканирование скелета;
- компьютерную томографию;
- фистулографию;
- рентгенограмму.
С помощью рентгена выявляются секвестры и очаги деструкции, зоны остеопороза и остеосклероза, деформация окончаний костных осколков. При огнестрельном остеомиелите на рентгеновских снимках видны металлические осколки, застрявшие в мягких тканях. Остальные методы диагностики позволяют детально изучить пораженную область, выявить причины гнойных процессов.
Лечение
Лечение посттравматического остеомиелита проводится незамедлительно. Врач ликвидирует воспалительный процесс и устраняет очаг нагноения. На ранних стадиях проводится консервативное лечение с помощью медикаментов. Пациент проходит курс приема антибиотиков с широким спектром действия. Для удаления гнойных скоплений делают пункцию. При легкой форме заболевания такого лечения бывает достаточно.

Если заболевание сопровождается образованием язв, свищей, секвестров, то проводится операция. Без хирургического вмешательства не обойтись и при выраженной интоксикации, сильных болях, нарушении функции конечностей. Также операция проводится, если консервативное лечение не дало положительных результатов.
Перед операцией в течение 10–12 дней пациент проходит необходимые обследования, дающие полную картину заболевания. Это позволяет медикам выбрать наиболее эффективный способ хирургического вмешательства, а также предотвратить возможные осложнения.
Во время операции хирург удаляет омертвевшие участки мягких тканей, некротизированные части кости, вскрывает гнойные образования. Костные дефекты исправляются различными фиксирующими конструкциями. После остеосинтеза пораженную область обрабатывают горячим физраствором, нитрофурановыми средствами и антибиотиками.

Восстановление и профилактика
После операции пациент проходит курс восстановительных процедур, таких как:
- электрофорез;
- УВЧ-терапия;
- лечебная физкультура.
В течение 3 недель остается обязательным прием антибиотиков. Их вводят внутривенно и внутриартериально. В период реабилитации важно принимать витамины и соблюдать диету, направленную на укрепление организма и повышение его защитных функций.
Эффективность лечения зависит от множества факторов: сложности заболевания, возраста пациента, наличия сопутствующих травм и т. д. Поэтому профилактика — лучший способ избежать вторичного воспаления после травмы или рецидива болезни после лечения. Любые травмы, порезы и повреждения должны быть качественно обработаны антибактериальными средствами.
Сразу после повреждения следует убрать из раны инородные тела. Своевременное обращение к врачу при сложных травмах предотвратит появление гнойных процессов в мягких тканях и распространение инфекции на кость.
Источник
Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение. Проявляется повышением температуры, лейкоцитозом, болями и признаками воспаления в области травмы. При хроническом течении образуются свищи. Диагноз выставляется с учетом клинических данных и результатов рентгенографии. Лечение – антибиотикотерапия, вскрытие и дренирование гнойных очагов.
Общие сведения
Посттравматический остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – одно из самых серьезных осложнений, возникающих после открытых повреждений скелета и операций на костях. По различным данным в 15-49% случаев развивается после открытых переломов и в 3% случаев – после хирургических вмешательств. Может выявляться у лиц любого пола и возраста. Вероятность возникновения увеличивается при тяжелых повреждениях с разрушением костей и обширным повреждением мягких тканей, интенсивном микробном загрязнении, несвоевременной или неадекватной хирургической обработке, наличии сопутствующих травм и заболеваний, снижающих сопротивляемость организма и утяжеляющих общее состояние больного.
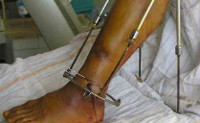
Посттравматический остеомиелит
Причины
Причинами развития посттравматического остеомиелита при открытых переломах являются обширные поражения окружающих кость мягких тканей, интенсивное загрязнение раны, недостаточно радикальная или слишком поздняя первичная хирургическая обработка и отсутствие дренажа для оттока содержимого. Кроме того, вероятность нагноения возрастает в случаях, когда кость расположена близко к коже и плохо защищена мягкими тканями (например, передневнутренняя боковая поверхность большеберцовой кости).
Послеоперационный остеомиелит связан с инфицированием раны в процессе операции. Предполагается, что увеличение количества нагноений после хирургических вмешательств в последние годы обусловлено широким распространением остеосинтеза, а также появлением новых штаммов болезнетворных микроорганизмов, устойчивых к действию антибиотиков.
Факторами, увеличивающими риск развития остеомиелита после операций, являются:
- чрезмерная травматизация мягких тканей
- нестабильный или недостаточный остеосинтез
- коррозия металлоконструкций
- наличие очагов скрытой инфекции в организме пациента.
Разновидностью данной формы остеомиелита является спицевой остеомиелит – локальное нагноение кости при установке аппарата Илизарова или наложении
скелетного вытяжения
.
Патанатомия
Все виды посттравматического остеомиелита являются не местным процессом, а заболеванием всего организма, поскольку возникают под влиянием комбинации общих и местных факторов и вызывают поражение различных органов и систем, в том числе – расположенных далеко от гнойного очага. При остеомиелите воспаляются все элементы кости: костный мозг, надкостница и компактное вещество, а также окружающие мягкие ткани, однако первичное воспаление обусловлено попаданием патогенных микроорганизмов в костный мозг.
У больных с открытыми повреждениями костей при нагноении зона воспаления, как правило, ограничивается областью перелома, иногда развиваются краевые остеомиелиты. При обширных дефектах кожи и многооскольчатых переломах наблюдаются обширные гнойные процессы, захватывающие как всю кость, так и окружающие мягкие ткани. При посттравматическом остеомиелите воспаление локализуется в области хирургического вмешательства, гнойный процесс распространяется по ходу металлоконструкции (штифта, гвоздя, пластины).
Классификация
В современной травматологии и ортопедии выделяют следующие разновидности посттравматического остеомиелита:
- Собственно посттравматический – развивающийся при открытых переломах.
- Огнестрельный – возникающий после огнестрельных ранений.
- Посттравматический – развивающийся после операций.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Симптомы посттравматического остеомиелита
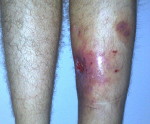
Для патологии характерно хроническое течение (хронический остеомиелит). Наблюдается повышение температуры, по анализам крови выявляется нарастающий лейкоцитоз. Область раны отечна, гиперемирована, болезненна, из раны выделяется гной. После вскрытия и дренирования воспалительные явления стихают, количество гнойного отделяемого уменьшается, в области послеоперационной раны формируется свищ без тенденции к самостоятельному заживлению. При остром варианте посттравматического остеомиелита отмечаются интенсивные боли, повышение температуры до фебрильных цифр, явления общей интоксикации, значительный отек, ускорение СОЭ, выраженный лейкоцитоз и нарастающая анемия.
Диагностика
Диагноз выставляется врачом-травматологом на основании клинических симптомов. Первые рентгенологические признаки появляются лишь спустя месяц после начала заболевания. На снимках выявляется изъеденность концов костных отломков, секвестры и очаги деструкции, а также остеопороз вокруг металлоконструкций (при их наличии). При огнестрельном остеомиелите наблюдается сужение костномозгового канала, более выраженные периостальные наслоения и зона остеосклероза. Возможно наличие костных полостей. В окружающих мягких тканях иногда видны металлические осколки.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Лечение посттравматического остеомиелита
Основной задачей лечения является полная ликвидация гнойного очага и устранение воспаления. Основной метод лечения оперативный – вскрытие и дренирование. Вопрос об удалении металлоконструкций решается в индивидуальном порядке. При локализованных формах возможно сохранение остеосинтеза. При нагноении по ходу внутрикостных штифтов показано их удаление с последующим монтажом аппарата Илизарова. Во время хирургического вмешательства используют внутривенное или внутрикостное введение антибиотиков.
Для обеспечения устойчивого оттока устанавливают системы активного дренирования, производят постоянную аспирацию раневого отделяемого. Область нагноения орошают нитрофурановыми препаратами или антибиотиками. Все лечебные мероприятия осуществляют на фоне антибиотикотерапии, проводимой с учетом чувствительности возбудителя. При обширных очагах нагноения и выраженной общей интоксикации антибиотики вводят внутривенно или внутриартериально. Применяют иммобилизацию и УВЧ-терапию.
Прогноз и профилактика
Прогноз при посттравматическом остеомиелите зависит от тяжести поражения, своевременности и достаточной радикальности лечения, возраста больного, наличия сопутствующих травм и заболеваний и т. д. Исходом может стать костный дефект, ложный сустав, укорочение или угловая деформация конечности. Возможно образование длительно незаживающих свищей. Из-за подвижности фрагментов в области повреждения инфекция часто распространяется по кости, что затрудняет стабилизацию перелома и препятствует консолидации отломков.
Вероятность полного выздоровления уменьшается при застарелых формах посттравматического остеомиелита, что обусловлено нарушениями трофики, дистрофией кости и дефицитом полноценных мягких тканей в области гнойного очага. Профилактика заключается в предупреждении травм, ранней адекватной обработке ран и открытых переломов, обоснованном проведении хирургических вмешательств, соблюдении техники операций.
Источник
Остеомиелит – как правило, это гнойная инфекция, влияющая на костный мозг (миелит), ткань кости (остит), надкостницу вокруг кости (периостит). Когда она только возникает, называется острой. При длительности протекания с ремиссиями и обострениями ее относят к разряду хронических.
Этиология остеомиелита бывает:
- специфичной,
- неспецифичной,
- контактной,
- послеоперационной,
- гематогенной.
Лечение преимущественно заключается во вскрытии и уничтожения гноя, свищей и прочего. Женщины меньше подвержены этому заболеванию, чем мужчины. Пожилые и дети болеют им чаще, чем молодежь и люди среднего возраста. Основная группа риска – мальчики. Чем опасен остеомиелит у данной группы, так это переходом в гнойную системную инфекцию. Заболевание может привести к летальному исходу. Осложнения у взрослых редки и являются местными.
Причины возникновения
Если развился остеомиелит, единственные его причины – попадания патогенных бактерий, ведущие к гнойному воспалению. Обычно его возбуждает золотистый стафилококк. В некоторых случаях поводом оказывается:
- кишечная, синегнойная палочка,
- внутрикостная инвазия протея,
- гемолитический стрептококк.
Кость может быть инфицирована изнутри. Бактерии в такой ситуации оказываются в ткани с кровью, приносимой по сосудам. Остеомиелит этого, гематогенного, типа бывает обычно у молодежи и детей, в том числе у младенцев.
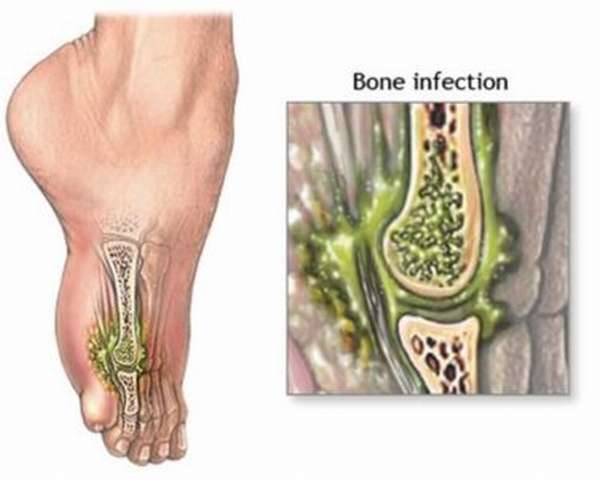
Экзогенные причины возникновения остеомиелита – когда микроорганизмы проникают извне. Контактный аналог возникает, когда воспалительный процесс переходит с ближайших мягких тканей на кость. Главные возбудители гематогенного остеомиелита – стрептококки и стафилококки. Зачастую находят сразу множество различных микроорганизмов.
Причины остеомиелита (острого гематогенного типа) могут быть в перенесении одной из инфекций:
- ангина,
- нагноившийся зуб,
- воспаление в среднем ухе,
- фурункулез,
- фурункул,
- панариций,
- гнойные кожные болезни,
- воспалившееся кольцо пупка,
- пневмония,
- скарлатина,
- корь,
- прочие инфекционные болезни.
Поражение также развивается вследствие:
- травматологической операции, особенно с использованием винтов из металла, спиц или пластин,
- огнестрельного ранения,
- открытого перелома,
- широких травм с загрязнением мягких тканей.
В группе риска люди, злоупотребляющие курением, алкоголем, приемом наркотиков (по венам). Также привести к болезни могут малый вес, плохое питание, преклонный возраст. Заболевание иногда является осложнением вследствие других неприятностей со здоровьем:
- нарушений иммунитета,
- сосудистого атеросклероза,
- варикозных и венозных отклонений,
- диабета,
- функциональных печеночных, почечных нарушений,
- злокачественных опухолей,
- удаления селезенки.
Возбудители, приведшие к данному поражению, могут быть моно- или смешанными культурами. Иногда возбудитель на питательных средах не растет. Есть ряд пусковых или предрасполагающих причин для того, чтобы оказавшийся во внутрикостных капиллярах микроб привел к воспалению. Предрасполагают, как правило:
- ослабленный иммунитет,
- скрытые инфекционные очаги,
- голодание в течение длительного срока,
- уязвимость к аллергии,
- любое иное истощение организма.
Спровоцировать развитие заболевания могут:
- ожог,
- травма,
- ОРВИ,
- обморожение,
- стресс и так далее.
Данное заболевание регистрируется и у новорожденных. Существует мнение, что они его получают из-за наличия у матерей скрытых инфекционных очагов во время беременности. Однако через пуповину микробы «пробраться» к плоду практически не могут.
По мнению ученых, скорее всего, на фоне инфекционных очагов женщина во время беременности оказывается в состоянии аллергизации. Возрастает количество поводов размножения лимфоцитов с иммуноглобулинами. А эти вещества уже проникают в пуповину с кровью, усиливая аллергический фон плода. Из-за этого, когда пуповину перерезают, она может воспалиться. Из образовавшегося при этом очага гноя микробы мигрируют в кость, вызывая остеомиелит.
Симптомы
То, как протекает остеомиелит, его симптомы, сильно зависит от формы заболевания. Например, при гематогенной форме характерно тяжелое протекание. Токсический вариант особенно неблагоприятен. Его сопровождает смертельно опасный эндотоксический шок, связанный с попаданием в кровь множества токсинов бактерий.
У человека падает давление, угнетается сознание – вплоть до комы, появляется одышка, температура превышает 40 градусов. У малышей возможны судороги. В результате наступает сердечная недостаточность и смерть. Симптомы основного заболевания часто не замечают из-за сильнейших общих реакций. Угнетенность сознания не дает больным пожаловаться на боль в кости. И причины выявляют лишь при вскрытии.
В одном случае из пяти при осмотре выявляют:
- отек,
- покраснение и рост температуры в области поражения,
- контрактуру сустава,
- асимметрию поверхностных вен.
В этом случае необходима стабилизация, и лишь затем возможна операция. Столь крайнее течение бывает реже всего. Встречается оно обычно у подростков 14-17 лет.

Септико-пиемическая форма встречается чаще и сопровождается:
- низким давлением,
- лихорадкой с температурой до 40 градусов,
- тупой, давящей головной болью,
- обезвоживанием и потливостью,
- спутанностью сознания.
Присутствуют и местные симптомы остеомиелита. В пораженном очаге наблюдается режущая или распирающая, но неизменно сильная боль. Точное место боли пациент обычно указать не может. Мягкие ткани над этим очагом отекают и краснеют. В смежном суставе бывает контрактура.
Бывают в таких случаях и осложнения: прочие органы заражаются теми же микроорганизмами. Развивается инфекционный процесс в виде гнойного очага либо воспаления всего органа. Даже при своевременном качественном лечении примерно половина больных умирает.
Местный вариант наиболее благоприятный. Интоксикация также случается, но выражена она значительно меньше, сопровождаясь:
- температурой 38-39 градусов,
- не очень интенсивной тупой головной болью,
- слабостью,
- потливостью,
- снижением аппетита.
При осмотре пациента врач наблюдает местные признаки остеомиелита: покраснение, отек, контрактуру, контурирование вен, расположенных рядом с пораженной костью.
Подострая форма – переходная к хронической. Признаки заболевания, как местные, так и общие, выражены не так ярко, как в острой форме. Общие:
- температура в пределах 37,6 градусов,
- незначительная (или вовсе отсутствующая) головная боль,
- легкая слабость.
На месте боль становится менее интенсивной, стертой и тупой, с усилением при нагрузке. Отека нет или он практически незаметен. Контрактура сустава, смежного с поврежденной костью, вполне вероятна. Костное поражение становится устойчиво измененным.
При хроническом остеомиелите пациенту становится значительно лучше. Общие признаки пропадают за исключением небольшого роста температуры. Боль в поврежденном месте слабая, ноющая. Отечность есть, но умеренная.
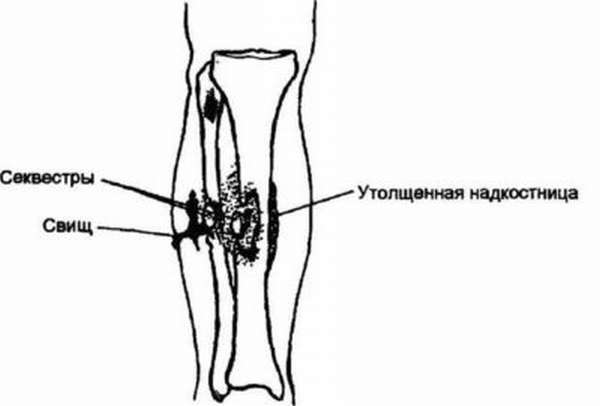
В пораженной кости образуются патологические изменения, например, гнойные свищи, каналы, связывающие инфицированную точку с кожей, с образованием выходного отверстия. Конечности искривляются, укорачиваются. Разрушенные участки костей отделяются. Чередуются фазы обострения и ремиссии.
Если поражены челюсти, появляются дополнительные симптомы:
- выраженные отеки,
- контрактура сустава виска и нижней челюсти,
- боль при глотании.
Существуют и нетипичные формы, которые будут рассмотрены ниже, не имеющие выраженных, явных симптомов.
Классификация остеомиелита
Остеомиелит костей делят на специфический и неспецифический.
Специфический остеомиелит бывает при:
- сифилисе,
- бруцеллезе,
- суставном, костном туберкулезе.
Второй тип связан с:
- кишечной палочкой,
- стрептококком,
- изредка грибками.
Также есть классификация остеомиелита по способам попадания в кость микробов: экзогенный и эндогенный. В первом случае инфекция попадает при операции, ранении, из прилегающих мягких тканей и органов. Во втором – через кровь от уничтоженного очага: ссадины, фурункула, кариозного зуба и так далее. На старте их проявления различны, на дальнейшей стадии остеомиелита отличия сглаживаются.
Различают также следующие формы остеомиелита:
- контактный,
- посттравматический,
- послеоперационный,
- огнестрельный.
Протекание болезни на старте обычно острое, далее – с выздоровлением или переходом в хроническую форму. Существуют атипичные формы остеомиелита, не имеющие острой фазы. Некоторые виды остеомиелита, связанные с инфекционными заболеваниями, также имеют первично-хронический характер.
Гематогенный остеомиелит
Данный тип заболевания связан с занесением в костные сосуды патогенных микроорганизмов с дальнейшим появлением воспалительного очага. В особой зоне риска развития гематогенного заболевания – дети 3-14 лет и мужчины. Со вспышками вирусных инфекций растет и количество поражений этой болезнью. Полезная статья по теме острый гематогенный остеомиелит.
Чаще всего ее возбуждает золотистый стафилококк. Реже:
- протей,
- кишечная, синегнойная палочка,
- гемолитический стрептококк.
Локализуется обычно в бедренной, плечевой или большеберцовой кости. Есть несколько вариантов его протекания.
Обрывной тип самый благоприятный. Реакция организма ярко выраженная, восстановление интенсивное. Полностью поправиться можно за два-три месяца. Затяжной тип сопровождается долгим подострым течением. Иммунный статус пациента низок, а восстановительные процессы слабы. Однако выздоровления все же можно дождаться – чуть более, чем через полгода.
Молниеносный тип наиболее опасный и стремительный, появляется чаще всего из-за стафилококка. Бактерии выбрасываются в кровь стремительно. Микроб при этом разрушается, выделяя агрессивный эндотоксин. Итог: падение АД до нуля и смерть головного мозга шесть минут спустя. Спасти больного можно, лишь оказав массивнейшую лекарственную помощь.
Хроническое течение длится более полугода, сопровождаясь рецидивами и ремиссиями. Появляются участки омертвевшей ткани, поддерживающие воспаление. Около свищей образуется соединительная ткань, иногда вызывающая рубцы и атрофию мышц. Могут поражаться и соседние внутренние органы.
Посттравматический остеомиелит
Травматический остеомиелит появляется при открытых переломах. Причина – загрязнение раны при травме. Чем сложнее перелом, тем больше шансов на развитие этой болезни. Поражаются обычно все костные отделы.
Если перелом линейный, то воспаляется место травмы, если оскольчатый – гнойный процесс может распространиться. Сопутствуют:
- сильнейшая интоксикация,
- гектическая лихорадка,
- рост СОЭ,
- лейкоцитоз,
- анемия.
Область раны отечна и очень болезненна, из нее выходит много гноя.
Огнестрельный остеомиелит
Появлению огнестрельного остеомиелита способствуют широкие поражения мягких тканей с костями вкупе со стрессом, сниженной способностью к сопротивлению, плохой обработкой раны. Общая симптоматика схожа с предыдущим типом, местная – сглажена.
Развитие болезни можно определить по изменениям в поверхности раны: тускловатый оттенок и сероватый налет. Воспаление затем переходит на все костные слои. Невзирая на инфицирование, кость со временем срастается, если повреждение было не слишком серьезным. Очаги гноя попадают в костную мозоль.
Послеоперационный остеомиелит
Это вид посттравматического остеомиелита, возникающий после проводимых с костями операций. Появляется вследствие высокой травматичности процедуры и не следования правилам асептики.
Контактный остеомиелит
Контактный остеомиелит распространяется от гнойного процесса на близлежащих мягких тканях. При этом увеличивается отек, усиливаются боли в поврежденных областях, образуются свищи.
Диагностика
Когда подозревается остеомиелит, проводится диагностика инструментами, а также параклиническая и лабораторная. В общем анализе крови лейкоцитарная формула сдвигается влево, палочкоядерные нейтрофилы превышают норму от двух до пяти раз. При этом развивается гемолитическая анемия, гемоглобин, ретикулоциты и эритроциты понижены, а тромбоциты повышены. Учитывают и скорость, с которой оседают эритроциты. В моче возрастает количество белка, снижается относительная плотность, появляются цилиндры, эритроциты, лейкоциты.
В биохимическом анализе крови появляются признаки воспаления, иногда – показатели острой печеночной или почечной недостаточности. В зависимости от возбудителя возрастает или снижается уровень глюкозы. Значения хлора, натрия и калия снижаются, фосфора и кальция – повышаются.
УЗИ помогает исследовать межмышечную флегмону и свищевой ход. Также диагностика остеомиелита в острой форме основывается на инфракрасном сканировании. Таким образом, выявляют области с повышенной температурой.
Пункция кости – это не только диагностика, обследование при остеомиелите, но и лечение. Забрав гной, выявляют возбудителя. Лечение осуществляют, снижая давление внутри кости и формируя искусственную фистулу. При этом воспаление перестает прогрессировать. Применяют ее только для детей, костная ткань которых относительно мягка.
Остеомиелит – болезнь, диагноз которой чаще всего ставится на основании рентгенографии. Снимки делают на паре проекций. При этом локализуют костный некроз, определяют его протяженность и выраженность. Процедуру повторяют, чтобы контролировать динамику.
КТ, или компьютерная томография, лучше всего позволяет визуализировать признаки остеомиелита. Она дает все данные рентгеновских снимков, а также трехмерную реконструкцию всей области поражения. Обследование помогает отличить его от иных поражений костной ткани.
Также на всех этапах, фазах, стадиях остеомиелита проводят радионуклидную диагностику, основанную на применении радиоактивных фармпрепаратов. Они особым образом скапливаются в воспаленной области. Исследование качественное, но очень дорогое, требующее наличия особого помещения и сложного оборудования.
Лечение
Когда диагностируется остеомиелит, лечение обязано быть своевременным и комплексным. Непредсказуемость течения вынуждает постоянно контролировать динамику. В идеале следует комбинировать методы:
- хирургические,
- медикаментозные,
- физиотерапевтические.
Лечение остеомиелита медикаментами ведется исключительно в комплексе с оперативным вмешательством. Подбирают комбинации антибиотиков, наиболее эффективно уничтожающие инфекцию внутри кости. Вводят их внутрикостно.
Во время и после операции применяют разные схемы антибактериальной терапии. Определив возбудителя заболевания, набор медикаментов пересматривают. Узкие специалисты назначают лекарства, корректирующие работу затронутых болезнью систем и органов.
В домашних условиях лечение остеомиелита практически нереально – операция нужна почти во всех случаях. Противопоказанием может стать сопутствующая декомпенсированная хроническая болезнь – если осложнения от вмешательства хирурга могут быть серьезнее, нежели собственно остеомиелит. В острой стадии операцию проводят для принудительной хронизации заболевания. Как только угаснет воспаление, начинают санировать очаг.
Хирургическое лечение остеомиелита заключается в удалении гнойного очага. К хирургии прибегают, только когда точно выявляют гнойные образования. В хронической стадии удаляют воспаления и рубцовые изменения. Операцию проводят под общей анестезией в септической операционной. Кость вычищают и промывают.
В костномозговом канале на неделю оставляют дренажную трубку, по которой его затем промывают специальными антибиотиками. Затем дренаж оставляют лишь в мягких тканях. Когда рана заживает, его также удаляют. На рану накладывают не гипс, а лангету, чтобы рана не прела, а врачам было удобнее контролировать процесс заживления.
Когда лечится остеомиелит, проводится и реабилитация. Врачом-диетологом совместно с лечащим врачом подбирается рацион, богатый железом, кальцием и белком. Больные питаются дробно: пять-шесть раз в день маленькими порциями. Обязательно потреблять:
- мясо,
- творог,
- яйца,
- молоко,
- бананы, яблоки и прочие фрукты.
Выпивать следует не менее двух с половиной литров ежедневно.
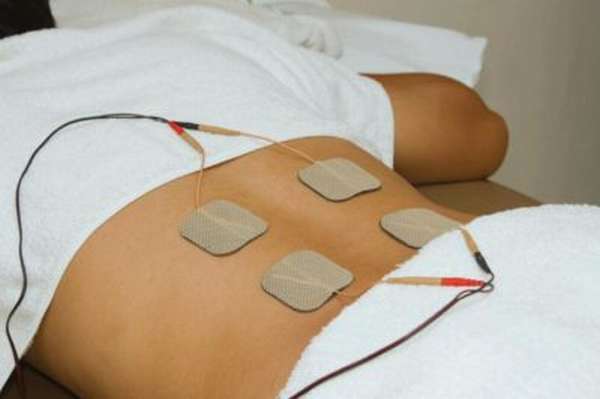
Также проводят физиопроцедуры, самыми эффективными считаются:
- УФ-облучение,
- электрофорез с умеренными растворами антибиотиков,
- УВЧ.
Показана также ЛФК. Специалист подбирает упражнения в соответствии с текущим состоянием больного. Лечится остеомиелит костей в том случае, если комплекс мер терапии и реабилитации подобран и осуществляется грамотно.
Профилактика
Профилактика остеомиелита позволяет избежать заболевания, своевременная диагностика – осложнений и перехода в хроническое состояние. Не стоит заниматься самолечением – когда гнойный очаг окажется в костях, поможет только операция.
Остеомиелит слишком серьезен, чтобы допускать недооцененность профилактики. Важно своевременно обращаться к врачу при обнаружении симптоматики. Все заболевания, ведущие к остеомиелиту, лечат с особым вниманием. Важно избегать наличия хронических очагов инфекций, а также очагов воспаления.
Осложнения
Осложнения остеомиелита принято делить на общие и местные.
К местным относят патологический перелом в пораженной зоне. Он случается под действием силы, в обычных условиях не ведущей к деформации. Сращение отломков и образование мозоли при этом сильно нарушаются. Патологический вывих возникает без заметного воздействия извне. Он развивается из-за разрушения костных эпифизов или распространения гноя на аппарат связок сустава.
Ложный сустав – это нарушение срастания отломков кости после перелома. Процессы окостенения отломков из-за гноя и воспалений нарушаются. Объединяются они специф?
