Книги компрессионный перелом
Позвонки, как и другие костные структуры человеческого организма, в норме имеют значительный запас прочности и могут выдерживать значительные нагрузки. Но иногда при воздействии внешней силы, превышающей прочность позвонка, нарушается целостность его костной структуры (перелом). Переломы позвонков у лиц среднего и молодого возраста чаще возникают при воздействии чересчур значительной внешней силы. Наиболее частыми причинами переломов позвоночника у этой возрастной категории являются: «травма ныряльщика», падение с большой высоты, автомобильные аварии. Если при травме происходит уменьшение высоты тела позвонка, то такой перелом считают компрессионным. Такой тип переломов позвоночника встречается наиболее часто. Достаточно часто костные переломы, в том числе и позвонков, возникают из‑за уменьшения плотности костной ткани. Это заболевание носит название остеопороз и зачастую встречается у пожилых женщин. Так, у 45 % женщин старше 80 лет по крайней мере один раз в жизни, но случался компрессионный перелом позвоночника. Зачастую все эти переломы остаются нераспознанными, однако они могут стать причиной развивающейся деформации позвоночника («старческий горб»), а также частых упорных болей в спине. При остеопорозе для образования перелома позвонка необходимо воздействие очень небольшой силы (например, падение со стула, неловкий прыжок). Также достаточно частой причиной образования компрессионных переломов является метастатическое поражение позвоночника при злокачественных опухолях других органов (метастазы – отсевы раковой опухоли в другие ткани и органы тела). При поражении тела позвонка метастазом опухоли возникает прогрессирующее разрушение тела позвонка, при этом перелом может образовываться при минимальной внешней нагрузке. Для подтверждения диагноза метастатического перелома наиболее достоверной информацией считается проведение радиоизотопного сканирования. Самой частой локализацией компрессионных переломов является нижняя часть грудного отдела позвоночного столба. Зачастую переломам подвергаются 1‑й поясничный позвонок, а также тела 11‑го и 12‑го грудных.
Для лучшего понимания механизмов возникновения компрессионных переломов, а также принципов лечения необходимо изучить основы анатомии позвоночника. Компрессионный перелом образуется за счет воздействия высокого давления на тело позвонка. Очень часто механизм травмы заключается в сочетании сгибательного движения позвоночника вперед с осевой нагрузкой на него. Это приводит к значительному увеличению давления на передние отделы позвоночника – на тела позвонков и межпозвоночные диски. При возникновении компрессионного перелома тело позвонка в передней его части сдавливается, приобретая форму клина. При значительном снижении высоты передних отделов тела позвонка задняя его часть может внедряться в позвоночный канал, что способствует сдавливанию спинного мозга. К счастью, такие значительные переломы встречаются гораздо реже.
Если перелом произошел из‑за действия значительной внешней силы, то в момент травмы пациенты испытывают выраженный болевой синдром в спине. Иногда боль может иррадиировать (отдавать) в верхние или нижние конечности. При повреждении нервных структур возникают онемение и слабость в руках и ногах. Перелом позвонков, патологически уже измененных, возникающий при незначительной травме, может сопровождаться только умеренной болью в спине.
После опроса пациента врач проводит физический осмотр его. На данном этапе диагностического поиска может быть поставлен предварительный диагноз и определен дальнейший план обследования больного. Осуществляется пальпация болезненных областей (шеи, спины), оценка мышечной силы и чувствительности в конечностях, проверка симптомов натяжения нервных корешков, сухожильных рефлексов и других специальных тестов.
Для опровержения или подтверждения диагноза перелома позвонка необходимо проведение рентгенографии позвоночника. Этот вид исследования позволяет визуализировать костные структуры с помощью рентгеновских лучей на дисплее рентгеновского аппарата, на пленке или специальной бумаге. Иногда для более тщательного исследования области перелома, определения повреждений, свидетельствующих о нестабильности позвоночно‑двигательного сегмента, необходимо проведение компьютерной томографии (КТ). При этом исследовании помимо диагностики повреждений костных структур возможно определение изменений и мягких тканей. Изображение в этом случае – это результат цифровой обработки множества рентгеновских снимков, сделанных под всевозможными углами и на разных уровнях с помощью компьютерного томографа в виде серии поперечных срезов человеческого тела. При подозрении на травму нервных структур (нервных корешков, спинного мозга) необходимо проведение магнитно‑резонансной томографии. Это технически новое безболезненное исследование на сегодняшний день является «золотым стандартом» в диагностике повреждение мягких тканей человеческого организма (связок, мышц, нервов, спинного мозга и др.). Принцип работы магнитно‑резонансной томографии заключается в исследовании строения мягких тканей с помощью электромагнитных волн. Этот совершенно безболезненный и безопасный метод обследования на сегодняшний день находит самое широкое применение в нейрохирургической практике и других областях медицины. Для подтверждения диагноза перелома позвонка (позвоночника), а также определения степени сдавления нервных структур находят применение и другие методы исследования организма: радиоизотопное сканирование (вид исследования, при помощи радиоактивных изотопов), миелография (вид исследования направленный на изучение спинного мозга), дискография (вид исследования, который помогает обнаружить изменения в межпозвонковых дисках).
Лечение
Лечение компрессионных переломов позвоночника чаще всего включает в себя соблюдение охранительного режима и использование специальных реклинаторов и корсетных поясов, а также прием анальгетических препаратов. В некоторых случаях может понадобиться также хирургическое вмешательство.
Прием анальгетиков позволяет снизить выраженность болевого синдрома. Но при этом необходимо знать, что обезболивающие средства никак не способствуют заживлению переломов. Значительное улучшение самочувствия, исчезновение болевых ощущений после начала проведения противоболевой терапии не значит, что болезнь излечена. Для консолидации перелома в нормальные сроки нужно соблюдать охранительный режим. В период срастания перелома (10–13 недель) необходимо исключить всякие физические нагрузки, которые так или иначе могут привести к увеличению степени деформации в сломанном теле позвонка. Категорически запрещено поднимать тяжести, делать значительные наклоны и повороты туловища.
Зачастую в течение нескольких недель лечащий доктор может порекомендовать соблюдение постельного режима. Это особенно важно для пациентов преклонного возраста с остеопорозом, у которых срастание перелома происходит не так быстро и легко, как у более молодых людей. В большинстве случаев пациентам необходимо ношение специальных корсетных поясов. Это средство наружной фиксации уменьшает до минимума активные и пассивные движения в травмированном позвоночном сегменте, что помогает консолидации перелома. Корсетные пояса, которые используются при переломах, фиксируют позвоночник в положении гиперэкстензии (переразгибания). Это позволяет снизить давление на переднюю часть травмированного тела позвонка, снизить его коллабирование.
Компрессионные переломы позвонков консолидируются в большинстве случаев приблизительно в течение трех месяцев. Для контроля за процессом срастания сломанного позвонка делают рентгенограмму позвоночника, которая приблизительно выполняется каждый месяц.
Хирургическое лечение
Хирургическое лечение компрессионных переломов позвоночного столба показано при сдавлении нервных структур (спинного мозга, нервных корешков), нестабильности позвоночного столба, а также сильном болевом синдроме. Например, при уменьшении высоты тела позвонка на рентгенограммах более чем на 50 % возникает нестабильность позвоночника, что может привести к компрессии нервных структур. В этом случае операция нужна для предотвращения травмирования нервных корешков и спинного мозга. Существует несколько разновидностей операций, которые проводятся при компрессионных переломах позвоночника. В зависимости от типа перелома позвонка, выраженности сдавливания нервных окончаний доктор может выбрать тот или иной вид операции. Основными принципами хирургической операции при травмах позвоночника являются снятие компрессии нервных структур (если имеются симптомы сдавливания костными структурами спинного мозга или нервных корешков), а также стабилизация (фиксация в физиологически выгодной позиции) поврежденного позвоночного сегмента.
Передний доступ. При компрессии спинного мозга спереди размозженным телом позвонка хирург осуществляет операцию обычно из переднего доступа. При этом разрез производится на переднебоковой поверхности живота или грудной клетки. Затем оголяется тело поврежденного позвонка. Осуществляется удаление костных элементов, сдавливающих костный мозг. После декомпрессии выполняется стабилизация позвоночного столба. Для этого на место удаленного разрушенного тела позвонка закрепляется костный трансплантат. На сегодняшний день широкое применение находят трансплантаты, изготовленные из собственной кости пациента (ауторансплантаты), а также из специальным образом обработанной трупной кости (аллотрансплантаты). Все большую популярность для стабилизации позвоночника завоевывают кейджи – искусственные протезы тел позвонков или дисков. Кейджи производятся из прочных искусственных материалов или титана. Кейдж забивается костной стружкой, которая забирается из гребня тазовой кости, специальной фрезой. Спустя несколько месяцев происходит консолидация трансплантата с телами ниже– и вышележащего позвонков в единую костную структуру (конгломерат). Для фиксирования трансплантата и поврежденного позвоночного сегмента в физиологически правильном положении используются стабилизирующие системы, которые могут состоять из пластинок, перемычек винтов и балок. Компоненты стабилизирующих систем изготавливаются из титана или сплавов (карбида титана) – прочных, инертных (не активных) материалов, не вызывающих реакции отторжения со стороны организма.
Задний доступ. Зачастую стабилизация позвоночника может осуществляться через кожный разрез в области спины (задний доступ). Такая операция задним доступом выполняется чаще всего при отсутствии тыльной передней компрессии спинного мозга участками поврежденного тела позвонка. Внутреннее фиксирование поврежденного позвоночного сегмента в физиологически правильном положении при помощи специальных стабилизирующих систем помогает предотвратить повреждение нервных структур (спинного мозга или корешков), обеспечить раннюю активизацию пациента, помочь оптимальному сращению костных структур. Чаще всего в последние годы в хирургической практике используется транспедикулярная стабилизация позвоночника. При такой технике фиксирующие винты закрепляются через ножки позвонков в теле позвонка. Винты с каждой стороны соединяются прочными балками, которые объединяют позвонки в единый конгломерат. Эти стабилизирующие системы отличаются от других большой прочностью и надежностью, что позволяет осуществлять активизацию пациента уже с первых дней после операции.
Источник
1. Saul D, Dresing K. Epidemiology of vertebral fractures in pediatric and adolescent patients. Pediatr Rep. 2018;10:17–23. DOI: 10.4081/pr.2018.7232.
2. Sayama C, Chen T, Trost G, Jea A. A review of pediatric lumbar spine trauma. Neurosurg Focus. 2014;37:E6. DOI: 10.3171/2014.5.FOCUS1490.
3. Carreon LY, Glassman SD, Campbell MJ. Pediatric spine fractures: a review of 137 hospital admissions. J Spinal Disord Tech. 2004;17:477–482.
4. Junewick JJ, Borders HL, Davis AT. Pediatric thoracic spine injuries: a single-institution experience. AJR Am J Roentgenol. 2014;203:649–655. DOI: 10.2214/AJR.13.12143.
5. Kathrein A, Huber B, Waldegger M, Freund MC, Daniaux H. [Management of injuries of the thoracic and lumbar vertebrae in children]. Orthopade. 1999;28:441–450. In German.
6. Баиндурашвили А.Г., Виссарионов С.В., Павлов И.В., Кокушин Д.Н.,
7. Леин Г.А. Консервативное лечение детей с компрессионными переломами позвонков грудной и поясничной локализации в Российской Федерации (обзор литературы) // Ортопедия, травматология и восстановительная хирургия детского возраста. 2016. Т. 4. № 1. С. 48–56. DOI: 10.17816/PTORS4148-56.
8. Садофьева В.И. Нормальная рентгеноанатомия костно-суставной системы детей. Л., 1990.
9. Jaremko JL, Siminoski K, Firth GB, Matzinger MA, Shenouda N, Konji VN, Roth J, Sbrocchi AM, Reed MH, O’Brien MK, Nadel H, McKillop S, Kloiber R, Dubois J, Coblentz C, Charron M, Ward LM. Common normal variants of pediatric vertebral development that mimic fractures: a pictorial review from a national longitudinal bone health study. Pediatr Radiol. 2015;45:593–605. DOI: 10.1007/s00247-014-3210-y.
10. Reddy SP, Junewick JJ, Backstrom JW. Distribution of spinal fractures in children: does age, mechanism of injury, or gender play a significant role? Pediatr Radiol. 2003;33:776–781. DOI: 10.1007/s00247-003-1046-y.
11. Sledge JB, Allred D, Hyman J. Use of magnetic resonance imaging in evaluating injuries to the pediatric thoracolumbar spine. J Pediatr Orthop. 2001;21:288–293.
12. Mink JH, Deutsch AL. Occult cartilage and bone injuries of the knee: detection, classification, and assessment with MR imaging. Radiology. 1989;170(3 Pt 1):823–829. DOI: 10.1148/radiology.170.3.2916038.
13. Scheunemann D, Lehmann W, Briem D, Stork A, Windolf J, Rueger JM, Linhart W. [Clinical relevance of “bone bruise” detected by MRI following spinal injuries in children]. Der Unfallchirurg. 2005;108:638–644. DOI: 10.1007/s00113-005-0934-z. In German.
14. Yokoyama K, Endo K, Takata Y, Tezuka F, Manabe H, Yamashita K,
15. Sakai T, Chikawa T, Nagamachi A, Sairyo K. Bone bruise of the thoracic spine caused by mild physical activity in children. Case Rep Orthop. 2017;2017:8451797. DOI: 10.1155/2017/8451797.
16. Teli M, de Roeck N, Horwitz MD, Saifuddin A, Green R, Noordeen H. Radiographic outcome of vertebral bone bruise associated with fracture of the thoracic and lumbar spine in adults. Eur Spine J. 2005;14:541–545. DOI: 10.1007/s00586-004-0786-1.
17. Horal J, Nachemson A, Scheller S. Clinical and radiological long term follow-up of vertebral fractures in children. Acta Orthop Scand. 1972;43:491–503. DOI: 10.3109/17453677208991271.
18. Hubbard DD. Injuries of the spine in children and adolescents. Clin Orthop Relat Res. 1974;(100):56–65.
19. McPhee IB. Spinal fractures and dislocations in children and adolescents. Spine. 1981;6:533–537. DOI: 10.1097/00007632-198111000-00001.
20. McKiernan F, Faciszewski T, Jensen R. Reporting height restoration in vertebral compression fractures. Spine. 2003;28:2517–2521. DOI: 10.1097/01.BRS.0000092424.29886.C9.
21. Nachemson A. The influence of spinal movements on the lumbar intradiscal pressure and on the tensil stresses in the annulus fibrosus. Acta Orthop Scand. 1963;33:183–207. DOI: 10.3109/17453676308999846.
22. Nachemson A. The effect of forward leaning on lumbar intradiscal pressure. Acta Orthop Scand. 1965;35:314–328. DOI: 10.3109/17453676508989362.
23. Wilke HJ, Neef P, Caimi M, Hoogland T, Claes LE. New in vivo measurements of pressures in the intervertebral disc in daily life. Spine. 1999;24:755–762. DOI: 10.1097/00007632-199904150-00005.
24. Liebsch C, Graf N, Appelt K, Wilke HJ. The rib cage stabilizes the human thoracic spine: An in vitro study using stepwise reduction of rib cage structures. PLoS One. 2017;12:e0178733. DOI: 10.1371/journal.pone.0178733.
25. Singer G, Parzer S, Castellani C, Wegmann H, Lindbichler F, Till H, Eberl R. The influence of brace immobilization on the remodeling potential of thoracolumbar impaction fractures in children and adolescents. Eur Spine J. 2016;25:607–613. DOI: 10.1007/s00586-015-4250-1.
26. Sellin JN, Steele WJ 3rd, Simpson L, Huff WX, Lane BC, Chern JJ, Fulkerson DH, Sayama CM, Jea A. Multicenter retrospective evaluation of the validity of the Thoracolumbar Injury Classification and Severity Score system in children. J Neurosurg Pediatr. 2016;18:164–170. DOI: 10.3171/2016.1.PEDS15663.
27. Clark P, Letts M. Trauma to the thoracic and lumbar spine in the adolescent. Can J Surg. 2001;44:337–345.
28. Anderson JM, Schutt AH. Spinal injury in children: a review of 156 cases seen from 1950 through 1978. Mayo Clin Proc. 1980;55:499-504.
29. Pouliquen JC, Kassis B, Glorion C, Langlais J. Vertebral growth after thoracic or lumbar fracture of the spine in children. J Pediatr Orthop. 1997;17:115–120.
30. Karlsson MK, Moller A, Hasserius R, Besjakov J, Karlsson C, Ohlin A. A modeling capacity of vertebral fractures exists during growth: an up-to-47-year follow-up. Spine. 2003;28:2087–2092. DOI: 10.1097/01.BRS.0000084680.76654.B1.
31. Angelliaume A, Simon AL, Boissiere L, Bouty A, Sales de Gauzy J, Vital JM, Gille O, Tournier C, Aunoble S, Pontailler JR, Lefevre Y. Conservative treatment of pediatric thoracic and lumbar spinal fractures: outcomes in the sagittal plane. J Pediatr Orthop B. 2017;26:73–79. DOI: 10.1097/BPB.0000000000000329.
32. Angelliaume A, Bouty A, Sales De Gauzy J, Vital JM, Gille O, Boissiere L, Tournier C, Aunoble S, Pontailler JR, Lefevre Y. Post-trauma scoliosis after conservative treatment of thoracolumbar spinal fracture in children and adolescents: results in 48 patients. Eur Spine J. 2016;25:1144–1152. DOI: 10.1007/s00586-014-3744-6.
33. Moller A, Hasserius R, Besjakov J, Ohlin A, Karlsson M. Vertebral fractures in late adolescence: a 27 to 47-year follow-up. Eur Spine J. 2006;15:1247–1254. DOI: 10.1007/s00586-005-0043-2.
34. Fatoye F, Gebrye T, Odeyemi I. Real-world incidence and prevalence of low back pain using routinely collected data. Rheumatol Int. 2019;39:619–626. DOI: 10.1007/s00296-019-04273-0.
35. Kerttula LI, Serlo WS, Tervonen OA, Paakko EL, Vanharanta HV. Post-traumatic findings of the spine after earlier vertebral fracture in young patients: clinical and MRI study. Spine. 2000;25:1104–1108. DOI: 10.1097/00007632-200005010-00011.
Источник
Классификация перелома позвоночника
Грудо-поясничный отдел позвоночника, т.е. T11-L2, является переходной зоной между более стабильным Т1-Т10 отделом, который связан ребрами с грудиной, и более мобильным L3-L5/S1 отделом позвоночника. Хотя не каждый нейрохирург участвует в лечении переломов и вывихов этой области, общее представление о классификации и симптоматике, позволяющее оценить степень посттравматической нестабильности, должно быть частью программы обучения.
«Историческая» классификация переломов грудопоясничного отдела позвоночника Magerl et al. была выполнена пятью авторами в 1994 г. и была основана на трех механизмах травмы:
A. Компрессионная травма передней колонны
B. Дистракционная травма с повреждением двух колонн
C. Вращательная травма с повреждением трех колонн
Эти группы приведены в таблице ниже. Повреждения по типу А не затрагивают задние костные и связочные структуры в отличие от типов В и С.
Новое предложение Vaccaro et al. является итогом совместной работы восемнадцати специалистов по лечению позвоночника в 2005 г. и основано на трех характеристиках травмы:
1. Морфология травмы определяется рентгенографической картиной
2. Целостность заднего связочного комплекса
3. Неврологическое состояние пациента
1. Морфология травмы. Модели переломов:
• Компрессия (соответствующая типу А) с такими определениями как а) аксиальная, б) сгибательная и в) боковая, которые могут быть использованы для более точного описания морфологии травмы.
• Ротационное смещение (соответствующее типу С). Примечание: Значительное скручивание и поперечно действующие силы приведут к большей деструкции и, следовательно, к большей нестабильности, чем только компрессия.
• Дистракция (соответствующая типу В) с такими подтипами как а) сгибание, б) разгибание и (в) компрессия.
Возможна комбинация этих морфологических моделей, также может возникнуть многоуровневая травма, поэтому классификация допускает определенные противоречия, так же как и в предыдущих системах.
2. Целостность заднего связочного комплекса:
• Надостистая и межостистая связки.
• Капсула суставов и желтая связка, которые являются важными элементами, поскольку они функционируют как задний ленточный бандаж.
• Расширение межостистого пространства, диастаз в суставах и поверхность подвывиха служат показателями нарушений (3 балла), обычно с необходимостью хирургического вмешательства из-за плохого заживления. Доказательства повреждения также могут быть «неопределенными» (2 балла), а задний связочный комплекс может быть не поврежден (0 баллов).
3. Неврологическое состояние:
• Очень важный параметр, так как неполная (и прогрессирующая) неврологическая травма обычно воспринимается как показание к оперативному лечению (0-3 баллов).
Vaccaroetal. сообщили о результатах опроса спинальных хирургов, которые классифицировали 71 случай травмы, используя шкалу оценки тяжести тораколюмбальной травмы (TLISS), и потом повторно через месяц, при этом больных показывали в ином порядке. Полученные незначительные различия были обусловлены субклассификацией механизмов травмы или моделей переломов: простая компрессия = 1 балл + 1 балл при взрывном типе + 1 балл при латеральной ангуляции >15°.
Оценивался худший уровень с добавлением повреждений: например, дистракционный механизм травмы с взрывным характером повреждения, но без ангуляции получил бы 6 баллов: 1 из-за простой компрессии + 1 из-за взрывного характера повреждения + 4 из-за дистракции. Во всех балльных оценках, предложенных Vaccaro et al., оценка до 3 баллов означает консервативное лечение, в то время как 5 баллов и более является показанием к операции.
В 2006 г. Schweitzer (с Vaccaro) с соавторами опубликовали обзор группы исследований выживаемости при спинальной травме (STSG), озаглавленный «Неразбериха в понимании механизмов травмы относительно грудопоясничной спинальной травмы». TLISS и TLICS имеют незначительные различия, приведенные в таблице 4.6.2. Оба TLISS 2005 г. и 2006 г. и TLICS сравнивались в статье, опубликованной в 2007 г..
TLISS оказался более надежным, чем TLICS, с предположением, что механизм травмы может быть более ценным, чем морфология перелома. Тем не менее, обе схемы показали отличную общую воспроизводимость и достоверность. Есть лишь незначительные различия, как показано в таблице 4.6.2, и результаты лечения при различных подходах, например нехирургическом при 5, в обеих системах одинаковы.
Интересно, что Vaccaro et al. предложили почти сопоставимую классификацию субаксиальной травмы шейного отдела позвоночника. Три основные категории:
1. Морфология
2. Диско-связочный комплекс (вместо заднего связочного комплекса)
3. Неврологическое состояние: 0 баллов означает отсутствие неврологической симптоматики, 1 балл — травма корешка (по сравнению с 2 баллами в TLICS), 2 балла — полное повреждение спинного мозга, 3 балла — неполное повреждение, с дополнительным баллом для постоянной компрессии спинного мозга и установленным неврологическим дефицитом.
Это дает больше баллов для общей оценки и показывает, что неврологическое ухудшение у пациентов с отсутствием или частичным неврологическим дефицитом считается хирургическим показанием (операция рекомендуется, чтобы фиксировать шейный и тораколюмбальный отдел позвоночника при 5 и более баллах, которые суммируются в этих шкалах: см. также таблицу ниже).
Для классификации пояснично-грудных переломов и разработки алгоритма лечения Lemaire и Laloux сосредоточились на факторе травмы, т. е. на векторе повреждения. При травме с передним вектором повреждения выполнялась декомпрессия и реконструкция передней колонны, в то время как при заднем векторе повреждения выполнялась стабилизация. Классификация травмы:
А. Компрессионные переломы с различными типами взрывных переломов при вертикальном переднем векторе травматического воздействия. Неврологический дефицит возникает примерно у 50% больных со смещением задней стенки. Как правило, смещение задней стенки более 25% в грудном отделе и боле 30% в поясничном отделе позвоночника вызывают неврологический дефицит. Lemaire и Laloux настаивают на важности полного вертикального расщепления тела позвонка (с увеличенным межножковым расстоянием на рентгенограмме и КТ) с дислокацией вещества диска в щель перелома, что препятствует костному сращению, которое, как известно, затрудняет заживление. Такое повреждение фиксируют через передний доступ.
В. Компрессионно-сгибательный перелом, т. е. травматический вектор приводит к эксцентричной аксиальной компрессии, которая индуцирует момент сгибания. Авторы выделили четыре подтипа, от трещины или перелома передней части без неврологического дефицита, который лечится консервативно, до раздробленных переломов с кифотической деформацией, связанных с повреждением диска и заднего связочного комплекса с неврологическим дефицитом в 40-80%. В большинстве случаев требуются и передний и задний доступы.
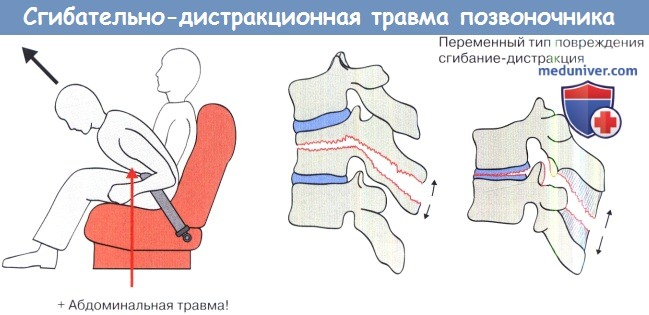
С. Дистракционно-сгибательные переломы с косым вектором и механизмом замедленного сдвига. Подразделяются на переломы Chance без смещения и без неврологического дефицита и на переломы с вывихом и неврологическим дефицитом, требующим задней фиксации, т. к. основной травматический вектор действует сзади.
Chance описал в 1948 г. перелом, идущий от остистого отростка через пластинку, ножки и тело позвонка, что соответствует повреждению типа В, как правило, вызванному классическим механизмом травмы ремнями безопасности. В связи с большой площадью контакта костей такие переломы срастаются после фиксации сегмента. Наименее стабильный вариант включает разрыв, идущий через диск, суставные капсулы и задние связки, при неправильном заживлении которых стабильность не восстанавливается.
Хирургическое лечение является здесь необходимым, как и при комбинированной травме костного и связочного аппарата по типу Шанса.
D. Двигательно-вращательный перелом, почти всегда с неврологическим дефицитом, требующий задней декомпрессии и инструментальной фиксации, обычно с передним доступом. В этом случае вектор травмы задний и поперечный.
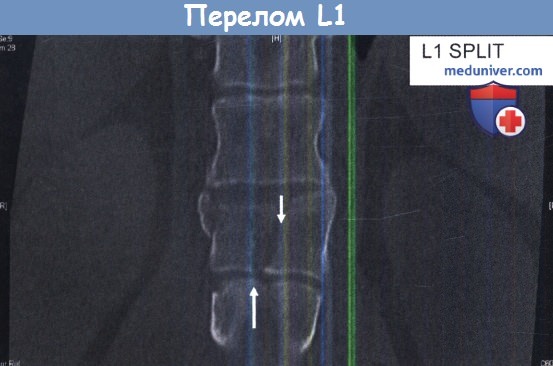
Обратите внимание, что вещество диска проходит в щель перелома L1 сверху и снизу.
Этот хрящ будет мешать костной консолидации.
Если все тело позвонка раздроблено, потребуется дополнительная операция на передней колонне.
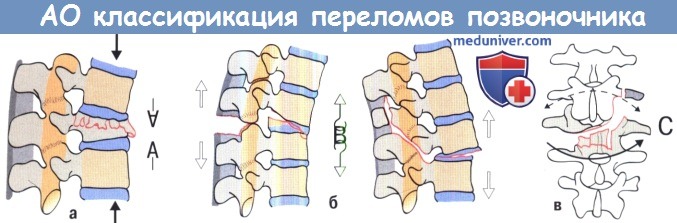
A-В АО Классификация переломов позвоночника Magerl:
А. Компрессия.
Б. Дистракция: сгибание (слева), разгибание (справа).
В. Ротация.
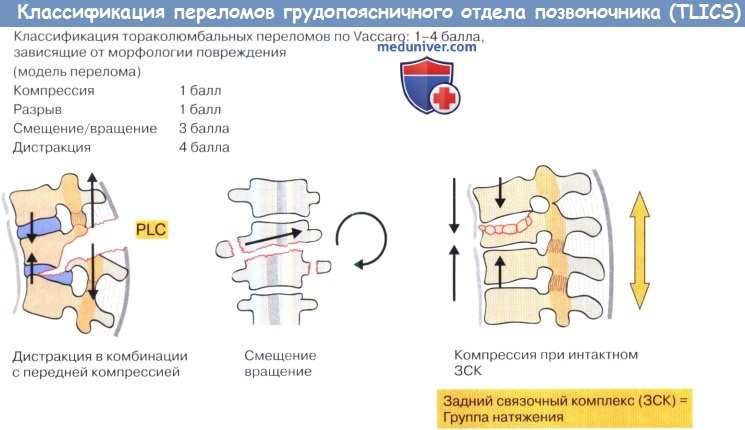
Система классификации (TLICS) переломов грудопоясничного отдела позвоночника.

Классификация тяжести травмы грудопоясничного отдела позвоночника (TLICS)/оценка тяжести травмы грудо-пояснично отдела позвоночника (TLISS).

Сгибательно-дистракционная травма: АО тип В, (2-) повреждены 3 колонны = нестабильность.

— Также рекомендуем «Показания для операции при переломе позвоночника- Европейские рекомендации»
Оглавление темы «Нейрохирургия травмы позвоночника.»:
- Травма нижнего шейного отдела позвоночника (субаксиальная травма) — методы диагностики, лечения по Европейским рекомендациям
- Классификация перелома позвоночника в грудном и поясничном отделе
- Показания для операции при переломе позвоночника — Европейские рекомендации
- История хирургии позвоночника — развитие методов фиксации
- Отдаленные последствия перелома позвоночника
- Эффективность стероидов при травме спинного мозга
- Сроки операции при переломе позвоночника
- Сирингомиелия — методы диагностики, лечения по Европейским рекомендациям
- Прогноз и последствия повреждения спинного мозга
- Лечение повреждения спинного мозга и уход за больным — Европейские рекомендации
Источник
