Клинические симптомы переломов и вывихов
Ïðèçíàêè âûâèõà
Âûâèõàìè íàçûâàþòñÿ ñòîéêîå ñìåùåíèå ñóñòàâíûõ ÷àñòåé ñî÷ëåíÿþùèõñÿ êîñòåé, ñîïðîâîæäàþùååñÿ ïîâðåæäåíèåì ñóñòàâíîé ñóìêè. Ïðèçíàêàìè âûâèõà ñëóæàò:
- èçìåíåíèå ôîðìû ñóñòàâà;
- íåõàðàêòåðíîå ïîëîæåíèå êîíå÷íîñòè;
- áîëü;
- ïðóæèíÿùàÿ ôèêñàöèÿ êîíå÷íîñòè ïðè ïîïûòêå ïðèäàòü åé ôèçèîëîãè÷åñêîå ïîëîæåíèå;
- íàðóøåíèå ôóíêöèè ñóñòàâà.
Íàèáîëåå ÷àñòî âñòðå÷àþòñÿ òðàâìàòè÷åñêèå âûâèõè, îáóñëîâëåííûå ÷ðåçìåðíûì äâèæåíèåì â ñóñòàâå. Ýòî ïðîèñõîäèò, íàïðèìåð, ïðè ñèëüíîì óäàðå â îáëàñòü ñóñòàâà, ïàäåíèè. Êàê ïðàâèëî, âûâèõè ñîïðîâîæäàþòñÿ ðàçðûâîì ñóñòàâíîé ñóìêè è ðàçúåäèíåíèåì ñî÷ëåíÿþùèõñÿ ñóñòàâíûõ ïîâåðõíîñòåé. Ïîïûòêà ñîïîñòàâèòü èõ íå ïðèíîñèò óñïåõà è ñîïðîâîæäàåòñÿ ñèëüíåéøåé áîëüþ è ïðóæèíÿùèì ñîïðîòèâëåíèåì. Èíîãäà âûâèõè îñëîæíÿþòñÿ ïåðåëîìàìè — ïåðåëîìîâûâèõè. Âïðàâëåíèå òðàâìàòè÷åñêîãî âûâèõà äîëæíî áûòü êàê ìîæíî áîëåå ðàííèì.
Ïîìîùü ïðè âûâèõàõ
Ïîñêîëüêó ëþáîå, äàæå íåçíà÷èòåëüíîå äâèæåíèå êîíå÷íîñòè íåñåò íåñòåðïèìóþ áîëü, ïðåæäå âñåãî, Âû äîëæíû çàôèêñèðîâàòü êîíå÷íîñòü â òîì ïîëîæåíèè, â êîòîðîì îíà îêàçàëàñü, îáåñïå÷èâ åé ïîêîé íà ýòàïå ãîñïèòàëèçàöèè. Äëÿ ýòîãî èñïîëüçóþòñÿ òðàíñïîðòíûå øèíû, ñïåöèàëüíûå  ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
Ïîñëå íàëîæåíèÿ øèíû èëè ôèêñèðóþùåé ïîâÿçêè ïàöèåíòà íåîáõîäèìî ãîñïèòàëèçèðîâàòü äëÿ âïðàâëåíèÿ âûâèõà.
Ïðèçíàêè ïåðåëîìà
 Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïðèçíàêàìè ïåðåëîìà ñëóæàò:
- äåôîðìàöèÿ êîíå÷íîñòè â ìåñòå ïåðåëîìà;
- íåâîçìîæíîñòü äâèæåíèÿ êîíå÷íîñòè;
- óêîðî÷åíèå êîíå÷íîñòè;
- ïîõðóñòûâàíèå êîñòíûõ îòëîìêîâ ïîä êîæåé;
- áîëü ïðè îñåâîì ïîêîëà÷èâàíèè (âäîëü êîñòè);
- ïðè ïåðåëîìå êîñòåé òàçà — íåâîçìîæíîñòü îòîðâàòü íîãó îò ïîâåðõíîñòè, íà êîòîðîé ëåæèò ïàöèåíò.
Åñëè ïåðåëîì ñîïðîâîæäàåòñÿ ïîâðåæäåíèåì êîæíîãî ïîêðîâà, åãî íåòðóäíî ðàñïîçíàòü ïðè íàëè÷èè êîñòíûõ îòëîìêîâ, âûõîäÿùèõ â ðàíó. Ñëîæíåå óñòàíîâèòü çàêðûòûå ïåðåëîìû. Îñíîâíûå ïðèçíàêè ïðè óøèáàõ è ïåðåëîìàõ — áîëü, ïðèïóõëîñòü, ãåìàòîìà, íåâîçìîæíîñòü äâèæåíèé — ñîâïàäàþò. Îðèåíòèðîâàòüñÿ ñëåäóåò íà îùóùåíèå ïîõðóñòûâàíèÿ â îáëàñòè ïåðåëîìà è áîëü ïðè îñåâîé íàãðóçêå. Ïîñëåäíèé ñèìïòîì ïðîâåðÿåòñÿ ïðè ëåãêîì ïîêîëà÷èâàíèè âäîëü îñè êîíå÷íîñòè. Ïðè ýòîì âîçíèêàåò ðåçêàÿ áîëü â ìåñòå ïåðåëîìà.
Ïîìîùü ïðè ïåðåëîìàõ
Ïðè çàêðûòûõ ïåðåëîìàõ, òî÷íî òàêæå êàê è ïðè âûâèõàõ, íåîáõîäèìî îáåñïå÷èòü èììîáèëèçàöèþ êîíå÷íîñòè è ïîêîé. Ñðåäñòâà èììîáèëèçàöèè âêëþ÷àþò øèíû, âñïîìîãàòåëüíûå ïðèñïîñîáëåíèÿ. Ïðè ïåðåëîìàõ êîñòåé áåäðà è ïëå÷à øèíû íàêëàäûâàþò, çàõâàòûâàÿ òðè ñóñòàâà (ãîëåíîñòîïíûé, êîëåííûé, áåäðåííûé è ëó÷åçàïÿñòíûé, ëîêòåâîé è ïëå÷åâîé).  îñòàëüíûõ ñëó÷àÿõ ôèêñèðóþò äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. Íè â êîåì ñëó÷àå íå íàäî ïûòàòüñÿ ñîïîñòàâèòü îòëîìêè êîñòåé — ýòèì Âû ìîæåòå âûçâàòü êðîâîòå÷åíèå.
Ïðè îòêðûòûõ ïåðåëîìàõ ïåðåä Âàìè áóäóò ñòîÿòü äâå çàäà÷è: îñòàíîâèòü êðîâîòå÷åíèå è ïðîèçâåñòè èììîáèëèçàöèþ êîíå÷íîñòè. Åñëè Âû âèäèòå, ÷òî êðîâü èçëèâàåòñÿ ïóëüñèðóþùåé ñòðóåé (àðòåðèàëüíîå êðîâîòå÷åíèå), âûøå ìåñòà êðîâîòå÷åíèÿ ñëåäóåò íàëîæèòü æãóò (ñì. Ïåðâàÿ ïîìîùü ïðè êðîâîòå÷åíèè). Ïîñëå îñòàíîâêè êðîâîòå÷åíèÿ íà îáëàñòü ðàíû íàëîæèòå àñåïòè÷åñêóþ (ñòåðèëüíóþ) ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ. Åñëè êðîâü èçëèâàåòñÿ ðàâíîìåðíîé ñòðóåé, íàëîæèòå äàâÿùóþ àñåïòè÷åñêóþ ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ.
Ïðè èììîáèëèçàöèè êîíå÷íîñòè ñëåäóåò îáåçäâèæèòü äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. À ïðè ïåðåëîìå áåäðåííîé è ïëå÷åâîé êîñòè îáåçäâèæèâàþò òðè ñóñòàâà (ñì. âûøå). Íå çàáóäüòå, ÷òî øèíó íå óêëàäûâàþò íà ãîëóþ êîæó — ïîä íåå îáÿçàòåëüíî ïîäêëàäûâàþò îäåæäó èëè âàòó.
Âû äîëæíû çíàòü, ÷òî ïðè îòêðûòîì èëè çàêðûòîì (ñî ñìåùåíèåì êîñòíûõ îòëîìêîâ) ïåðåëîìå êðóïíûõ êîñòåé íåîáõîäèìà ñðî÷íàÿ ãîñïèòàëèçàöèÿ è ðåïîçèöèÿ (âîññòàíîâëåíèå àíàòîìè÷åñêîãî ïîëîæåíèÿ) êîñòåé â óñëîâèÿõ áîëüíèöû. Åñëè ïîñëå ïåðåëîìà ïðîøëî áîëåå 2 ÷, à êîñòíûå îòëîìêè íå ñîïîñòàâëåíû, âîçìîæíî òÿæåëåéøåå îñëîæíåíèå — æèðîâàÿ ýìáîëèÿ, êîòîðàÿ ìîæåò ïðèâåñòè ê ñìåðòè èëè èíâàëèäèçàöèè áîëüíîãî. Çíàÿ ýòî, íàñòàèâàéòå â ïðèåìíîì ïîêîå, ÷òîáû Âàøåìó ïàöèåíòó îêàçàëè ñðî÷íóþ ïîìîùü.
Источник
Под вывихами следует понимать патологическое смещение суставных поверхностей одной или нескольких костей с нарушением их нормальных анатомических взаимоотношений и целостности капсульно-связочного аппарата сустава.
Классификация вывихов
I. По характеру повреждения: полные; частичные (подвывихи).
II. По виду повреждающего фактора:
1) травматические – вследствие травмы;
2) патологические – при заболеваниях, связанных с разрушением связочного аппарата и суставных концов костей (опухоли, воспалительные процессы);
3) привычные – при большом растяжении связочного аппарата, возникающие после неправильно леченных травматических вывихов.
Симптомы:
· выраженная боль (в последующие дни постепенно уменьшается);
· вывихнутая конечность принимает вынужденное положение;
· объем движений в суставе резко нарушен, возможны только небольшие пассивные движения;
· пружинящая фиксация; изменение длины конечности;
· изменение конфигурации сустава за счет гематомы и смещения положения суставных поверхностей.
Первая помощь
1. Приложить пузырь со льдом или холодной водой к зоне вывиха.
2. Дать внутрь обезболивающие средства.
3. Провести иммобилизацию конечности (при вывихе плечевой кости – косыночная повязка с валиком в подмышечной области; при вывихе бедра – пострадавшему, лежа на спине, под коленные суставы подкладывают валики из подручного мягкого материала, не изменяя того положения, в котором фиксирована конечность).
ПРИМЕЧАНИЕ. Срочная транспортировка в травматологическое отделение. Вправление вывиха производится только травматологом.
Переломомназывается нарушение целостности кости. В большинстве случаев переломы возникают в результате действия механической силы.
Классификация переломов
I. В зависимости от сохранения целостности кожи:
1) закрытые (без повреждений кожи);
2) открытые (при повреждении кожи костным отломком).
II. В зависимости от характера повреждения:
1) травматические – возникают вследствие механических факторов;
2) врожденные – образуются во время утробной жизни под влиянием различных факторов;
3) патологические – при заболеваниях костей (остеомиелит, опухоль, киста).
III. В зависимости от направления плоскости перелома по отношению к оси кости:
1) поперечные – линия перелома перпендикулярна к оси кости;
2) продольные – линия перелома по оси кости;
3) косые – линия перелома в косом направлении по отношению к оси кости;
4) винтообразные (спиральные) – линия перелома имеет вид спирали, идущей по кости.
IV. В зависимости от числа поврежденных костей: одиночные; множественные.
Часто при переломах наблюдается смещение костных отломков.
Симптомы:
· абсолютные признаки (диагноз перелома подтверждает наличие даже одного из признаков):
— костная деформация в зоне перелома;
— крепитация костных отломков при трении друг о друга;
— укорочение конечности за счет смещения по длине;
— патологическая подвижность в зоне перелома.
· относительные признаки (могут наблюдаться и при других травмах, имеют значение только при наличии абсолютных признаков):
— боль, отек мягких тканей гематома в зоне перелома;
— вынужденное положение конечности;
— нарушение (отсутствие) функции конечности.
Первая помощь
1. Прекратить воздействие травмирующего фактора.
2. При открытом переломе – временная остановка кровотечения, обработка кожи вокруг раны антисептиком и наложение асептической повязки.
3. Обезболить и применить транспортную иммобилизацию поврежденной конечности.
ПРИМЕЧАНИЕ. Транспортировать в ближайшее лечебное учреждение травматологического профиля.
Ожоги. Виды, степени ожогов. Первая помощь
Ожогами называются повреждения тканей, вызываемые воздействием высокой температуры (термические ожоги), химическими веществами (химические ожоги), электрическим током (электроожоги) и лучевой энергией (лучевые ожоги). Наиболее часто встречаются термические ожоги. Тяжесть повреждения зависит от высоты температуры, длительности воздействия, обширности поражения и локализации ожога. Особенно тяжелые ожоги вызывает пламя, расплавленный металл, пар под давлением, кипящее масло, горячий газ.
Термические ожоги. Степени ожогов определяются по характеру и глубине повреждения тканей.
I степень ожога характеризуется чувством жжения, болью, покраснением, небольшим отеком кожи и местным повышением температуры пораженного участка кожи. При этом гибели клеток не наблюдается.
II степень ожога характеризуется сильной болью, интенсивным покраснением, отслойкой эпидермиса с образованием небольших пузырей, наполненных прозрачным содержимым. При этой степени ожога наблюдается более выраженное воспаление, происходит расширение кожных капилляров, за счет увеличения их проницаемости жидкая часть крови (плазма) выходит в окружающие ткани. Поверхностный (эпидермальный) слой кожи омертвевает. При вскрытии пузыря обнаруживается ярко-красный сосочковый слой кожи.
III «А» степень ожога характеризуется омертвением всех слоев кожи, кроме глубокого – росткового, образованием напряженных пузырей с темно-желтым содержимым. Дно вскрывшихся пузырей бледно-розовое. Отмечается снижение болевой чувствительности.
III «Б» степень – гибель всей толщи кожи (нередко вместе с подлежащей клетчаткой). Пузыри наполнены темно-красной жидкостью, дно лопнувших пузырей тусклое, сухое, с мраморным оттенком. Болевая чувствительность отсутствует.
При IV степени ожога наблюдается омертвение, помимо кожи, и более глубоко лежащих тканей (подкожная клетчатка, мышцы, кости). Обожженная поверхность покрыта плотной коркой коричневого или черного цвета (струпом).
Ожоги I, II, III «А» степени называются поверхностными, так как поражаются лишь поверхностные слои кожи, III «Б» и IV степень – глубокие ожоги. Клиническое течение ожога зависит от степени и площади ожоговой поверхности. Чем больше площадь ожога, тем тяжелее состояние больного. При ожогах, захватывающих 30 % тела и более, может наступить смертельный исход.
Измерение площади ожога по «правилу ладони». Площадь ладони пострадавшего составляет 1 % поверхности тела.
Измерение по «правилу девяток». Поверхность тела может быть разделена на части, площадь которых равна или кратна 9 %:
· голова, шея – 9 %;
· верхняя конечность – 9 %;
· нижняя конечность – 18 % (9 % х 2);
· задняя поверхность туловища – 18 % (9 % х 2);
· передняя поверхность туловища – 18 % (9 % х 2).
Суммарно это составляет 99 % (одиннадцать девяток), 1 % из 100 % приходится на область промежности.
Источник
Переломы — нарушение анатомической целостности костей.
Классификация:
По происхождению: 1.Врожденные — при внутриутробном развитии.
2.Приобретенные — переломы при родах и далее в последующие годы.
По причинам:
1. Травматические (при падении, ударе, компрессии, ротации, отры-
ве).
2. Патологические (при остеомиелите, опухолях, нарушении обмена
веществ).
По состоянию кожных покровов и слизистых:
1. Закрытые — без повреждения кожи и слизистых.
2. Открытые — с повреждением кожных покровов и слизистых.
По полноте перелома:
1. Полные.
2. Неполные: а)трещины;
б)поднадкостничные (у детей по типу «зеленой ветки»).
По локализации:
1. Диафизарные.
2. Метафизарные.
3. Эпифизарные.
4. Внутрисуставные.
По линии перелома:
1. Поперечные.
2. Продольные.
3. Косые.
4. Винтообразные.
5. Оскольчатые.
6. Отрывные.
7. Вколоченные.
8. Компрессионные.
По смещениям:
1. Без смещения.
2. Со смещением а)по длине: с укорочением и удлинением конечности.
б)под углом: абдукционные — угол кнаружи
аддукционные — угол во внутрь
в)ротационные — по оси.
По сложности:
1. Простые.
2. Комбинированные (переломы нескольких костей).
3. Сочетанные (перелом с другой травмой: ожогом и др.).
Осложненные:
1. Кровотечение.
2. Травматический шок.
3. Повреждения головного и спинного мозга.
4. Повреждения внутренних органов.
Заживление:
1. Первичная гематома.
2. Первичная костная мозоль (4-6 недель).
3. Вторичная костная мозоль (5-6 недель).
Клиника:
Косвенные признаки: 1. Боль.
2. Припухлость, гематома.
3. Деформация.
4. Нарушение функции.
5. Изменение длины конечности (укорочение,
удлинение).
Достоверные признаки:
1. Ненормальная подвижность.
2. Крепитация (костный хруст).
Диагностика:
Рентгенография в 2-х проекциях.
Лечение:
При лечении переломов должны быть соблюдены 4 принципа:
1. Репозиция,
2. Иммобилизация (фиксация),
3. Функциональное лечение,
4. Стимуляция образования костной мозоли.
Репозиция — сопоставление отломков в правильном положении, выпол-
няют после рентгенологической оценки характера смещения, хорошего
обезболивания (новокаиновая блокада, наркоз).
Различают: одномоментную репозицию и длительную репозицию.
Одномоментная репозиция: при переломах небольших костей, или при
небольших смещениях под углом.
При переломе больших костей (бедренная, кости голени, плечевая)
со смещением костей по длине одномоментная репозиция невыполнима из-за
сопротивления мышц. В таких случаях выполняют длительную репозицию —
путем скелетного вытяжения.
Фиксация — обеспечение неподвижности отломков для заживления пе-
релома.
3 вида: гипсовые повязки,
вытяжение,
оперативный метод.
Гипсовая повязка: должна фиксировать 2 сустава, при переломе бед-
ренной и плечевой костей — 3 сустава.
Виды: 1.Циркулярная повязка,
2.Лонгетная повязка,
3.Корсетная повязка (на туловище).
Гипсовые повязки не должны сдавливать ткани, не должны нарушать
кровообращение (оставляют пальцы открытыми для контроля за кровоснаб-
жением). При наличии ран на коже в гипсовой повязке оставляют окно
для перевязок.
Метод вытяжения:
Липкопластырное.
Скелетное.
Конечность располагают в специальных шинах (шина Белера) и подве-
шивают груз (8-12 кг при переломе бедра, 2-4 кг — при переломе голени).
Скелетное вытяжение применяют в тех случаях, когда одномоментная
репозиция отломков невозможна.
При вытяжении: сохраняется подвижность в суставах, что предупреж-
дает атрофию мышц и нарушение трофики, поэтому этот метод называют
функциональным методом.
Функциональное лечение — применяется при всех видах и всех мето-
дах лечения. Это сохранение функциональной активности конечности в пе-
риод созревания костной мозоли. Сюда относятся: сопоставление отломков
при физилогическом адекватном положении конечности, возможность сох-
ранения функции конечности без ущерба на процесс заживления, что пре-
дупреждает неправильное сращение переломов, контрактуру, ложный сустав.
Однако скелетное вытяжение имеет недостаток: необходимость соблю-
дения постельного режима в течение длительного времени. Поэтому чаще
всего скелетное вытяжение проводят до полной репозиции отломков, после
чего переходят на гипсовый метод.
Оперативное лечение переломов.
Все виды операций при переломах называются остеосинтезом, делятся
на 3 группы:
1.Интрамедулярный остеосинтез, когда металлический стержень вво-
дится в костно-мозговой канал.
2.Экстрамедулярный остеосинтез, когда отломки соединяются вне
костно-мозгового канала, с помощью пластин, шурупов, проволоки и др.
3.Внеочаговый остеосинтез, с использованием аппаратов Илизарова,
Гудушаури и др. По другому — компрессинно-дистракционный способ — сти-
муляция образования костной мозоли дозированной компрессией или дист-
ракцией области перелома.
Осложнения переломов.
Непосредственные.
Отдаленные.
Непосредственные — травматический шок, повреждение отломками мяг-
ких тканей, кровотечения, повреждения мягких тканей.
Отдаленные — неправильное сращение переломов, остеомиелит, ложный
сустав. анкилоз.
К нарушениям консолидации переломов относятся:
1.Замедленная консолидация переломов.
2. Ложный сустав.
Замедленная консолидация переломов — сращение есть, но замедлено
по срокам. Причины: 1)общие: недостаток витаминов, Са, пожилой воз-
раст, сопутствующие заболевания;
2)местные: недостаточная иммобилизация, частичная интерпозиция
мягких тканей между отломками.
Ложный сустав — сращение между отломками полностью отсутствует.
Причины: остеомиелит,
полная интерпозиция мягких тканей между отломками.
Лечение:
При замедленной консолидации — удлинить сроки гипсования, общее
лечение (препараты Са, витамины и др.).
При ложном суставе — лечение оперативное: 1)удаление мягких тка-
ней; 2)резекция пораженных отломков, фиксация аппаратом Илизарова.
Вывихи — смещение суставных поверхностей костей по отношению друг
к другу.
Классификация:
1. Полные.
2. Неполные (подвывих) — суставные поверхности сохраняют частич-
ный контакт.
1. Приобретенные.
2. Врожденные.
Привычный вывих — при повреждении связочного аппарата и капсулы
сустава. Привычный — более 1 раза в одном суставе.
Клиника:
1. Боль.
2. Вынужденное положение конечности, при котором боль наименьшая.
При попытке изменить положение — конечность занимает прежнее положение
— симптом пружинистой фиксации.
3.Ограничение объема или полная невозможность движений в суставе.
4. Деформация сустава.
5. Изменение длины конечности.
Диагностика: 1. Клиника.
2. Рентгенография сустава.
Лечение:
1. Вправление — под местной анестезией или наркозом. Методы Кохе-
ра, Джанелидзе, Гиппократа.
2. Фиксация (иммобилизация) конечности на 2-3 недели.
Оперативное вмешательство — при застарелых вывихах, при привычном
вывихе.
Источник

Вывих является патологическим состоянием, для которого характерно нарушение формы подвижных соединений (суставов), расположенных на поверхностях костей. Смещение суставов сопровождается резкой болью, ограничением подвижности, носит продолжительный характер и требует лечения, направленного на восстановление конгруэнтности (формы) суставных поверхностей.
Классификация вывихов
Вывихи различают по природе их возникновения и степени смещения.
По степени расхождения суставных концов вывих классифицируют следующим образом:
- полный вывих, когда окончания суставов расходятся полностью;
- неполный вывих, при котором между поверхностями суставов наблюдается частичное соприкосновение.
В обоих случаях вывихнутым считается дальний от туловища отдел конечности, за исключением следующих случаев:
- вывих плеча (в соответствии со смещением кости выделяют задний, передний и нижний);
- вывих ключицы (стернального (грудного) конца и акромиального (наружного);
- вывих позвоночника (вывихнутым является вышерасположенный позвонок).
В соответствии с характером происхождения, вывих может быть врожденным, либо приобретенным.
Врожденные вывихи
Редкая патология внутриутробного развития, которая является следствием аномального или недостаточного формирования суставных поверхностей.
Дисплазия тазобедренного сустава
Врожденных вывих тазобедренного сустава в 80% случаев встречается у девочек и выражается в нарушении развития основных структур сустава: суставной впадины и головки бедра. Причем, левый тазобедренный сустав поражается чаще (в 60% случаев).
Дисплазия тазобедренного сустава связана с наследственностью (если один из родителей страдал такой аномалией), медикаментозной коррекцией беременности, плохой экологией, а также последующим, тугим пеленанием ножек младенца.
Тяжелую ортопедическую патологию может выявить квалифицированный врач-ортопед, еще в родильном доме, при осмотре новорожденного. В обратном случае дисплазия приводит к серьезным нарушениям двигательной активности, что, в первую очередь, выражается в походке. Двухсторонний вывих характерен «утиной» походкой, односторонний чреват укорочением вывихнутой конечности и приводит к хромоте.
Вывих надколенника и коленного сустава
Врожденный вывих коленного сустава и коленной чашечки наблюдается крайне редко и выражается в болевом синдроме, воспалении, кровоизлиянии в суставную полость и полной неподвижности сустава.
При отсутствии своевременной диагностики и лечения у детей развивается целый ряд патологических состояний: неустойчивость при ходьбе, ограниченность в движениях, что приводит к тяжелому артрозу, деформации нижних конечностей и инвалидности.
Приобретенные вывихи
Вывих суставов может произойти в результате травмы или под воздействием ортопедических и инфекционно-воспалительных заболеваний.
Травматический вывих
Самая распространенная форма, когда вывих случается под силовым воздействием непрямой травмы (например, падение на кисть руки приводит к вывиху плечевого или локтевого сустава), прямого удара или усиленной тяги мышц.
Травматический вывих нередко сопровождается ушибом, переломом, разрывом сухожилий, ущемлением нервов и носит название осложненного вывиха. В зависимости от повреждения кожных покровов травматический вывих может быть закрытым или открытым.
С учетом времени, прошедшего с момента травмы, травматический вывих имеет следующую классификацию:
- свежий (до 3 суток с момента повреждения);
- несвежий (до 2 недель);
- застарелый (более 2 недель).
Патологический вывих
Является следствием патологического процесса в организме, разрушающего суставные поверхности. К патологическому вывиху приводят остеомиелит, полиомиелит, подагра, артроз, туберкулез, сифилис. Основным проявлением заболевания является чрезмерная подвижность суставов, а также недоразвитие конечностей.
Паралитический вывих
Патология развивается на фоне паралича или пареза группы мышц, окружающих сустав, а также вторичных изменений головки сустава. Частичное функционирование мышц также может способствовать паралитическому вывиху, в основном на плечевом и тазобедренном суставах.
Привычный вывих
Если после вывиха связки и капсула остаются достаточно растянутыми, велика вероятность возникновения повторного вывиха, причём он может случиться при выполнении обычных повседневных действий. Такие повторные вывихи называют привычными вывихами. К факторам, провоцирующим повторный вывих, также относится нарушение мышечного тонуса, снижение иммунитета после тяжелых заболеваний, неполноценное питание.
Привычный вывих чаще всего случается на нижней челюсти, коленной чашечке, большом пальце и в плечевом суставе.
Основные виды выдихов
В зависимости от локализации травмированного отдела и наименования вывихнутого сустава, в современной травматологии выделяют несколько основных видов вывиха.
Вывих плечевого сустава
Вывих плеча оказывается результатом падения на отведенную руку, когда суставная капсула разрывается под давлением головки плечевой кости и выходит из суставной впадины.
Наглядный пример переднего и заднего вывиха плеча:

Задний вывих плеча:

При первом вывихе плечевого сустава может произойти разрыв мягких тканей, что сопровождается выраженным болевым синдромом. В результате травмы возникает высокий риск рецидивов с последующей патологией, переходящей в хронический вывих плеча.
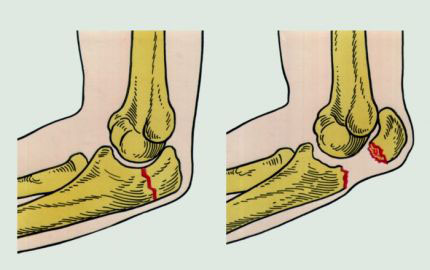
Вывих локтевого сустава
При падении на вытянутую руку происходит задний вывих локтевого сустава, когда головка лучевой кости прощупывается спереди. Сильный удар по согнутой руке влечет за собой передний вывих, а головка, соответственно, оказывается сзади.
Осложнением при данном типе травмы является разрыв капсулы сустава и повреждение сосудисто-нервного пучка плеча, требующие операционного вмешательства с целью восстановления подвижности поврежденной конечности.
Читайте подробнее: вывих локтевого сустава.
Вывих бедра
В результате значительного приложения травмирующей силы происходит выход головки бедренной кости из вертлужной впадины и разрыв капсулы тазобедренного сустава.
Самые незначительные повреждения в области соединения тазовых костей вызывают сильную боль. Осложнением травмы могут быть надлом хряща бедренной кости, ушиб седалищного нерва, укорочение бедра и переломы.
Вывих колена
Если коленная чашечка не справилась с функцией защиты колена от повреждений, происходит смещение кости голени по отношению к нижней оконечности бедренной кости. В особо тяжелых случаях наблюдается гемартроз — кровоизлияние в суставную полость, когда для восстановления двигательной активности потребуется пункция коленного сустава.
Читайте подробнее: вывих колена.
Вывих пальцев верхних и нижних конечностей
Резкое сокращение мышц может привести к смещению суставных поверхностей фаланг пальцев, разрыву суставной капсулы и связок. Для данного типа травмы характерны застарелые случаи вывихов, когда в результате чрезмерного сдавливания мягких тканей вывих невозможно вправить и требуется хирургическое вмешательство.
Привычные вывихи пальцев рук и ног повреждают магистральные сосуды и нервные окончания, что приводит к осложнениям в виде околосуставных переломов.
Вывих лодыжки
В результате травмы голеностопа, вытолкнутая кость повреждает связки, укрепляющие сустав. Пренебрежение необходимой медицинской помощью часто приводит к хроническому воспалению голеностопного сустава. В особо тяжелых случаях травма бывает осложнена разрывом связок и переломами.
Вывих челюсти
Травма нижней челюсти приводит к смещению головки нижнечелюстного сустава с одной или обеих сторон. Несвоевременное обращение к специалистам влечет за собой ослабление связочного аппарата и деформацию структурных элементов сустава.
Читайте подробнее: вывих челюсти.
Основные симптомы вывиха
Самая распространенная форма — травматический вывих, характеризуется яркой клинической картиной:
- интенсивный болевой синдром, которому предшествовал характерный хлопок или щелчок;
- кровоподтек;
- нарастающий отек и деформация сустава;
- невозможность активной и пассивной двигательной активности;
- при пассивном движении возникает ощущение пружинящего сопротивления;
- бледность и похолодание кожи ниже поврежденной области;
- снижение чувствительности или онемение поврежденного сустава;
- вынужденное положение конечности;
- в случае выраженного болевого синдрома — слабость, озноб и потливость.
Причины вывихов
По данным статистики, самым распространенным является вывих плеча. Повышенный травматизм плечевого сустава обусловлен его строением: головка плечевой кости фиксируется в основном, за счет мышц. Также причиной частого вывиха плеча являются существенные нагрузки на сустав, значительный объем движений или гипоплазия суставной впадины.
Травматический вывих локтевого сустава происходит в следствии падения на вытянутую руку или как результат удара по согнутой конечности. Травма часто протекает с осложнениями и сопровождается переломами локтевой и лучевой костей, а также разрывом сосудов и нервных окончаний. У детей до 3 лет вывих локтевого сустава происходит при случайном вытягивании руки.
Травматический вывих бедра случается под воздействием непрямой травмы и в большинстве случаев является следствием падения с высоты, а также результатом ДТП.
Травматический вывих надколенника может произойти в результате падения на колено, от прямого удара по коленной чашечке или при резком сокращении бедренных мышц, а также из-за врожденных патологий коленного сустава.
Вывих лодыжки часто случается у спортсменов, пожилых людей, а также у женщин, носящих обувь на высоком каблуке. Наибольшее число случаев зафиксированной травмы наблюдается в условиях гололедицы при неосторожном повороте и падении.
Вывих пальцев верхних и нижних конечностей происходит из-за любых неосторожных движений, когда под влиянием силы связки и мышцы не способны удержать кости в привычном положении. Такому типу травм подвержены профессиональные волейболисты и баскетболисты, когда вывих становится результатом неправильно принятого мяча.
Травму можно получить от удара по кисти руки, неудачном приземлении на стопу, а также благодаря вредной привычке «хрустеть» суставами пальцев рук.
Вывих челюсти происходит в результате резкого и широкого открывания рта: при зевании, крике, рвоте, во время приема пищи. В особую группу риска входят борцы и боксеры, а также любители откупоривать бутылки и упаковки зубами.
Первая помощь при вывихе
Несмотря на то, что боль при вывихе может быть незначительной или ослабеть с течением времени, во избежание серьезных осложнений не стоит заниматься самолечением и использовать народные средства «от опухшего сустава», а при первой же возможности обратиться за помощью специалистов-травматологов.
При наличии основных симптомов вывиха, пострадавшему необходимо оказать доврачебную помощь, суть которой заключается в ряде несложных манипуляций:
- обездвиживание и фиксация травмированного сустава в данном положении с помощью медицинской шины или подручных средств;
- в случае открытой травмы необходимо обработать поврежденный участок любым раствором антисептика;
- для уменьшения отечности следует приложить к травмированному месту холодный компресс;
- при выраженном болевом синдроме постараться обеспечить пострадавшего болеутоляющим средством;
- вызвать «Скорую помощь» или доставить больного в ближайший травмпункт не позднее 2-3 часов с момента травмы.
При травме верхних конечностей пострадавшего транспортируют в сидячем положении, при повреждении ног — в горизонтальном положении.
Диагностика вывиха
При диагностике вывиха врач-травматолог прежде всего устанавливает, сколько времени прошло после травмы, как и при каких обстоятельствах пострадавший ее получил, а затем переходит к осмотру поврежденной области и сравнительной характеристике в отношении здорового сустава.
При составлении клинической картины, все признаки вывиха делят на 2 категории:
- достоверные признаки: пружинистое сопротивление, вынужденное положение и изменение длины поврежденной конечности;
- относительные признаки: деформация, боль и нарушение функционирования в области поврежденного сустава.
Пальпация поврежденной области позволяет выявить деформацию внешних сочленений, отсутствие двигательной активности. При попытке вызвать пассивное движение, у пострадавшего возникает резкая боль.
Чтобы исключить повреждение сосудисто-нервного пучка, врач проверяет пульсацию артерий и чувствительность кожных покровов. Кровоизлияния и кровоподтеки говорят о наличии вывиха, осложненного переломом.
Диагностика вывиха в обязательном порядке включает рентгенографическое исследование в 2 проекциях, с помощью которого устанавливается наличие сопутствующих переломов и локализация трещин костей.
Обычно для постановки верного диагноза достаточно клинических проявлений вывиха и результатов рентгена. При осложненных вывихах, сопряженных с повреждением мягких тканей и сложных переломах костей, назначают КТ или МРТ травмированного сустава.
Лечение вывиха
Лечение свежих неосложненных вывихов является неотложным мероприятием, которое следует проводить сразу после постановки диагноза. Устранение травматического вывиха проводится с соблюдением ряда основных положений:
- вправление мелких и средних суставов производят под местным обезболиванием. Вывих крупных суставов вправляют под общей анестезией;
- манипуляции проводят максимально щадящим образом, исключая рывки и резкие движения, если того не требует надлежащий метод вправления вывиха;
- после устранения патологии конечность иммобилизуют фиксирующим аппаратом.
Вправлением вывиха обычно занимается врач-травматолог и 2 ассистента. В зависимости от локализации травмы, врач использует наиболее эффективный в данном случае метод:
- метод Джанелидзе;
- метод Гиппократа (Купера);
- метод Кефера;
- метод Кохера;
- метод Мухина-Мота.
После восстановления естественного положения вывихнутой конечности, накладывается гипсовая повязка, лангета или скелетное вытяжение. Длительность иммобилизации определяется лечащим врачом и может составлять от нескольких недель до 1-2 месяцев. В связи с высоким риском развития привычного вывиха, самостоятельное снятие фиксирующего аппарата раньше времени категорически запрещено.
Если вправление вывиха оказалось невозможным, больному показана хирургическая операция.
Консервативное лечение врожденных вывихов проводится с первых месяцев жизни. Если применение шин и гипсовых повязок не помогло, до 5-летнего возраста единственным эффективным методом лечения остается хирургическая операция.
Для закрепления результата лечения и полного восстановления двигательной активности, больному назначают курс восстановительных мероприятий.
Период реабилитации
До снятия фиксирующего аппарата больной должен обеспечить травмированному суставу полный покой.
После снятия шины пациенту может быть порекомендован курс ЛФК (лечебной физкультуры), направленный на достижение ряда целей:
- восстановление подвижности суставов;
- улучшение кровообращения в поврежденной области;
- увеличение гибкости связочного аппарата;
- восстановление мышечной активности;
- положительная динамика общего состояния пациента.
Основное преимущество ЛФК заключается в оптимальном комплексе активных и пассивных упражнений, разработанном индивидуаль?
