Эпифизарный перелом схема
Справочник по травматологии и ортопедии
А. А. Корж, Е. П. Меженина, А. Г. Печерский, В. Г. Рынденко. Справочник по травматологии и ортопедии. Под ред. А.А. Коржа и Е. П. Межениной. — Киев: Здоров’я, 1980. — с. 216.
Классификация переломов.
Переломы костей весьма многообразны по механизму возникновения, характеру излома, локализации, смещению отломков, сопутствующему повреждению мягких тканей и др.
Прежде всего переломы костей делят на 2 основные группы:
- травматические и
патологические.
Патологический перелом — это перелом измененной патологическим процессом кости (воспалительным, дистрофическим, диспластическим, опухолевым и др.). Он также возникает от одномоментного воздействия травмирующей силы, но сила эта может быть намного меньше той, которая необходима для возникновения перелома нормальной, здоровой кости.
Переломы делятся на:
- закрытые и
открытые (огнестрельные).
Открытый перелом качественно всегда отличается от закрытого, так как он бактериально загрязнен, такой перелом всегда может закончиться нагноением. Лечение открытых переломов представляет собой отдельный раздел травматологии.
Как закрытые переломы, так и открытые могут быть как со смещением отломков, так и без смещения их.
Переломы без смещения отломков (правильнее говорить — без клинически значимого смещения, так как какие-то микросмещения при переломах всегда имеют место) встречаются примерно у 1/3 больных.
Виды смещения отломков:
- по ширине;
- по длине;
- под углом;
- ротационные;
комбинированные, когда одновременно отмечается 2 и больше видов смещения, например, по ширине и под утлом, по длине и ротационное и др.
В зависимости от причинного фактора, приведшего к смещению отломков, последние можно подразделить на 2 группы:
- первичные — от воздействия самой травмирующей силы (например, от удара тяжелым предметом);
вторичные — возникающие от воздействия на отломки тяги мышц.
По характеру излома различают переломы:
- поперечные ;
- косые ;
- оскольчатые ;
- винтообразные ;
- двойные ;
- раздробленные ;
- компрессионные ;
- вколоченные ;
отрывные.
Такое разделение переломов, в основу которого положена характеристика самого излома, его многообразие и качественные отличия, имеет важное практическое значение, так как каждый из названных видов имеет свои особенности механогенеза, то есть может возникнуть только при определенных воздействиях травмирующей силы на кость. Лечить каждый такой перелом нужно обязательно с учетом характера излома.
По локализации переломы принято делить (если речь идет о длинных трубчатых костях) на диафизарные, метафизарные и эпифизарные.К этому распределению примыкает деление всех переломов на внутрисуставные, околосуставные и внесуставные.
Клиническая практика требует выделения еще одной группы повреждений— переломо-вывихов, которые, как уже следует из названия, сочетают в себе перелом, локализующийся внутрисуставно или околосуставно, с вывихом в этом же суставе. Такое повреждение особенно сложно в диагностическом и лечебном плане и опасно для функции в прогностическом аспекте. Особенно частой локализацией переломо-вывихов являются локтевой, голеностопный суставы, несколько реже плечевой, луче — запястный, тазобедренный, Очень часто происходит сочетание вывиха позвонков с теми или другими переломами тел, дужек или отростков, особенно в шейном отделе позвоночника.
У детей при еще дифференцирующихся эпифизарных хрящах (зонах роста) плоскость излома кости может пройти через эпифизарный хрящ. Такие переломы называются эпифизеолизами.
Разъединение кости происходит, собственно, не через толщу самого росткового хряща, а по зоне прилегания этого хряща к метафизарном у отделу кости. Большей частью при смещениях эпифизарного отдела кости вместе с эпифизом происходит отрыв клиновидного участка метафиза. Такие повреждения именуют остеоэпифизеолизами .
К переломам следует отнести и такие повреждения кости, при которых нарушение ее целости происходит в виде надлома, трещины, вдавления, растрескивания.
Надлом — плоскость излома проходит не больше чем на половину диаметра трубчатой кости. Трещина — плоскость излома проходит больше чем на половину диаметра кости, но не доходит до конца ее, сохраняется перешеек неповрежденной костной ткани.
Вдавление наблюдается большей частью на костях черепа.
При растрескивании кость в различных направлениях пронизывается множественными трещинами, что обычно бывает при прямом массивном ударе.
Травма, вызвавшая перелом кости, одновременно приводит к нарушению целости надкостницы и мягких тканей: мышц, сосудов, нервов. Между отломками и в окружающие кость ткани изливается кровь.
Закрытый перелом кости представляет собой очаг повреждения с различными компонентами патологоанатомических изменений, среди которых собственно перелом кости представляет собой лишь один, хотя и ведущий, признак.
Особенно значительны повреждения и изменения при прямом механизме травмы: возможны обширные повреждения мягких тканей, вплоть до размозжения.
В костных отломках могут происходить структурные макро — и микроскопические изменения на значительном протяжении, что в целом сказывается в первую очередь на микроциркуляции в зоне перелома и проявляется развитием некротических и дистрофических процессов как в самой кости, так и в окружающих мягких тканях.
Заживление перелома
При переломе кости в зоне травмы возникает очаг ирритации, который приводит в действие механизмы препаративной регенерации- заживление костной раны (мозолеобразование).
Процесс заживления перелома протекает стадийно.
Вначале, в первые 3-4 дня, в зоне повреждения образуется первичная бластома — это первая, по сути, подготовительная стадия, во время которой формируется материальный запас для регенерата, мобилизуются окружающие поврежденный участок клеточные и тканевые ресурсы и включаются нервные и гуморальные звенья управления регенеративным процессом.
С момента усиленной дифференцировки клеток и их пролиферации, которая наступает в разных зонах регенерата в различное время, начинается вторая стадия репарации кости — фаза образования и дифференцировки тканевых структур (с 3-4-го дня по 12-15-й день после травмы). Недифференцированные клетки первичной бластомы обладают плюрипотентными свойствами, они являются полибластами и могут дифференцироваться и зависимости от ряда факторов как в остеобласты, так и фибробласты и хондробласты, которые приводят к преобладанию в регенерате рубцовой или хрящевой ткани.
С клинической точки зрения, не вдаваясь в тонкие биохимические процессы в зоне регенерации, можно выделить 3 основных фактора, определяющих направления репаративного процесса: 1) анатомическое сопоставление; 2) неподвижность отломков на весь период, необходимый для консолидации; 3) восстановление кровоснабжения в зоне перелома.
Оптимальное сочетание этих 3 условий приводит к первичному заживлению костной раны, к первичной непосредственной дифференцировке регенерата в костную ткань. Если же такого оптимального сочетания указанных факторов достичь по той или иной причине не удается, между отломками, кроме остеоидной ткани, накапливается фибробластическая и хондробластическая ткань (вторичное заживление).
Третья стадия процесса регенерации кости может быть названа стадией образования ангиогенных костных структур и минерализации, белковой основы регенерата. Эта стадия уже отчетливо выявляется рентгенологическими методами (с 12-15-го дня до 1-2 месяцев после травмы).
Четвертая стадия — стадия вторичной перестройки и восстановления исходной структуры кости. Длится она месяцами.
Патологические переломы
Патологическим принято называть перелом кости, пораженной каким-либо болезненным процессом и вследствие этого потерявшей свою прочность.
Для возникновения патологического перелома обычно не требуется воздействия значительной силы. Наиболее частыми причинами снижения прочности кости являются опухоли, дистрофические и диспластические процессы в ней (остеопороз, фиброзная или хрящевая дисплазия, дистрофическая костная киста, аневризмальная костная киста, врожденная ломкость костей, остеолиз и др. ). Клинические проявления патологического перелома отличаются несколько меньшей остротой и выраженностью по сравнению с травматическими переломами, значительные смещения отломков бывают редко.
Иногда патологический перелом является первым проявлением заболевания кости, о котором пи больной, ни его родственники до этого события ничего не знали. Рентгенография обязательна: с ее помощью уточняется характер изменений в костях, в том числе вид и характер перелома, степень смещения отломков,
Лечение большей частью консервативное. Остеосинтез не осуществляют из-за деструкции поврежденной кости. В последние годы появились предложения хирургическим путем резецировать локальный участок кости, пораженной патологическим процессом, сопоставить отломки и произвести остеосинтез одним из известных способов. Отдельные авторы допускают возможность образовавшийся дефект замещать аллотрансплантатом, не ожидая сращения отломков. По-видимому, такая тактика наиболее оправдана при метастазах злокачественной опухоли в кость, когда удается радикально убрать основной очаг. Процессы сращения кости при патологическом переломе протекают, как правило, без особых извращений в тот же срок, что и при травматическом переломе кости, исключая, естественно, злокачественный рост в кости.
Внутрисуставные переломы (общие сведения).
К внутрисуставным переломам относят переломы суставных концов костей на участке, ограниченном капсулой сустава. Проникновение излома в полость сустава, как правило, вовлекает в патологический процесс весь сустав в целом. При этом возникает гемартроз, повреждается суставной хрящ, капсула сустава, нередко при смещении отломков нарушается конгруэнтность суставных поверхностей, резко страдает функция сочленения. Контрактура и тугоподвижность в суставе — наиболее частые поздние осложнения внутрисуставных переломов.
Клиника, диагностика. Среди клинических признаков внутрисуставных переломов, помимо общих для всяких переломов признаков (боль, отечность тканей, подвижность отломков, нарушение функции), следует особо отметить деформацию сустава с нарушением взаимоотношения опознавательных точек (костных выступов), что свидетельствует о смещении отломков. Каждый из этих признаков может проявляться по-разному и в неодинаковой степени в зависимости от тяжести повреждения, степени смещения отломков, локализации перелома и многих других условий. Поэтому при установлении диагноза должен быть учтен весь комплекс клинических признаков в совокупности. Дифференцируют внутрисуставные переломы чаще всего с травматическими вывихами.
Рентгенодиагностика. Исключительно важное значение для диагностики внутрисуставных переломов имеет рентгеновский метод исследования. Как минимум производят рентгенографию поврежденного сустава в 2 проекциях. Для уточнения положения отломков и прохождения плоскости излома применяют также и тангенциальные проекции, специальные укладки, стерео- и томорентгенографию. Необходимость применять при внутрисуставных повреждениях дополнительные рентгеновские методы исследования объясняется диагностическими трудностями, особенно в детском возрасте и в таких сложных суставах, как, например, локтевой. Параллельное расположение плоскости излома замыкательной пластинке суставного конца кости, прохождение ее через эпифизарные или апофизарные зоны без значительного смещения отломков трудно выявить без дополнительных рентгеновских снимков.
Лечение. Внутрисуставной перелом — прежде всего повреждение сустава. Это положение накладывает отпечаток на все элементы врачебного действия: диагностику, лечение, профилактику осложнений и тяжелых последствий.
Выбирая метод лечения, нужно стремиться, чтобы в данных конкретно сложившихся условиях он позволил ограничиться наименьшим сроком фиксации поврежденного сустава.
Точная анатомическая адаптация отломков при переломах обеспечивает восстановление подвижности в суставе и предупреждает развитие деформирующего артроза. Лишь при многооскольчатых внутрисуставных переломах неизбежны незначительные «ступеньки» между отломками.
Ранние движения в суставе — залог восстановления подвижности в поврежденном сочленении. Поэтому врач не должен без надобности удлинять срок фиксации сустава гипсовой повязкой, если пришлось ее применить.
Из традиционных методов лечения внутрисуставных переломов чаще всего при смещениях отломков применяют оперативный. Операция позволяет анатомически сопоставить отломки и надежно скрепить их между собой винтами, специальными гвоздями, шпильками, спицами с опорными площадками и др.
Скелетное вытяжение, вытяжение с помощью дистракционных аппаратов также находит применение при лечении внутрисуставных повреждений со смещением отломков, которое можно устранить тягой по длине (Т- и У-образные чрезмыщелковые переломы плечевой кости, переломы шейки бедренной кости у детей, некоторые оскольчатые переломы верхнего и нижнего концов берцовых костей и др. ).
Гипсовую повязку как самостоятельный метод лечения внутрисуставных переломов можно применять только при переломах без смещения отломков.
Внутрисуставные переломы чрезвычайно многообразны. Каждое сочленение имеет свои особенности в отношении механизма повреждения, характера смещения отломков, последующих осложнений. В связи с этим для успешного их лечения необходимы конкретные знания данной патологии в каждом суставе.
Источник
Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
При подозрении перелома дистального отдела лучевой кости у детей очень важно исключить диагноз эпифизеолиза. Авторы рекомендуют срочно направлять всех детей к ортопеду для репозиции под общей анестезией.
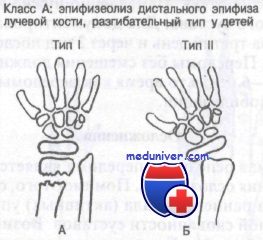
Класс А: эпифизеолиз дистального конца лучевой кости у детей, разгибательный тип. Обычно возникает при падении на вытянутую руку с насильственной дорсофлексией кисти и эпифизарной пластинки. Результатом этого является перелом Salter I или II типа. Нарушение роста кости нетипично, но возможно, поэтому эти больные требуют неотложного направления к ортопеду.
При лечении этих переломов допустима большая степень поперечного и углового смещения. Репозицию проводят при угловой деформации более 25° или смещении свыше 25% диаметра лучевой кости. Иммобилизацию делают одним из двух способов. При стабильных переломах врач должен наложить короткую переднезаднюю лонгету с предплечьем в положении супинации и лучезапястным суставом в положении легкого разгибания.
При нестабильных переломах авторы рекомендуют иммобилизацию большими переднезадними лонгетами с предплечьем в положении супинации и лучезапястным суставом в положении сгибания. Некоторые авторы защищают методику, по которой иммобилизацию осуществляют при разогнутом положении кисти. Другие считают, что следует избегать разгибания лучезапястного сустава, поскольку при этом возникают силы дистракции, действующие в ладонном направлении. Если перелом после закрытой репозиции остается нестабильным, показана фиксация спицей или открытая репозиция.

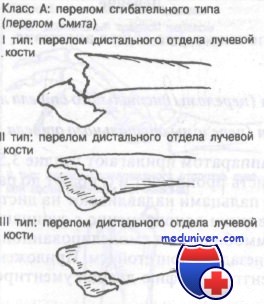
Класс А: сгибательный тип перелома лучевой кости у детей — перелом Смита
Этот перелом часто описывают как обратный перелом Коллиса. Перелом нетипичен и редко захватывает дистальный лучелоктевой сустав. Используемая здесь классификация, разработанная Thomas, включает как терапевтические, так и прогностические аспекты.
К переломам дистального отдела предплечья сгибательного типа приводят два механизма воздействия. Сгибательный перелом может произойти от падения на супинированное предплечье с кистью в положении тыльного сгибания. Кроме того, удар сжатым кулаком при слегка согнутом лучезапястном суставе может стать причиной сгибательного перелома. Прямой удар по дорсальной поверхности запястья или лучевой кости при согнутой кисти и пронированном предплечье также может привести к сгибательному перелому.
На ладонной поверхности запястья отмечают боль и припухлость. Необходимо обследовать и документировать сохранность и функцию лучевой артерии и срединного нерва.
Для выявления этого перелома достаточно обычных снимков в переднезадней и боковой проекциях.
Иногда этим переломам сопутствуют переломы или вывихи костей запястья.
Лечение переломов дистального конца лучевой кости у детей
Для детей предпочтительнее общая анестезия, для взрослых — регионарная блокада.
Класс А: I mun (переломы дистального отдела лучевой кости), II тип (переломы дистального отдела лучевой кости). Тракционным аппаратом прилагают усилие 3,5—4,5 кг при согнутом локте. Затем кисть пронируют и сгибают до расклинивания фрагментов. Большими пальцами надавливают на дистальный фрагмент в дорсальном направлении одновременно с супинацией до его вправления. Предплечье иммобилизуют смоделированной большой гипсовой повязкой или переднезадней лонгетой. Сразу после репозиции делают рентгенографию для документирования адекватности репозиции.
Класс А: III тип (переломы дисталъного отдела лучевой кости). Этих больных необходимо срочно направить к ортопеду для внутренней фиксации костных отломков.
При всех этих типах переломов осложнения встречаются не часто и включают повреждение сухожилия и развитие остеоартроза.
— Также рекомендуем «Краевые переломы лучевой кости — переломы Бартона, Гетчинсона. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
Среди повреждений аппарата опоры и движения, переломы костей – одна из самых тяжелых травм, сопровождающихся длительной потерей трудоспособности, и являющаяся причиной высокого процента инвалидности.
Человек всю свою жизнь находится под угрозой возникновения переломов. Что же подразумевает понятие «перелом кости»?
Под переломом понимают полное нарушение целости кости с потерей статической и динамической функций.
Но бывают случаи, когда целостность кости не полностью нарушается и функция частично сохраняется. Такие переломы называют трещинами, надломами.
Переломы, трещины, надломы кости возникают чаще всего вследствие внезапного сильного действия внешних физических факторов. Они могут действовать непосредственно и опосредованно. Если перелом возникает на месте действия физического фактора, то такой механизм перелома называют прямым, если травматичный фактор действует на расстоянии от места перелома или как пара сил, то такой механизм перелома называют косвенным (чрезмерное сгибание, разгибание или действие силы на скручивание кости).
Кроме переломов травматического происхождения нередко возникают переломы вследствие поражения кости различными патологическими процессами: остеомиелитом, доброкачественными, злокачественными опухолями, метастазами, дисплазиями и др.. Патологический процесс постепенно разрушает кость и при малейшем напряжении, движении, даже во сне, возникает перелом. Такие переломы называются патологическими.
Травматические и патологические переломы в большинстве случаев бывают монофокальными, т.е. такими, которые возникают в одном месте. При политравмах, метастазах опухолей переломы возникают в двух местах (бифокальные) или трех и более – полифокальные. Переломы наблюдают в разных местах и на разных уровнях кости.
Учитывая анатомическое строение кости, выделяют переломы:
- диафизарные;
- метафизарные;
- эпифизарные.
Наиболее уязвимой зоной длинной кости является метафиз.
Это обусловлено следующими причинами:
Во-первых, метафиз является переходной зоной между диафизом и эпифизом, костная структура его образована спонгиозной тканью, нет такого крепкого кортикальной слоя, как диафиз.
Во-вторых, хотя эпифизы имеют подобную метафизам костную структуру, но они прочнее вследствие большей массы и большего количества костных трабекул. Кроме того, дополнительным укрепляющим фактором является капсула сустава, связки и сухожилия мышц.
Что касается диафиза, то он кроме естественной своей прочности, наличии кортикального слоя, тоже имеет дополнительный защитный фактор – мышцы. Мышцы смягчают, амортизируют удар, а при сокращении становятся еще и значительной преградой травмирующей силе.
В детском возрасте метафиз – это место ростковой зоны, которая легко разрывается при травмах и возникает частичное или полное смещение эпифиза. Такие травматические повреждения называют эпифизеолизами (полными или частичными). Когда при разрыве зоны роста одновременно отламывается фрагмент кости, такие повреждения называют остеоэпифизеолизами.
Эпифизарные переломы бывают преимущественно внутрисуставными. В детском возрасте костная ткань более эластична, упруга, надкостницы значительно толще, прочнее, поэтому переломы со смещением отломков встречаются реже, а чаще наблюдаются переломы по типу зеленой ветки.
Переломы костей могут быть:
- без смещения;
- с незначительным смещением отломков;
- с полным смещением отломков.
Смещение отломков может быть:
- в одной плоскости – фронтальной, сагиттальной или вертикальной;
- в двух плоскостях – фронтальной и сагиттальной;
- в трех плоскостях – фронтальной, сагиттальной и вертикальной.
В зависимости от характера смещения выделяют смещение отломков по:
- ширине;
- по длине;
- под углом;
- по периферии.
Смещение отломков и направление смещения их в первую очередь зависит от силы и направления действия травмирующего фактора, а также от биомеханики мышц. При прямом механизме перелома, когда травмирующий фактор действует спереди назад, дистальный отломок смещается в сагиттальной плоскости назад, когда сила действует сзади наперед, дистальный отломок смещается вперед.
Если удар приходится под углом извне заранее, то дистальный отломок смещается внутрь и вперед. Если на сегмент конечности действует пара сил с элементом скручивание внутрь (непрямой механизм), то дистальный отломок смещается по длине, ширине и ротируется внутрь. Такие смещения отломков считают первичными. После прекращения действия травмирующего фактора на смещение отломков действуют мышцы, прикрепляющиеся к отломкам.
Вследствие первичного смещения отломков теряется физиологическое равновесие мышц и происходит их сокращение, эластичная ретракция и эволюционно сильнейшая группа мышц приводит к вторичному смещению отломков.
Таким образом, смещение отломков зависит от направления действия травмирующей силы и сокращения мышц. Эластичная ретракция и рефлекторный травматический гипертонус мышц становится устойчивым и возникает, так сказать, мышечная контрактура отломков.
Учитывая, что смещение отломков чаще всего бывает многоплоскостным, рентгеновское исследование необходимо всегда проводить в двух проекциях, что позволяет объективно изучить соотношение отломков. В зависимости от места перелома и прикрепления к отломкам мышц возникают типичные смещения.
Так, при переломах локтевого отростка сокращения трехглавой мышцы плеча ведет к смещению проксимального отломка кверху; проксимальный отломок надколенника при переломе смещается под действием четырехглавой мышцы проксимально.
При переломах бедра в верхней трети возникает смещение проксимального отломка наружу (ретракция ягодичных мышц) и заранее (ретракция подвздошно-поясничной мышцы), а дистального – внутрь и вверх (ретракция приводящих мышц). В таких случаях типична деформация «галифе».
Для перелома бедренной кости в нижней трети характерно смещение дистального отломка назад вследствие ретракции икроножной мышцы, берет начало с задней поверхности мыщелков бедренной кости, а проксимальный отломок смещается вперед, образуя деформацию с углом, открытым вперед.
При таких переломах часто повреждается подколенная артерия. Для выбора правильной тактики и метода лечения необходимо знать не только механизм перелома, вид смещения отломков, но и характер перелома, то есть особенности направления и поверхности плоскости перелома.
В соответствии с характером плоскостей перелома, диафизарные, метафизарные и эпифизарные переломы разделяют на:
- поперечные;
- поперечно-косые;
- косые;
- винтообразные;
- многооскольчатые;
- разбитые;
- двойные.
Поперечные переломы возникают при прямом внезапном действии (толчок, удар) механического фактора перпендикулярно продольной оси кости. Если травмирующая сила действует под небольшим углом, возникают поперечно-косые переломы. Когда же значительная прямая травмирующая сила действует более продолжительно, то возникают многооскольчатые или осколочные переломы.
В случаях, когда травмирующая сила действует наружу (чрезмерное сгибание, разгибание) при фиксированном одном из концов сегмента конечности или в случае действия пары сил возникают косые переломы. Если же к этому присоединяется еще элемент скручивание сегмента, то возникает винтообразный перелом.
Если травмирующая сила действует по оси сегмента конечности или позвоночника, возникают компрессионные, осколочные переломы.
Таким образом, характер перелома при прямом или косвенном механизме действия травмирующей силы может быть самым разнообразным и зависит он от силы, формы, времени действия травмирующего фактора, анатомических особенностей места перелома, биомеханики мышц и суставов травмированной конечности.
Источник
