Гнойный перелом

Посттравматический остеомиелит является серьезным заболеванием, возникающим после травмы костей или операционного вмешательства. Болезнь поражает как мужчин, так и женщин любого возраста.

Причины и особенности
Причиной возникновения заболевания являются болезнетворные бактерии и микроорганизмы, вызывающие гнойное воспаление костей. Чаще всего это золотистые стафилококки. Микроорганизмы попадают в костные и хрящевые ткани во время пореза, травмы или перелома. Различают следующие виды остеомиелита:
- посттравматический;
- огнестрельный;
- послеоперационный;
- контактный.
Любые открытые травмы и переломы способны привести к гнойному воспалению, если рана не была обработана должным образом.
Самыми уязвимыми участками человеческого тела являются те, где кость практически не защищена мягкими тканями. При переломе воспаление, как правило, возникает только на пораженном участке. При многочисленных травмах и переломах гнойные процессы захватывают не только кость и надкостницу, но и распространяются на область мягких тканей.

Огнестрельный остеомиелит является следствием заражения раны при огнестрельном ранении. Чаще всего кость поражается при значительном ранении, множественных травмах и смещении костных обломков.
Послеоперационный остеомиелит возникает при инфицировании раны во время хирургических манипуляций. Несмотря на обработку раны, в организме человека могут оставаться болезнетворные организмы, устойчивые к действию медикаментов. Кроме того, нагноение может произойти после введения спиц, наложения компрессионно-дистракционных аппаратов или скелетного вытяжения. Это спицевой остеомиелит, являющийся разновидностью заболевания.

Контактный остеомиелит является следствием распространения в окружающих кость мягких тканях болезнетворных микроорганизмов. В костномозговой канал бактерии попадают из смежных очагов инфекции. Такими очагами могут быть язвы на теле, абсцессы, флегмоны, стоматологические патологии и т. п. Этот вид заболевания чаще всего встречается у детей.
В группе риска находятся люди, ведущие асоциальный образ жизни, а также ослабленные физически, так как слабый иммунитет не способен бороться с бактериями, проникающими в человеческий организм.
Симптомы
Посттравматический остеомиелит сопровождается определенными симптомами. Это заболевание чаще протекает в хронической форме, главными признаками которой являются:
- покраснение и отечность пораженного участка тела;
- болезненные ощущения и гнойные выделения при пальпации;
- образование свищей;
- повышение температуры;
- ухудшение общего состояния;
- нарушение сна;
- слабость и отсутствие аппетита.

При анализе крови выявляются высокие показатели скорости оседания эритроцитов, нарастающие лейкоцитоз и анемия.
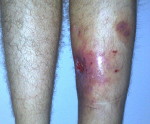
Острую форму заболевания характеризуют такие симптомы, как тяжелые разрушения костной ткани, значительная кровопотеря, резкое снижение защитных сил организма, повышение температуры до фебрильных цифр. В области перелома возникают сильные боли, из раны обильно выделяется гнойная жидкость.
Помимо основных симптомов существуют и скрытые признаки остеомиелита. Их выявляют с помощью рентгенологического исследования не ранее, чем через месяц после попадания в рану инфекции и начала воспалительных процессов. К таким скрытым симптомам болезни относятся:
- облитерация сосудов;
- замена мышечных волокон соединительной тканью;
- изменение надкостницы;
- частичная замена костного мозга соединительной тканью.
Диагностика
При обращении к врачу проводится первичный осмотр пациента. На начальных стадиях заболевания поставить диагноз можно только на основании клинических симптомов, так как рентгенологические признаки появляются только через 3–4 недели.

Для изучения воспалительного процесса, степени его распространения и интенсивности пациенту назначают:
- локальную термографию;
- тепловидение;
- сканирование скелета;
- компьютерную томографию;
- фистулографию;
- рентгенограмму.
С помощью рентгена выявляются секвестры и очаги деструкции, зоны остеопороза и остеосклероза, деформация окончаний костных осколков. При огнестрельном остеомиелите на рентгеновских снимках видны металлические осколки, застрявшие в мягких тканях. Остальные методы диагностики позволяют детально изучить пораженную область, выявить причины гнойных процессов.
Лечение
Лечение посттравматического остеомиелита проводится незамедлительно. Врач ликвидирует воспалительный процесс и устраняет очаг нагноения. На ранних стадиях проводится консервативное лечение с помощью медикаментов. Пациент проходит курс приема антибиотиков с широким спектром действия. Для удаления гнойных скоплений делают пункцию. При легкой форме заболевания такого лечения бывает достаточно.

Если заболевание сопровождается образованием язв, свищей, секвестров, то проводится операция. Без хирургического вмешательства не обойтись и при выраженной интоксикации, сильных болях, нарушении функции конечностей. Также операция проводится, если консервативное лечение не дало положительных результатов.
Перед операцией в течение 10–12 дней пациент проходит необходимые обследования, дающие полную картину заболевания. Это позволяет медикам выбрать наиболее эффективный способ хирургического вмешательства, а также предотвратить возможные осложнения.
Во время операции хирург удаляет омертвевшие участки мягких тканей, некротизированные части кости, вскрывает гнойные образования. Костные дефекты исправляются различными фиксирующими конструкциями. После остеосинтеза пораженную область обрабатывают горячим физраствором, нитрофурановыми средствами и антибиотиками.

Восстановление и профилактика
После операции пациент проходит курс восстановительных процедур, таких как:
- электрофорез;
- УВЧ-терапия;
- лечебная физкультура.
В течение 3 недель остается обязательным прием антибиотиков. Их вводят внутривенно и внутриартериально. В период реабилитации важно принимать витамины и соблюдать диету, направленную на укрепление организма и повышение его защитных функций.
Эффективность лечения зависит от множества факторов: сложности заболевания, возраста пациента, наличия сопутствующих травм и т. д. Поэтому профилактика — лучший способ избежать вторичного воспаления после травмы или рецидива болезни после лечения. Любые травмы, порезы и повреждения должны быть качественно обработаны антибактериальными средствами.
Сразу после повреждения следует убрать из раны инородные тела. Своевременное обращение к врачу при сложных травмах предотвратит появление гнойных процессов в мягких тканях и распространение инфекции на кость.
Источник
Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение. Проявляется повышением температуры, лейкоцитозом, болями и признаками воспаления в области травмы. При хроническом течении образуются свищи. Диагноз выставляется с учетом клинических данных и результатов рентгенографии. Лечение – антибиотикотерапия, вскрытие и дренирование гнойных очагов.
Общие сведения
Посттравматический остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – одно из самых серьезных осложнений, возникающих после открытых повреждений скелета и операций на костях. По различным данным в 15-49% случаев развивается после открытых переломов и в 3% случаев – после хирургических вмешательств. Может выявляться у лиц любого пола и возраста. Вероятность возникновения увеличивается при тяжелых повреждениях с разрушением костей и обширным повреждением мягких тканей, интенсивном микробном загрязнении, несвоевременной или неадекватной хирургической обработке, наличии сопутствующих травм и заболеваний, снижающих сопротивляемость организма и утяжеляющих общее состояние больного.
Посттравматический остеомиелит
Причины
Причинами развития посттравматического остеомиелита при открытых переломах являются обширные поражения окружающих кость мягких тканей, интенсивное загрязнение раны, недостаточно радикальная или слишком поздняя первичная хирургическая обработка и отсутствие дренажа для оттока содержимого. Кроме того, вероятность нагноения возрастает в случаях, когда кость расположена близко к коже и плохо защищена мягкими тканями (например, передневнутренняя боковая поверхность большеберцовой кости).
Послеоперационный остеомиелит связан с инфицированием раны в процессе операции. Предполагается, что увеличение количества нагноений после хирургических вмешательств в последние годы обусловлено широким распространением остеосинтеза, а также появлением новых штаммов болезнетворных микроорганизмов, устойчивых к действию антибиотиков.
Факторами, увеличивающими риск развития остеомиелита после операций, являются:
- чрезмерная травматизация мягких тканей
- нестабильный или недостаточный остеосинтез
- коррозия металлоконструкций
- наличие очагов скрытой инфекции в организме пациента.
Разновидностью данной формы остеомиелита является спицевой остеомиелит – локальное нагноение кости при установке аппарата Илизарова или наложении
скелетного вытяжения
.
Патанатомия
Все виды посттравматического остеомиелита являются не местным процессом, а заболеванием всего организма, поскольку возникают под влиянием комбинации общих и местных факторов и вызывают поражение различных органов и систем, в том числе – расположенных далеко от гнойного очага. При остеомиелите воспаляются все элементы кости: костный мозг, надкостница и компактное вещество, а также окружающие мягкие ткани, однако первичное воспаление обусловлено попаданием патогенных микроорганизмов в костный мозг.
У больных с открытыми повреждениями костей при нагноении зона воспаления, как правило, ограничивается областью перелома, иногда развиваются краевые остеомиелиты. При обширных дефектах кожи и многооскольчатых переломах наблюдаются обширные гнойные процессы, захватывающие как всю кость, так и окружающие мягкие ткани. При посттравматическом остеомиелите воспаление локализуется в области хирургического вмешательства, гнойный процесс распространяется по ходу металлоконструкции (штифта, гвоздя, пластины).
Классификация
В современной травматологии и ортопедии выделяют следующие разновидности посттравматического остеомиелита:
- Собственно посттравматический – развивающийся при открытых переломах.
- Огнестрельный – возникающий после огнестрельных ранений.
- Посттравматический – развивающийся после операций.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Симптомы посттравматического остеомиелита
Для патологии характерно хроническое течение (хронический остеомиелит). Наблюдается повышение температуры, по анализам крови выявляется нарастающий лейкоцитоз. Область раны отечна, гиперемирована, болезненна, из раны выделяется гной. После вскрытия и дренирования воспалительные явления стихают, количество гнойного отделяемого уменьшается, в области послеоперационной раны формируется свищ без тенденции к самостоятельному заживлению. При остром варианте посттравматического остеомиелита отмечаются интенсивные боли, повышение температуры до фебрильных цифр, явления общей интоксикации, значительный отек, ускорение СОЭ, выраженный лейкоцитоз и нарастающая анемия.
Диагностика
Диагноз выставляется врачом-травматологом на основании клинических симптомов. Первые рентгенологические признаки появляются лишь спустя месяц после начала заболевания. На снимках выявляется изъеденность концов костных отломков, секвестры и очаги деструкции, а также остеопороз вокруг металлоконструкций (при их наличии). При огнестрельном остеомиелите наблюдается сужение костномозгового канала, более выраженные периостальные наслоения и зона остеосклероза. Возможно наличие костных полостей. В окружающих мягких тканях иногда видны металлические осколки.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Лечение посттравматического остеомиелита
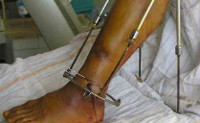
Основной задачей лечения является полная ликвидация гнойного очага и устранение воспаления. Основной метод лечения оперативный – вскрытие и дренирование. Вопрос об удалении металлоконструкций решается в индивидуальном порядке. При локализованных формах возможно сохранение остеосинтеза. При нагноении по ходу внутрикостных штифтов показано их удаление с последующим монтажом аппарата Илизарова. Во время хирургического вмешательства используют внутривенное или внутрикостное введение антибиотиков.
Для обеспечения устойчивого оттока устанавливают системы активного дренирования, производят постоянную аспирацию раневого отделяемого. Область нагноения орошают нитрофурановыми препаратами или антибиотиками. Все лечебные мероприятия осуществляют на фоне антибиотикотерапии, проводимой с учетом чувствительности возбудителя. При обширных очагах нагноения и выраженной общей интоксикации антибиотики вводят внутривенно или внутриартериально. Применяют иммобилизацию и УВЧ-терапию.
Прогноз и профилактика
Прогноз при посттравматическом остеомиелите зависит от тяжести поражения, своевременности и достаточной радикальности лечения, возраста больного, наличия сопутствующих травм и заболеваний и т. д. Исходом может стать костный дефект, ложный сустав, укорочение или угловая деформация конечности. Возможно образование длительно незаживающих свищей. Из-за подвижности фрагментов в области повреждения инфекция часто распространяется по кости, что затрудняет стабилизацию перелома и препятствует консолидации отломков.
Вероятность полного выздоровления уменьшается при застарелых формах посттравматического остеомиелита, что обусловлено нарушениями трофики, дистрофией кости и дефицитом полноценных мягких тканей в области гнойного очага. Профилактика заключается в предупреждении травм, ранней адекватной обработке ран и открытых переломов, обоснованном проведении хирургических вмешательств, соблюдении техники операций.
Источник
Любой открытый перелом первично-инфецированный.
Факторы:
1. Степень микробного загрязнения. Количество микробов.
2. Состояние организма. Эйфорический и сенсетивный вариант иммунного статуса. Врожденный и приобретенный иммунодефицит. Бесконтрольный прием антибиотиков. Образ жизни. Хронический психологический стресс.
3. Степень разрушения и некроза ткани.
4. Степень нарушения кровообращения. ОКЗП – остаточное кровоснабжение зоны перелома. Опасно ≥ 40%
5. Микробное загрязнение: первичное и вторичное. Особо опасно внутрибольничные инфекции.
ГКБ№1 – на 9 этаже первое отделение гнойной остеологии в ЧР. Зав. отд. Ломов.
Профилактика гнойных осложнений:
1. Асептическая повязка.
2. Бережная транспортировка
3. Надежная иммобилизация.
4. Антибиотикотерапия. Местно в рану антибиотик. Можно по 3-5 млн ЕД пенициллина. 2/3 выше и 1/3 ниже раны. В/м и в/в 2 антибиотики короткие курсы по 7 дней до результатов бак.посева.
Виды осложнений:
1. Местная:
a. Поверхностное нагноение раны (до фасций)
b. Глубокое накноение в пределах мягких тканей (включая флегмоны и абсцессы)
c. Травматический остеомиелит.
2. Общая
a. Гнойно-токсическая лихорадка
b. Сепсис
c. Раневое истощение
Раневой остеомиелит – это вид глубокой гнойной инфекции с включением всех отделов костной ткани: костного мозга, надкостницы и костной ткани. Всегда неизличим.
Частота:
1. 20% при открытых переломах (в лучших клиниках до 2%)
На Руси известно как «костоеда».
Чаще всего голень – мало мягких тканей и слабое кровообращение. >50% — голень.
Классификация:
1. Острый. Не ранее 2-х недель. Чаще 2-4 недели.
2. Хроническая >4 недель:
a. Несвищевой
b. Свишевой
Этиология:
1. Снижение кровоснобжение до 40%.
2. Золотистый стафилококк (с 70х гг.), заменил стрептококк. Часто в ассоциации с палочкой и синегнойной инфекций. Выделяет экзотоксин.
Патогенез:
Костная ткань устойчива к инфекции. Нарушается при ухудшение кровоснабжения. Выходят токсины приводящие к вторичному некрозу. Закисление тканей – лучшие условия для микробов. Кризис микроциркуляции.
Пат. анатомия.
Костная ткань быстро образует гренуляционный вал. Быстро закрывается костномозговой канал. Образуется очаг. Остеопороз.
«Ларец мертвеца» – некротическая полость – сиквестр. Часто образуется свищ. Амилоидоз внутренних органов (чаще почек) как частая причина смерти.
Клиника.
Отек, боли в области перелома. Боль становится хронической через несколько недель.
Формы:
1. Гипоэргическя. Снижение иммунитета, бледность, слабость, плохой аппетит. Рана со скудным отделением, вялые грануляции, серы. Быстрая атрофия мягких тканей. Деперссия. Бывают нормальные анализы крови. Возможен тотальный остеомиелит.
2. Гиперэргическая. Активное востпаление. Боль, лейкоцитоз, больной активен, есть аппетит. Перепады температуры. Быстрый грануляционный вал. Быстрое истощении: тромбофлебиты, лимфадениты, флегмоны.
Диагностика.
На 4-5 сутки наличие нагноение. Обычно нормально заживает в эти сроки.
2-4 недели – острый травматический остеомиелит на основании: рентгена (остеопороз), гноное отделяемое при перевязках, серый цвет. Далее остеосклероз. Еще через 2 недели – остеомиеличтическая полость. 6-8 недель сиквестр сформирован.
Фистулография – в сиквестр вводят водорастворимый контраст и ренгенография.
Двойное контрастирование: перекись, потом контраст.
Прицельная увеличенная ренгенограмма. (Аппарат «Светлана»)
КТ – золотой стандарт при всех костных процессах.
МРТ – состояние мягких тканей.
УЗИ – для обнаружения жидкостей и затеков.
Сцинтиграфия – редко. Часто в НИИ. Оценка кровоснабжения и мертвых участков.
Источник

Лекция: Открытые переломы, гнойные осложнения переломов, травматический остеомиелит, современные методы лечения открытых переломов и травматического остеомиелита Кафедра травматологии и ортопедии с курсом ИПО БГМУ
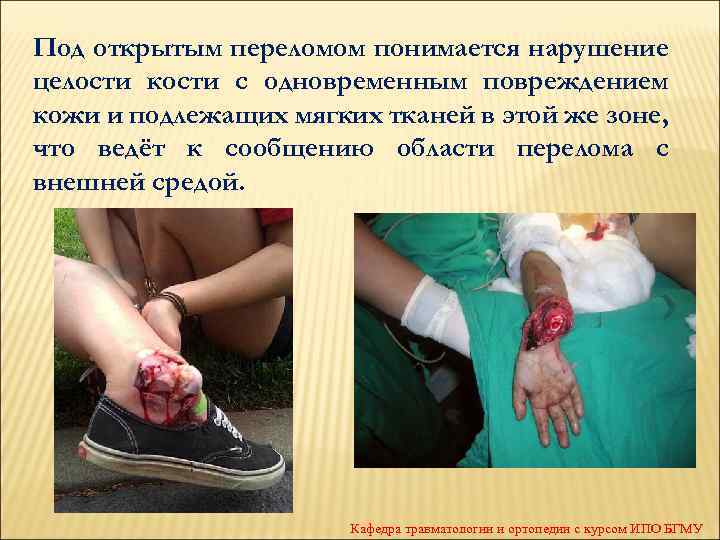
Под открытым переломом понимается нарушение целости кости с одновременным повреждением кожи и подлежащих мягких тканей в этой же зоне, что ведёт к сообщению области перелома с внешней средой. Кафедра травматологии и ортопедии с курсом ИПО БГМУ

первично-открытые переломы — целость кожных покровов и мягких тканей нарушается вследствие воздействия внешней среды, вызвавшей перелом (причем ранение и перелом происходят одновременно); вторично-открытые переломы — повреждения мягких тканей и кожи концами костных отломков изнутри. Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Классификация открытых переломов по Gustilo-Anderson (1976) Тип I — открытый перелом с дефектом кожи 1 cm. Тип II – открытый перелом с дефектом кожи более 1 cm с глубоким повреждением мышц. Тип IIIA – открытый перелом с дефектом более 10 см и глубоким дефектом мышц. Тип IIIB – открытый перелом с массивным повреждением и периостальной отслойкой мягких тканей. Как правило, рана массивно контаминирована. Тип IIIC – открытый перелом с массивным повреждением сосудов и мягких тканей. Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Лечение Оценка и лечение угрожающих жизни состояний А. сердечно-легочная реанимация В. Выведение из травматического шока С. Ургентные операции по жизненным показаниям Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Оценка состояния пораженной конечности, решение вопроса выбора между проведением ампутации или сохранной тактики лечения. Оценивается: Механизм повреждения (малоэнергетичные, высокоэнергетичные) Размеры раны мягких тканей Характер повреждения мягких тканей в области перелома Отслойка надкостницы и характер перелома кости Степень и характер загрязнения открытого перелома Наличие/отсутствие фасциального синдрома Степень и время ишемии Степень нарушения иннервации Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Хирургическое лечение Первичная хирургическая обработка открытого перелома (внутрикостное промывание по Сызганову. Ткаченко, ультразвуковая кавитация, фасциотомия, активное дренирование; при необходимости – швы сосудов, нервов, сухожилий) Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Условия наложения первичного шва Ранняя и радикальная ПХО раны Хорошее состояние раненого Нет признаков начинающейся развиваться инфекции Постоянный контроль квалифицированным хирургом Наличие полноценных кожных покровов и отсутствие натяжения кожи Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Задачи лечения ран 1. Уменьшить количество и вирулентность инфекции. 2. Удалить мертвые ткани. 3. Усилить процесс регенерации. По степени обсемененности все раны делятся на 3 вида: Асептические — это, как правило, только операционные раны при «чистых» оперативных пособиях. Они заживают первичным натяжением. Контаминированные — это раны, обсемененные микрофлорой, но без признаков нагноения. К ним относятся все случайные раны за очень редкими исключениями и часть операционных ран. Инфицированные — раны с признаками гнойно-воспалительного процесса. Они подразделяются на первичные — образовавшиеся после операций по поводу острых гнойных процессов и вторичные раны, нагноившиеся в процессе заживления. Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Травматический остеомиелит (от остео. . . и греч. myelos — мозг), воспаление костного мозга, обычно с распространением на все слои кости: гематогенное (вызывается микроорганизмами, заносимыми в костный мозг с током крови) или травматическое (осложняет раны костей, чаще огнестрельные). Протекает в острой и хронической формах. Кафедра травматологии и ортопедии с курсом ИПО

Клинические формы Острый гематогенный остеомиелит: Генерализованная форма: Септикотоксический Септикопиемический Местная (очаговая) Атипичные формы: Абсцесс Броди (вялотекущий внутрикостный процесс) Альбуминозный (остеомиелит Оллье) Антибиотический Склерозирующий (остеомиелит Гарре) Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Посттравматический остеомиелит: Развившийся после перелома кости Огнестрельный Послеоперационный (включая спицевой) Пострадиационный Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Стадии и фазы гематогенного остеомиелита Острая стадия Интрамедуллярная фаза Экстрамедуллярная фаза Подострая стадия Фаза выздоровления Фаза продолжающегося процесса Хроническая стадия Фаза обострения Фаза ремиссии Фаза выздоровления Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Диагностика Анамнез Клиника остеомиелита (наличие свища, гнойного отделяемого, секвестра) Лабораторные методы Рентгенологические методы Кафедра травматологии и ортопедии с курсом ИПО БГМУ

Современные методы лечения 1) Хирургическое лечение (иссечение нежизнеспособных тканей в т. ч. удаление свободных отломков, резекция концов пораженной кости) 2) Физические методы лечения Вакуумная обработка раны Делюция (снижение титра ниже 109) Промывание раны пульсирующей струей Ультразвуковая обработка Лазерная обработка Ферментная санация 3) Химиотерапия, иммунотерапия Кафедра травматологии и ортопедии с курсом ИПО БГМУ
Источник
