Циркуляр на перелом
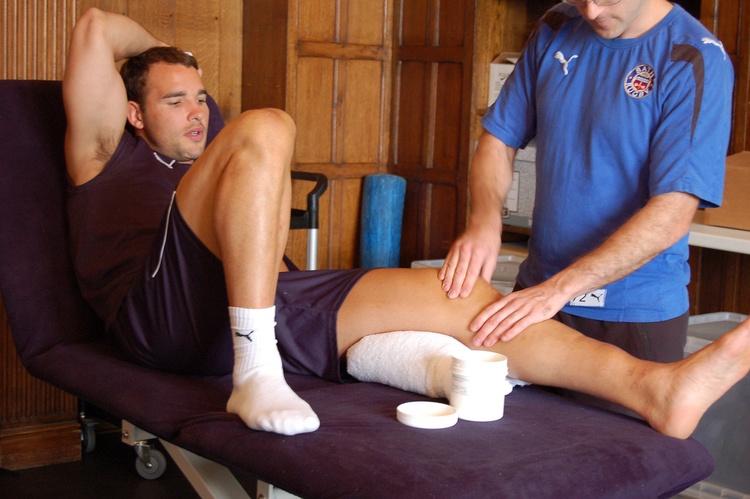
Циркулярная повязка – это самостоятельный перевязочный материал или вспомогательная повязка, которая служит основой для последующего бинтования. Она отличается от других тем, что все ее следующие слои укладываются на предыдущие. Циркулярная (круговая) повязка используется при бинтовании ран на лбу, шее, животе, предплечье, запястье и голеностопе. Такая техника обеспечивает полную иммобилизацию.

Показания для применения циркулярной повязки
Длина бинта циркулярной гипсовой повязки зависит от степени травмы. Она применяется при закрытых переломах, а также при открытых после хирургического вмешательства по вправлению отломков и наложения швов. Также используется в случае острых и хронических процессов в костях и суставах, при консервативной и оперативной терапии заболеваний опорно-двигательного аппарата и при реабилитации после операций.
Такую технику нельзя использовать при развивающейся анаэробной инфекции, гангрене, повреждениях крупных кровеносных сосудов, гнойных образованиях и флегмонах, обморожениях и ожогах, отечности.
К противопоказаниям также относятся болезни и травмы органов грудной клетки и брюшной полости.
Такие повязки бывают окончатыми и мостовидными. Первая отличается вырезанным отверстием для раны, свища или дренажа, а вторая применяется при ранениях по всей окружности и заключается в соединении двух повязок металлическими стременами, изогнутыми в форме буквы «П», что обеспечивает высокую прочность. В первом случае необходимо следить, чтобы концы бинта не врезались в кожу. В противном случае отека не избежать, что повлечет за собой увеличение время заживления ран. С целью профилактики при каждой перевязке следует закрывать отверстие куском гипса.
Правила наложения и сроки применения циркулярной повязки
Перед процедурой следует тщательно вымыть руки и надеть перчатки. Пациент должен находиться в удобном положении, а доктор стоять к нему лицом. Техника наложения циркулярной повязки: моток бинта находится в правой руке, который следует разматывать слева направо так, чтобы не образовывались складки и ткань не натягивалась. Делается несколько туров, при этом верхние слои полностью перекрывают нижние. Первый и последний туры – закрепляющие, поэтому должны проходить по самой узкой части перематываемой области. По завершении бинт разрезается вдоль, оба конца перекрещиваются и завязываются вокруг руки или ноги. Затем производится дезинфекция использованного материала, моются руки.

Первый слой накладывается под углом 30 градусов до повязки, оставляется край в пять-десять сантиметров, который после первого тура загибается и фиксируется следующими. Чтобы повязка не смещалась, первые слои накладываются более туго.
Материал замачивают в воде, затем отжимают и наматывают от периферии к центру. После каждых двух слоев производится моделирование. Медицинская ткань не должна врезаться в тело. При наложении циркулярной повязки на голень или руку пальцы оставляют свободными. Она может накладываться непосредственно на обнаженное тело или же на мягкую прослойку из ваты, трикотажного бинта, ваты с марлей и другого. В таком случае говорят о подкладочной повязке.
При увеличении отечности такая повязка может стать причиной ишемических расстройств, в частности ишемических контрактур и некроза конечности. Поэтому когда велика вероятность отека – сразу после травмирования или после оперативного вмешательства ее не используют.
Во всяком случае после наложения необходимо наблюдение состояния больного лечащим врачом в течение суток.
Советы, консультация ортопеда по поводу циркулярной повязки
После наложения циркулярной повязки осуществляется перевязка. Снимается старая повязка, производится гигиена участков, накладывается и фиксируется новая. При снятии бинт не скручивается из-за опасности инфицирования, пропитанную выделениями медицинскую ткань разрезают ножницами. Пластырь предварительно смачивается перекисью водорода или раствором хлорида натрия, снимается хирургическим пинцетом вдоль раны.
Лечащий врач после всех процедур консультирует пациента по поводу того, какие действия стоит осуществлять и чего делать нельзя для того, чтобы не нарушить целостность гипса.
Источник
Перелом Коллеса (Коллиса, Колеса) – это перелом дистального конца лучевой кости со смещением сломанного фрагмента к тыльной поверхности предплечья. Назван в честь описавшего его ирландского хирурга Авраама Коллеса. Перелом Коллеса возникает, когда человек падает на кисть вытянутой руки с направленной вниз ладонью. Лечение перелома Коллеса может быть консервативным, если нет осложнений, или оперативным, при наличии серьезного смещения костных отломков.
Симптомы перелома Коллеса
Симптомы перелома Коллеса включают внезапную боль в области травмы и появление отека. Запястье может выглядеть деформированным. Прослеживается ограниченная функциональность кисти, пальцы не способны выполнять обычные движения, поскольку препятствует боль. Касания в месте травмы вызывают усиление боли.

Диагностика перелома Коллеса
Для правильной постановки диагноза делается рентгенограмма в трех проекциях. Такой метод позволит увидеть возможные осложнения и смещения. Если визуально отмечается, что травма сложная, количество проекций увеличивается. Также, возможно, врач назначит дополнительное исследование — компьютерную томографию или ядерно-резонансную томографию.

Консервативное лечение перелома Коллеса
Лечение перелома Коллеса зависит от степени серьезности травмы. Перелом без смещения потребует наложения гипса на срок около 6 недель. В течение первых нескольких дней может использоваться шина, чтобы до наложения гипса спал отек. При незначительном смещении может быть выполнено закрытое вправление костных отломков, проводимое врачом вручную под местной анестезией, с последующей иммобилизацией с помощью гипсовой повязки.

Как правило, репозиция костных фрагментов после перелома Коллеса не является трудной процедурой. Основную же роль в успешности манипуляций играет наложение гипсовой повязки, которая должна быть достаточно тугой, чтобы предотвратить повторное смещение, но при этом не нарушить кровообращение. После вправления отломков и наложения гипса необходимо через несколько дней приступать к разработке руки. Упражнения пропишет врач-реабилитолог. Выполнять их нужно будет несколько раз в день.
Хирургическое лечение перелома Коллеса
В более сложных случаях, когда кости значительно смещены или образовались два и более фрагментов, может потребоваться хирургическое вмешательство:
1. Закрытая репозиция и чрескожная фиксация спицами. Это наиболее популярный в мировой практике метод лечения перелома Коллеса. Уже много лет фиксация металлическими спицами считается эффективным способом фиксации отломков костей. Плюсами данной манипуляции являются низкая травматичность процесса, быстрота (длится не больше 10 минут), легкость выполнения, низкая стоимость, отсутствие послеоперационного рубца. Минусы: риск инфицирования раны и проникновения патогенной флоры глубоко в область перелома. Фиксация спицами предполагает длительное ношение гипсовой повязки – месяц. При чрезкожной фиксации невозможно начинать раннюю разработку лучезапястного сустава. Это может впоследствии обернуться необратимой контрактурой (отсутствием движений в суставе).

2. Открытая репозиция перелома и установка пластины и винтов. Это полноценная операция, которая предусматривает хирургический разрез, через который открывается доступ к сломанной кости. Аккуратно отодвигаются мышцы, сухожилия, сосуды, нервы, устраняется смещение и осуществляется фиксация в правильном положении. Фрагменты кости фиксируют титановыми пластинами. Это позволяет пациенту заниматься ранней разработкой лучезапястного сустава. Благодаря тому, что металлоконструкция удерживает отломки в правильном положении достаточно жестко, исключается повторное смещение, поэтому отпадает необходимость ношения гипсовой повязки.
3. Аппараты внешней фиксации. Их используют при открытых переломах, когда имеются противопоказания для использования пластин и винтов. При любых открытых переломах операцию необходимо провести в срочном порядке (в течение 6-8 часов после получения травмы). Мягкие ткани в области перелома и оголенные кости тщательно промываются растворами, позволяющими дезинфицировать рану. Костные фрагменты фиксируют, рану зашивают и устанавливают аппарат внешней фиксации. Плюсы: малая травматичность, быстрота, отсутствие разреза кожи (аппарат устанавливается через небольшие проколы кожи, по 2-3 мм). Недостатками являются высокая цена аппаратов и риск инфицирования кожи вокруг. Не представляется возможным начать раннюю разработку лучезапястного сустава, вследствие чего возрастает риск возникновения необратимой контрактуры (отсутствие движений в суставе).
→ Реабилитация после перелома Коллеса в Москве
Реабилитация после перелома Коллеса
Лечебные упражнения назначаются в обязательном порядке и являются неотъемлемым фактором в возвращении двигательных функций кисти. Врач подбирает упражнения исходя из особенностей конкретной травмы. Делается это для того, чтобы минимизировать развития осложнений и максимально быстро восполнить объем движений в суставе. Выполнение упражнений дополнительно улучшает местный обмен веществ, расслабляет и одновременно тренирует мускулатуру, уменьшает болевой синдром.

Для начального периода реабилитации характерны небольшие нагрузки. Выполняются упражнения на круговые, сгибательные и разгибательные движения пальцев, лучезапястного, локтевого суставов. Через 14 дней нагрузку следует постепенно увеличивать, для этого используются упражнения с мячом и на гимнастическом станке. На заключительном этапе реабилитации после перелома Коллеса выполняют комплекс упражнений на шведской стенке, включающий подтягивания и отжимания.
Для того чтобы улучшить трофику тканей и ускорить метаболические процессы врачом подбирается и назначается комплекс физиотерапевтических процедур, среди них:
- ультравысокочастотная терапия;
- парафинотерапия;
- электрофорез;
- магнито- или лазеротерапия;
- массаж.

Массаж восстанавливает кровообращение. Он может быть механическим или ручным. Комплекс включает в себя легкие движения, поглаживания, несильное растирание, разминание и вибрирующее воздействие. В среднем курс массажа составляет 10 дней.
Комплекс упражнений при переломе Коллеса
- Упражнения для лучезапястного сустава после перелома Коллеса
Заключение
Перелом Коллеса часто сопровождается осложнениями в виде смещения отломков. Однако, несмотря на это, большая часть пациентов возвращается к привычной повседневной деятельности через несколько месяцев. Если пациенту была проведена операция и была установлена пластина, то, как правило, врач назначает ЛФК уже с первой недели после операции. Точные сроки восстановления руки после перелома Коллеса зависят от множества факторов, в том числе от характера и сложности травмы, выбранного метода лечения, добросовестного выполнения реабилитационных упражнений.
Источник
Источник
Оскольчатый перелом — один из сложных видов травм, при которой происходит раздробление кости с образованием трех и более отломков. Повреждение костной ткани может наступить в результате продольного или поперечного приложения силы на кость во время падений, автомобильных аварий, занятий спортом, производственных и бытовых несчастных случаев. Такой перелом считается опасным повреждением, поэтому требует незамедлительного оказания первой помощи и госпитализации.
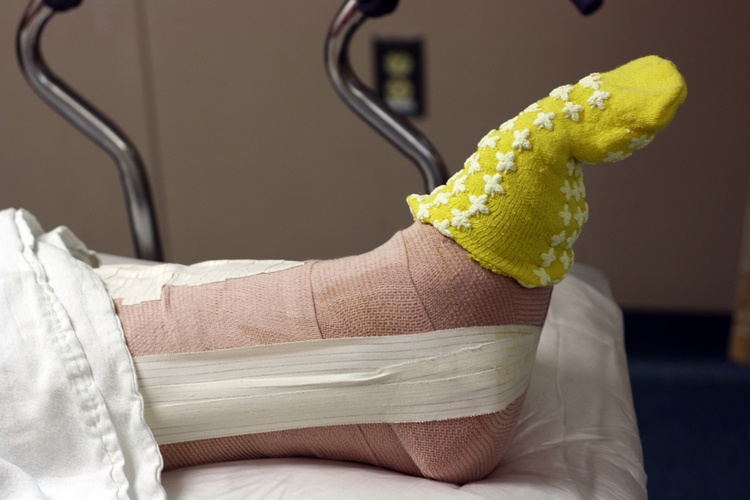 Фото 1. Оскольчатые переломы часто требуют не только гипса, но и операции. Источник: Flickr (Kaitlyn Hodnicki).
Фото 1. Оскольчатые переломы часто требуют не только гипса, но и операции. Источник: Flickr (Kaitlyn Hodnicki).
Что такое оскольчатый перелом
Нарушение целостности кости с образованием нескольких осколков может происходить в любой части тела. Этот вид травмы по локализации делится на переломы костей черепа, позвоночника, нижних и верхних конечностей.
Чаще всего подвержены таким переломам длинные трубчатые кости:
- локтевая;
- плечевая;
- бедренная;
- лучевая;
- большеберцовая.
Эти кости часто страдают от переломов с образованием осколков в результате приложение большой силы – удара твердым предметом, падения с опорой на руку или ногу, ротации (например, при производственной травме с участием рабочего механизма).
Оскольчатые переломы черепа возникают при ударах по голове твердым предметом, падении сверху на голову тяжелого объекта.
Компрессионные переломы позвоночника с образованием осколков часто диагностируются в шейном отделе в результате несоблюдения техники безопасности. Нередко переломы шейного отдела позвоночника и тяжелые черепно-мозговые травмы случаются во время отдыха в незнакомых открытых водоемах при нырянии вниз головой с последующим столкновением с подводными объектами (корягами, камнями).
Отличия и опасность оскольчатых переломов
Основное отличие оскольчатых переломов – значительное повреждение кости, при котором отломки могут смещаться. В этом заключается и главная опасность такой травмы – осколки кости при значительной подвижности разрывают мягкие ткани, магистральные кровеносные сосуды, нервы, сухожилия и кожные покровы.
Если травма приводит к смещению с близкой локализацией отломка к крупной артерии, то наличие осколка кости представляет угрозу жизни пострадавшего из-за кровопотери.
Обратите внимание! Оскольчатые переломы черепа со смещением чреваты повреждением оболочки головного мозга и серьезными осложнениями в виде неврологических нарушений, комы и вегетативного состояния, смерти мозга.
Виды
Различаются оскольчатые переломы закрытые и открытые, внесуставные и внутрисуставные, со смещением осколков и без смещения.
Закрытый оскольчатый перелом
При таком виде травмы мягкие ткани и кожные покровы остаются целыми, хотя возможно внутреннее кровотечение из-за повреждения кровеносных сосудов осколками кости. Признаком закрытого перелома со скрытым кровотечением является образование гематомы и выраженный отек конечности.
Открытый оскольчатый перелом
Открытый перелом диагностируется, когда отделившийся фрагмент кости, значительно сместившись, разрывает мышцы, сухожилия и кожу, выходя наружу. При повреждении мягких тканей наблюдается сильное кровотечение.
Со смещением отломков и без
При значительном приложении силы на кость последняя может разделиться на несколько отломков. Если сила воздействия сочетается с изменением направления, то осколки могут смещаться относительно кости. Смещение осколков может произойти при несвоевременной иммобилизации травмированной конечности, при несоблюдении рекомендаций травматолога.
Значительная подвижность осколков осложняет лечение перелома, затрудняя репозицию – восстановление правильного положения фрагментов раздробленной кости.
Вне- и внутрисуставные переломы
При внутрисуставных травмах линия разлома кости полностью или частично проходит через полость сустава, что приводит к травме хрящевой ткани и разрыву суставной капсулы. Внесуставные переломы ограничиваются дистальными отделами трубчатых костей, не затрагивая суставную сумку.
Причины возникновения
Как и другие виды травмы костной ткани, оскольчатые переломы бывают травматическими и патологическими. Первые вызваны внешним воздействием кинетической энергии, превышающей предел прочности кости: при ДТП, несчастных случаях, спортивных травмах.
Патологические переломы костей связаны с изменениями в структуре костной ткани под воздействием внутренних негативных факторов. Например, остеопороз – повышенная хрупкость костей – обычно провоцирует переломы шейки бедра у пожилых людей.
Обратите внимание! Снизить прочность костной ткани и увеличить риск перелома может туберкулез, остеомиелит, злокачественные опухоли и другие заболевания. При деминерализации костной ткани переломы возникают даже при относительно малых нагрузках на конечность.
Признаки оскольчатого перелома
Диагностика оскольчатого перелома возможна на основании внешних признаков, а также рентгенографии и компьютерной томографии поврежденной кости. Внешние признаки оскольчатого перелома:
- вынужденное неестественное положение руки/ноги;
- сильное кровотечение и открытая рана (при открытом переломе);
- крепитация (хруст в области перелома);
- деформация и/или патологическая подвижность конечности;
- денервация или сильная боль;
- отек поврежденной конечности;
- гематома в области повреждения.
Оскольчатые переломы трубчатых костей приводят к значительному ограничению подвижности при попытках пошевелить травмированной конечностью. При переломе костей таза, бедра или голени пострадавший не может идти, стоять или сидеть.
Первая помощь
При возникновении оскольчатого перелома, особенно открытого, необходимо срочно оказать пострадавшему первую помощь.
Обратите внимание! При открытом переломе запрещается самостоятельно двигать, вправлять или вынимать осколки кости. Это может делать только врач!
При подозрении на закрытый оскольчатый перелом необходимо:
- крепко зафиксировать конечность, обеспечив ей абсолютную неподвижность;
- при открытом переломе с кровотечением наложить шину или тугую повязку выше области травмы;
- приложить холод к месту повреждения;
- при выраженном болевом синдроме дать пострадавшему обезболивающий препарат.
При первой возможности проводится госпитализация больного в отделение травматологии или хирургии.
Осложнения и последствия
Оскольчатый перелом дает серьезные негативные последствия для здоровья. Основная опасность заключается в смещении обломков кости с повреждением кровеносных сосудов, сухожилий и нервов. Это может привести к таким нарушениям:
- денервация (потеря чувствительности) конечности из-за повреждения нерва;
- ограничение подвижности руки или ноги из-за травмы сухожилия;
- инфицирование мягких и костных тканей при открытом переломе;
- нарушение кровоснабжения конечностей из-за повреждения крупного сосуда.
Правильная и своевременная медицинская помощь позволит свести к минимуму вероятность осложнений при оскольчатых переломах.
Особенности лечения оскольчатых переломов
Лечение оскольчатых переломов бывает консервативным и оперативным в зависимости от вида и тяжести травмы, ее локализации. Повреждение кости с образованием осколков без смещения позволяет хирургу или травматологу провести закрытую репозицию фрагментов – восстановление их анатомически правильного положения без хирургического вмешательства. После репозиции отломков делается рентгенография кости в области перелома и накладывается гипсовая повязка.
При открытых оскольчатых переломах производится санация раны с удалением сильно поврежденных и нежизнеспособных фрагментов кости. В тяжелых случаях показано хирургическое лечение переломов – остеосинтез с помощью металлических спиц, штифтов, пластин, трехлопастных гвоздей и других приспособлений. При повреждении нервов и кровеносных сосудов хирург восстанавливает целостность сосудистых стенок и нервных пучков.
Профилактические меры
Сложные случаи оскольчатых переломов трубчатых костей приводит к изменению длины нижней конечности. Эта деформация может привести к плачевным последствиям для здоровья человека – искривлению позвоночника, нарушению походки, заболеваниям внутренних органов.
 Фото 2. Реабилитация должна проходить под контролем специалиста. Источник: Flickr (Exogen).
Фото 2. Реабилитация должна проходить под контролем специалиста. Источник: Flickr (Exogen).
Для сохранения нормальной длины ног используются специальные аппараты, требующие долгого курса реабилитации.
Большинство случаев оскольчатых переломов требует квалифицированной помощи хирурга, травматолога, невролога и ортопеда. Специалисты должны оценить тяжесть повреждения костей, тканей, нервов и сосудов, и выбрать правильную тактику лечения.
Чтобы избежать осложнений и восстановиться быстро, нужно следовать рекомендациям врача – соблюдать постельный режим, носить гипсовые повязки и другие фиксирующие приспособления, заниматься ЛФК и проходить курсы физиотерапии.
Источник
