Аппарат внешней фиксации перелома бедра

Показаниями к наложению стержневых аппаратов наружной фиксации служили закрытые и открытые диафизарные и внутрисуставные переломы I—III степени и их сочетания, переломы бедра, голени, плеча и предплечья. Противопоказаний к данному виду операций нет, за исключением нестабильной гемодинамики у пострадавшего с тяжестью травмы по шкале ISS более 40 баллов, когда даже такая малотравматичная операция может привести к срыву неустойчивой компенсации основных жизненных функций организма и летальному исходу. Преимуществами данного вида стабилизации костных отломков является малая травматичность (минимальная кровопотеря, непродолжительное время операции). Практически любой диафизарный или внутрисуставной перелом можно стабилизировать за 20—30 мин.
Отрицательными моментами при использовании стержневых аппаратов наружной фиксации являются трудность последующей репозиции костных отломков при закрытых переломах, а также низкая прочность фиксации перелома при использовании односторонней одноплоскостной рамы. Так, если при открытых переломах можно во время операции точно сопоставить костные отломки и стабилизировать аппаратом, то при закрытых переломах добиться идеальной репозиции практически невозможно. Данный способ остеосинтеза не требует специального дорогостоящего оборудования, поэтому его можно использовать в большинстве травматологических клиник России. Мы считаем, что в остром периоде сочетанной травмы этот вид остеосинтеза показан как мера временной фиксации при любых диафизарных, внутрисуставных переломах и их сочетаниях (типы А1—A3, В1—ВЗ, С1—СЗ), закрытых переломах у наиболее тяжелопострадавших (тяжесть полученных повреждений по шкале ISS от 26 до 40 баллов), а также при лечении тяжелых (II—III степень) открытых переломов (рис. 2-4).
Техника ранней первичной хирургической стабилизации переломов стержневыми аппаратами наружной фиксации следующая. Базовый стандартный набор имплантатов и инструментов для наружной фиксации переломов (рис. 2-5 ):
• штанги (трубки) — диаметр 11 мм, длина 200, 300, 400 мм;
• стержни Штеймана — диаметр 4,5 мм, длина 180 мм;
• винты Шанца — диаметр 4,5 мм, длина 120, 140, 180 мм;
• универсальные зажимы винт—штанга;
Рис. 2-4. Примеры стабилизации переломов с помощью АНФ. а — остеосинтез АНФ простого (тип A3) открытого перелома костей правой голени III степени; б — внешний вид больного, у которого произведена стабилизация переломов бедра и таза с помощью стержневых АНФ.
Рис. 2-5. Основные детали стержневого АНФ. 1 — репозиционные зажимы штанга-штанга; 2 — штанги (трубки); 3 — винты Шанца; 4 — универсальные зажимы винт-штанга.
• репозиционные зажимы штанга—штанга (для монтажа модульных аппаратов);
• сверла спиральные — диаметр 3,2 мм;
• метчик;
• направитель с троакаром;
• отвертка, гаечный ключ.
Для наложения АНФ использовали винты Шанца (стержни Штеймана), штанги, универсальные зажимы. Винты Шанца вводили в костные отломки через разрез — укол длиной не более 0,5 см после рассверливания обоих кортикальных слоев сверлом 3,2 мм (рис. 2- 6).
Рис. 2-6. Последовательность наложения АНФ при открытом переломе (отломки после точной репозиции удерживают костодержатели): а) введение винта Шанца в проксимальный или дистальный отдел длинной кости; б) установка фиксирующей трубки с зажимами; в) введение второго винта Шанца через противоположный конец кости; г) введение и установка промежуточных винтов.
Затем формировали резьбу с помощью метчика и вводили проксимальный и дистальный винты на 3— 4 см выше (или ниже) линий суставов. Винты крепили к штанге необходимой длины универсальными зажимами. Визуально контролировали репозицию отломков, затем аналогично вводили винты Шанца на 3 см выше и ниже линии перелома, фиксировали зажимами к штанге, устраняли смещение по длине, а также по возможности угловые деформации и смещения по ширине.
Внешний фиксатор можно монтировать в виде 4 рамных конструкций, каждая из которых имеет свои особенности. Различают следующие виды рам: односторонняя одноплоскостная, односторонняя двухплоскостная, двусторонняя одноплоскостная, двусторонняя двухплоскостная. В зависимости от типа и локализации перелома применяли различные виды наружной фиксации.
Одностороннюю одноплоскостную раму применяли наиболее часто, так как она подходит для всех случаев (рис. 2-7 ), особенно при диафизарных переломах типов А и В. Односторонняя двухплоскостная рама более эффективна для нейтрализации угловых и ротационных смещений отломков при сложных переломах (тип С), дефектах кости, а также у больных с сочетанной ЧМТ, находящихся в бессознательном состоянии.
Двустороннюю одноплоскостную раму применяли как нейтрализующую или компрессирующую (рис. 2-8), двустороннюю двухплоскостную — при переломах с коротким проксимальным или дистальным фрагментом, когда в него нельзя было ввести более одного винта или стержня (рис. 2-9).
Винты Шанца вводили в пределах «коридора безопасности», с тем чтобы не повредить магистральные сосуды и нервы. Зона безопасности на голени находится на переднемедиальной поверхности и варьирует в пределах дуги от 220° в проксимальном отделе болыиеберцовой кости до 120° непосредственно над голеностопным суставом.
Рис. 2-9. Двусторонняя двухплоскостная фиксация.
Для того чтобы исключить повреждение передних большеберцовых сосудов, избегали вводить винты на протяжении 2/5 латерального кортикального слоя. Теснота «коридора безопасности» ограничивает выбор рамы, что заставляло нас применять наиболее безопасные односторонние рамы.
Как показано на рис. 2-10, на первом уровне ниже бугристости большеберцовой кости зона безопасности уменьшается до 190°, на третьем — до 140°, но даже в этой зоне передние большеберцовые сосуды и глубокий малоберцовый нерв уязвимы при прохождении латерального кортикального слоя. На четвертом уровне над голеностопным суставом зона безопасности равна 120°, на пятом — гвоздь Штеймана может быть введен ниже уровня голеностопного сустава.
Наиболее часто мы использовали одностороннюю одноплоскостную раму, так как это наименее трудоемкая и технически наиболее простая операция, которая занимает не более 25-30 мин. Стабильность односторонней одноплоскостной фиксации сравнительно небольшая, поэтому мы ее применяли для первичной хирургической иммобилизации переломов в качестве 1-го этапа лечения. В последующем демонтировали аппарат и производили погружной остеосинтез перелома. Односторонняя одноплоскостная фиксация наиболее удобна для хирургической иммобилизации диафизарных переломов большеберцовой, плечевой и бедренной костей. При односторонней одноплоскостной внешней фиксации, кроме того, использовали модульную раму, причем применение ее считаем более предпочтительным, так как она позволяет выполнить репозицию отломков в трех плоскостях. Техника применения модульной системы следующая. В каждый из основных фрагментов вводили по 2 винта Шанца, которые с помощью держателей крепили к коротким штангам. Две короткие штанги соединяли между собой с помощью промежуточной штанги и универсальных замков штанга—штанга. Репозиции перелома достигали после ослабления держателей, соединяющих промежуточную штангу с двумя основными. При неадекватной репозиции промежуточную штангу снимали, а затем после проведения повторной репозиции вновь закрепляли. Для достижения более прочной фиксации, достигнутой в аппарате, модульную раму дополняли одной или двумя сплошными штангами.
Рис. 2 10. Схема безопасного наложения АНФ на голени.
Кроме того, необходимость сборки модульного аппарата возникала в тех случаях, когда нужно было фиксировать смежные сегменты конечностей, например, при наложении АНФ на плечо-предплечье с углом сгибания в локтевом суставе 90° (рис. 2-11).
Если наружную фиксацию решали оставить как окончательный метод лечения, то модульную раму заменяли двумя сплошными штангами. При переломах с клиновидным отломком последний репонировали с помощью винта Шанца. При оскольчатых и косых переломах фрагменты фиксировали пластиной или винтом, а внешний фиксатор применяли как нейтрализующую раму.
При переломах бедра, особенно оскольчатых и сложных, наиболее эффективным оказалось использование односторонней двухплоскостной фиксации. Односторонняя двухплоскостная рама аппарата обеспечивала стабильную фиксацию костных отломков, достаточную для активизации больного с дополнительной опорой на костылях даже при двусторонних переломах бедра.
Рис. 2-11. Фиксация открытого перелома локтевого сустава,
а) до операции; б) после ПХОР и наложения АНФ.
Двустороннюю внешнюю фиксацию применяли, как правило, при открытых и закрытых переломах костей голени. При поперечных переломах аппарат использовали как компрессирующий, при оскольчатых — как нейтрализующий. Техника применения двустороннего аппарата следующая. После репозиции перелома на операционном столе методом скелетного вытяжения на 3 см выше линии голеностопного сустава перпендикулярно большеберцовой кости на 0,5 см кпереди от малоберцовой кости производили разрез—укол и вводили троакар.
Стилет троакара удаляли. Через трубку троакара сверлом рассверливали сквозные отверстия в кости и вводили гвоздь Штеймана. Второй гвоздь вводили таким же образом параллельно первому на 3 см ниже уровня коленного сустава, при этом было важно сохранить и контролировать репозиционное положение отломков. Стержни временно фиксировали на штангах. При неблагоприятном положении фрагментов вновь репонировали их в аппарате. При правильном стоянии отломков вводили третий и четвертый гвозди Штеймана. При поперечных переломах создавали компрессию между отломками, при косых переломах — встречно-боковую компрессию.
Стабильность фиксации при двусторонней внешней фиксации прямо зависела от места введения винтов и стержней. Оптимальный вариант — крайние стержни введены на 3 см от линии проксимального и дистального суставов, а средние — не более чем на 2—3 см от линии перелома. Фиксация отломков стабильнее при минимальном расстоянии между штангами. Стабильность фиксации и предупреждение скольжения кости по стержню достигали дугообразным искривлением стержней и применяя стержни с центральной резьбой.
Применение двустороннего двухплоскостного аппарата мы считаем целесообразным при коротких дистальном или проксимальном фрагментах, когда нет места для введения в отломок второго стержня. Техника двустороннего двухплоскостного остеосинтеза была аналогична вышеописанной, но дополнительно по передней поверхности сегмента конечности вводили 2 винта, которые фиксировали к штанге. Последнюю с помощью зажимов соединяли с другими штангами. Таким образом, разработана техника оперативного вмешательства с применением АНФ, которая различается в зависимости от типа и вида перелома. При открытых переломах операция включала обязательную открытую репозицию перелома и фиксацию АНФ. При закрытых переломах проводили хирургическую иммобилизацию перелома с помощью АНФ без точной анатомической репозиции, но старались устранить ротационные смещения, захождение по длине ивыровнять ось конечности, для чего нами разработаны репозиционный узел аппарата и способ фиксации достигнутой репозиции в АНФ.
При простых и оскольчатых переломах (типы А и В по классификации АО) использовали один из видов одноплоскостного АНФ. Однако в группе пострадавших с сочетанной ЧМТ, а также у больных находящихся в коме, на ИВЛ и требующих постоянного интенсивного ухода, для предотвращения развития несостоятельности фиксации АНФ дополнительно укрепляли перелом путем наложения гипсовой лонгетной повязки. При сложных переломах (тип С по классификации АО) фиксацию осуществляли двухплоскостными аппаратами наружной фиксации, при которых стабильность фиксации костных отломков значительно повышалась.
Закрытый блокируемый остеосинтез гвоздями без рассверливания костномозгового канала
Преимуществом данного способа остеосинтеза является его малая травматичность, так как операция проводится закрытым способом из малых кожных разрезов вне зоны перелома, не сопровождается значительной кровопотерей. Использование различных видов блокирующих гвоздей (UHN, PFN, UFN, UTN) позволяет достичь прочной фиксации при любых видах диафизарных (простом, оскольчатом, сложном) переломов бедра, голени и плеча, а также при сочетании внутрисуставного и диафизарного переломов проксимального отдела бедра. Стабильность фиксации обеспечивает возможность максимально ранней активизации движений в суставах поврежденной конечности и быструю осевую нагрузку на ногу еще до появления рентгенологических признаков консолидации перелома. Поскольку остеосинтез производится закрытым способом, то снижаются требования к состоянию кожных покровов оперируемой конечности, т.е. наличие гранулирующих ран, ссадин, фликтен, сухих некрозов кожи не является противопоказанием к этому виду оперативного лечения.
Недостатками этого способа являются высокая стоимость фиксаторов; обязательное наличие дорогостоящего дополнительного оборудования: электронно-оптического преобразователя (ЭОП), ортопедического стола, большого дистрактора, специальных наборов инструментов (для каждого вида блокирующих гвоздей); лучевая нагрузка на хирургическую бригаду и обслуживающий персонал операционной. Мы считаем, что этот способ остеосинтеза является методом выбора при любых диафизарных переломах бедра, голени, а также при внутрисуставных переломах бедра или их сочетании с диафизарными переломами. Высокая стоимость данного вида фиксаторов и необходимость использования специального дорогостоящего оборудования не позволяют широко внедрить этот способ в практическое здравоохранение России.
В.А. Соколов
Множественные и сочетанные травмы
Источник
Переломы бедра
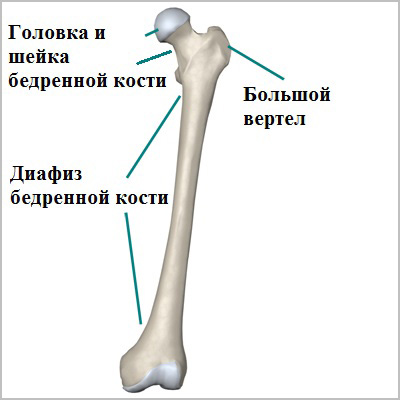
Бедренная кость — одна из самых крупных и прочных костей в организме. Верхний или проксимальный отдел бедренной кости образует тазобедренный сустав. Нижний или дистальный отдел бедренной кости формирует коленный сустав. Средняя часть кости называется диафизом. Для того чтобы произошел перелом бедренной кости требуется очень большая сила.
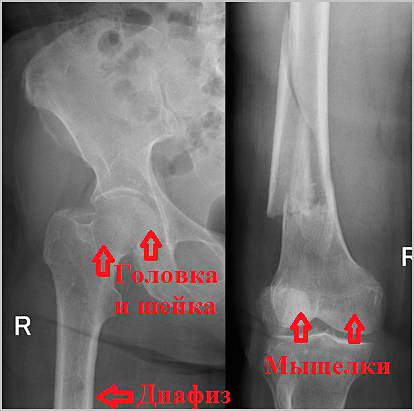
У молодых пациентов наиболее распространенная причина переломов бедра — это высокоэнергетичная травма (ДТП, падение с высоты). Кость у пожилых пациентов в основном ослаблена остеопорозом в связи с чем перелом бедра у данной группы пациентов может быть обусловлен даже не большой травмой или при падении с высоты роста.
ВИДЫ ПЕРЕЛОМОВ БЕДРЕННОЙ КОСТИ
+
- Переломы проксимального отдела бедра локализуются в области верхнего конца бедренной кости в непосредственной близости с тазобедренным суставом и включают в себе переломы головки и шейки бедренной кости, а также вертельные переломы.
- Переломы в средней части кости называются диафизарными. Переломы диафиза бедренной кости являются результатом очень тяжелой травмы, часто множественной или сочетанной.
- Переломы мыщелков бедренной кости — это переломы в области дистального отдела бедренной кости, чуть выше коленного сустава. Эти переломы часто внутрисуставные и связаны с повреждение хряща коленного сустава.
ОСНОВНЫЕ ПРИЧИНЫ ПЕРЕЛОМОВ ДИАФИЗА БЕДРЕНОЙ КОСТИ
+
Бедренная кость самая крупная и прочная из костей организма человека. Средняя или центральная часть бедренной кости называется диафизом. Диафиз бедренной кости обеспечивает основную опорную функцию для всего организма человека.
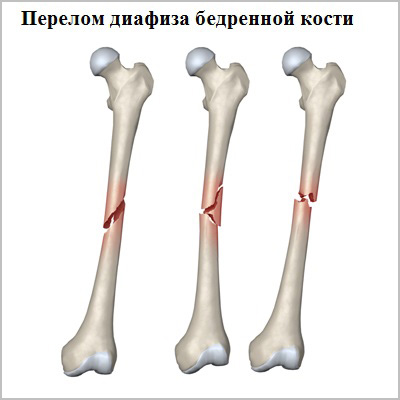
Для того чтобы произошел перелом диафиза бедренной кости требуется очень большая сила. У молодых пациентов наиболее распространенная причина перелома — это дорожно-транспортное происшествие или падение с высоты. Кость у пожилых пациентов в основном ослаблена остеопорозом или опухолями, в связи с чем перелом может быть обусловлен даже небольшой травмой.
Перелом диафиза бедренной кости является очень тяжелой травмой, которая нарушает функцию всей нижней конечности. Лечение переломов бедренной кости почти всегда хирургическое.
ЛЕЧЕНИЕ ПЕРЕЛОМОВ БЕДРЕННОЙ КОСТИ
+
Подходы к хирургическому лечению переломов диафиза бедренной кости значительно изменились в последнее время.
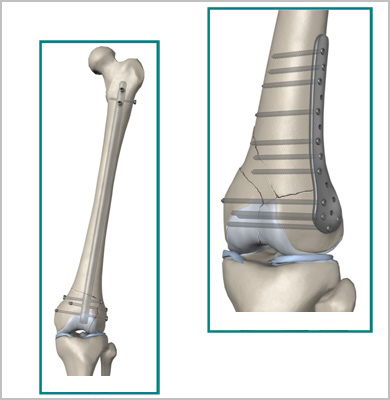
Большое распространение получили малоинвазивные методики операций на бедре, когда во время операции производится закрытая репозиция (установка) кости и осколков в правильное положение, а соединение их осуществляется путем введения фиксаторов через небольшие проколы кожи. Тем самым не нарушается целостность и соотношение мягких тканей в области перелома, достигается более ранее восстановление после травмы, снижаются сроки нахождения в больнице, уменьшается риск развития осложнений.
Операция позволяет уже на следующий день поставить больного на ноги, не требует дополнительной иммобилизации в гипсе в послеоперационном периоде.
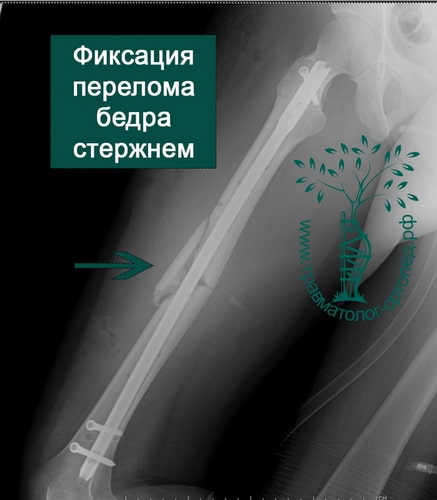
Для лечения переломов используется различные разновидности фиксаторов. Например, блокируемые интрамедуллярные стержни используются при переломах диафиза бедренной кости и позволят достигнуть стабильной фиксации при минимальной травме мягких тканей. Рубцы после подобных операций настолько маленьких размеров, что заметить их не всегда удается даже специалисту.
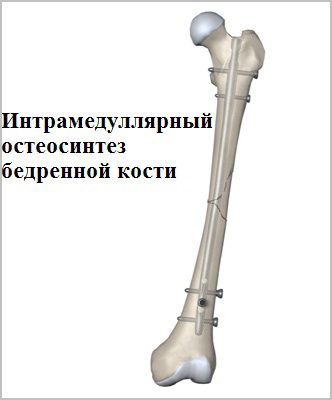
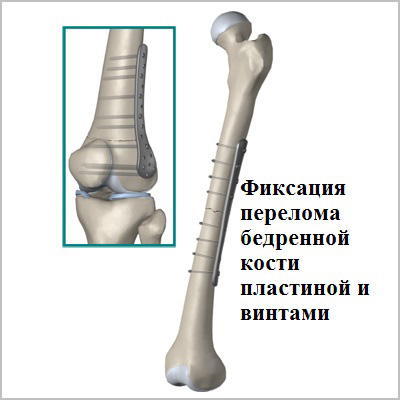
Пластины чаще всего используются при переломах вблизи суставов. Современные пластины также можно проводить в зону перелома без больших разрезов, подкожно.
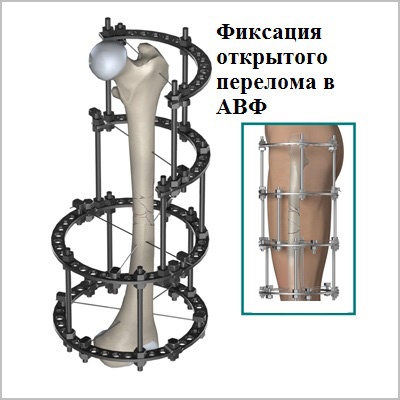
Абсолютным показанием к операции являются открытые переломы. В таких случаях на первом этапе мы стабилизируем переломы бедра с помощью аппаратов внешней фиксации. По заживлению ран вторым этапом мы удаляем аппарат и производим окончательную фиксацию интрамедуллярным стержнем.
При таком малоинвазивном подходе не нарушается питание в зоне перелома, тем самым вероятность осложнений значительно уменьшается, а также что немаловажно достигается отличный косметический эффект.
Сращение диафиза кости у взрослого занимает много времени. Через шесть недель на рентгене можно увидеть первые признаки костной мозоли. Через 3 месяца прочность кости в области перелома достигает до 80 процентов от исходной. Полная консолидация и перестройка кости может занять до нескольких лет. Переломы бедра в области коленного и тазобедренного сустава срастаются быстрее.
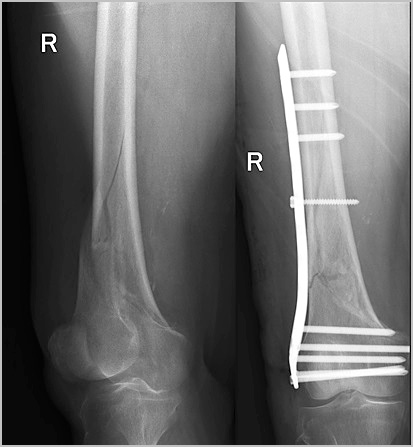
После того как перелом сросся, можно задуматься об удалении металлофиксатора хотя это и является необязательным. В некоторых случаях металлофиксатор может вызывать дискомфорт, ощущение болезненности. Обычно стержни и пластины с бедренной кости удаляются не ранее чем через 2 года, при наличии рентгенологических признаков консолидации перелома.
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС
+
В нашей клинике мы можем предложить Вам специально разработанные металлоконструкции для фиксации переломов бедренной кости, изготовленные из различных материалов, а также подобрать наиболее подходящий в Вашем конкретном случае. Результат операции в большой степени зависит не только от качества импланта, но и от навыка и опыта хирурга. Специалисты нашей клиники имеет опыт лечения нескольких сотен переломов данной локализации в течении более 10 лет.
Мы применяем только минимально инвазивные методики операций на бедре. Пациенты, которым выполнялась операция в условиях нашей клиники, возвращаются к двигательной активности уже на следующий день после операции.
Видео о нашей клинике травматологии и ортопедии
ПРИМЕРЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ БЕДРА В НАШЕЙ КЛИНИКЕ
+
ПРИМЕР 1
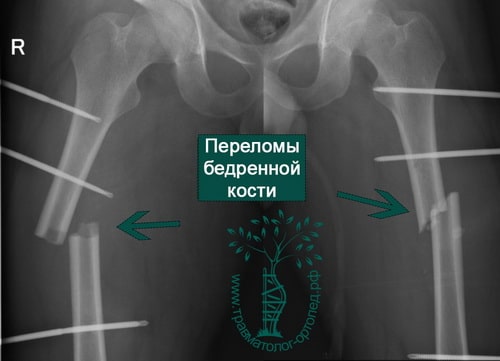
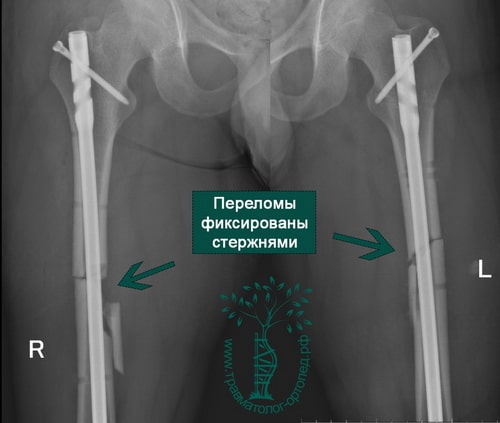
ПРИМЕР 2
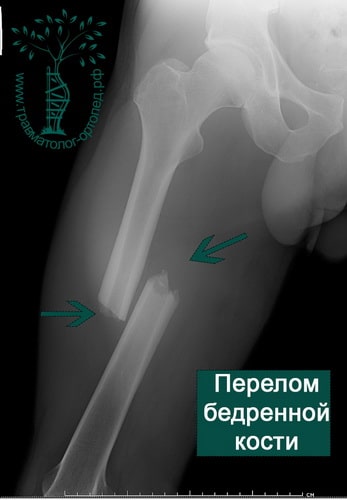

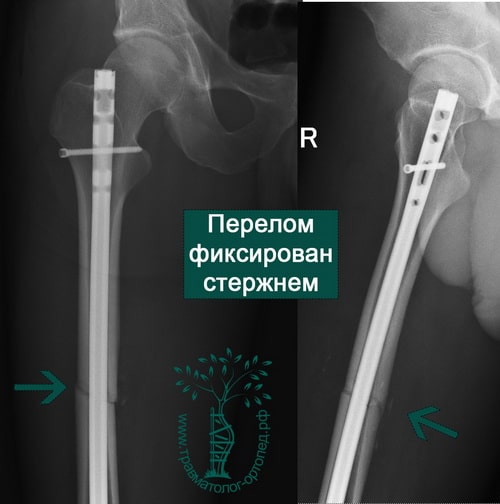
ПРИМЕР 3
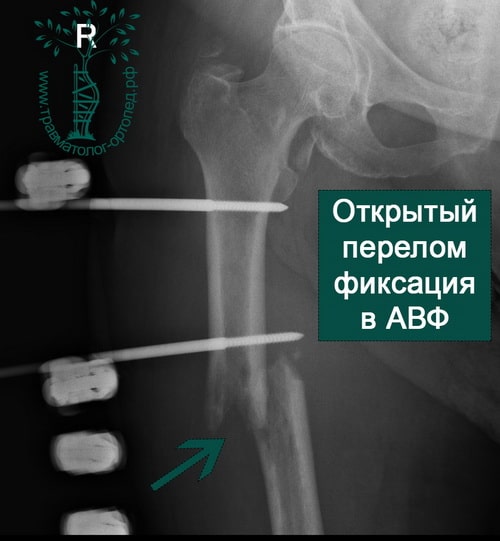

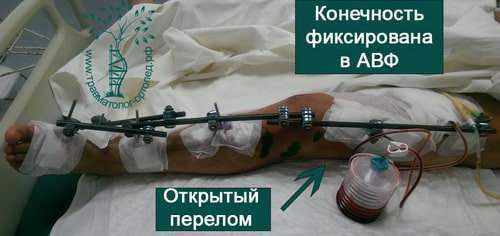
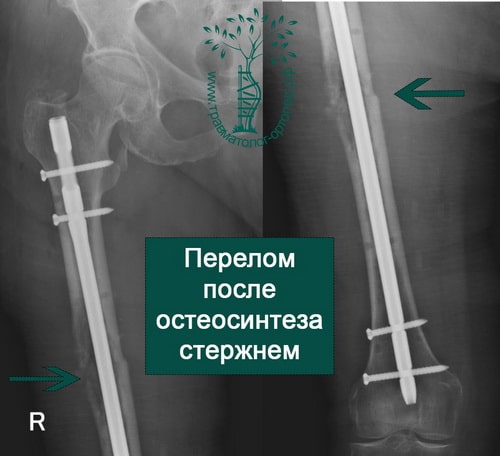
ПРИМЕР 4
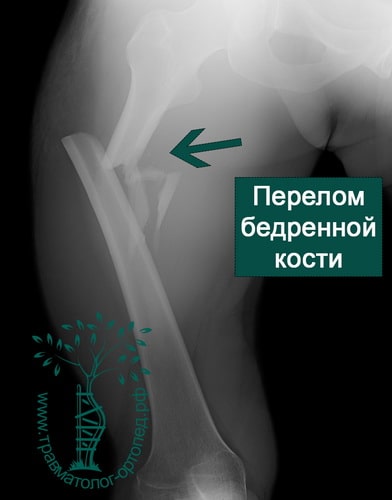
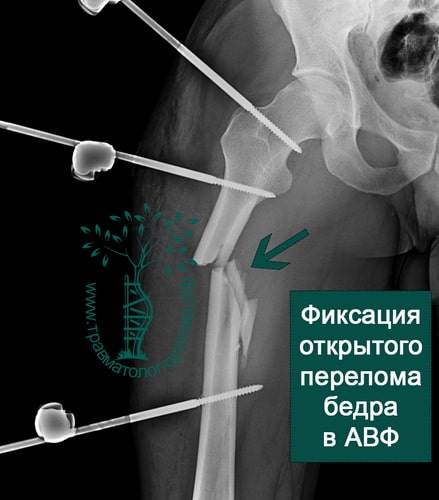
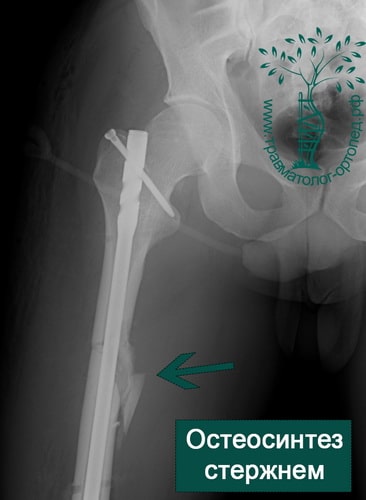
ПРИМЕР 5
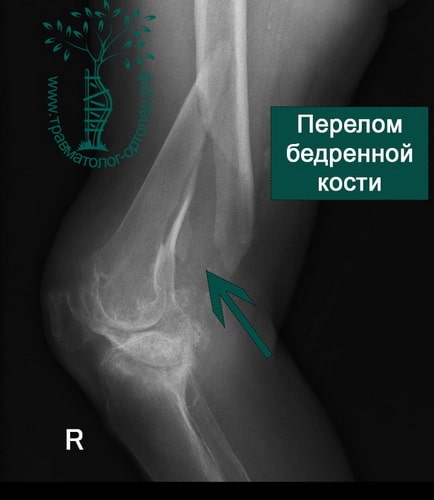
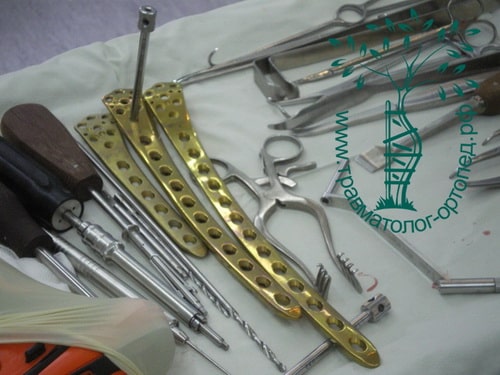
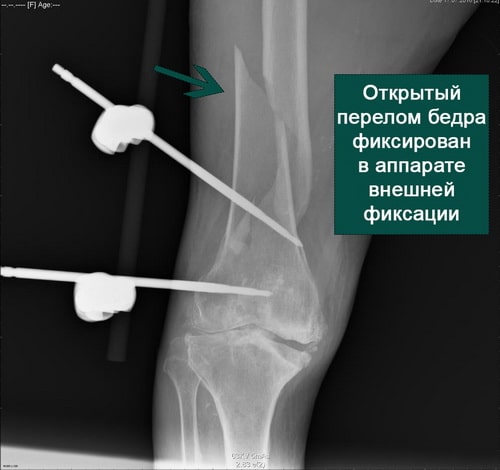
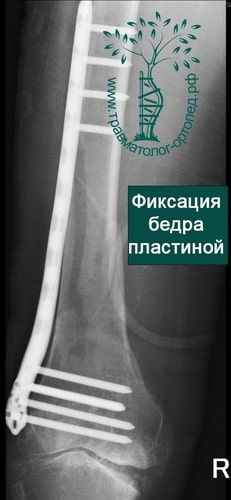
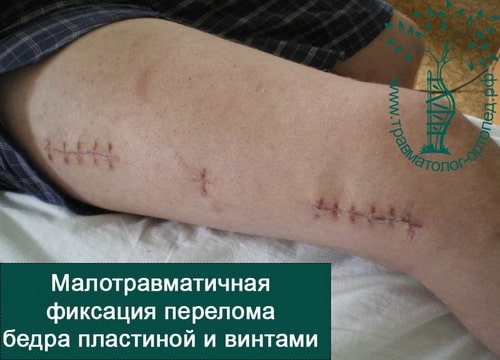
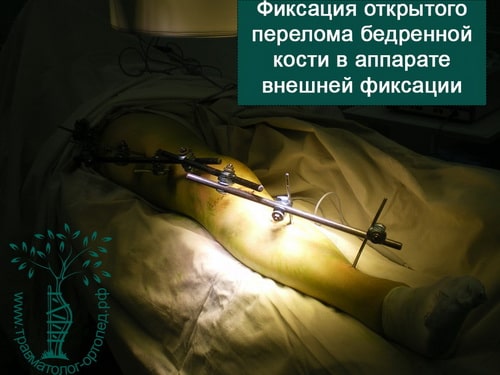
ПРИМЕР 6
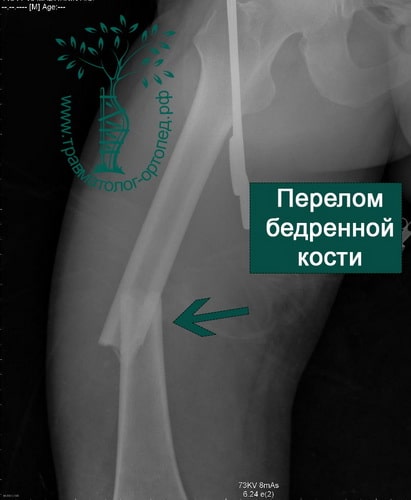
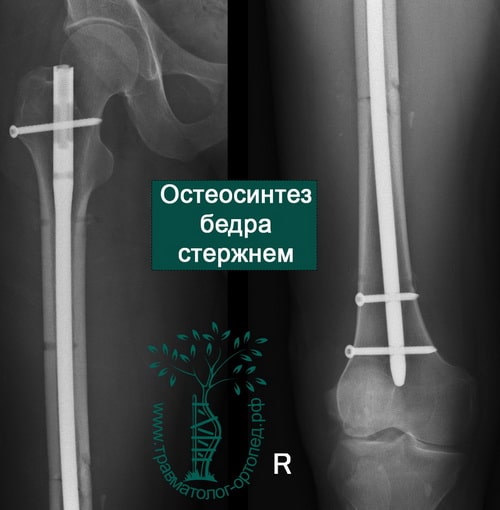
ПРИМЕР 7

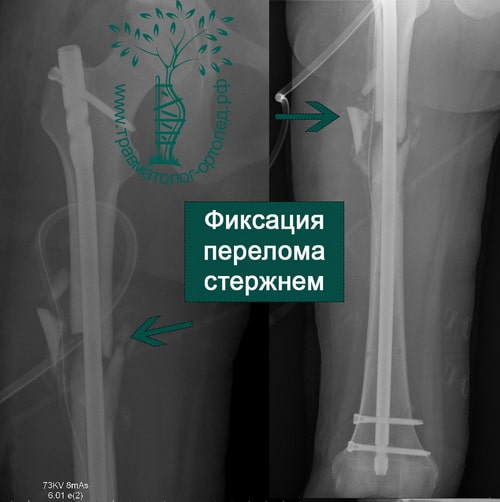
ПРИМЕР 8
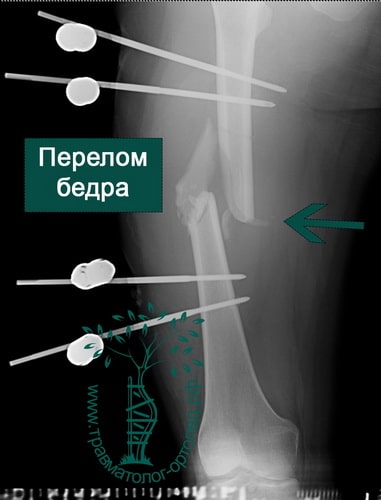
Первичная консультация врача травматолога-ортопеда, к.м.н. — 1500 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов бедра — от 59500 рублей до 99500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или проводниковая анестезия)
- Операция: Остеосинтез перелома бедра
- Расходные материалы (пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Источник
