Жировая эмболия при переломах прогноз
Сосудистые патологии тесно связаны с отклонениями в работе сердца, потому из и рассматривают как единое целое.
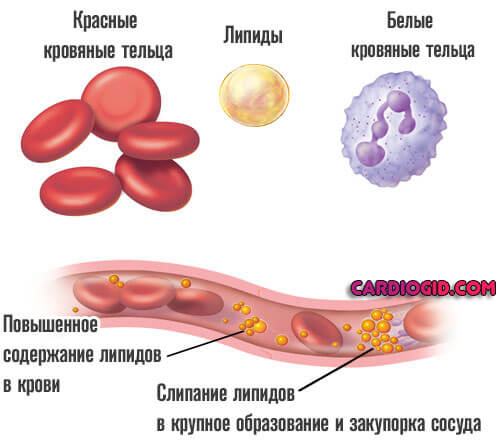
Одна из разновидностей нарушения, так называемая эмболия. Согласно медицинскому определению, это закупорка сосуда, приводящая к острому снижению качества кровотока в тканях и их отмиранию, некрозу.
Чаще всего поражается система капилляров и артерий малого, легочного круга. Потому и симптомы обычно специфичны. Чуть реже в процесс вовлекаются почки, печень, головной мозг, что также неблагоприятно сказывается на состоянии человека и прогнозах излечения.
Жировая эмболия — это частный случай, отличающийся этиологией, происхождением, суть которого заключается в закупорке сосудов фрагментами липидов.
Встречается сравнительно редко, провоцирует летальный исход также нечасто, но требует срочной помощи, потому как стремительно и агрессивно прогрессирует.
Обычно провокаторами нарушения выступают тяжелые неотложные состояния и травмы, что делает прогноз сам по себе довольно туманным.
Терапия должна начинаться сразу после выявления проблемы. Это дает некоторые шансы на выздоровление, насколько большие — зависит от особенностей процесса и «запаса прочности» организма пациента.
Механизм развития
В основе становления жировой эмболии лежит несколько моментов. Они могут быть изолированными, но вполне способны встречаться и в группе. Выявление сути требуется для определения тактики терапии и дальнейшего ведения человека.
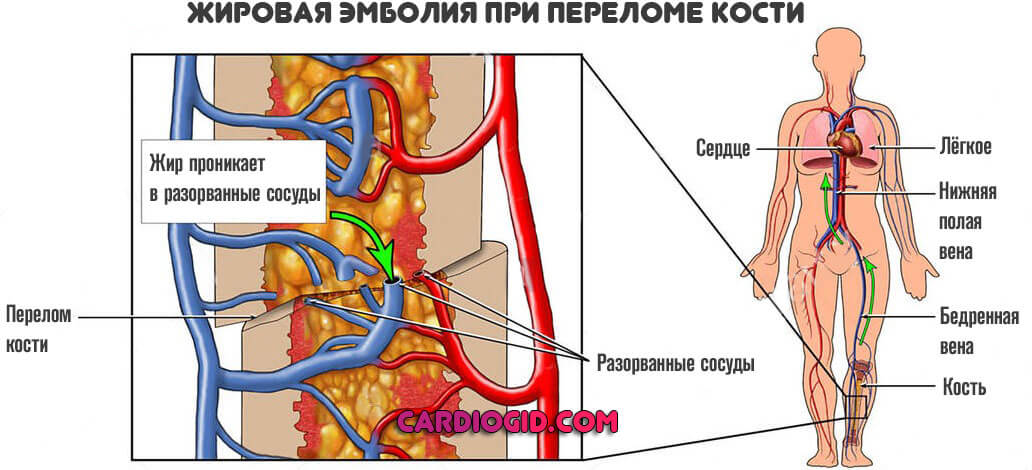
Первый — это механический отрыв частиц жировой ткани при повреждении сосудов. Такая проблема возникает при переломах, особенно множественных, когда липиды попадают в кровеносное русло и начинают двигаться по нему с током крови.
Обычно процессу сопутствует повреждение артерий, вен, капиллярной сети, что само уже опасно и может спровоцировать стремительный летальный исход.
По этой причине прогноз отрицательный как таковой. Вполне возможно присоединение еще и воздушной эмболии, тем более при открытых травмах.
Второй вариант — сгущение крови. В результате концентрация жирных веществ в жидкой соединительной ткани резко повышается.
Итогом оказывается формирование крупных липидных структур, которые закупоривают артерии, капилляры и не позволяют нормально обеспечивать ткани питанием и кислородом.

Третий вариант механизма развития — биохимическое изменение концентрации жирных веществ в кровеносном русле.
Это ответ на отклонение уровня специфических гормонов. Как правило, на фоне тяжелых неотложных состояний, выраженных травм, шока. Становится результатом активизации организмом защитных механизмов, отчаянной борьбы за поддержание адекватного уровня питания клеток, тканей.
Тем самым, во всех случаях эмболия жировыми соединениями развивается как результат нарушения биохимического отклонения или же механического повреждения тканей. Все зависит от конкретного первичного диагноза.
Без провоцирующего фактора нарушение не развивается, теоретически такое возможно, но в исключительно редких случаях (около 0.5% от общего числа зафиксированных ситуаций).
Классификация
Подразделить жировую эмболию можно по двум основаниям. Первое касается локализации патологического процесса.
Исходя из этого момента, выделяют такие типы заболевания:
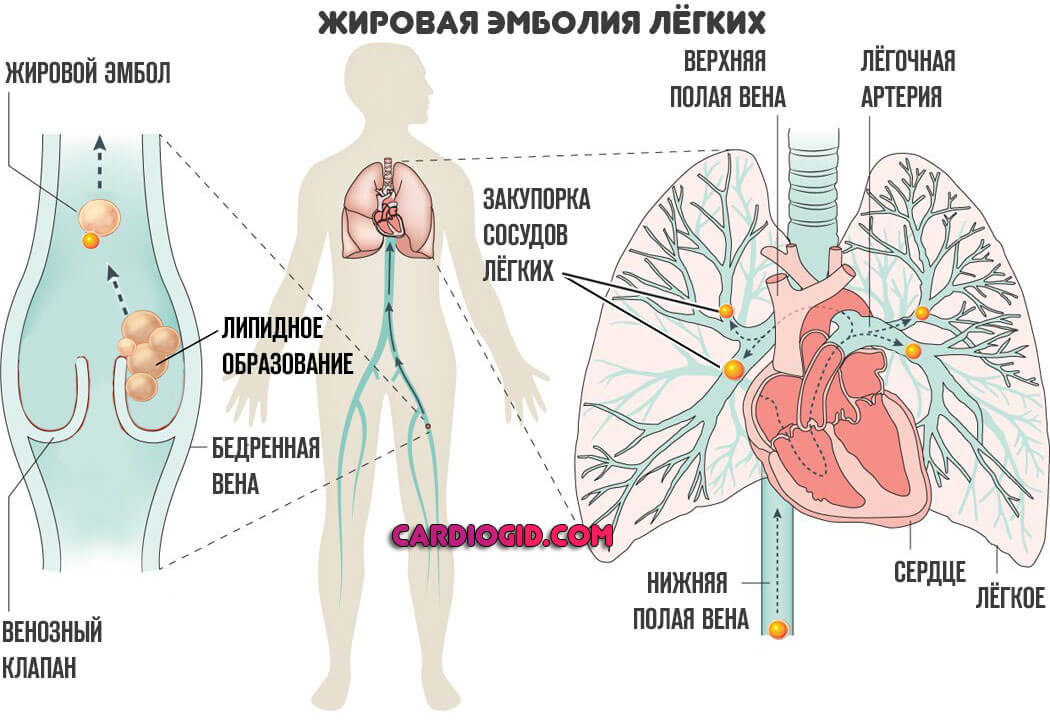
- Жировая эмболия легких отмечается в 85% случаев, что делает ее ключевой и наиболее встречаемой формой. В основе патологии лежит закупорка артерий, капилляров малого круга.
Итогом также оказывается выраженная дыхательная недостаточность и гибель больного в краткосрочной перспективе.
В зависимости от типа нарушения, речь идет о минутах или часах, если повезет.
- Смешанный вид. Второй по распространенности. Суть его заключается в нарушении работы сосудов по всему организму сразу. Страдает как головной мозг, так и печень, почки, сердце, легкие.
Шансы на выживание в таком случае минимальны, вероятность положительного исхода едва превышает 3-5%, несколько улучшает шансы своевременная первая помощь и реанимационные мероприятия.
- Церебральный. Как и следует из названия, в отклонение вовлекается только головной мозг. Соответственно, происходит обширное кровоизлияние в нервные ткани, множество мелких геморрагических очагов. Результатом оказывается тяжелая инвалидность или гибель больного. Необходима срочная помощь.
Классификация используется для определения локализации и тяжести патологического процесса, потому в практической деятельности играет существенную роль.
Второй критерий для типизации жировой эмболизации — агрессивность, характер течения нарушения.
Соответственно, называют еще три вида расстройства:
- Стремительная. Развивается за нескольких минут. Обычно оказывается ответом на неотложное состояние или шок. Наблюдается массивное поражение кровеносных структур. Развивается эмболия смешанного типа, смерть наступает в течение считанных минут. Ни пациент, ни окружающие, в том числе и доктора не успевают сделать ничего.
- Острая форма. Развивается после перенесенной травмы. В перспективе 2-3 часов, реже быстрее. Плюс-минус немного времени. Сопровождается типичной симптоматикой, но протекает не так агрессивно, как предыдущая. Имеет несколько лучшие прогнозы в плане полного излечения.
- Подострая форма. Сроки еще большие и определяются в 6-20 часов, также приблизительно. Есть шансы на выявление патологического процесса и его качественное лечение. Потому разновидность считается наименее тяжелой, но расслабляться не стоит. Без терапии смерть практически неминуема.
Обе классификации учитываются в равной мере. Потому как без определения локализации и характера течения невозможно назначить терапевтический курс.
К сожалению, у врачей во многих случаях нет времени на инструментальную или лабораторную диагностику. Потому первая помощь оказывается на основании рутинных срочных обследований и примерного понимания сути патологического процесса.
Это требует большой квалификации от врача и определенного опыта. Далее есть возможность качественной диагностики, но это после стабилизации состояния больного.
Симптомы
Клиническая картина зависит от локализации нарушения. Потому рассматривать отклонение нужно именно с этой позиции.
Церебральный тип
Сопровождается множественными очагами кровоизлияний, признаки будут напоминать инсульт.
Примерный список проявлений:
- Головная боль. Средней и высокой интенсивности. Давящая. Тюкающая. Сопровождает пациента постоянно, может быть невыносимой по характеру.
- Тошнота, рвота. Сравнительно редко. Рефлекторный ответ на ишемию церебральных структур, потому облегчения акт опорожнения желудка не приносит.
- Нарушения сознания, синкопальные состояния. Обмороки считаются негативным прогностическим признаком. Потому как указывают на выраженные нарушения работы головного мозга. В зависимости от тяжести, могут быть единичными или множественными.
- Нередко такие эпизоды синкоп заканчиваются угнетением работы центральной нервной системы и полноценной комой. Вывести пациента из такого состояния практически невозможно.
- Психические отклонения. Проявляются бредом и галлюцинаторными расстройствами. Обычно образы зрительные и звуковые (голоса, но не в голове, а исходящие извне).
- Нарушения рефлексов, в том числе глазодвигательного. Возникает нистагм — спонтанное движение зрачков влево и вправо, без волевого усилия самого пациента и без его контроля.
- Судороги. Обычно тонические, захватывающие все мышцы разом. Напоминает эпилептический припадок.
- Парезы, параличи. Сопровождаются частичным или полным отсутствием чувствительности и двигательной активности.
Неврологические проявления по мере прогрессирования процесса и отмирания тканей только усугубляются, дополняются прочими симптомами. Со стороны органов чувств, мышления, памяти и иных аспектов деятельности.
Легочная форма
Сопровождается следующими симптомами:
- Выраженный болевой синдром в грудной клетке. Давящий, колющий, стреляющий. Напоминает таковой при стенокардии, но имеет внесердечное происхождение, что и отличает его от других типов.
- Одышка. Также возможна асфиксия. В тяжелых случаях деятельность полностью останавливается и человек погибает. Потому врачи зачастую подключают пациентов в неотложном состоянии к аппарату искусственной вентиляции. Это единственный возможный вариант, затем естественная деятельность восстанавливается и человек дышит сам. Но это не быстрый процесс.
- Тахикардия. Учащенное сердцебиение.
- Также на фоне жировой эмболии возможен продуктивный кашель с отхождением пенистой розоватой мокроты. Вероятно выделение алой крови.
Легочная форма считается самой распространенной, отличается высокой летальностью даже при своевременном поступлении в стационар и начале лечения. Все зависит не только от врачей, но и от особенностей случая, индивидуальных черт организма человека.
Смешанный тип
Считается самым угрожающим и неблагоприятным в плане прогноза. Обнаруживаются все описанные выше симптомы. Они той же интенсивности.
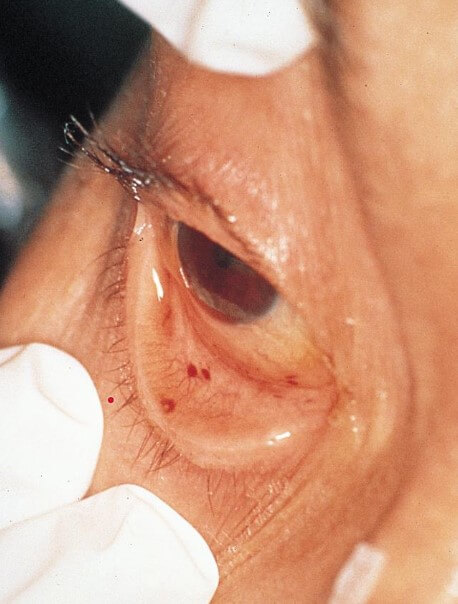
Дополнительно определяются множественные кровоизлияния на поверхности кожи, на слизистых оболочках: полости рта, половых органов, на глазных яблоках.
Вероятен рост температуры тела до 39 градусов и даже выше. Помимо, обнаруживаются расстройства со стороны мочеиспускания: задержка, малок количество урины, боли в области поясницы.
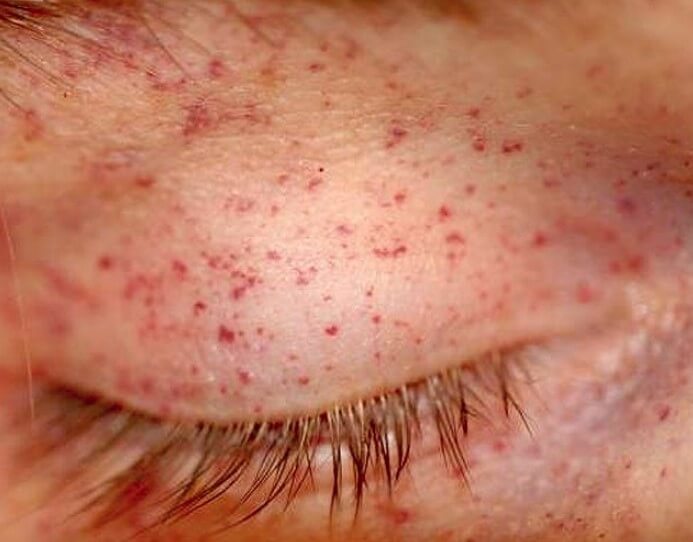
Клиническая картина определяется тяжестью патологического процесса, локализацией. Как правило, признаки неспецифичны, то есть отличить их от таковых при прочих заболеваниях и неотложных состояний невозможно с первого взгляда.
Проблема усугубляется и тем, что жировая эмболия — не изолированное заболевание, оно всегда вторично по отношению к прочим неотложным состояниям. А значит, симптоматика наслаивается, и понять, где заканчивается одно и начинается другое крайне непросто.
Тем более, что времени на диагностику мало или же его нет вообще, потому как отлагательства снижают шансы на выживание.
Причины
Факторы развития рассматриваемого нарушения различны. В основном это группа неотложных, опасных состояний.
Среди таковых:
- Травмы разной степени тяжести. Обычно речь идет о переломах, когда нарушается целостность жировой клетчатки. Соответственно, наиболее опасны осколочные повреждения, затрагивающие окружающие ткани. Вероятность подобного исхода, примерно, 15-20%, как показывает статистика. Потому от описываемого нарушения страдают не все.
- Травматический шок. Критическое состояние, при котором активизируются последние защитные силы организма. Если не помочь пациенту с вероятностью почти 100% человек погибнет.
В результате течения начинаются стремительные биохимические процессы, которые провоцируют сгущение крови, формирование липидных сгустков, также возможен тромбоз. Наибольшую опасность несет анафилактический, кардиогенный, травматический виды шока.
- Клиническая смерть. Приводит примерно к тем же последствиям.
- Несколько реже эмболию липидами провоцирует цирроз печени в терминальной стадии, когда организм уже не способен регулировать концентрацию липидов.
Факторы развития нужно знать, чтобы понимать механизм прогрессирования. Без этого не может быть эффективного лечения. Вопрос представляет интерес и для профилактической медицины.
Диагностика
Мероприятия по выявлению жировой эмболии нужны в срочном порядке. В лучшем случае у врачей, если пациент в неотложном состоянии, есть около 20-ти минут.
За этот период нужно ответить на множество вопросов, задача трудная даже для опытного специалиста.
Проводится оценка объективных показателей: артериального давления, частоты сердечных сокращений и дыхательных движений, выявление базовых рефлексов, визуальная оценка кожи, слизистых оболочек. Обычно вопрос решается быстро, начинаются экстренные мероприятия.
При положительной динамике и стабилизации положения больного или менее опасных формах отклонения, есть время.
В рамках срочного и более «размеренного» обследования используется специальная шкала, которая оценивает каждый из объективных показателей в баллах.
| Тип нарушения | Баллы |
|---|---|
| Отклонения со стороны дыхания. Проверяется рутинными методами. | 20 |
| Наличие тахикардии (более 90 ударов в минуту). Измеряется классическим способом или с помощью автоматического тонометра, но это не так точно. | 20 |
| Нарушения сознания. | 20 |
| Фебрильная температура тела, свыше 38 градусов. | 10 |
| Олигурия, снижение количества суточной мочи | 5 |
| Нарушения со стороны коагулограммы, низкий показатель свертываемости, высокая концентрация цилиндрического эпителия в моче. | по 5 баллов каждый фактор. |
Малый уровень СОЭ — 1 б. | 1 |
Далее ведется подсчет. Менее 10 — жировой эмболии нет. 10-20 — вероятно наличие скрытой формы. Свыше 20 — имеет место выраженный патологический процесс.
Для верификации диагноза проводится рентгенография органов грудной клетки (обнаруживаются засветы, указывающие на скопление жировых структур в сосудах малого круга).
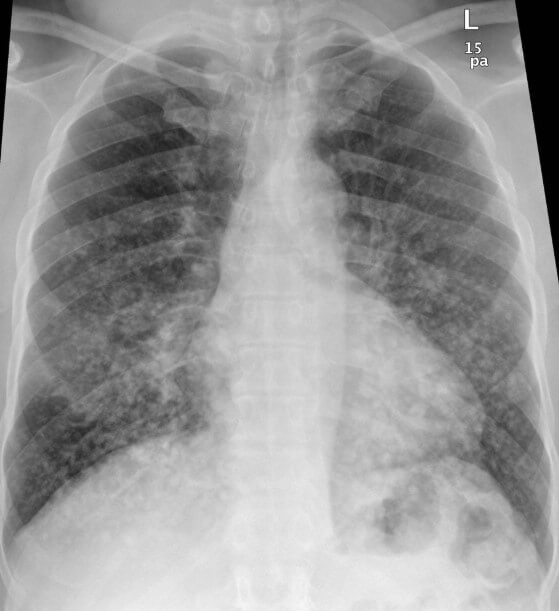
Также анализы мочи и крови. Обнаруживаются липидные фракции. Гемоглобин, напротив, падает.
По возможности осматривают сетчатку, которая под влиянием нарушения изменяется, сосуды стенозируются, визуально отмечается скопление жирных соединений.
Задача диагностики — как можно быстрее выявить саму эмболию и причины ее развития.
Лечение
Терапия медикаментозная, предполагает купирование основных симптомов, устранение функциональных нарушений. Кроме того, в обязательном порядке нормализуется состояние, то есть не обойтись без воздействия на первопричину.
Какие препараты применяются:
- Статины. Для деструкции жирных соединений. Аторис, Липостабил (условно) и прочие.
- Желчегонные для естественного растворения веществ. Например, Дехолин.
- Глюкокортикоиды. Преднизолон или Дексаметазон в рамках системной терапии.
- По необходимости назначаются антикоагулянты — Гепарин и его аналоги.
- Также возможно применение витаминов, обладающих антиоксидантным действием C и прочих.
Перечень неполный. Однако это основные группы медикаментов. Оперативное лечение требуется для устранения последствий перелома, восстановления анатомической целостности тканей. В остальных же случаях смысла от него мало.
В дальнейшем, если достигнут успех в терапии, начинается реабилитационный период. Продолжается порядка 3-6 месяцев.
Ограничения касаются физических нагрузок, также нельзя курить, принимать спиртное, париться в банях, подвергаться воздействию резкого температурного перепада.
В дальнейшем строгих ограничений нет, потому как патология провоцируется специфическими причинами и не имеет никакого отношения к образу жизни.
Лечение жировой эмболии проводится под контролем кардиолога, сосудистого хирурга, при необходимости прочих докторов.
Прогноз
Довольно спорный. Вероятность летального исхода на фоне рассматриваемого состояния невелика. Составляет от 5 до 9%, возможно чуть выше.
Проблема в первопричине, которая провоцирует нарушение. Как правило, это тяжелые патологии, которые сами крайне смертельны. Например, шок, клиническая смерть.
Потому имеет смысл оценивать перспективы с позиции провоцирующего фактора. Тут вариантов гораздо больше.
Возможные последствия
Среди осложнений:
- Острое нарушение кровообращения в тканях и органах. В лучшем случае приводит к незначительному дефициту, дисфункции со стороны почек, головного мозга, печени, сердца. В худшем сопровождается отмиранием и развитием критического состояния. Это прямой путь к инвалидности.
- Закономерным исходом оказывается гибель больного в результате несовместимых с жизнью органических изменений в теле человека.
По своему характеру, нарушение может имитировать проявления инсульта, инфаркта и прочих неотложных состояний, но с более тяжелым течением.
В заключение
Эмболия жирового происхождения — сравнительно редкая разновидность осложнений травмы, шока, цирроза печени и ряда других расстройств.
Сопровождается тяжелыми симптомами, как в плане субъективного ощущения, так и с позиции перспектив восстановления.
Терапия срочная, только в условиях реанимационного отделения стационара. Чем быстрее пациента транспортируют, тем выше шансы на успех.
Источник
Жировая эмболия – это множественная окклюзия кровеносных сосудов липидными глобулами. Проявляется в форме дыхательной недостаточности, поражения центральной нервной системы, сетчатки глаза. К числу основных симптомов относится головная боль, энцефалопатия, плавающие глазные яблоки, параличи, парезы, боли за грудиной, одышка, тахикардия. Диагноз ставится на основании клинической картины, наличия предрасполагающих факторов в анамнезе и выявления крупных липидных частиц в крови. Специфическое лечение включает ИВЛ, дезэмульгаторы жира, антикоагулянты, глюкокортикостероиды, гипохлорит натрия. В дополнение проводятся неспецифические лечебные мероприятия.
Общие сведения
Жировая эмболия (ЖЭ) – тяжелое осложнение, развивающееся преимущественно при повреждениях длинных трубчатых костей в результате закупорки сосудистых бассейнов попавшими в кровоток липидными комплексами. Частота встречаемости колеблется в пределах 0,5-30% от общего количества травматологических пациентов. Обычно диагностируется у больных в возрасте 20-60 лет. Минимальное количество эмболий регистрируется среди людей, получивших травмы в состоянии алкогольного опьянения. Летальность составляет 30-67%; данный показатель напрямую зависит от тяжести и вида повреждений, скорости оказания медицинской помощи.
Жировая эмболия
Причины
Суть патологического процесса – обтурация кровеносных сосудов каплями жира. Это приводит к нарушению кровотока в важных структурах организма – головном и спинном мозге, легких, сердце. К числу состояний, которые могут послужить причиной ЖЭ, относятся:
- Травмы. Основная причина липидной эмболии – переломы диафиза бедренных костей, голени, таза. Риск развития патологии повышается при объемных и множественных травмах, сопровождающихся размозжением костной ткани. Считается, что патология возникает у 90% людей с повреждениями опорно-двигательного аппарата. Однако ее клинические проявления развиваются лишь в сравнительно небольшом количестве случаев. Помимо этого, дислипидемии, способные спровоцировать обтурацию сосудов, встречаются у пациентов с ожогами, повреждением большого объема подкожной жировой клетчатки.
- Шоки и постреанимационная болезнь. Формирование эмболов происходит при шоках любого происхождения в 2,6% случаев. Причина – усиление катаболических процессов, метаболическая буря. Симптоматика чаще развивается к концу 2-3 суток после вывода больного из критического состояния.
- Внутривенное введение масляных растворов. Случаи ятрогенного происхождения болезни являются единичными. Жировая окклюзия возникает за счет экзогенных жиров, попавших в кровоток при ошибочных действиях медицинского работника. Кроме того, жировая эмболия иногда диагностируется у спортсменов, применяющих синтол для увеличения мышечной массы.
- Гиповолемия. При выраженной гиповолемии происходит увеличение гематокрита, снижается уровень тканевой перфузии, возникают застойные явления. Все это становится причиной формирования крупных жировых капель в кровеносной системе. Обезвоживание развивается при длительной рвоте, диарее, недостаточном употреблении питьевой воды в условиях жаркого климата, чрезмерном приеме диуретиков.
Патогенез
Согласно классической теории, жировая эмболия — результат прямого попадания частичек костного мозга в кровоток в момент получения травмы. Далее глобулы с током крови распространяются в организме. При размере частиц >7 мкм они вызывают закупорку легочных артерий. Мелкие капли жира минуют легкие и проникают в кровеносную сеть головного мозга. Возникает церебральная симптоматика. Существуют и другие предположения относительно механизмов развития процесса.
По утверждениям сторонников биохимической теории, непосредственно при получении травмы и после нее активизируется плазменная липаза. Это становится стимулом для выхода жиров из мест депонирования, развивается гиперлипидемия, происходит формирование грубых жировых капель. Коллоидно-химическая версия заключается в том, что дэзэмульгация тонкодисперсных эмульсий начинается из-за замедления кровотока в пораженной зоне.
Из гиперкоагуляционной теории следует, что причиной образования жировых капель является расстройство микроциркуляции, гиповолемия, кислородное голодания. Происходит формирование липидных глобул диаметром 6-8 мкм, которые создают основу для диссеминированного внутрисосудистого свертывания. Продолжение процесса — системная капилляропатия, которая приводит к задержке жидкости в легких и эндоинтоксикации продуктами липидного обмена.
Классификация
Жировая эмболия может протекать в легочном, церебральном или смешанном варианте. Респираторная форма развивается при преимущественной окклюзии ветвей легочной артерии и проявляется в виде дыхательной недостаточности. Церебральная разновидность – результат закупорки артерий и артериол, обеспечивающих кровоснабжение головного мозга. Смешанная форма является наиболее распространенной и включает в себя признаки как легочного, так и церебрального поражения. Период до появления первых симптомов варьирует в широких пределах. По времени латентного промежутка различают следующие формы болезни:
- Молниеносная. Манифестирует непосредственно после травмы, отличается критически быстрым течением. Смерть пациента наступает в течение нескольких минут. Смертность при подобном варианте эмболии близка к 100%, т. к. оказание специализированной помощи в столь короткие сроки невозможно. Встречается только при множественных или массивных травмах. Частота появления – не более 1% случаев ЖЭ.
- Острая. Возникает менее чем через 12 часов с момента получения повреждений у 3% больных. Является жизнеугрожающим состоянием, однако летальность не превышает 40-50%. Смерть наступает от отека легких, острой дыхательной недостаточности, обширного ишемического инсульта.
- Подострая. Проявляется в течение 12-24 часов у 10% больных; через 24-48 часов – у 45%; спустя 48-70 часов – у 33% пострадавших. Известны случаи, когда признаки эмболии развивались через 10-13 суток. Течение подострых форм сравнительно легкое, количество умерших не превышает 20%. Шансы на выживание повышаются, если признаки болезни развиваются при нахождении больного в стационаре.
Симптомы жировой эмболии
Патология проявляется рядом неспецифических симптомов, которые могут возникать и при других состояниях. Окклюзия легочных сосудов приводит к возникновению чувства стеснения в грудной клетке, болей за грудиной, беспокойства. Объективно у пациента выявляется одышка, кашель, сопровождающийся кровохарканьем, пена изо рта, бледность, липкий холодный пот, беспокойство, страх смерти, акроцианоз. Возникает стойкая тахикардия, экстрасистолия, сжимающие боли в сердце. Возможно развитие фибрилляции предсердий. Изменения со стороны дыхательной системы встречаются у 75% больных и являются первыми симптомами патологии.
Следствием церебральной эмболии становится неврологическая симптоматика: судороги, нарушение сознания вплоть до ступора или комы, дезориентация, сильные головные боли. Может отмечаться афазия, апраксия, анизокория. Картина напоминает таковую при черепно-мозговой травме, что значительно затрудняет диагностику. Возможно развитие параличей, парезов, имеет место локальная утрата чувствительности, парестезии, снижение мышечного тонуса.
У половины больных выявляется петехиальная сыпь в подмышечных впадинах, на плечах, груди, спине. Обычно это происходит через 12-20 часов со времени появления признаков дыхательной недостаточности и свидетельствует о перерастяжении капиллярной сети эмболами. При осмотре глазного дна пациента обнаруживается повреждение сетчатки. Развивается гипертермия, при которой температура тела достигает 38-40°С. Это обусловлено раздражением терморегуляторных центров мозга жирными кислотами. Традиционные жаропонижающие препараты при этом оказываются неэффективными.
Осложнения
Помощь больным с ЖЭ должна быть оказана в первые минуты с момента развития признаков сосудистой окклюзии. В противном случае жировая эмболия приводит к развитию осложнений. Дыхательная недостаточность оканчивается альвеолярным отеком, при котором легочные пузырьки заполняются жидкостью, пропотевающей из кровеносного русла. При этом нарушается газообмен, снижается уровень оксигенации крови, накапливаются продукты обмена веществ, в норме удаляющиеся с выдыхаемым воздухом.
Обтурация легочной артерии жировыми глобулами приводит к развитию правожелудочковой недостаточности. Давление в легочных сосудах повышается, правые отделы сердца оказываются перегружены. У таких пациентов выявляется аритмия, трепетание и мерцание предсердий. Острая правожелудочковая недостаточность, как и отек легкого, являются жизнеугрожающими состояниями и во многих случаях приводят к гибели пациента. Предотвратить подобное развитие событий можно только при максимально быстром оказании помощи.
Диагностика
В диагностике эмболий липидного происхождения принимает участие анестезиолог-реаниматолог, а также врачи-консультанты: кардиолог, пульмонолог, травматолог, офтальмолог, рентгенолог. Немалое значение в постановке правильного диагноза играют данные лабораторных исследований. ЖЭ не имеет патогномичных признаков, поэтому ее прижизненное выявление происходит лишь в 2,2% случаев. Для определения патологии используются следующие методы:
- Объективное обследование. Выявляется соответствующая заболеванию клиническая картина, частота сердечных сокращений более 90-100 ударов в минуту, частота дыхания – более 30 раз в минуту. Дыхание поверхностное, ослабленное. В легких выслушиваются влажные крупнопузырчатые хрипы. Показатель SpО2 не превышает 80-92%. Гипертермия в пределах фебрильных значений.
- Электрокардиография. На ЭКГ регистрируется отклонение электрической оси сердца вправо, неспецифические изменения сегмента ST. Увеличиваются амплитуды зубцов P и R, в некоторых случаях встречается отрицательный зубец T. Могут обнаруживаться признаки блокады правой ножки пучка Гиса: расширение зубца S, изменение формы комплекса QRS.
- Рентген. На рентгенограммах легких просматриваются диффузные инфильтраты легочной ткани с обеих сторон, преобладающие на периферии. Прозрачность легочного фона снижается по мере нарастания отека. Возможно появление уровня жидкости, свидетельствующего о наличии плеврального выпота.
- Лабораторная диагностика. Определенное диагностическое значение имеет выявление в плазме липидных глобул размером 7-6 мкм. Предпочтительнее забирать биоматериал из магистральной артерии и центральной вены. Исследование сред из обоих бассейнов проводят по отдельности. Выявление глобул повышает риск развития окклюзии, однако не гарантирует ее возникновения.
Дифференциальная диагностика проводится с другими видами эмболий: воздушной, тромбоэмболией, обтурацией сосудов опухолью или инородным телом. Отличительной чертой ЖЭ является наличие в крови микрокапель жира в сочетании с соответствующей рентгенологической и клинической картиной. При других видах сосудистой окклюзии липидные глобулы в крови отсутствуют.
Лечение жировой эмболии
Терапия осуществляется консервативными медикаментозными и немедикаментозными методами. Для оказания медицинской помощи пациента помещают в отделение реанимации и интенсивной терапии. Все лечебные мероприятия разделяют на специфические и неспецифические:
- Специфические. Направлены на дезэмульгацию жиров, коррекцию работы свертывающей системы, обеспечение адекватного газообмена. С целью оксигенации пациента интубируют и переводят на искусственную вентиляцию. Для синхронизации с аппаратом допускается введение седативных средств в комплексе с миорелаксантами периферического действия. Восстановление нормальной консистенции липидных фракций достигается путем использования эссенциальных фосфолипидов. Для предотвращения гиперкоагуляции вводится гепарин.
- Неспецифические. К числу неспецифических методик относят детоксикацию с помощью инфузионной терапии. Профилактика бактериальных и грибковых инфекций проводится путем назначения антибиотиков, нистатина. В качестве противомикробного и метаболического средства применяется гипохлорит натрия. Со 2-х суток больному назначают парентеральное питание с последующим переводом на зондовое энтеральное.
Экспериментальным методом лечения считается использование кровезаменителей на основе ПФО-соединений. Препараты улучшают показатели гемодинамики, восстанавливают нормальные реологические свойства крови, способствуют уменьшению размера липидных частиц.
Прогноз и профилактика
При подостром течении жировая эмболия имеет благоприятный прогноз. Своевременно оказанная помощь позволяет купировать патологические явления, обеспечить необходимую перфузию в жизненно важных органах, постепенно растворить эмболы. При остром варианте болезни прогноз ухудшается до неблагоприятного. Молниеносное течение приводит к гибели больного практически в 100% случаев.
Профилактика во время операций заключается в применении малотравматичных методик, в частности чрескожного спицевого остеосинтеза, выполняемого в отсроченном порядке. От использования скелетного вытяжения рекомендуется отказаться, так как этот метод не обеспечивает стабильного положения отломков и может привести к развитию поздней эмболизации. До госпитализации требуется максимально быстрая остановка кровотечения при его наличии, адекватная анальгезия, поддержание уровня АД на нормальном физиологическом уровне. Специфическим методом является введение этилового спирта на 5% растворе глюкозы.
Источник
