Жажда при переломе

Перелом – повреждение кости с нарушением ее целостности.
Переломы возникают по причине некоторых заболеваний, связанных со снижением прочности костей, но чаще всего они носят травматический характер и происходят из-за падения, дорожно-транспортных происшествий или других внезапных воздействий значительной механической силы на кость.
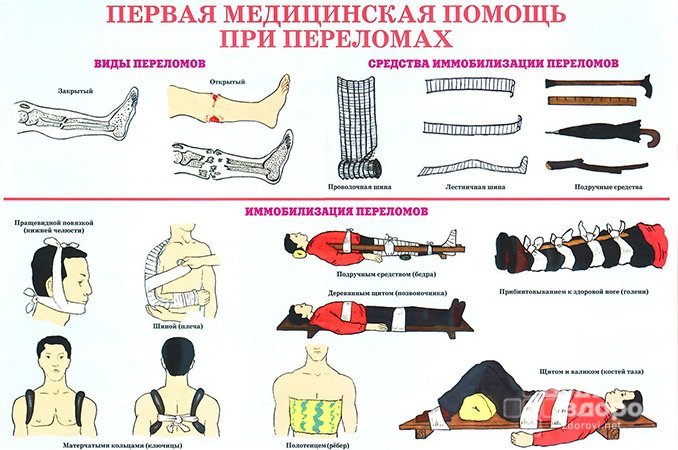
Выделяют два типа переломов:
- Закрытые, при которых при повреждении кости кожа не повреждена;
- Открытые, характеризующиеся кожным разрывом, сильным кровотечением и высокой опасностью инфицирования.
Симптомы переломов
Основными симптомами закрытых переломов являются:
- Сильная или стреляющая боль в области кости;
- Различимая деформация кости или ненормальная подвижность какого-либо сегмента конечности;
- Сильная боль при движении или ограничение движения.
Открытые переломы характеризуются дополнительными симптомами – ранами с артериальным, венозным, смешанным или капиллярным кровотечением, которое бывает выражено в разной степени. При этом сломанная кость, как правило, обнажается в большей или меньшей степени.
Чаще всего состояние пострадавших при закрытом переломе удовлетворительное, в то время как множественные открытые переломы могут сопровождаться травматическим шоком.
Первая помощь при закрытых переломах
Первая помощь при закрытых переломах заключается в фиксации конечности. При этом от ее качества будет зависеть болезненность ощущений у пострадавшего.
Шину на поврежденную кость накладывают по общим правилам. При этом не следует сильно плотно обматывать поврежденное место, чтобы не нарушить активное кровообращение. В случаях, когда средства для наложения шины отсутствуют, поврежденную руку можно «подвесить» на косынку, а травмированную ногу прибинтовать к здоровой ноге.
Также при оказании первой помощи при переломах следует приложить к месту повреждения лед. Это будет способствовать уменьшению отека и снизит боль и вероятность развития гематомы.
Первая помощь при открытых переломах
Прежде всего, при оказании первой помощи при открытых переломах необходимо обработать антисептическим раствором кожу вокруг раны и наложить стерильную повязку.
Поскольку открытый перелом конечности обычно сопровождается обильным кровотечением, может возникнуть необходимость наложения кровоостанавливающего жгута.
При оказании первой помощи не следует стараться полностью исправлять имеющиеся деформации конечности, а тем более вправлять в глубину раны выступающие на поверхности отломки кости, чтобы не инфицировать рану, а также не повредить нервы и сосуды и не вызвать новый приступ боли у пострадавшего.
Первая помощь при переломе ребер
Признаками перелома ребер является боль при движениях, кашле, дыхании или чихании.
При оказании первой помощи при переломе ребер для уменьшения одышки пострадавшего следует уложить в полусидячее положение. Обычно сломанное ребро без внутренних повреждений не приводит к серьезным проблемам со здоровьем и пострадавшего можно доставить в больницу или травмпункт на машине.
При наличии следующих симптомов, свидетельствующих о повреждении внутренних органов, следует немедленно вызывать скорую помощь:
- Затрудненное дыхание, которое напоминает удушье;
- Выделение красной пенистой крови;
- Повышенная жажда и дезориентированность.
Первая помощь при переломе позвоночника
Перелом позвоночника относится к одной из самых опасных травм, поскольку в результате него может пострадать спинной мозг, что приводит к развитию паралича ног или всех конечностей. Симптомами перелома позвоночника является острая боль в позвоночнике и невозможность повернуться или согнуть спину.
При оказании первой помощи при переломе позвоночника пострадавшего следует уложить на спину на твердую поверхность. Если в процессе получения травмы позвоночника пострадавший лежит на спине, его нельзя поднимать за ноги и плечи, чтобы не повредить спинной мозг. В этом случае доску или другую твердую поверхность следует с осторожностью подсунуть под пострадавшего, не поднимая его с пола. Также можно перевернуть его на живот, контролируя, чтобы туловище не перегибалось при поднимании.
Транспортировка в больницу разрешена только на твердых носилках, также для этой цели можно использовать любые доступные материалы – дверь, деревянный щит или доски.
Первая помощь при переломах нижних конечностей
Переломы костей голени и лодыжек являются наиболее частыми переломами нижних конечностей. Как правило, в области перелома сразу после травмы нарастает отек, а сам перелом сопровождается резкой болью.
Поврежденной ноге при оказании первой помощи необходимо придать правильное положение, предварительно сняв обувь.
Для иммобилизации можно использовать любые подручные средства – лыжные палки, доски или прутья, которые накладывают по внутренней и наружной поверхности ноги. При этом зафиксировать следует одновременно два сустава – голеностопный и коленный.
Перелом коленного сустава является крайне болезненным и часто сопровождается его деформацией. При оказании первой помощи при переломах не следует пытаться выпрямить колено силой. Пострадавшего необходимо положить в наиболее удобное для него положение и укрепить фиксацию, расположив вокруг поврежденной ноги валики из пледа или ткани.
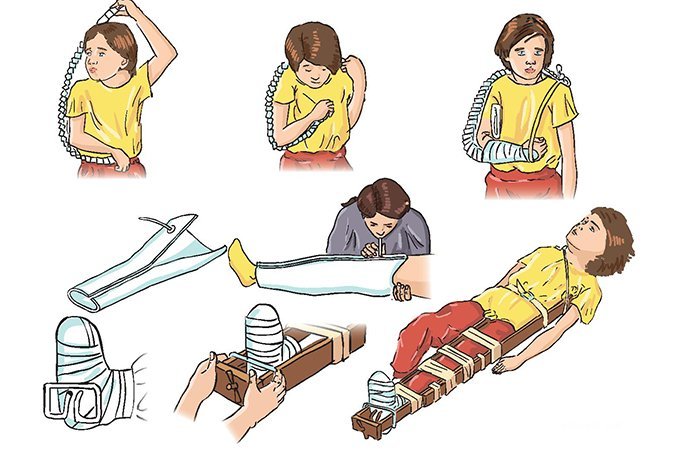
Первая помощь при переломах верхних конечностей
Признаками перелома рук является боль по ходу кости, неестественная форма конечности, припухлость и нетипичная подвижность в местах, где нет сустава.
Для оказания первой помощи следует наложить шины или «подвесить» руку на косынке к шее, после чего прибинтовать ее к туловищу. Также к месту травмы можно приложить холод.
При переломе костей кисти для оказания первой доврачебной помощи следует прибинтовать ее к широкой шине, которая охватывает руку от середины предплечья до конца пальцев. Пальцы должны оставаться расслабленными и несколько согнутыми, а в ладонь поврежденной руки следует предварительно вложить комок ваты или бинт.
Первая помощь при челюсти переломах
Перелом челюсти обычно сопровождается изменением контуров мягких тканей лица и затруднением речи. Обычно при оказании первой помощи при переломе челюсти повязку вокруг головы не накладывают. При подобном переломе пострадавшего необходимо доставить в больницу, при этом поврежденную челюсть следует придерживать ладонями, сложенными лодочкой.
Первая помощь при переломе ключицы
Признаками перелома ключицы является острая боль в ее области и явно выраженная припухлость.
Для оказания первой помощи следует в подмышечную впадину положить небольшой комок марли, ваты или какого-либо мягкого материала и прибинтовать согнутую в локте под прямым углом руку к туловищу. Также на область повреждения можно положить лед или смоченное в холодной воде полотенце.
Источник
В тканях организма человека содержится вода и разнообразные соли (точнее, ионы). Основные ионы, определяющие солевой состав плазмы крови и тканевой жидкости, – это натрий и калий, а из анионов – хлориды. От концентрации солей во внутренней среде организма зависит ее осмотическое давление, обеспечивающее форму клеток и их нормальную жизнедеятельность. Соотношение солей и воды называется водно-электролитным балансом. При его нарушении возникает жажда.
Становится понятным, что жажда может быть вызвана следующими группами причин:
- Снижение поступления воды в организм.
- Увеличение выведения воды из организма (в том числе с солями – осмотический диурез).
- Увеличение поступления в организм солей.
- Снижение выведения солей из организма.
- Также не следует забывать о том, что центр жажды находится в головном мозге, и при некоторых его заболеваниях также возможно появление этого симптома.
Снижение поступления воды в организм
Часто жажду вызывает недостаток объема выпиваемой жидкости. Он зависит от возраста, пола людей, их веса. Считается, что в среднем человеку нужно за сутки выпивать не меньше полутора литров чистой воды. Поэтому первое, что нужно сделать при появлении жажды, – увеличить объем выпиваемой воды хотя бы ненамного, и последить за своим самочувствием.
Необходимо особенно следить за объемом выпиваемой воды у пожилых людей, истощенных больных, детей и в жаркое время года.
Увеличение выведения воды из организма
Сильную жажду вызывает употребление больших объемов пива.
Вода из организма человека выводится следующими путями:
- через почки;
- через легкие и слизистые оболочки верхних дыхательных путей;
- через кожу;
- через кишечник.
Потеря воды через почки
Усиление мочеобразования может наблюдаться при приеме мочегонных препаратов. Многие из них способствуют выведению через почки солей, которые «тянут» за собой воду. Мочегонным эффектом обладают и многие лекарственные растения, а также средства для похудения. Поэтому следует пересмотреть лекарства, фитопрепараты и биологически активные добавки, которые принимает человек.
Усиленное мочеобразование и, как следствие, жажду вызывает употребление больших объемов жидкости, содержащей этанол (например, пива).
Если человека беспокоит постоянная сильная жажда, сопровождающаяся выделением большого количества светлой мочи (до нескольких литров в день), наиболее вероятной причиной такого состояния является несахарный диабет. Это эндокринное заболевание, сопровождающееся нарушением задержки воды в почках. Лечит эту болезнь врач-эндокринолог.
Первично и вторично сморщенная почка, острый и хронический пиелонефрит, хронический гломерулонефрит – самые частые заболевания почек, которые вызывают усиленное мочевыведение и, как следствие, жажду. Эти заболевания имеют разнообразную клиническую картину, поэтому при подозрении на них следует обратиться к терапевту и сдать минимальный набор анализов для определения функции почек (общий и биохимический анализы крови, общий анализ мочи, анализ мочи по Зимницкому).
Отдельно нужно упомянуть так называемый осмотический диурез. При выделении из организма через почки солей или других осмотически активных веществ (например, глюкозы) по законам физики происходит «вытягивание» за ними воды. Усиленное выведение жидкости вызывает жажду. Основным примером такого состояния является сахарный диабет. Жажда в начале этого заболевания сопровождается выделением большого количества мочи. Заподозрить сахарный диабет поможет кожный зуд. Первыми анализами при подозрении на сахарный диабет должны быть уровень глюкозы в крови и моче, тест толерантности к глюкозе.
Также причиной жажды может стать гиперпаратиреоз. Это эндокринное заболевание, связанное с нарушением функции паращитовидных желез. При этом заболевании происходит прежде всего вымывание из костной ткани кальция и выведение его с мочой. Кальций осмотически активен и «тянет» за собой воду. Заподозрить гиперпаратиреоз помогут слабость, быстрая утомляемость, боли в ногах. Частым ранним симптомом гиперпаратиреоза является выпадение зубов.
Постоянная тошнота, частая рвота, похудание также характерны для этого заболевания. Необходимо обратиться к эндокринологу для углубленного обследования.
Потеря воды через дыхательные пути
Возникновению жажды способствует постоянное ротовое дыхание. Оно может возникнуть при гипертрофическом рините, аденоидах у детей, ночном храпе. При таких состояниях лучше обращаться к ЛОР-врачу.
Потеря жидкости через дыхательные пути усиливается при учащенном дыхании (лихорадка, кислородное голодание, дыхательная недостаточность вследствие болезней легких, бронхиты, пневмония). При жалобах на одышку также необходимо обратиться к терапевту для исследования дыхательной и сердечно-сосудистой систем (рентгенография легких и электрокардиограмма входят в минимальный набор исследований).
Потеря воды через кожу
Речь идет о повышенной потливости как причине постоянной жажды. Повышенное потоотделение может быть физиологическим, временным во время жары, интенсивной физической работы.
Патологическое усиленное потоотделение (генерализованный гипергидроз) может быть симптомом тиреотоксикоза, акромегалии, патологического климакса и других эндокринных заболеваний, а также лимфомы Ходжкина. Для последней особенно характерно потоотделение вечером и ночью. При повышенной потливости нужно обращаться к эндокринологу.
Не следует также забывать о повышенном потоотделении как побочном эффекте некоторых лекарственных препаратов (ацетилсалициловая кислота, инсулин и др.). Их прием также может сопровождаться жаждой.
Потеря воды через кишечник
Любые состояния, связанные со рвотой или жидким стулом, вызывают жажду.
Следует учитывать также возможность постоянных скрытых кровотечений из желудочно-кишечного тракта (опухоль кишечника, геморрой и т. д.). Кровопотеря иногда может сопровождаться жаждой. Для подтверждения потери крови через кишечник назначают прежде всего анализ кала на скрытую кровь.
Увеличение поступления в организм солей
Жажда – естественное следствие приверженности к соленой пище. Соль всасывается из желудка в кровь, осмотическое давление повышается, возникает защитная рефлекторная реакция организма – жажда.
Повышение поступления осмотически активных веществ является причиной жажды при злоупотреблении кофе, сладкими газированными напитками.
Задержка солей в организме
Умеренная жажда может быть проявлением гиперкалиемии – увеличения концентрации в крови калия. Главная причина такого состояния – хроническая почечная недостаточность.
Нарушения центральной регуляции
Центр жажды находится в гипоталамусе. Он может поражаться при опухолях мозга, инсультах и других очаговых поражениях и травмах мозга. Кроме того, нарушения центральной регуляции жажды могут отмечаться при некоторых психических расстройствах.
Исходя из сказанного
Постоянная жажда — повод сдать анализ крови на сахар.
При постоянной жажде необходимо:
- Нормализовать объем выпиваемой жидкости.
- Исключить пищу, лекарства, напитки и биодобавки, способные вызвать жажду.
- Обратиться к терапевту по месту жительства.
- Сдать общие анализы крови и мочи, биохимический анализ крови, пройти рентгенографию легких и ЭКГ.
- При отклонениях в анализах пройти углубленное обследование.
- Если отклонений не обнаружено – желательно обратиться к эндокринологу и исследовать гормональный фон.
К какому врачу обратиться
Многообразие причин постоянной жажды диктует необходимость при ее появлении проконсультироваться у эндокринолога и терапевта. Если патология желез внутренней секреции (в частности, сахарный диабет) не подтвердится, необходим осмотр невролога (при поражении мозга), нефролога (при болезнях почек), пульмонолога и кардиолога (при одышке), ЛОР-врача, гастроэнтеролога (при частой рвоте, поносе), проктолога (при геморрое), онколога (при подозрении на злокачественную опухоль).
Берегите себя и подписывайтесь на наш дзен канал, удачи!
Оригинал статьи: https://myfamilydoctor.ru/postoyannaya-zhazhda-prichiny-i-rekomendacii-vracha-terapevta/
Смотрите также
Информация предоставляется с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания обратитесь к врачу.
Перелом руки – один из наиболее частых видов переломов, встречающихся в быту. Очень важно уметь оказывать первую помощь. Самым важным является вовремя иммобилизовать руку, иначе закрытый перелом может превратиться в открытый. Для иммобилизации к руке необходимо приложить шину и зафиксировать. В качестве шины можно использовать подручные материалы: доску, фанеру, толстую ветку и тд. Существуют несколько разновидностей шин, подбирать которые необходимо в зависимости от вида перелома.
Лестничная шина Крамера изготавливается из проволоки. Ее необходимо накладывать поверх одежды. Шину моделируют по здоровой руке, а затем накладывают на поврежденную конечность. Важно, чтоб шина охватывала два сустава.
Пневматические шины представляют собой герметичные камеры, внутрь которых помещается конечность. Различают три основных типа пневматических шин – для кисти и предплечья, для стопы и голени и для бедра. Этот тип шин прост в применении и наиболее часто используется не только сотрудниками «скорой помощи», но и службами МЧС, медицины катастроф, в спортивной медицине. Эти виды шин можно использовать не только при переломе, но и при ушибах, кровоизлияниях, повреждениях суставов.
При сильной боли можно принять анальгезирующий препарат – анальгин, кеторол, ибупрофен. Руку с шиной подвесить в согнутом в локте положении. При развитии болевого шока – то есть реакции организма на боль, при которой страдает нервная и сердечно-сосудистая система, важно принять незамедлительные меры. В противном случае, такое состояние может привести к смерти. Важно оказать первую помощь пострадавшему до приезда скорой помощи. О развитии болевого шока у пострадавшего свидетельствуют спутанность сознания, заторможенность, бледность, понижение температуры тела, снижение тонуса мышц, больной не понимает, что с ним происходит. На следующей стадии снижается артериальное давление до 90-100 мм рт.ст, учащенный пульс до 120 уд. в мин., холодный пот.
Пострадавшего с симптомами болевого шока необходимо согреть с помощью грелок, одеял, отпоить горячим чаем. При рвоте или ранениях брюшной полости пить запрещено.
Транспортировать пострадавшего можно только после устранения симптомов шока.
При открытом переломе руки в первую очередь необходимо остановить кровотечение. Для этого необходимо наложить жгут на область выше раны. Жгут представляет из себя прочную резиновую полоску. Жгут накладывают на 30-40 минут, в зависимости от состояния человека, времени года. Более длительное наложение может быть чревато некрозом, ведь конечность по сути отключают от кровотока, что может быть чревато развитием кислородного голодания. Что делать если под рукой не оказалось жгута? Можно наложить импровизированное средство, например, кусок ткани, ленты, веревки, собственный ремень и др.
Существуют две разновидности жгутов – ленточные и воронкообразные. Ленточный жгут – это небольшой отрезок ленты из резины. На нем могут быть нанесены отверстия для кнопок, или кнопки, которые позволяют его застегнуть.
Воронковые жгуты обычно используются в экстремальных условиях. Они представляют собой широкую синтетическую ленту, застегивающуюся с помощью липучки, которая обеспечивает надежную фиксацию. Часто такие жгуты снабжены медицинским маячком, который отслеживает время наложения.
Рану обработать антисептиком для того, чтобы предупредить попадание инфекции. После остановки кровотечения и обработки раны руку необходимо зафиксировать.
Источник

Перелом – полное или частичное нарушение целостности кости с повреждением окружающих мягких тканей. Это частая патология, составляющая приблизительно 6-7% от всех закрытых травм. Наиболее распространены переломы костей стопы — 23,5% и костей предплечья — 11,5% случаев (по Крупко И. Л.) Открытые переломы в мирное время встречаются менее чем в 10% случаев от всех переломов.
Симптомы переломов
- Абсолютные симптомы (достоверные признаки). Характерны только для переломов. Специально проверяются только врачом и после обезболивания! Зачастую эти признаки ощущает сам пострадавший.
- Патологическая подвижность – подвижность конечности, в норме не характерная для этой зоны.
- Костная крепитация – звук и ощущение по типу хруста снега, вызываемые трением костных отломков друг о друга.
- Видимые костные отломки (при открытом переломе).
- Относительные симптомы (вероятные признаки). Встречаются не только при переломах, но и при других повреждениях (например, вывихах, повреждениях связок):
- боль;
- нарушение функции конечности;
- отёк мягких тканей;
- гематома;
- изменение формы конечности.

Классификации переломов
По причине возникновения
1. Травматические – возникающие под действием травмирующего фактора. Структура кости и её механическая прочность, как правило, нормальная. Сила травмирующего фактора высокая.
2. Патологические – возникающие спонтанно или под действием крайне малой силы травмирующего фактора (чихание, смена положения тела, подъём нетяжёлого предмета).
Причина – в изменении структуры костной ткани и снижении механической прочности кости (остеопороз, метастазы злокачественных опухолей, костный туберкулёз).
По виду смещения костных отломков
- Без смещения.
- Со смещением:
- по длине;
- по ширине;
- по периферии;
- под углом;
- с расхождением отломков;
- сколоченные переломы.
По отношению к окружающим кожным покровам:
- закрытые;
- открытые.
По линии перелома:
- поперечные;
- косые;
- винтообразные;
- вколоченные;
- отрывные.

Диагностика
Диагностику и лечение осуществляет врач-травматолог, реже хирург. Основным диагностическим методом является рентгенография в двух проекциях – прямой и боковой. Для некоторых видов переломов применяют специальные проекции (например, подвздошную и запирательную при переломе вертлужной впадины). Более информативным (и дорогостоящим) методом является рентгеновская компьютерная томография (РКТ), позволяющая получить объёмное 3D-изображение повреждённого сегмента. Для дополнительной диагностики повреждения мягких тканей используют магнитно-резонансную томографию (МРТ), ультразвуковое исследование (УЗИ), реже – ангиографию, электронейромиографию.
Лечение переломов костей
Основные принципы лечения переломов – сохранение жизни пациента, устранение анатомических нарушений, препятствующих деятельности жизненно важных органов, восстановление анатомии и функции повреждённых конечностей.
Для лечения закрытых переломов применяют иммобилизацию – обездвиживание повреждённого сегмента при помощи гипсовых повязок, пластиковых лонгет или жёстких ортезов. При смещении костных отломков накладывают скелетное вытяжение (длительное сопоставление отломков при помощи системы грузов). Многие переломы требуют хирургического вмешательства. Его преимуществами являются качественное сопоставление и надёжная фиксация отломков, возможность ранней активизации пациента, сокращение времени пребывания в стационаре и сроков временной нетрудоспособности. К нему относятся остеосинтез – соединение костных отломков пластинами, штифтами, винтами, и эндопротезирование – полная или частичная замена сустава («золотой стандарт» при переломах шейки бедренной кости у пожилых).
Медикаментозное лечение направлено на снятие боли и предотвращение развития осложнений. Для обезболивания применяют наркотические препараты (только в стационаре — при тяжёлых травмах и угрозе развития травматического шока), нестероидные противовоспалительные (НПВС). Среди последних предпочтительнее препараты с преобладающей обезболивающей активностью – анальгин, кеторол, кетонал. Для профилактики тромбообразования (при переломах костей нижних конечностей, а также у лежачих больных) назначаются антикоагулянты (препятствующие свёртыванию крови) – инъекционные производные гепарина (гепарин, фраксипарин, эноксапарин) и современные таблетированные средства – прадакса, ксарелто, а также антиагреганты (улучшающие текучесть крови) – аспирин, клопидогрел, трентал. При открытых переломах обязательна профилактика инфекционных осложнений. Для этого используют антибиотики (чаще цефалоспорины – цефтриаксон, цефотаксим) и антибактериальные препараты (офлоксацин. пефлоксацин, метронидазол).

Физиолечение применяется в остром периоде для снижения травматического отёка и болевого синдрома, а в фазе реабилитации – для улучшения кровообращения в зоне перелома и созревания костной мозоли.
В остром периоде наиболее эффективна магнитотерапия. Применять её можно даже через гипсовую повязку, которая не является преградой для магнитного поля. При снятии отёка наступает хороший обезболивающий эффект, уменьшается сдавление мягких тканей, снижается вероятность развития пузырей на коже, которые являются противопоказанием к хирургическому лечению.
Криотерапия является хорошим дополнением к магнитному полю, однако возможна к применению только на свободные от иммобилизующих повязок области. Местное снижение температуры снижает чувствительность болевых рецепторов, сужает кровеносные сосуды, уменьшая отёк.
В период реабилитации арсенал физиотерапевтических методов более разнообразен. Кроме описанных выше методов применяют ультразвуковую терапию (фонофорез) с гидрокортизоновой мазью для обезболивания и размягчения тканей после иммобилизации. Электромиостимуляция направлена на восстановление утраченного объёма мышц.
Лазеротерапия расширяет кровеносные сосуды над зоной перелома, способствуя созреванию костной мозоли. Ударно-волновая терапия уничтожает болевые точки и нежизнеспособные клетки, способствуя регенерации тканей, улучшает формирование костной мозоли.
Профилактика
Профилактикой переломов костей является ношение обуви на нескользкой подошве, соблюдение правил дорожного движения, регулярные занятия физической культурой для улучшения координации движений, внимательное отношение к своему здоровью. Отдельно следует упомянуть необходимость проведения денситометрии (исследования минеральной плотности костной ткани) у людей старше 50 лет, особенно у женщин.
Задать вопрос врачу
Остались вопросы по теме «Симптомы и лечение переломов костей»?
Задайте их врачу и получите бесплатную консультацию.
Источник
