Заживающий перелом
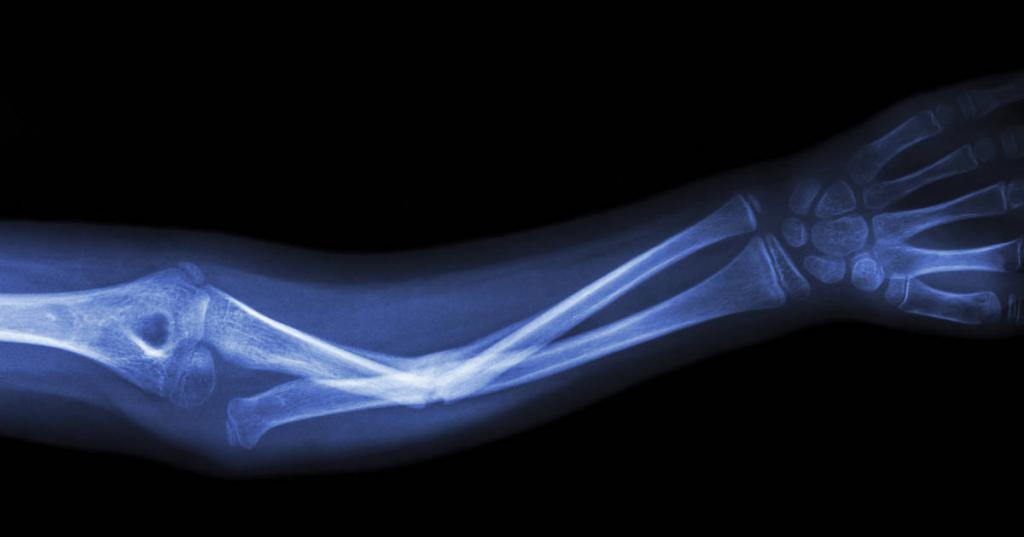
Как ускорить сращивание?
————————————————
Можно ли как-то ускорить процесс срастания костей? Да, на него можно повлиять. Ниже несколько полезных рекомендаций.
Рекомендации для пациентов, желающих ускорить срастание костей и восстановление организма после перелома:
— Соблюдайте все предписания врача. Если он сказал носить гипс месяц, не стоит думать, что уже через 2 недели его вполне можно будет снять.
— Если был наложен гипс. Старайтесь не двигать повреждённой конечностью, не воздействовать на неё и избегать чрезмерного напряжения. В противном случае произойдёт смещение костей, или же неокрепшая костная мозоль сломается.
— Избегайте курения и употребления продуктов табака, которые замедляют процесс срастания кости
— Ваше питание должно быть сбалансированным и содержать необходимые питательные элементы, такие как белок, витамины и микроэлементы. Это даст организму энергию и строительный материал для восстановления поврежденной кости
— Питание должно содержать большое количество кальция, необходимого для строительства костной ткани. Получить его можно из кунжута, молочных продуктов и мелкой рыбы, которую можно кушать с костями. Особенно богат таким микроэлементом творог, так что усиленно налегайте на него.
— Также необходим витамин Д, который позволяет кальцию правильно усваиваться. Он содержится в рыбьем жире и жирных сортах рыбы (сёмга, например).
— Без витамина С тоже не обойтись, так как он способствует синтезу коллагена. А коллаген, в свою очередь, является основой многих тканей. Кушайте цитрусы, киви, зелень, квашеную капусту.
— Многие врачи советуют больным с переломами употреблять желатин. Особенно полезны мясные холодцы, которые ещё и очень питательны.
— Прием болеутоляющих препаратов должен быть только по назначению врача, так как некоторые противовоспалительные препараты могут подавлять процесс срастания кости.
— Для успешного восстановления необходимо много отдыхать, так как организм тратит много сил на выздоровление и должен восстанавливаться
— Если срастание сильно замедлено, то врач может посоветовать определенный препарат, положительно влияющий на данный процесс.
Физическая активность при переломах
———————————————————————
Физическая активность необходима для того, чтобы кости срастались быстрей. Однако истонченные кости требуют ряда ограничений в программе физических упражнений.
Вам понадобится консультация специалиста по физической культуре и физиотерапевта. Можно попытаться заняться физическими упражнениями в группе.
Вы можете ходить по полчаса 3-5 раз в неделю. В период восстановления после переломов важно ускорить выздоровление и облегчить болевые ощущения, связанные с переломом.
Физические упражнения не только ускорят процесс восстановления, но и помогут снизить риск последующего повреждения (перелома) в случае падения, а также улучшат равновесие, осанку, гибкость и координацию движений.
Сделайте прогулки обязательной частью своей повседневной жизни. Плохая погода или скользкие улицы не должны быть препятствием: можно ходить дома, в больших магазинах или других крытых помещениях. Если физические упражнения трудны для Вас, можно проводить их через день. Всегда прислушивайтесь к своему телу.
Физическая активность улучшает физическое состояние: у физически активных людей больше энергии и они устают не так быстро, как менее активные люди. Иными словами, физическая активность помогает чувствовать себя лучше и получать от жизни больше.
Лечение несращения переломов ударно-волновой терапией
Источник
Травмы, в частности переломы, нередко происходят в жизни людей. Многих интересует, сколько срастается перелом. Периоды заживления могут отличаться, что зависит от степени повреждения той или иной части тела.
Степени тяжести травм

Сколько срастается перелом кости, зависит от серьезности повреждения. Выделяют три степени тяжести:
- Переломы легкие. Время заживления — порядка 20-30 суток. В эту группу входят травмы ребер, кисти и пальцев.
- Переломы средней тяжести. Заживление осуществляется в период от одного до трех месяцев.
- Переломы тяжелые в большинстве своем нуждаются в хирургической терапии, а время полного восстановления может достигать года.
Также по типу травмы различаются переломы закрытые и открытые. Это тоже влияет на то, сколько срастается перелом.
Стадии регенерации костей
В медицинской практике были выделены следующие регенерационные стадии:
- Катаболизм структур ткани и клеточной инфильтрации. Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы.
- Клеточная дифференцировка. Эта стадия характеризуется первичным костным срастанием. Если кровоснабжение хорошее, сращение осуществляется, как первичный остеогенез. Продолжительность его колеблется от десяти до пятнадцати дней.
- Стадия образования первичного остеона. Костная мозоль начинает формироваться на поврежденной области. Осуществляется первичное срастание. Пробивается ткань капиллярами, белковая ее основа затвердевает. Хаотичная сеть трабекул кости прорастает, а они, соединяясь, формирую остеон первичный.
- Спонгиозация мозоли. Эта стадия характеризуется появлением костного пластичного покрова, образуется корковое вещество, поврежденная структура восстанавливается. В зависимости от того, насколько тяжелое повреждение, данная стадия может продолжаться и несколько месяцев, и три года.
Обязательное условие для нормально срастающегося перелома является протекание стадий восстановления без нарушений и осложнений.
Разновидности костной мозоли
Под типами костной мозоли понимается сращение первичное и вторичное. Сращение костного перелома происходит посредством формирования костной мозоли. Выделяются следующие ее разновидности:
- наружная (периостальная) мозоль создается преимущественно благодаря надкостнице;
- внутренняя (эндостальная) мозоль образуется со стороны эндоста;
- мозоль интермедиарная заполняет расщелину на стыке компактного слияния отломков кости;
- мозоль параоссальная образуется в форме перемычки между частями отломков кости.
Состояние отломков кости (плотность соприкосновения, уровень смещения, прочность фиксации) влияет на различные типы восстановления ткани кости. Если отломки сопоставлены хорошо и плотно соприкасаются, фиксируются прочно, то сращение характеризуется минимумом периостальной мозоли и преимущественно благодаря интермедиарной мозоли.
Формирование эндостальной и периостальной мозоли
Первоначально сращение костных отломков происходит с помощью формирования эндостальной и периостальной мозоли. Как только фрагменты удерживаются плотно мозолью, появляется межуточная (интермедиарная) мозоль, которая имеет главное значение при всех типах сращения переломов.
Когда сращение формируется интермедирной мозолью, редуцируются эндостальная и периостальная мозоли, а интермедиарная обращается в морфологическое строение нормальной кости.
Нормально срастающийся перелом первичного типа становится самым оптимальным (совершенным), дает сращение более рано при наилучшей структуре костного восстановления.
Если отломки смещаются и при оскольчатом переломе, основная роль в сращении ложится на надкостницу, и перелом заживляется по форме вторичного, когда образуется явная периостальная мозоль.
Скорость заживления различных переломов
Механизм нормально срастающегося перелома сложный, процесс занимает длительное время. При закрытом переломе одного места ноги или руки высокая скорость заживления, она колеблется от девяти до четырнадцати суток. Повреждение множественное заживает примерно месяц. Наиболее долгим и опасным для регенерации является открытый перелом, время заживления в таких ситуациях составляет более двух месяцев. Если кости смещаются по отношению друг к другу, то продолжительность восстановительного процесса еще больше увеличивается.
Причинами маленькой скорости восстановления нормально срастающегося перелома способны стать чрезмерная нагрузка на пораженную конечность, неправильная терапия или недостаток содержания кальция в организме пациента.
Скорость заживления детских переломов
У ребенка лечение перелома происходит быстрее на 30%, по сравнению со взрослыми людьми. Это обусловлено высоким содержанием оссеина и белка в детском скелете. Надкостница при этом толще, у нее отличное кровоснабжение. Скелет детей постоянно увеличивается, и присутствие зон роста ускоряет еще больше костное срастание. У детей с шестилетнего до двенадцатилетнего возраста при поврежденной ткани кости наблюдается коррекция отломков без оперативного вмешательства, в связи с чем в большинстве ситуаций специалисты обходятся только наложением гипса.

Так же как у взрослых, на скорость заживления травмы оказывает влияние возраст, а также то, как близко перелом находится к суставу.
Чем меньше возраст ребенка, тем выше возможность коррекции организмом отломков кости. Чем ближе нарушение к зоне роста, тем скорее оно заживет. Однако травмы со смещением восстанавливаются медленнее.
Наиболее частые детские переломы:
- Полные. В таких случаях кость разделяется на несколько частей.
- Переломы компрессионные происходят из-за сильного сдавливания по линии оси трубчатой кости. Восстановление происходит от 15 до 25 суток.
- Тип перелома «зеленая ветвь». Конечность изгибается, при этом образуются отломки и трещины. Возникает, если чрезмерно надавливают силой, которая недостаточна для абсолютного разрушения.
- Изгиб пластический. Появляется в локтевых и коленных суставах. Отмечается частичное разрушение ткани кости без трещин и рубцов.
Средние сроки восстановления у взрослых людей
Процесс костного срастания у взрослых людей продолжается дольше. Это происходит по той причине, что надкостница с возрастом становится более тонкой, а с вредными веществами и токсинами из организма выводится кальций. Происходит медленно заживление перелома руки. Сросшийся перелом руки, однако, менее опасен для пациента, чем перелом ноги.
Итак, рассмотрим время заживления переломов различных костей тела.
Они заживают в течение следующего времени:
- Кость локтя – от 61 до 76 суток.
- Кости предплечья – от 70 до 85 суток.
Сколько срастается перелом пальца? По времени это занимает:
- Фаланги пальцев рук – 22 дня.
- Запястные кости – 29 суток.
- Лучевая кость – от 29 до 36 суток.
- Кость плеча – от 42 до 59 суток.
Конечно, очень неприятен перелом руки. Сросшийся перелом руки может быть нормальным и неправильным.
Период заживления переломов ног:
- Кость пятки – от 35 до 42 суток.
- Срастается ли перелом плюсневой кости? Да, со скоростью от трех недель до 42 суток.
- Лодыжка – от 46 до 60 суток.
- Надколенник – около месяца.
- Нормально сросшийся перелом бедра можно наблюдать от месяца до двух.
- Тазовые кости – около месяца.
У взрослых лишь в течение с 15 по 23 день после повреждения возникают первичные очаги мозоли кости, на рентгене они отлично просматриваются. Наряду с этим или раньше на 2-3 дня притупляются кончики костных отломков, а их контуры на участке мозоли тускнеют и смазываются. Концы на второй месяц становятся гладкими, у мозоли появляются четкие очертания. Она уплотняется в течение года и постепенно выравнивается по костной поверхности. Непосредственно трещина проходит только через 6-8 месяцев после получения травмы.
Длительность заживления не может быть определена даже самым точным ортопедом, поскольку все показатели индивидуальные, зависят от большого количества факторов.
Как долго срастается перелом и от чего это зависит?
Факторы, воздействующие на скорость костного сращения
Восстановление сломанной кости определяется рядом факторов, которые его либо ускоряют, либо препятствуют. Сам регенерационный процесс индивидуален в каждом случае.
Решающая роль для скорости заживления принадлежит оказанию первой помощи. Важно при открытом переломе предотвратить попадание инфекции в рану, поскольку нагноение и воспаление замедлят восстановительный процесс. Будет более быстрое заживление, если были поломаны мелкие кости.
Скорость восстановления зависит также от возраста пациента, места и области поражения покрова кости, а также других условий.
Более эффективным будет срастание кости при наличии таких факторов:
- следование врачебным рекомендациям;
- ношение гипса в течение всего назначенного времени;
- уменьшение нагрузки на поломанную конечность.
При открытых переломах костная мозоль образуется гораздо дольше, если развивается раневая инфекция, которая сопровождается костной секвестрацией и остеомиелитом посттравматическим. Именно поэтому при неправильной терапии перелома формирование костной мозоли замедляется или вообще не наступает. В таких ситуациях появляются долго не срастающиеся переломы, отличающиеся медленной консолидацией, а также ложные суставы:
- Если пациенты страдают гиповитаминозом и авитаминозом (остеомаляция у беременных, рахит, цинга).
- Если есть нарушения деятельности паращитовидных желез (уменьшение концентрации кальция в крови) и надпочечниковые гиперфункции.
- При хронических болезнях (сифилис, туберкулез, сирингомиелия, сахарный диабет, опухоли спинного и головного мозга). Отрицательно влияет нарушение периферических нервов на консолидацию переломов. Костная регенерация замедляется также при кахексии, анемии и лучевой болезни.
- Если длительно принимаются гормональные средства («Преднизолон», «Гидрокортизон» и т.д.). Использование гепарина и дикумарина удлиняет период консолидации переломов.
Значимыми факторами при сращении переломов становятся жизнеспособность и кровоснабжение концов отломков кости, которые часто нарушаются при наличии переломов. В самой кости также происходит повреждение сосудов мягких тканей. В зоне эпифизов, где суставные капсулы и синовиальные завороты прикрепляются, в кость попадают вены и артерии.
Нормально срастающийся перелом лучевой кости образуется лучше и быстрее за счет отличного кровоснабжения окончаний отломков кости. Нижняя треть локтевой, плечевой и большеберцовой костей обладает плохим кровоснабжением, в связи с чем переломы такой локализации хуже срастаются. При отсутствии снабжения кровью одной из частей поврежденной кости этот участок не участвует в восстановлении (медиальные переломы ладьевидной кости или бедренной шейки).

Если перелом сросся со смещением
Перелом со смещением – это тот, при котором отломки утрачивают свое правильное положение и смещаются относительно друг друга. Проявляется деформацией и/или укорочением, реже – удлинением конечности. Существуют различные виды смещения, в том числе по оси, по длине, ротационное и угловое. Диагноз подтверждают при помощи рентгенографии. При необходимости используют КТ, МРТ, артроскопию и другие исследования. Для устранения смещения проводят одномоментную репозицию, накладывают скелетное вытяжение или применяют различные оперативные методики.
Помощь при сращении костных отломков
Сращению обломков кости помогает наличие в рационе пациента овощей и фруктов, продуктов, содержащих много кальция. К ним относятся кунжут, сыр, рыба и творог.
Чтобы перелом быстрее сросся, целесообразно употребление скорлупы яиц, это ускоряет сращение благодаря присутствию кальция в ней. Скорлупу нужно окунуть в кипяток, затем измельчить до порошкообразного состояния и принимать по одной чайной ложке два раза в день.
Обеспечит организм пациента всеми нужными ему минеральными веществами мумие. Принимать его нужно три раза в сутки по полчайной ложки, предварительно разбавить теплой водой. Сращению помогает пихтовое масло. Нужно смешать с хлебным мякишем 3-4 капли и съесть.
Необходимые лекарственные средства
Если заживление происходит медленно, назначают препараты, которые ускоряют восстановительный процесс. Помогут в этом лекарства, которые способствуют формированию ткани хряща: «Хондроитин», «Терафлекс», сочетание «Глюкозамина» и «Хондроитина». Назначается прием исключительно лечащим врачом.
Когда формируется костная мозоль, до завершения костного восстановления нужно принимать препараты витамина D, фосфора и кальция. Обязательным условием употребления этих средств является врачебное назначение.

Для предотвращения возникновения остеомиелита людям с открытыми переломами назначают иммуномодуляторы: «Тималин», «Левамизол» и натрия нуклеинат.
Чтобы регулировать клеточный иммунитет и фагоцитоз, выписывают липополисахариды: «Продигиозан», «Пирогенал».
Пожилым пациентам назначаются кальцитонины («Кальсинар», «Кальцитрин»), в редких случаях – экстракты фтора и биофосфонаты. В ситуациях, при которых сращение отломков невозможно собственными силами человеческого организма, используют анаболические стероиды.
Эффективным народным рецептом считается настойка шиповника. Чтобы ее приготовить, нужно взять столовую ложку измельченных ягод шиповника, затем залить их кипятком и настоять шесть часов. Обязательно отвар процеживается, принимается 5-6 раз в сутки по столовой ложке. Шиповник позволяет ускорить процессы восстановления, костную регенерацию и укрепляет иммунитет.
Прогноз и замедленная консолидация
Чтобы прогнозировать сращение перелома, необходимо исходить из обычного течения процессов репарации, которые излагаются в разделах травматологии.
Консолидация переломов замедленного типа объясняется неверным лечением. Замедленная консолидация клинически проявляется в виде эластической подвижности поломанного места, болями при осевой нагрузке, в некоторых случаях покраснением эпидермиса в месте перелома. Обнаруживается рентгенологически нечеткое проявление костной мозоли.
Терапия замедленной консолидации может быть хирургическая и консервативная. Консервативное лечение заключается в продолжении переломной иммобилизации на срок, который требуется для сращения, словно при свежем переломе (от 2-3 месяцев и даже более), чего можно достичь использованием гипсовой повязки, компрессионных аппаратов, ношением ортезов (ортопедических аппаратов).

Чтобы ускорить формирование костной мозоли, используют и другие консервативные методы:
- введение аутокрови (от 10 до 20 мл) между отломками посредством толстой иглы;
- использование застойной гиперемии;
- физиотерапия: электрофорез кальциевых солей, анаболических гормонов (ретаболил, метандростенолон и т.п.), УВЧ;
- поколачивание места перелома деревянным молоточком (метод Турнера);
- электрическое стимулирование слабыми токами.
В статье было рассказано, сколько времени срастается перелом и какие факторы влияют на сроки выздоровления после травмы.
Источник
В результате механической перегрузки кости, то есть преобладания деформирующей силы над возможностью сопротивления, что приводит к потере целостности, возникают переломы. Был проведен подробный анализ видов переломов в зависимости от влияния приложения силы, ее распределения и свойств костной ткани. Вращающий момент, разрыв, изгиб и сжатие приводят к характерным повреждениям кости, таким как поперечные, косое, вколоченное или мелкооскольчатые переломы.
Структурное разрушение сопровождается нарушением кровоснабжения кости и определяет степень повреждения мягких тканей и нервно-сосудистых нарушений. Хорошее кровоснабжение нижней челюсти обусловлено относительно большой толщиной компактного слоя этой кости, который кровоснабжается из подлежащего слоя. Во всяком случае полноценное обильное кровоснабжение способствует заживлению и невосприимчивости к инфекции.
Восстановление функции и первоначальной структуры рассматривается как на биологическом, так и на механическом уровне. Большинство переломов заживает самопроизвольно вплоть до гистологического или биологического восстановления первоначального строения. Основой заживления раны кости служит нормальное функционирование клеток, правильное питание (то есть кровоснабжение) и наличие механически защищающей окружающей среды для фиксации краев. Вначале происходит внутренняя и поверхностная перестройка; затем сразу же наблюдается увеличение синтеза ДНК и интенсивное размножение клеток в поднадкостничной области.
Незрелая костная ткань замещается на зрелую, разрушающиеся клетки выделяют остеоид (внеклеточный матрикс), который минерализуется с образованием костных трабекул. Те трабекулы, которые достигли значительных размеров, обладают кровеносными капиллярами и недифференцированными клетками. При формировании новой костной ткани в области костной мозоли находятся остекласты. Во время заживления и дифференцировки остеокластов осколки кости замещаются зрелой пластинчатой костью, а трабекулы мозгового вещества расширяются.
Известны два типа заживления перелома в зависимости от степени фиксации кости. В действительности их значительно больше, но в клинической практике принято рассматривать два классических варианта заживления. Если фиксация костных отломков обеспечена хорошо, остеогенез проходит так, как это было описано выше; края обломков не смещаются друг относительно друга, что позволяет остеокластам пересекать и «сшивать» просвет трещины, связывая обломки. Это называется первичным заживлением или сращением кости. Если обеспечена фиксация перелома, участок перелома срастается первичным заживлением; при большом просвете между обломками сначала образуется грубоволокнистая костная ткань, которая затем вторично перестраивается в пластинчатую кость. Однако даже при наличии хорошей фиксации при слишком большом просвете между костными обломками такой способ остеогенеза не возможен, и просвет перелома заполняется волокнистой тканью, насыщенной сосудами.
Если же фиксация не обеспечена и происходит постоянное движение обломков кости относительно друг друга, заживление поперек трещины становится невозможным. Процесс или «каскад» дифференцировки ткани происходит начиная с образования грануляций из соединительной ткани, затем идет образование волокнистого хряща, его минерализация, образуется грубоволокнистая кость, которая впоследствии уплотняется в компактное вещество.
Такой процесс заживления через образование хрящевой мозоли называется вторичным заживлением кости или внекостной реакцией с последующим развитием волокнистого хряща и возможностью эндохондриального окостенения (рис. 1). Клеточные взаимодействия при этих процессах изучены хорошо. Наличие мышц и других мягких тканей непосредственно около надкостницы стимулирует активность этих процессов. Между волокнами мышц и надкостницы всегда находится выступившая из сосудов кровь (или гематома). А поскольку в гематоме имеются клетки воспаления (полиморфные, а затем и макрофаги) в прилежащей мышце происходит пролиферация фибробластов и других клеток с замещением дегенерирующих мышечных волокон.
Базофильная мембрана мышечных волокон теряет свою герметичность, позволяя фибробластам смешиваться с клетками гематомы и клетками периоста, формируя основную массу мозоли. Затем мозоль быстро прорастает небольшими артериолами и венулами.
Рис. 1. Виды заживления переломов. Внешний вид заживающего перелома зависит от его геометрического вида, степени подвижности, места перелома и изменений во время его сращения.
Полнейшее исчезновение следов перелома невозможно; края обломков кости непосредственно контактируют между собой только на непротяженных участках. След на месте перелома представляет из себя полосу различной ширины. Полнейшее отсутствие движения между фрагментами возможно только в местах соприкосновения костных фрагментов, а также в местах с наибольшей близостью между костными обломками. Если область перелома полностью иммобилизована или с самого начала, или по мере сращения костных обломков, прямое интеркортикальное сращение поперек плоскости перелома происходит в зонах наибольшего контакта фрагментов
(А). На первом этапе сращения иммобилизованные фрагменты заполняются тканью, характерной для пластинчатой кости (Б).
Последующая перестройка с энхондриальным сращением (В) приводит к постепенному возврату первоначальной целостности кости. Этот феномен заживления перелома без промежуточных этапов тканевой дифференциации называется прямым, или первичным, сращением кости. Непосредственно прямое сращение краев перелома встречается редко.
Чем дальше от точки соприкосновения фрагментов, тем больше вероятность движения между фрагментами, поэтому ширина линии перелома увеличивается. Заживление перелома в данном случае происходит с резорбцией краев обломков, формированием костной мозоли, межфрагментарного окостенения, происходящего путем каскадной дифференциации костной ткани. Это приводит к постепенной иммобилизации в процессе сращения. Этот вид заживления так же редок, как и прямое заживление. Между вышеперечисленными крайними случаями заживления переломов существует наиболее распространенный вид заживления, который заключается в образовании костной ткани из раздробленных фрагментов, которая заполняет область перелома (Г).
Во время одной из фаз заживления перелома подвижность одних костных фрагментов может увеличиться, а других прекращаться. Так при неосложненных переломах можно наблюдать широкое разнообразие видов заживления. Однако, как показывает практика, в каждом конкретном случае, из множества вариантов заживления, способ сращения перелома можно определить достаточно редко.
Следующая стадия изменения ткани — это формирование хряща в области самой мозоли, а также в непосредственной близости к области мембранного остегенеза на границе корковой и поднадкостничной зон. Скорость пролиферации клеток и секреция базофильного матрикса превышают скорость роста кровеносных сосудов. В результате этого область становится все более бессосудистой, и вокруг клеток с гипертрофированными ядрами хондрацитов, формируются лакуны.
Образование хряща продолжается по той же схеме, что и окостенение при остеогенезе или созревании. Зрелые гипертрофированные клетки, сопровождающие кровеносные сосуды, прикрепляются к костному фрагменту по мере его обызвествления; они перестраивают хрящ сначала до грубоволокнистой костной ткани, а затем, в результате мембранной оссификации, и до компактного вещества.
Механизм заживления кости через формирование хряща наиболее часто встречается в трубчатых костях, в мозговом и лицевом отделах черепа. Этот вид заживления обычен для нижней челюсти, хотя этот механизм наблюдается и в других областях, где нет условий для первичного заживления. Клинические условия, включая межфрагментарные смещения, могут влиять на процесс заживления. Диабет или неблагоприятное влияние метаболитов (при химиотерапии), которые угнетают формирование хряща, также могут оказывать большое влияние. Известно, что заживление переломов может происходить как первичным, так и вторичным путем одновременно.
Немалое значение оказывает и местная регуляция. Факторы роста, играющие важную роль в местной регуляции, могут вырабатываться клетками воспаления и находятся непосредственно в костном матриксе. В области мозоли остеобласты, макрофаги или хондроциты также синтезируют факторы роста. Основные факторы роста, выделяемые в области перелома, представлены на рис. 2. Вначале различными исследователями был описан TGF-P, выделяемый тромбоцитами в начале образования мозоли. Возможно, кислотный фактор роста фибробластов влияет на пролиферацию хондрацитов, в то же время в сформированной мозоли синтез TGF-P в матриксе нарастает, что, наряду с другими факторами, стимулирует формирует образование хондрацитов, инициируя тем самым окостенение через образование хряща.
Рис. 2. Факторы роста, обнаруженные в костной мозоли
¹TGF-p= трансформирующий фактор роста р (TGF-p); BMP = формообразующие белки кости; aFGF = кислотный фактор роста фибробластов; bFGF = щелочной фактор роста фибробластов; 2 HSPG = гепарансульфатсодержащий протеогликан (по Bolander, ME. Regulator of fracture repair and synthesis of matrix macromolecules. В кн.: Brighton CT, Friedlander G, Lane JM (eds). Bone formation and repair. Rosemont, IL: American Academy of Orthopedic Surgeons, 1994. С разрешения).
Эти, наиболее важные местные регуляторы заживления кости, включая формообразующие белки, синтезируются остеобластами. Дальнейшее изучение механизмов заживления кости, несомненно, окажет значительную помощь в разработке новых подходов к лечению переломов.
Craig D. Friedman
Остеосинтез и остеогенез мозгового и лицевого черепа
Опубликовал Константин Моканов
Источник
