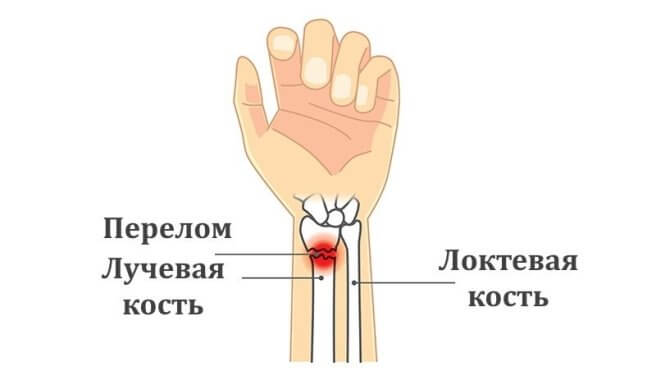
Закрытый перелом правой лучевой кости

Если пациент после неудачного падения травмировал руку около запястья, но боль терпимая и пальцами с трудом, но двигать можно, то человек часто решает подождать и не спешит в больницу. Однако это может быть перелом лучевой кости — и если его не лечить, то он может обернуться серьезными последствиями, вплоть до потери трудоспособности.
Легкомысленное отношение к этому виду травм довольно распространено, их считают нетяжелыми. Пациенты думают, что гипс — это все, что нужно для лечения, и пренебрегают рекомендациями врача относительно разработки руки упражнениями, тратят время больничного листа на отдых и ничегонеделание. Они не подозревают о последствиях такой, вроде бы легкой травмы.Лучше заранее узнать о том, как проявляется этот перелом, какие методы лечения применяются в современной практике, и как необходимо разрабатывать руку после освобождения ее от гипса.
Травма распространенная, ее доля достигает 16% всех случаев бытового травматизма. Чаще страдают лица с развившимся остеопорозом, в первую очередь женщины в возрасте менопаузы. Именно эта категория населения должна избегать ситуаций с повышенным риском падения.
Немного об анатомии
Лучевая кость входит в состав предплечья, продолжается от локтя до запястья. Верхняя (проксимальная) часть этой кости сочленяется с локтем и является более массивной, чем нижняя (дистальная) часть. Именно поэтому нижняя треть лучевой кости около запястья более хрупкая.
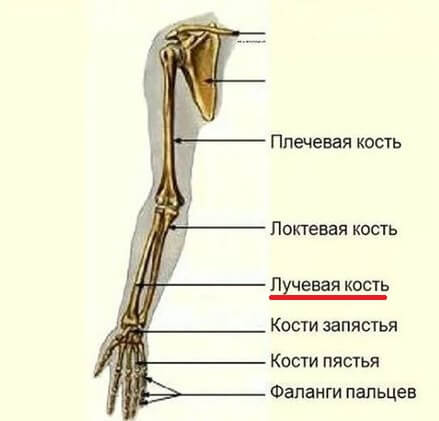
Вместе с лучевой предплечье образует еще одна кость — локтевая. Она более массивная и потому реже подвергается переломам.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.
Диагностика
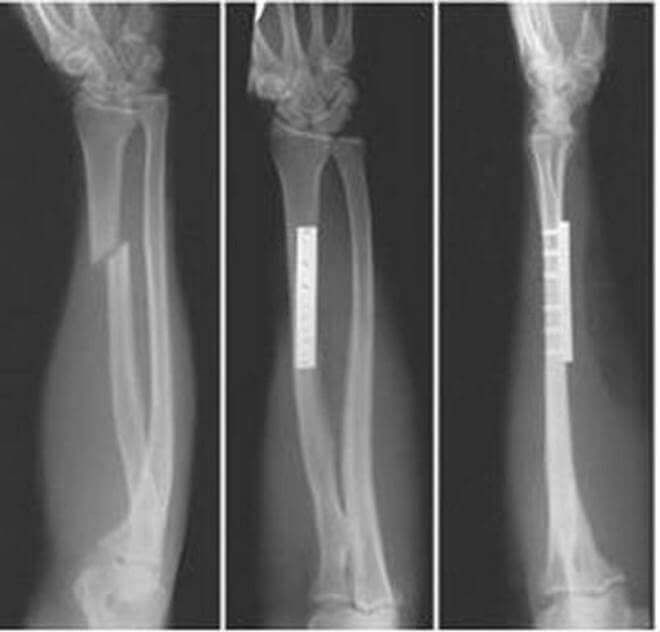
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
С подозрением на перелом лучше обращаться в травмопункт или крупную больницу. Они в обязательном порядке имеют рентгеновскую установку. Этого не скажешь обо всех частных медицинских центрах: разрешение поставить рентгеновский аппарат выдается далеко не каждой клинике.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.
Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
Если перелом нижнего конца лучевой кости закрытый, без смещения или вовсе простая трещина, то боль может быть минимальной. Тогда травмированный часто игнорирует необходимость обращаться за медицинской помощью — а это чревато вторичными осложнениями.
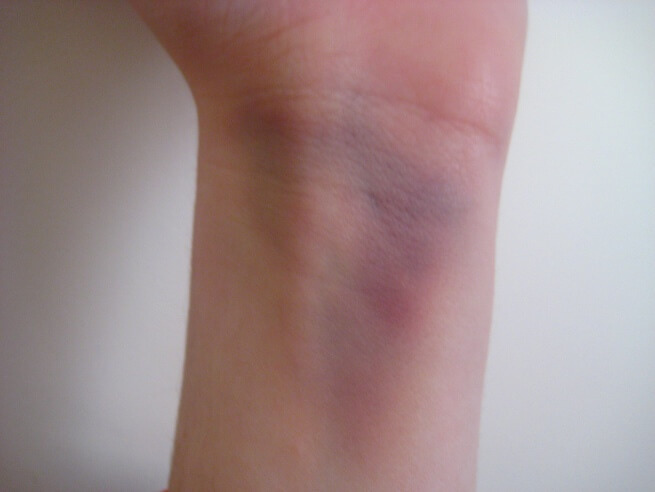
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
Относительные признаки могут наблюдаться не только при переломах, но и при ушибах, растяжении связок в этой области, вывихах.
Абсолютные признаки переломов, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло смещение костных фракций по длине, то можно увидеть, что рука стала короче.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
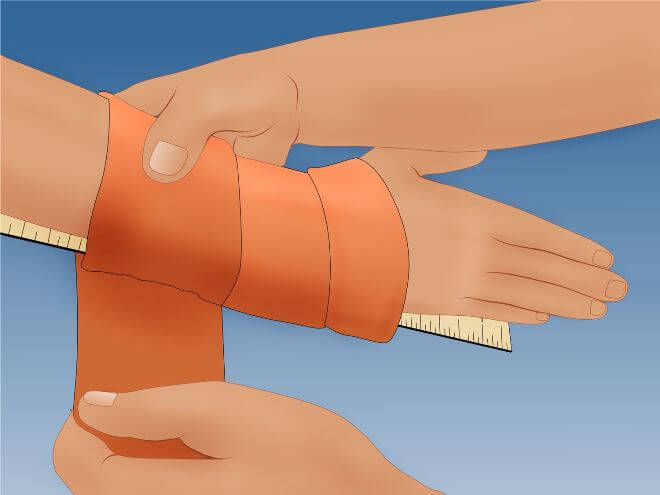
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
При травме рука отекает, поэтому важно позаботиться, чтоб ничто не пережимало нервные пучки и сосуды конечности. Для этого с поврежденной руки снимают все браслеты и часовые ремешки (даже если они не тугие, при появлении отека станут таковыми). Пальцы освобождают от колец.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.
Лечение переломов лучевой кости
Такие повреждения подлежат как консервативному лечению (гипс), так и оперативному. Конкретные лечебные мероприятия продиктованы исключительно характером перелома.
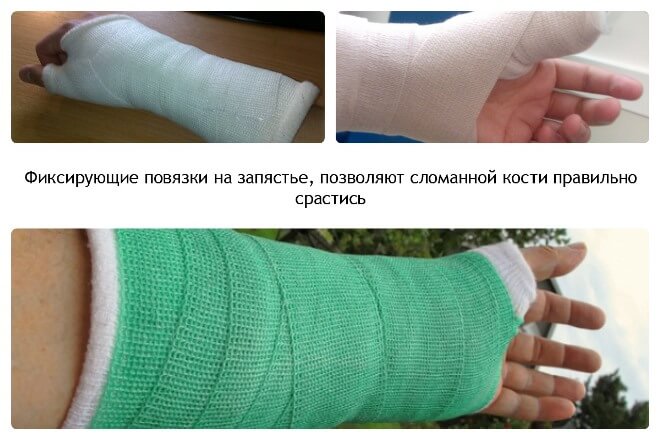
Закрытую травму, не вызвавшую смещения фрагментов, обычно лечат амбулаторно. В травмопункте накладывают гипс или более современный вариант — полимерную повязку, если к этому нет противопоказаний. Наложенная повязка обеспечивает неподвижность руки от нижней трети плеча, на протяжении всего предплечья и до основания пальцев. Из гипса формируют либо спиральную глухую повязку, либо лонгету («незамкнутая» повязка, после спадения отека примерно через 5 дней ее дополнительно стягивают).
Полимерная повязка, во-первых, более легкая, а, во-вторых, с ней не запрещается мыться.
После гипсования пациента отпускают на домашнее лечение. Он должен:
- следить, не нарастает ли отек под гипсом (он может сдавливать руку больше, чем надо, — тогда необходимо исправление повязки);
- на 5–7-е сутки повторно прийти на рентген (примерно в эти сроки спадает первичная отечность и отломки способны снова прийти в движение).
Не поможет консервативное лечение в более тяжелых случаях — при открытом, оскольчатом переломе, вызвавшем смещение отломков. Лечение при переломе лучевой кости со смещением — это оперативное вмешательство.
Суть операции при травме, сопровождаемой смещением, — сопоставление костных фрагментов (репозиция) в нормальном положении и фиксация в нем.
Такая репозиция бывает консервативной манипуляцией, если производится по закрытому типу, то есть без прямого доступа, через кожу. Травматолог вручную составляет обломки, складывает их, как в кубике Рубика. От точности репозиции всех обломков при осколочных переломах зависит их успешное срастание.
Открытая репозиция начинается с разреза и обеспечения доступа к сломанной кости. Далее манипулируют отломками, составляя их в правильном положении. После этого их нужно надежно закрепить.
Фиксаторами отломков лучевой кости выступают:
- спицы (их применение сокращается);
- пластины с винтами;
- изредка дистракционные аппараты.
Осложнения и возможные последствия
Сюда можно отнести инфекционные осложнения операций. Инфекция способна проникнуть через спицы, а также открытый доступ к ране во время вмешательства. Во избежание таких последствий пациентам с профилактической целью назначают курс антибиотиков.
Еще один минус хирургического лечения, например с закреплением обломков спицами, — удлинение периода реабилитации.
Чем опасен перелом лучевой кости в детском возрасте
Они объясняются иным строением и функционированием костной ткани детей. В момент нанесения травмы толстая надкостница детей действует как фиксатор — не дает отломкам разойтись. Перелом получается по типу «зеленой ветки»: кость сломана, а обломки не смещены. Костная ткань ребенка заживет намного скорее, чем у взрослого.
Однако такие переломы, полученные в детском возрасте, несут существенную опасность. Они способны вызвать раннее закрытие ростковой зоны (располагается у трубчатых костей вблизи суставных сочленений). Костная основа прекращает расти и впоследствии руки окажутся разной длины.
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6–8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Не стоит нарушать рекомендации врача относительно длительности ношения гипса. Это может повлечь за собой вторичные осложнения.
Сколько времени предстоит носить гипс
Примерно 1-1,5 месяца — вот сколько придется носить гипс, если человек получил травму лучевой кости. Получается, что пациенты довольно долго вынуждены ограничивать себя в мытье, в спортивной и других видах привычной активности.
Гипс носят до появления крепкой костной мозоли — она свидетельствует об успешном сращении отломков. Перед снятием повязки требуется пройти контрольный рентген, чтобы убедиться в образовании мозоли.
Реабилитация, и как разработать сломанную руку
После снятия гипсовой или полимерной повязки не нужно ожидать, что рука будет сразу действовать как раньше. Мышцы быстро ослабевают после нескольких недель в гипсе, и приходится долго работать, чтобы возвратить конечности полную функцию.
Реабилитация, то есть полное восстановление функции руки, проводится комплексно. Это массаж, ЛФК, физиотерапевтические воздействия. Реабилитация как таковая начинается уже при ношении гипсовой повязки — больной должен делать движения в незагипсованных сегментах руки (шевелить пальцами, двигать плечом).
Результат реабилитации зависит не только от врачей и инструкторов, но и от самого пациента, его упорства в выполнении всех предписанных упражнений.
Массаж
Массаж — это первое, с чего начинают реабилитацию. Он обеспечивает пассивные (с помощью массажиста) движения в руке. Процедуру проводят сверху вниз — сначала работают с плечом, затем с локтевым суставом, потом осторожно разминают место травмы, в конце массируют кисть. Длительность массажа — 15 минут.
Грамотно выполненный массаж ускоряет восстановление, возвращает тонус мышцам.
Методы физиотерапии
Из физиотерапевтических процедур наиболее действенными являются:
- электрофорез с кальцием;
- токи УВЧ;
- ультрафиолетовое облучение;
- низкочастотная магнитотерапия.
Все эти методы снижают сроки консолидации (сращения) костных фрагментов, оказывают противовоспалительное, противоотечное действие, способствуют укреплению костной ткани.
Занятия ЛФК
В отличие от массажа, где мышцы пациента совершают пассивные движения, ЛФК — это активные движения (выполняемые самим пациентом) в руке. Важно как можно быстрее начать ЛФК, чтобы предотвратить ослабление мышц.

Сперва ограничиваются простыми движениями — сгибанием пальцев по очереди. Затем объем движений расширяется — это делается под контролем и по рекомендациям врача ЛФК.
Лечебной физкультурой пациенты занимаются уже в домашних условиях.
Последствия перелома и возможные осложнения
Осложнения подобной травмы делятся на непосредственные (полученные в момент травмирования или немного позже) и отдаленные.
Первый вид осложнений:
- повреждение нервов конечности, опасное дальнейшим нарушением чувствительности тканей или более серьезным расстройством иннервации;
- травма ближайших кровеносных сосудов, формирование гематомы;
- разрыв мышц (частичный или полный);
- разрыв сухожилий пальцев, они могут перестать сгибаться или, наоборот, разгибаться;
- инфекционно-воспалительные осложнения (при открытом типе).
Отдаленные последствия такой травмы наблюдаются намного реже. Это изменение формы руки из-за того, что кость неправильно срасталась, тугоподвижная кисть (контрактура), остеомиелит (гнойный процесс в костной ткани).
Инвалидность в результате перелома руки
Инвалидизация (ограничение трудоспособности и самообслуживания) у сломавших лучевую кость пациентов наступает редко. Это может произойти при неверном или неудачном оперативном лечении травмы. Неблагоприятное течение патологии при ношении гипса также способно окончиться серьезным осложнением и инвалидностью.
Группа инвалидности (ее определяет комиссия) дается при следующих посттравматических состояниях кисти:
- нестабильность запястья;
- невозможность сжать пальцы в кулак;
- малоподвижность кисти;
- артроз;
- у детей — преждевременное закрытие зоны роста.
Пациенты, проходящие лечение по поводу перелома лучевой кости, должны серьезно относиться к своей травме, тщательно выполнять рекомендации врача и знать, к каким последствиям может привести это, кажущееся легким повреждение.
Источник
Как известно, эволюция поставила человека вертикально, оставила ноги для опоры, и приспособила руки для труда. И травматология (если бы в те давние времена она существовала) сразу обогатилась бы следующими фактами: перелом лучевой кости в типичном месте – это самый частый перелом: 12% всех травм, связанных с переломами изолированных костей, приходится именно на него.
Перелом лучевой в типичном месте — что это?
Если мы пролистаем учебник травматологии и ортопедии любого года выпуска, то мы убедимся, что ни для какого другого перелома нет такой локализации, которая называется «типичным местом». Только лучевая кость удостоилась такой «почетной номинации». И этот факт сразу же порождает загадки. Например, почему речь идет только о переломе этой кости? Казалось бы, логичнее и проще, когда в «типичном месте» ломаются сразу две кости предплечья.
На самом деле, конечно, предплечье часто ломается сразу по двум костям, а изолированный перелом, в принципе, распознать труднее. Ведь опорная функция не страдает (за счет целой кости), и, если нет открытого перелома, то часто данная травма не распознается. Но лучевая кость ломается еще чаще, причем в «излюбленном месте».

На фото стрелкой обозначено типичное место перелома
В данном случае, речь идет об изолированном переломе нижней части лучевой кости. Сломать кость здесь можно как сгибанием, так и разгибанием. Разгибание играет значительно большую роль в патогенезе травмы, чем сгибание.
Перелом луча в типичном месте, соответственно, бывает двух видов:
- Разгибательный, или экстензионный вариант (Коллиса). Он возникает при падении на вытянутую руку с попыткой упасть на ладонь, хотя возможен и при драке, и боевых видах спорта. При этом виде травмы костный отломок смещается в сторону тыла кисти;
- Сгибательный, или флексионный перелом (Смита). Он возникнет, если упасть не на разогнутую ладонь, а на согнутую. Конечно, это бывает реже, поскольку человек инстинктивно при падении старается упасть на ладонь, а не на ее тыльную сторону. Поэтому костный отломок здесь смещен в сторону ладони.
Чаще всего, у взрослых кость ломается на 2 – 3 см выше, чем проходит щель лучезапястного сустава, а у детей «слабое место» приходится на зону роста кости.
Несмотря на то, что травмы вообще получают чаще мужчины, данный вид перелома чаще встречается у женского населения, возможно, просто потому, что при падении у женщин, в связи с «изящным» скелетом и часто большей массой тела выше соответственный риск перелома.
Любопытный факт, отошедший в историю: известно, что старые автомобили в СССР часто могли заводиться заводной ручкой. Когда запускался двигатель, то и ручка «вырывалась» и начинала бешено вращаться, если ее крепление не предусматривало свободного выхода. И в этом случае неопытные водители получали перелом луча в «том самом месте». Бывалые же водители предупреждали – держа ручку, не стоит большой палец противопоставлять остальным – все пальцы должны быть с одной стороны ручки, это позволит руке выскользнуть без травмы.
Где может ломаться луч, и как это выглядит?

Лучевая кость — довольно длинное образование. Она соединяет локтевой и лучезапястный сустав, и ломаться может в следующих местах:
- головка и шейка лучевой кости около локтевого сустава.
Чаще всего, это является итогом резкого переразгибания в локте, либо рывка предплечья наружу или внутрь вокруг локтевого сустава. Возникает припухлость в области локтя, по передней и наружной поверхности предплечья. После этого движение в локте, особенно поворот и разгибание, вызывает сильную боль;
- диафизарный перелом лучевой кости (в ее средней части).
Довольно часто перелом диафиза сочетается с переломом локтевой кости. Одиночный перелом луча протекает более скрыто, поскольку нет деформации предплечья, и отсутствуют признаки грубой дисфункции.
Тем не менее, в месте перелома есть боль и припухлость. Объем движений (вращение предплечья) уменьшен, и при движении можно услышать похрустывание отломков, или крепитацию. Характерным симптомом перелома луча является «молчащая» и невращающаяся головка лучевой кости, при вращении предплечья.
- переломовывихи Монтеджа и Галеацци.
Так называют сочетанные повреждения, при которых одна кость ломается, а вторая – вывихивается. При травме Монтеджа ломается локтевая кость (в верхней трети, ближе к локтю), а головка лучевой кости вывихивется, но остается целой. А вот переломовывих Галеацци приводит к тому, что лучевая кость ломается в нижней трети, а локтевая – вывихивает свою головку.
Травма Монтеджа возникает, если по верхней трети предплечья приходится удар. Возникает резкое нарушение движения в локте, слегка укорачивается предплечье, и оно отечно около локтя.
При травме Галеацци отек и боли возникают в районе лучезапястного сустава, возникает деформация контуров лучевой кости под некоторым углом.
Все эти разновидности травм могут лечиться консервативно, а могут оперативно, в зависимости от тяжести травмы, наличия смещения, интерпозиции тканей и других факторов.
Симптомы перелома лучевой кости
Наиболее вероятны следующие симптомы при данной локализации травмы:
- Возникает боль в районе лучезапястного сустава;
- Появляется отек;
- В случае смещения костного отломка его можно прощупать на тыльной, или на ладонной стороне предплечья;
- Если смещения нет, то нет и деформации, а возникает только гематома;
- При попытке прощупать лучезапястный сустав появляется сильная боль, особенно на тыльной стороне;
- При попытке создать осевую нагрузку (например, при упоре ладонью) возникает резкая боль в области запястья;
- В случае если при переломе пострадали ветви лучевого нерва, то могут возникнуть симптомы поражения лучевого нерва. О них будет написано, когда речь пойдет об осложнениях.
О смещении, открытом и закрытом переломе
Смещение костей – это всегда неблагоприятный факт. Говорится, что «мечта травматолога» — это трещина в кости, которую часто называют переломом без смещения. Смещение всегда затрудняет и продлевает срок реабилитации после перелома лучевой кости.
В области предплечья может произойти несколько вариантов смещения:
- По ширине – костные отломки расходятся под действием травмирующей силы;
- Обломки растягиваются вдоль, и не соприкасаются друг с другом. В этом виновато сокращение мышц предплечья;
- Также смещение может быть угловым – обломок поворачивается, вследствие неравномерной тяги одной из мышечных групп.
Но смещение – не единственная неприятность, которая может произойти. Все – таки, мы имеем дело с двумя обломками. А вот в том случае, если имеется оскольчатый перелом, да еще на фоне остеопороза, при котором возникло значительное смещение отломков, с интерпозицией тканей – это всегда показание к оперативному лечению. Точно так же, если возник вколоченный осевой перелом, то требуется операция, иначе возникнет укорочение кости и нарушение работы сустава.
Что касается открытых переломов, то если говорить о «типичном месте», то они встречаются довольно редко.
Диагностика переломы
Естественно, основой точной диагностики является квалифицированное рентгенологическое обследование. В любом случае, неопровержимым доказательством перелома будет обнаружение, как линии перелома, так и отдельных сместившихся отломков. У детей часто возникает перелом с красивым названием «зеленой веточки», когда остается целой молодая и гибкая надкостница.
В данном случае, а также при вколоченных переломах, обнаружение линии перелома представляет известные трудности. Но, по «счастью», для травмы луча в типичном месте, нехарактерен вколоченный механизм, и таки варианты встречаются очень редко.
Затем рентгенолог определяет положение осколков. Иногда дистальный обломок оказывается не целым, а раздробленным. В некоторых случаях обнаруживается перелом шиловидного отростка локтевой кости. Этот «сюрприз» отмечается в 70% всех случаев.
Очень важно определить тип перелома – какой механизм вызвал травму, и именно на рентгенограмме в боковой проекции. При репозиции нужно поставить отломок на место, чтобы он не выстоял кпереди, или кзади. Если этого не сделать, то после срастания кости возможно ограничение или сгибания, или разгибания кисти.
Как лечить перелом лучевой кости?

Важно помнить, что срастание перелома лучевой кости предусматривает выполнение следующих условий:
- Точно свести отломки по линии излома;
- Плотно сжать их, чтобы исчез зазор;
- Максимально обездвижить отломки хотя бы на 2/3 срока иммобилизации.
Конечно, это – идеальные условия, и именно от них зависит как качество, так и срок срастания. Что обычно делают врачи при неосложненных типах переломов луча?
При разгибательном переломе
Вначале травматолог проводит анестезию места перелома. Для этого вполне достаточно 20 мл 1% раствора новокаина, и выполняет ручную закрытую репозицию отломков. Для этого предплечье сгибают, и создают противотягу в локтевую сторону по продольной оси за кисть. Такое положение нужно выдержать 10 – 15 минут. Это нужно, чтобы расслабилась нужная группа мышц, и не препятствовала репозиции. После этого отломок обычно легко смещается в сторону ладони и локтя.
Для того чтобы исчезла углообразная деформация, проводят сгибание кисти вместе с отломком в ладонном направлении, обычно на краю стола. После этого, при ладонном сгибании и легком отведении к локтю, накладывается гипсовая лонгета на тыл кисти. Она должна охватывать пространство от верхней трети предплечья и до пястно-фаланговых суставов, оставляя свободными только пальцы.
Если травма сгибательная
Разница в том, что здесь усилие и направление создается перемещением отломка в тыльную сторону, а не в ладонную. Чтобы предотвратить угловое смещение, все делают наоборот, то есть разгибают кисть под углом в 30 °, и так же накладывают гипсовую лонгету.
После того, как проведена репозиция, нужно убедиться, что все сопоставлено верно. Для этого выполняется рентгеновский снимок, а в сложных случаях (например, при винтообразной линии перелома) сама репозиция проводится под рентгеновским контролем.
Возможные осложнения
К счастью, нечастым, но неприятным осложнением является травма или разрыв лучевого нерва. Это является показанием к срочной операции. Симптомами поражения являются:
- тыльное онемение кисти, и первых трех пальцев (от большого);
- каузалгия (жгучая боль на тыле кисти).
Тогда следует проводить оперативное лечение, иногда с привлечением нейрохирурга, если планируется применение операционных микроскопов и микрохирургическое вмешательство.
Когда нужна операция?
Чаще всего, удается восстановить целостность лучевой кости безо всяких разрезов, остеосинтеза и прочих видов операций. Но бывают случаи, когда без хирургической помощи не обойтись, и тогда нужна срочная госпитализация в травматологическое отделение. Ведь если пропустить несколько недель, то тогда способность концов кости к консолидации резко снижается, и возможно либо неправильное срастание, либо формирование ложного сустава. Существуют следующие абсолютные показания к операции при любом виде перелома:
- Открытый перелом. Естественно, требуется первичная хирургическая обработка, удаление некротизированных тканей, отломков, профилактика вторичной инфекции;
- Интерпозиция мягких тканей. Так называют ситуацию, когда между костными отломками, по линии будущего сращения, попали мягкие ткани: мышцы, фасции, жировая клетчатка. В таких условиях никакого срастания не произойдет, а сформируется ложный сустав. Нужно избавиться от всяких следов посторонних тканей в зоне срастания;
- Травмы сосудистого и нервного пучка;
- Трудности при репозиции, значительное количество отломков;
- «Неуправляемые» отломки. Так называют куски кости, к которым ничего не прикрепляется, и они могут свободно перемещаться.
Как лечить перелом луча во время ношения лонгеты и после снятия?
Важно соблюдать диету, с большим количеством белков, микроэлементов и витаминов. Больной должен в обязательном порядке получать творог, рыбу, яйца, мясо. Возможен прием витаминно – минеральных комплексов. С 10 – 15 дня после травмы рекомендовано применение препаратов кальция – в виде хлорида или глюконата.
Восстановительный период и его продолжительность
Обычно лонгета при неосложненных переломах накладывается сроком на месяц, при нормальном темпе срастания костей. «Двигать пальчиками» можно со второго дня, применять физиопроцедуры можно с третьего дня (УВЧ, оказывающее противоотечное действие). Обычно через месяц гипс снимают, и начинают курс восстановительного лечения.
- Обычно трудоспособность возвращается через месяц после снятия гипса, или спустя 6 – 8 недель после травмы.
Срок срастания перелома лучевой кости руки со смещением зависит не только от варианта лечения, но и от возраста. Так, после репозиции смещенного перелома в молодом возрасте через 8 недель возможно полноценное выздоровление. А вот при постменопаузальном остеопорозе возможен и вдвое более продолжительный срок заживления.
О физиопроцедурах и реабилитации
Не следует думать, что в период ношения гипсовой лонгеты ничего нельзя делать. Это не так. Уже в раннем периоде после травмы применяются сеансы УВЧ. Именно для этого вида физиотерапии гипс не является преградой. Целью физиотерапии является уменьшение отека, боли. Проводят 6 – 8 сеансов по режиму слабого тепла с 3 – 4 дня после травмы. Продолжительность каждого сеанса около 10 минут.
Также показаны и диадинамические токи. Лонгета не является сплошной повязкой, и есть место для присоединения электродов. В комбинации с УВЧ диадинамотерапия хорошо обезболивает.
В том случае, если логнета имеет окно, то можно применять электрофорез с местными анестетиками, показаны сеансы магнитотерапии.
В среднем, на 3 – 5 неделе после травмы нужно обеспечить «подвоз» к зоне перелома соединения кальция и фосфора для «строительства» костной ткани. Хорошую помощь в этом оказывает электрофорез 2% хлорида кальция и 5% натрия фосфата, в количестве 10 – 20 процедур.
Лечебная гимнастика показана даже тогда, когда не снят гипс: ведь пальцы свободны. С 10 дня можно слегка напрягать мышцы, находящиеся под лонгетой (статические, или изометрические упражнения).
Пациенту важно понять, что период полной неподвижности должен закончиться с формированием мягкой мозоли, а при ее оссификации (окостенении) нужна и продольная нагрузка, и упражнения для разработки, вне зависимости от того, был перелом лучевой кости со смещением, или без него.
Нужно быть осторожным, не
