Вырос хрящ на переломе
| õðÿù ïîñëå ïåðåëîìà? | #549694 | íàâåðõ |
Àâòîð: fender Ïàðó íåäåëü íàçàä òðåñíóë 5þ ïÿñòíóþ êîñòü, ïåðåëîì ñî ñìåùåíèåì. Íà ñåãîäíÿøíèé äåíü ñóùåñòâóåò êàêîé-òî òâåðäûé íàðîñò â ýòîì ìåñòå è ìèçèíåö íåîõîòíî îòçûâàåòñÿ íà êîìàíäû «ââåðõ-âíèç», ïðè ýòîì ïðèñóòñòâóåò íåáîëüøàÿ áîëü. Ýòî òàê è äîëæíî áûòü, èëè íóæíî ïî íîâîé ëîìàòü? | ||
| Ïîäåëèòüñÿ: | ||
| Re: õðÿù ïîñëå ïåðåëîìà? | #549695 | íàâåðõ | |
Àâòîð: ***vladmir***
Êèðïè÷ èëè êîñòü? | |||
| Ïîäåëèòüñÿ: | |||
| Re: õðÿù ïîñëå ïåðåëîìà? | #549701 | íàâåðõ |
Àâòîð: Äàìà èç Àìñòåðäàìà Ôîðìèðóåòñÿ êîñòíàÿ ìîçîëü. Ïðè ýòîì êîñòü ìîæåò íå ñðàñòèñü. Ñõîäèòå â òðàâìïóíêò. Âåðîÿòíî, äëÿ ïðàâèëüíîãî ñðàñòàíèÿ òðåáóåòñÿ èììîáèèçàöèÿ (ãèïñ). | ||
| Ïîäåëèòüñÿ: | ||
| Re: õðÿù ïîñëå ïåðåëîìà? | #549711 | íàâåðõ | |
Àâòîð: fender
À, íó òî åñòü íàðîñò íå åñòü ïîâîä äëÿ áåñïîêîéñòâà, ýòî íîðìàëüíî, äà? Ãèïñ òî ó ìåíÿ áûë, íî ÿ íå ñìîã âçÿòü â ðóêó îñíîâíîå îðóäèå òðóäà (ìûøü), ïîòîìó âûáðîñèë ãèïñ íà 3é äåíü. Âðîäå áû íè÷åãî | |||
| Ïîäåëèòüñÿ: | |||
| Re: õðÿù ïîñëå ïåðåëîìà? | #549712 | íàâåðõ |
Àâòîð: AvriK íó âîò òåïåðü çíàåòå, ïî÷åìó íàäî ãèïñ íîñèòü. Ê òðàâìàòîëîãó îáðàòíî,ïîëó÷àòü íàãîíÿé è ïóñòü ñìîòðèò. Åñëè íåîõîòî, ïðîäîëæàéòå íàáëþäåíèå, ïîñìîòðèì, ÷òî äàëüøå áóäåò) | ||
| 1/0 | | Ïîäåëèòüñÿ: | ||
| Re: õðÿù ïîñëå ïåðåëîìà? | #549744 | íàâåðõ | |
Àâòîð: pover_ (Î ïîëüçîâàòåëå)
âîò ýòî òû çðÿ ñäåëàë ÷óâàê. | |||
| 1/0 | | Ïîäåëèòüñÿ: | |||
| Re: õðÿù ïîñëå ïåðåëîìà? | #549816 | íàâåðõ | |
Àâòîð: Äàìà èç Àìñòåðäàìà
Îïàñíîãî äëÿ æèçíè â Âàøåì ñîñòîÿíèè íè÷åãî íåò. Îäíàêî, âåðîÿòíî, êîñòü òàê è íå ñðàñòåòñÿ. È ïîëíîöåííîé íå ñòàíåò. Åñëè Âàñ óñòðàèâàåò íåñêîëüêî íåïîëíîöåííàÿ ðóêà, èìåþùàÿ | |||
| Ïîäåëèòüñÿ: | |||
Âíèìàíèå! ñåé÷àñ Âû íå àâòîðèçîâàíû è íå ìîæåòå ïîäàâàòü ñîîáùåíèÿ êàê çàðåãèñòðèðîâàííûé ïîëüçîâàòåëü.
×òîáû àâòîðèçîâàòüñÿ, íàæìèòå íà ýòó ññûëêó (ïîñëå àâòîðèçàöèè âû âåðíåòåñü íà
ýòó æå ñòðàíèöó)
Источник
Хрящевой перелом в голеностопном суставе. Диагностика и лечение
Описано подтаранное стрессовое повреждение, вызванное действием инверсионной силы. Больные жалуются на хронические боли в средней части стопы, хромоту и неограниченные движения в подтаранном суставе. Этот вид травмы встречается у спортсменов препубертатного возраста. Повреждение можно выявить при сканировании кости. Движения в подтаранном суставе обычно восстанавливаются, но на это может потребоваться от 6 мес до 2 лет.
Синдром пазухи предплюсны — четко локализованный синдром посттравматической стопы, характеризующийся болями над наружным отверстием пазухи предплюсны и ощущением нестабильности голеностопного сустава. У большинства больных в анамнезе отмечаются повторные растяжения голеностопного сустава.
При обследовании определяют боль по наружному краю стопы, усиливающуюся при надавливании над наружным отверстием пазухи предплюсны, и ощущение нестабильности заднего отдела стопы при ходьбе по неровной поверхности. Этот синдром можно диагностировать, введя местный анестетик в пазуху предплюсны и наблюдая за исчезновением боли.
При лечении могут потребоваться повторные инъекции смеси стероидных гормонов и анальгетиков. У некоторых больных прекрасные результаты дает хирургическое лечение.
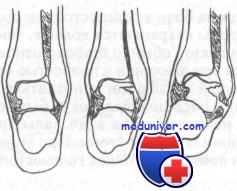
Механизм повреждения, вызывающий хрящевой перелом блока таранной кости
«Растяжение связок голеностопного сустава с последующим травматическим артритом» и «подросток с незаживающим растяжением голеностопного сустава» — вот две типичные ситуации, когда врачу неотложной помощи следует предположить возможность хрящевого перелома у больного с давним повреждением голеностопного сустава.
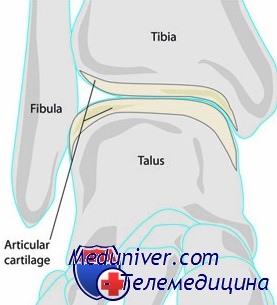
Приведем две локализации, где, как правило, происходят переломы хряща в голеностопном суставе, обе находящиеся на блоке таранной кости. Первая — по верхненаружному краю, вторая — по верхневнутреннему краю блока. Перелом хряща верхненаружного края возникает вследствие тыльного сгибания и супинации стопы, при этом разрыва связок может и не быть. Это чаще наблюдается у ребенка с эластичным связочным аппаратом.
Перелом хряща верхневнутреннего края происходит при подошвенном сгибании стопы, узкая часть таранной кости вбивается в вилку прямым ударом, например, когда прыгун жестко приземляется на пальцы супинированной стопы. Более редкими местами локализации перелома хряща являются латеральная лодыжка и задняя суставная поверхность ладьевидной кости. На рисунке изображен механизм возникновения перелома хряща таранной кости.

Клиника хрящевого перелома в голеностопном суставе
Пациент жалуется на боли в голеностопном суставе, не поддающиеся лечению. Симптомы сохраняются дольше, чем растяжение. Пальпация лодыжки или связок обычно безболезненна. Клинические проявления усиливаются при движении и полностью стихают в покое, хотя после продолжительной ходьбы могут появиться легкая припухлость и тупая боль. Данные обследования могут быть отрицательными, за исключением того момента, когда врач пальпирует блок таранной кости при подошвенном сгибании стопы. При этом возможна точечная болезненность. При повторных отеках голеностопного сустава может развиться синовит.
Рентгенография голеностопного сустава может выявить кратерообразное углубление или полупрозрачный костный фрагмент, иногда окруженный участком просветления. Лучшие проекции для выявления этого повреждения — переднезадняя со стопой в положении тыльного сгибания и 10° внутренней ротации при наружной локализации перелома и переднезадняя со стопой в положении подошвенного сгибания при локализации перелома с внутренней стороны.
Лечение хрящевого перелома в голеностопном суставе
Больных с подозрением на это повреждение необходимо направлять на консультацию к ортопеду, поскольку травматический артрит — это осложнение из-за неоказанной своевременно помощи при травме. Хирургическое лечение дает наилучшие результаты, хотя в некоторых случаях делаются попытки консервативного лечения, заключающегося в наложении гипсовой повязки на 6 мес с полным исключением весовой нагрузки на поврежденную конечность. При смещении фрагмента он попадает в полость сустава, что приводит к неизлечимому хроническому артриту.
— Также рекомендуем «Таранно-большеберцовый экзостоз. Диагностика и лечение»
Оглавление темы «Травмы голении и стопы»:
- Ушиб ноги — голени. Диагностика и лечение
- Синдром расколотой голени и туннельные синдромы ноги. Диагностика и лечение
- Разрыв мышц голени и стрессовый перелом ноги. Диагностика и лечение
- Функциональная анатомия голеностопного сустава. Суставная капсула и сухожилия
- Механизмы растяжения голеностопного сустава. Классификация
- Клиника растяжения голеностопного сустава. Диагностика
- Лечение растяжений голеностопного сустава. Осложнения
- Хрящевой перелом в голеностопном суставе. Диагностика и лечение
- Таранно-большеберцовый экзостоз. Диагностика и лечение
- Ушиб и растяжение стопы. Диагностика и лечение
Источник
Процесс восстановления костной ткани — сложный комплекс трансформаций, включающий уникальное явление — превращение мягких структур в конгломерат, по прочности сравнимый с чугуном. Это превращение, известное как костная мозоль, после перелома позволяет кости и дальше выполнять свою функцию.
Что такое костная мозоль?
Это один из этапов заживления кости после переломов, своеобразный итог процесса регенерации. Упрощенно представляет собой мультиклеточный многотканевой костный регенерат (совокупность клеток и тканей на разной стадии развития), формирующийся в месте перелома, окружающий его снаружи и проникающий вглубь. Основная функция костной мозоли — фиксация отломков в относительно неподвижном положении, создание и поддержание в участке повреждения условий для функционирования клеточных элементов.
Термин «костная мозоль» подразумевает образование в месте нарушения целостности кости некоторой структуры, в последствии трансформирующейся в костную ткань.
При благоприятных условиях в очаге повреждения формируется небольшой по объему регенерат, быстро превращающийся в кость. Такое заживление называется первичным. В отличие от него вторичное заживление подразумевает заживление с образованием в первичном регенерате волокнистой и хрящевой ткани. Именно это образование принято считать костной мозолью. Далее, хрящ, формирующийся в костной мозоли замещается губчатой, а потом компактной костной тканью. Так восстанавливается кость в большинстве случаев.
Как появляется костная мозоль?
Формирование костной мозоли проходит в несколько стадий.
Первая стадия. В зоне перелома создаются условия, стимулирующие пролиферацию (разрастание клеток): гематома из-за излившейся в очаг крови, застойные и отечные явления из-за расширения сосудов и выпота жидкости в межклеточное пространство. Обнаруживается фибрин. В гематому мигрируют клеточные элементы — фибробласты, эндотелиоциты, лейкоциты, моноциты. На 3-5 сутки видны признаки некроза поврежденных участков тканей.
Вторая стадия. Начинается практически одновременно в первой, но явно различима в конце 2-х суток. Характеризуется образованием грануляционной ткани, содержащей плюрипотентные клетки — клетки, способные видоизменяться в процессе «взросления» и превращаться практически в любые типы клеток организма. В зоне перелома плюрипотентные клетки считаются основным источником как хрящевой так и костной ткани. На этом этапе в очаге уже видны компоненты различных тканей — хрящеваой, костной, фибробластической, остеобластической, мезенхимальной. Длится стадия около 2-х недель, но уже к 7-м суткам в области перелома наблюдается отчетливая манжетка вокруг костных отломков.
На третьей стадии формируются сосуды кости и происходит минерализация костного регенерата. Длится от 2-х недель до 3-х месяцев.
Четвертая стадия — образование молодой костной ткани за счет выработки ее компонентов остеобластами. Длительность от 4-х месяцев до года.
Этапы формирования костной мозоли
Классическая костная мозоль. Слева-направо:
А — перелом;
В — начало формирования мозоли;
С — сформированная манжетка вокруг перелома.
Сама костная мозоль состоит из 3-х слоев:
эндостальной
интрамедиарной
периостальной.
Эндостальный и периостальный слои выполняют, преимущественно, фиксирующую роль, удерживая отломки в относительной неподвижности. Периостальный также обеспечивает трофику очага повреждения и отвечает за формирование сосудов. Интермедиарный слой возникает между двумя предыдущими, когда они уже сформировались и фиксируют фрагменты кости.
Все три слоя не отдельные виды мозоли. Это слои любой костной мозоли, независимо от ее расположения. Исключение составляют случаи первичного заживления, когда между хорошо зафиксированными отломками созданы идеальные условия для сращения — отсутствуют мертвые ткани, сохранена надкостница и сосуды, минимально изливается кровь, расстояние между отломками не превышает 1-1,5 мм, нет их компрессии. В таких случаях восстановление проходит с образованием только интермедиарной костной мозоли.
Если костная мозоль не сформировалась?
Формирование костной мозоли достаточно деликатный процесс, на который могут повлиять негативно многие факторы. То, каким образом будет регенерировать кость зависит от:
отсутствия/наличия повреждений кожных покровов и соответственно проникновения микроорганизмов в участок перелома;
полного восстановления анатомии поврежденного участка;
максимального обездвиживания фрагментов кости;
полноценного кровеобеспечения зоны перелома;
своевременности обеспечения дозированных нагрузок на поврежденный сегмент.
Если все условия соблюдены кость срастается первичным заживлением. Если же не обеспечены адекватные для заживления условия, могут развиваться осложнения:
замедленная консолидация перелома;
несросшийся перелом;
ложный сустав.
Все эти нарушения возникают, по сути, из-за неправильного образования костной мозоли.
Самыми частыми причинами при этом являются:
некачественная репозиция отломков;
неоднократные попытки устранить смещение отломков;
слишком короткий период иммобилизации или перерывы в ношении фиксирующих приспособлений;
необоснованные неоднократные смены методов лечения;
неправильно подобранные физические упражнения или несвоевременное их назначение;
чрезмерное растяжение осколков на скелетном вытяжении либо большое расстояние между ними после репозиции;
повреждение магистральных сосудов или нервов;
излишнее удаление мелких отломков при остеосинтезе;
нестабильный остеосинтез;
слишком раннее удаление металлических фиксирующих конструкций;
нагноение в месте перелома;
Среди механизмов по которым вместо полноценной костной мозоли возникают несросшиеся переломы, ложные суставы и замедленная консолидация в центре стоит замедленная трансформация грануляционной и хрящевой ткани в кость.
Замедленная консолидация
Под микроскопом на образцах не замечено нарушений их структуры — наблюдается всего лишь замедленное превращение хрящевой мозоли в костную, а на первичной мозоли отмечается недостаточная минерализация. Если негативные факторы продолжают действовать замедленная консолидация превращается в несросшийся перелом.
Несросшийся перелом
При морфологическом исследовании между костями находят прослойку фиброзной или хрящевой ткани. Отломки окружены отдельными собственными подобиями мозоли.
Ложный сустав
Диагностируют когда фрагменты костей после длительного периода неадекватного лечения или его отсутствия приобрели рентгенологически признаки сформированных самостоятельных единиц, между которыми присутствует прослойка хрящевой ткани. Края излома в ложных суставах округлены, имеют собственную кортикальную пластинку, к которой примыкает хрящ. Продолжительное существование условно подвижных частей кости приводит к возникновению между ними в хряще синовиоцитов (клеток, в норме находящихся в суставных сумках истинных суставов), которые начинают продуцировать синовиальную жидкость, придавая тем самым патологическому сочленению признаки сустава.
Что делать если мозоль не формируется?
Костная мозоль не требует лечения, поскольку считается промежуточным этапом между переломом и восстановлением. Однако, в ряде случаев даже после завершенного сращения кости остается утолщение в месте перелома. Если локализация его имеет эстетическую значимость (располагается на лице, например) или функциональную (сдавливает корешки межпозвоночных нервов при переломах позвонков), проводят коррекцию такого периостального очага.
При замедленной консолидации необходимо обеспечить качественную иммобилизацию участка перелома, чтобы костная мозоль из хрящевой стадии могла трансформироваться в кость.
При несросшемся переломе, особенно если присутствует дефект костной ткани показано хирургическое лечение. Отсутствующий участок кости восполняют ауто- или аллотрансплантантатом и фиксируют до заживления.
При ложном суставе показано оперативное вмешательство с целью удаления костной мозоли и грануляционной ткани с последующим правильным сопоставлением отломков и качественной иммобилизацией. Часто приходится в таких случаях использовать аппарат Иллизарова.
Особую сложность составляют последствия переломов костей кисти — запястных, пястных и пальцев. Выраженная сухожильная и мышечная тяга, небольшой размер костей и их совместное движение делают репозицию и фиксацию отломков особенно затруднительными. Под «совместным движением» имеется ввиду зависимость в кисти между движением всех костей ее составляющих. Переломы пальцев вообще практически всегда сопровождаются разрывами сосудов и связок. Все это препятствует полноценному образованию костной мозоли. Показана иммобилизация металлическими конструкциями.
Костная мозоль при переломе пальцев.
Слева — состояние после перелома с формированием костной мозоли. Справа — итог лечения.
Распространенную патологию — вальгусную деформацию стопы — в широких массах часто называют костной мозолью. На самом деле суть патологии заключается в деформации сустава между большим пальцем ноги и плюсневой костью к нему примыкающей. Из-за постоянного воспаления в этой области постепенно развивается периостальная реакция — пролиферация кости под надкостницей. В результате к деформации присоединяется еще и огрубевшая надкостница с костным наростом под ней. По своей морфологии вальгусная деформация не считается костной мозолью.
Физиотерапия и костная мозоль
Физиотерапия при переломах способствует предотвращению образования контрактур, спаек, нарушения функции в дальнейшем. Среди широкого спектра физиотерапевтических методов наибольшее значение при переломах имеет лечебная физкультура. На стадии костной мозоли, когда существует уверенная фиксация отломков, упражнения с дозированной нагрузкой ускоряют трансформацию костной мозоли в молодую костную ткань, способствуют ориентации костных балок соответственно направлению нагрузки, чем упрочняют структуру кости.
Различные прогревания, электрофорез, массаж и тому подобные процедуры также могут оказаться полезными, но их влияние необходимо контролировать. Так, например, широко рекомендуемое УВЧ, не имеет смысла применять в заключительной фазе лечения, а непосредственно после перелома оно может спровоцировать увеличение гематомы. В период же иммобилизации гипсовой повязкой УВЧ не проникает в достаточной мере в ткани. Это же касается электрофореза и магнитотерапии.
